Аритмии сердца. Кушаковский М.С.. Руководство для врачей СанктПетербург гиппократ 1992 Глава 1 система образования и проведения импульса в сердце (проводящая система сердца)
 Скачать 7.14 Mb. Скачать 7.14 Mb.
|
|
АВ РЕЦИПРОКНЫЕ ПАРОКСИЗМАЛЬНЫЕ И ХРОНИЧЕСКИЕ ТАХИКАРДИИ Формирование современного учения о АВ реципрокных (re-entry) та-хикардиях справедливо относят к концу 60-х — началу 70-х годов [Gold-reyer В., Bigger J., 1969; Bigger J., Goldreyer В., 1970; Coumel P., 1970; Goldreyer В., Damato A., 1971; Denes P. et al., 1973]. Правда, клиницистам эти аритмии были известны еще с конца прошлого века, но «классическая», или «эссенциалъная», ПТ Бювере — Гофмана почти 90 лет воспринималась ими ошибочно как «предсердная тахикардия». Теперь уже окончательно доказано, что за этим названием скрывалась группа АВ реципрокных тахикардии, составляющих около 85% всех наджелу-дочковых тахикардии. Их объединяет ряд общих свойств, среди которых обязательными следу- ет считать: 1) расположение круга re-entry в АВ соединении, в которое входят и многообразные добавочные предсердно-желудочковые пути («пограничные» ПТ); 2) устойчивость АВ узлового проведения типа 1 : 1 в тех случаях, когда АВ узел включается в круг re-entry; оно не может быть нарушено без того, чтобы не прекратилась сама тахикардия; 3) круговое движение импульса прерывается и при одномоментной блокаде в каком-либо другом участке круга re-entry. Как теоретические, так и в особенности практические соображения делают целесообразным разделение большого числа АВ реципрокных тахикардии на две подгруппы: с узкими комплексами QRS и с широкими комплексами QRS. АВ РЕЦИПРОКНЫЕ ПАРОКСИЗМАЛЬНЫЕ ТАХИКАРДИИ С УЗКИМИ КОМПЛЕКСАМИ QRS ОСОБЕННОСТИ КЛИНИКИ АВ РЕЦИПРОКНЫХ ПАРОКСИЗМАЛЬНЫХ ТАХИКАРДИИ С УЗКИМИ КОМПЛЕКСАМИ QRS В клинической картине трех основных форм АВ реципрокных тахикардии (re-entry в АВ узле, re-entry при синдроме WPW, re-entry при скрытых ретроградных ДП) имеется много сходного, поэтому ее можно представить в едином описании (с необходимыми оговорками). Наблюдения сотрудников нашей клиники, сделанные преимущественно Т. Д. Бутаевым, охватывают 298 случаев АВ реципрокных ПТ, из которых 109 (36,5%) пришлись на долю АВ узловой реципрокной тахикардии, 117 (39,4%) относились к АВ реципрокным ПТ у больных с электрокардиографическими признаками синдрома WPW и 72 (24,1%)—к АВ реципрокным ПТ при скрытых ретроградных ДП. Как видно, всего больных с ДП было 63,5 %. А. А. Гросу (1984) среди 48 больных, страдавших приступами падже-лудочковой тахикардии, выявил АВ узловое re-entry у 15 (31%), re-entry при синдроме WPW — у 33 больных (69%). А. А. Гросу, Н. М. Шевченко (1987) описали также сочетание АВ узловой и синоатриалъной реципрокных ПТ. Такое же наблюдение недавно сделал наш сотрудник Ю. Н. Гришкин (1988). Н. Wellens и соавт. (1980) диагностировали синдром WPW у 68 из 120 больных (57%), переносивших приступы наджелудоч-ковой тахикардии. Несколько иные соотношения между различными формами АВ реципрокных тахикардии отметили D. Wu и соавт. (1978), обследовавшие в лаборатории катетеризации сердца 72 больных, имевших приступы надже-лудочковой тахикардии. Они нашли, что re-entry в АВ узле встречается более чем в 5 раз чаще, чем в скрытых ретроградных ДП (из исследования исключались больные с признаками синдрома WPW на ЭКГ). В группе из 60 больных (без синдрома WPW) M. Josephson (1978) наблюдал АВ узловое re-entry в 66% случаев, re-entry в скрытых обходных путях — у 20% больных. В работе К. Rostock и соавт. (1981) реципрок-ные ПТ при синдроме WPW и разделении АВ узла на два проводящих канала находились в соотношении 1:1. Наконец, укажем, что А. М. Жданов (1985) в ходе внутрисердечного ЭФИ 56 больных обнаружил АВ узловые реципрокные тахикардии у 27 (48,2%), АВ реципрокные тахикардии, связанные с синдромом WPW,— у 12 (21,5%), АВ реципрокные тахикардии при скрытых ретроградных путях — только у 2 больных (3,7%). Столь значительные расхождения в распределении различных форм АВ реципрокных ПТ, вероятно, связаны с особенностями отбора больных. В табл. 8 приводятся некоторые сведения о наших больных с тремя основными формами АВ реципрокных тахикардии. Легко заметить, что больные, переносившие приступы АВ узловой реципрокной тахикардии, были старше остальных. Только 4 из них были моложе 30 лет. Приступы тахикардии впервые начинались у этих больных, когда они достигали зрелого возраста. Большинство из них страдали органическими заболеваниями сердца: почти каждый третий имел ИБС, у каждого четвертого был обнаружен ПМК I—II степени (М- и 2Д-эхокардиографическое сканирование) . Правда, причинную связь тахикардии с этими анатомическими изменениями в сердце установить не удалось. Женщин было больше, чем мужчин, что отличается от наблюдений D. Wu и соавт. (1978). У тех лиц, у кого петля re-entry включала ДП, приступы наджелудоч-ковой тахикардии чаще начинались в Таблица 8 Клинические данные о больных с тремя основными формами АВ реципрокных ПТ с узкими комплексами QRS
детстве или в юношеском возрасте. В этом отношении еще более показательны данные Н. Wellens и соавт. (1980). Из 45 больных, у которых первый приступ наджелудочковой тахикардии возник в возрасте до 21 года, 73% имели на ЭКГ признаки синдрома WPW. Из 75 больных с первым приступом тахикардии, возникшим, когда они были старше 21 года, признаки синдрома WPW имели 48% из них. По нашим наблюдениям, у мужчин достоверно чаще, чем у женщин, встречалась круговая ПТ, связанная с синдромом WPW. Органические заболевания сердца мы находили в этой подгруппе заметно реже, чем у больных, переносивших приступы АВ узловой рещшрокной тахикардии. ПМК был у каждого 6—8-го больного. Почти 1/з обследованных в нашей клинике больных связывали появление первого в их жизни приступа сердцебиения с эмоциональным напряжением. У 11% больных первому приступу тахикардии предшествовали такие заболевания, как грипп, ангина, «простуда», пневмония; 37% больных не могли указать на причи- ну нарушений сердечного ритма. Заслуживает упоминания и тот факт, что у 23% больных (женщины) начало «тахикардического анамнеза» совпало с первыми месячными. Физическая нагрузка редко, по нашим данным, служила толчком к ПТ, особенно у больных с синдромом WPW. Отмечалось также явное преобладание числа дневных приступов над ночными, что совпадает с наблюдениями J. Cinca и соавт. (1987) и J. Ir-win и соавт. (1988). Последние установили, что вероятность возникновения приступов АВ реципрокной тахикардии после полудня в 5 раз выше, чем утром (циркадные колебания). Рецидивы тахикардии возникали при самых различных обстоятельствах: перемене положения тела, резких движениях, психоэмоциональных реакциях (испуг, гнев и т. д.), приеме пищи, изменениях погоды. У ряда женщин приступы участились в 2— 10 раз с наступлением климакса. Все это указывает па большую зависимость приступов АВ реципрокной тахикардии от состояния нейровегета-тивной и эндокринной регуляции ор- ганизма. Роль ишемии миокарда и сердечной слабости, по-видимому, здесь минимальна (!). Длительность «тахикардического анамнеза» варьировала у разных больных от 1 мес до 42 лет. Приступы повторялись с различной периодичностью: от 2—5 раз в день до 1 раза в год. У нескольких больных пауза между первым и вторым приступом растянулась на 10— 20 лет. Длительность каждого приступа тоже была неодинаковой: от нескольких секунд до 2—2,5 дня. В наблюдениях Е. Pritchett и соавт. (1988) средняя продолжительность приступов составила 20 мин (от 5 до 90 мин) . Больные подчеркивали, что частые сердцебиения всегда начинались внезапно, с ощущения толчка или прокола в сердце, его «переворачивания» или «остановки», сильной пульсации в области шейных сосудов. На это обратил внимание еще L. Bouveret (1889), писавший, что о начале приступа тахикардии могут возвещать 2—3 удара, которые бывают «медленными», но более энергичными. Около 20% больных отмечали, что иеред каждым рецидивом аритмии у них учащались перебои (экстрасистолы) в области сердца. Другие незадолго до приступа испытывали чувство тревоги, напряжения, «переполнения» сердца. Иногда такие «про-дромы» затягивались на несколько часов. Эти люди как бы предвидели приближение очередного приступа тахикардии. Больные с синдромом WPW по-разному переносят тахикардические приступы. В серии наблюдений, сделанных Н. Wellens и соавт. (1980), сердцебиения ощущали 97%, одышку—57%, загрудинные боли—57% (главным образом при частоте пульса больше 200 в 1 мин), слабость и головокружение — около 30 % больных. По нашим данным, понижение систолического АД, чувство нехватки воздуха, головокружение Собычно в начале приступа) отмечались в основном у больных более старшего возраста, имевших органические из- менения в сердце, в частности выраженный ПМК. У 2 наших пациентов с АВ узловой реципрокной тахикардией на фоне очень частого ритма развился приступ сердечной астмы, сопровождавшийся протодиастоличе-ским ритмом галопа. Полиурия (ип-na spastica) возникала во время приступа или сразу после его окончания почти у каждого третьего больного. Эта реакция продолжительностью от 10 до 30 мин наблюдалась при частоте тахикардического ритма выше 120 в 1 мин. Подобный признак, описанный К. Wenckebach, H. Winterberg (1927), P. Wood (1963), у наших больных с годами постепенно убывал. Недавние исследования J. Nicklas и соавт. (1986) показали, что причиной усиленного натрийуреза и диуреза при наджелудочковых ПТ может быть чрезмерная секреция предсерд-ного натрийуретического фактора (пептида), зависящая от возрастания давления в правом предсердии. Определенное значение имеет и торможение секреции вазопрессина. Приступы АВ реципрокных тахикардии прерывались спонтанно только у 19% больных. Даже часто повторявшиеся приступы в подавляющем большинстве случаев не приводили к развитию у больных хронической застойной недостаточности кровообращения. Между тем они оказывали отрицательное влияние на психоэмоциональную сферу больных, у которых (особенно у детей и юношей) появлялись неуверенность, угнетение, ипохондрия и другие проявления невроза. ПАРОКСИЗМАЛЫНАЯ АВ УЗЛОВАЯ РЕЦИПРОКНАЯ ТАХИКАРДИЯ ОБЫЧНОГО ТИПА Механизмы. Принято считать, что в основе этой ПТ лежит re-entry в АВ узле. Для его возникновения требуются 3 условия: 1) продольное разделение АВ узла на два электрофизиологических канала: медленный (а) и быстрый (р); 2) однонаправленная 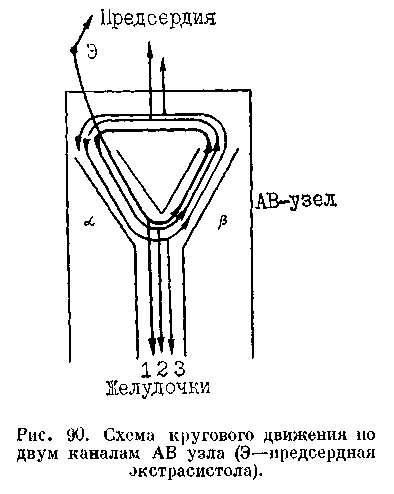 антероградная блокада быстрого канала за счет более длинного антеро-градного ЭРП (см. стр. 198); 3) возможность ретроградного проведения импульса по быстрому каналу, клетки которого имеют сравнительно короткий ретроградный ЭРП. Во время синусового ритма или тогда, когда электрическая стимуляция предсердий еще не достигает большой частоты, импульсы проводятся к пучку Гиса через быстрый канал АВ узла. Если же осуществляют частую стимуляцию предсердий либо их программированную стимуляцию, то и определенный момент 'импульс блокируется в начальной части быстрого канала (р), не вышедшего из состояния рефрактерности, но распространяется через медленный канал (а), уже восстановивший свою возбудимость после предыдущего импульса, поскольку антероградный ЭРП этого канала короче (рис. 90). Медленно преодолев канал а, импульс поворачивает в пределах АВ узла к каналу Р, в котором рефрактетзность уже исчезла. Пройдя по этому каналу в ретроградном направлении, импульс в верхней части АВ узла («верхний общий путь») замыкает круг re-entry, т.е. совершает повторный вход в канал а. Многократное, по меньшей мере трехкратное, воспроизведение этого процесса создает более или менее устойчивую движущуюся «круговую волну» (circus movement) — приступ АВ узловой реципрокной тахикардии. Возбуждение предсердий происходит ретроградно через верхний (про-ксимальный) общий путь АВ узла. Возбуждение желудочков происходит антероградно через нижний (дисталъ-ный) общий конечный путь и систему Гиса — Пуркинье (узкие комплексы QRS). Как недавно установили J. Miller и соавт. (1987), наличие верхнего общего пути можно доказать у 73% больных с АВ узловой реципрокной ПТ, нижнего общего пути — у 75% больных. Таким образом, петля re-entry обычно окружена АВ узловой тканью и не захватывает систему Гиса — Пуркинье и миокард желудочков. Способность к антероград-ному и ретроградному проведению импульсов неодинакова в верхнем и нижнем общих путях. Все еще обсуждается вопрос: включается ли в петлю re-entry участок правого предсердия, непосредственно примыкающий к АВ узлу? М. Jo-sephson, J. Kastor (1976) установили, что индуцированный во время тахикардии преждевременный предсерд-ный экстрастимул может возбуждать (захватывать) предсердия, не прерывая тахикардию. АВ узловая реци-прокная ПТ обычно сохраняется при возникновении АВ диссоциации с независимым предсердным ритмом. Все это указывает на то, что включение предсердий в круг re-entry при АВ узловой реципрокной тахикардии отнюдь не обязательно. Однако мы считаем необходимым упомянуть о некоторых новых представлениях относительно механизмов АВ узловой реципрокной тахикардии. Основываясь на результатах ее хирургического лечения и электрофизиологических исследованиях, D. Ross и соавт. (1985), D. Johnson и соавт. (1987) пришли к выводу, что ретроградным каналом re-entry при этой тахикардии может 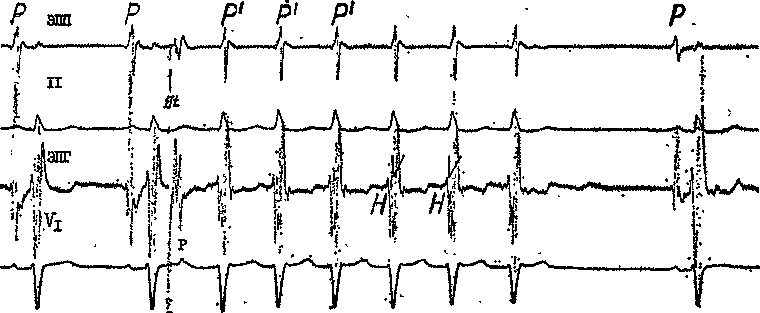 Рис. 91. Воспроизведение приступа АВ узловой реципрокной тахикардии. Стимул (St) с интервалом сцепления 305 мс проводится с замедлением (Р'—Н = 0,27 с) и вызывает круговое движение импульса в АВ узле, ретроградные зубцы Р' совпадают с комплексами QRS; тахикардия неустойчива (6 комплексов), посттахикардическая пауза 1080 мс. служить не АВ узел, а внеузловая перинодальная ткань в основании межпредсердной перегородки либо атриофасцикулярные волокна. Анте-роградный канал находится в АВ узле. Соответственно, эти авторы выделяют два типа такой тахикардии: чаще встречающийся тип А-рет-роградная активация начинается в основании межпредсердной перегородки и регистрируется на ЭПГ; тип Б-ретроградная активация начинается у устья коронарного синуса и прежде всего улавливается на соответствующей ЭГ. Отделение АВ узла от перинодальных тканей приводит к прекращению тахикардии, что открывает перспективы ее радикального лечения. По-видимому, эти разновидности тахикардии встречаются наряду с «классической» АВ узловой реципрокной тахикардией. Электрокардиографические и электрофизиологические признаки всех этих подвидов ПТ весьма близки. ЭКГ. Известны несколько вариантов начала ПТ. В большинстве случаев роль пускового стимула выполняет предсердная экстрасистола, проходящая через медленный канал (рис. 91) с «критическим» удлинением интервала Р—R [Goldreyer В. et al., 1971]. Иногда можно видеть, как в повторяющихся предсердных экстрасистолах постепенно укорачиваются интервалы сцепления и одновременно удлиняются интервалы Р—R до «критической» величины. Для этого бывает достаточно укорочения интервала сцепления экстрасистолы всего на несколько миллисекунд. Именно в такой «критический» момент обеспечиваются основные условия для re-entry: однонаправленная блокада канала р и медленное движение импульса по каналу а. Приступы АВ узловой реципрокной тахикардии этого типа могут вызывать и ЖЭ, что, правда, встречается реже. Скрыто (ретроградно) проникнув в АВ узел, интерполированная ЖЭ блокирует антероградное движение очередного синусового импульса по каналу р и замедляет его антероградное распространение по каналу а с удлинением интервала Р—R. Если это удлинение достигает «критического» значения и имеется соответствующее состояние рефрактерности, возникает ПТ. Заслуживают внимания и внеэкст-расистолические механизмы запуска АВ узловой реципрокной тахикардии. Один из них связан с АВ узло- 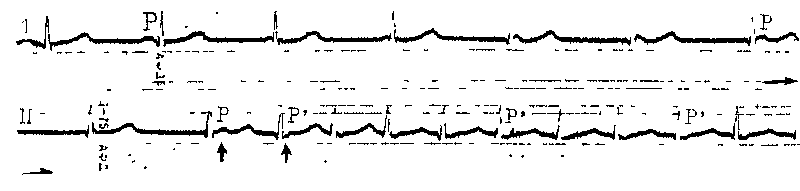 |
