8 Шок М.Фрид
Сокращения
РДСВ — респираторный дистресс-синдром взрослых
ПДКВ — положительное давление в конце выдоха
FiO2 — фракционная концентрация кислорода во вдыхаемой смеси
Определение
Шок — это состояние, при котором доставка кислорода к органам не достаточна для поддержания их функций. Характерные проявления шока — артериальная гипотония, олигурия, психические нарушения, лактацидоз. Кроме того, при шоке наблюдаются симптомы основного заболевания (например рвота с кровью при кровотечении из верхних отделов ЖКТ, крапивница и свистящее дыхание при анафилаксии). Течение шока может осложниться ДВС-синдромом, РДСВ, мезентериальной ишемией, ишемией и нарушением сократимости миокарда, печеночной и почечной недостаточностью. Прогноз зависит от типа шока и его тяжести, от периода времени до начала лечения, наличия сопутствующих заболеваний и осложнений. В отсутствие лечения шок обычно приводит к смерти. При кардиогенном и септическом шоке, даже если рано начато лечение, летальность превышает 50%.
Классификация
Тип шока
|
Патофизиология
|
Примеры
|
Гемодинамика и данные физикального исследования
|
Гиповолемический
|
Острая потеря более 20% внутрисосудистой жидкости вследствие кровотечения или обезвоживания
|
Желудочно-кишечное кровотечение, диабетический кетоацидоз, панкреатит, тяжелая рвота, профузный понос
|
Низкие ЦВД, ДЗЛА и сердечный выброс, высокое ОПСС; набухания шейных вен нет; холодный пот, замедленное наполнение капилляров ногтевого ложа
|
Кардиогенный
|
Снижение ударного объема при поражении сердца, включая нарушения сократи
мости, недостаточность или обструкцию клапанов, внутрисердечный сброс
слева направо, аритмии
|
Острый ИМ, тяжелый миокардит, острая митральная или аортальная недостаточ-ность, тяжелый аорталь-ный стеноз, тромбоз протезированного клапана, разрыв межжелу-дочковой перегородки, свободной стенки ЛЖ, тампонада сердца
|
Высокие ЦВД и ДЗЛА, низкий сердечный выброс, высокое ОПСС; набухание шейных вен, холодный пот, замедленное наполнение капилляров ногтевого ложа; возможны отек легких, боль в груди и шум в сердце
|
Обструктивный
|
Снижение ударного объема вследствие нарушения наполнения или опорожнения желудочков вне
сердечного происхождения
|
ТЭЛА, напряженный пневмоторакс
|
Высокие или низкие ЦВД и ДЗЛА, низкий сердечный выброс, высокое ОПСС;
часто — набухание шейных вен, холодный пот, замедленное наполнение капилляров ногтевого ложа, иногда — отек
легких
|
Перераспределительный
|
Значительное снижение ОПСС с перераспределением внутрисосудистого объема
вследствие повышения проницаемости
капилляров или артериовенозного сброса
|
Острая надпочечниковая недостаточность, анафилаксия, сепсис, нейрогенный шок, токсический шок
|
Низкие ЦВД и ДЗЛА, повышенный сердечный выброс, низкое ОПСС; набухания шейных вен нет, конечности теплые, наполнение капилляров ногтевого ложа нормальное
|
Принципы диагностики и лечения
Общие противошоковые мероприятия
Проходимость дыхательных путей
|
Для поддержания проходимости дыхательных путей (например при отеке или травме гортани) и в случае показаний к ИВЛ (см. ниже) необходима интубация трахеи. Ее производят также при высоком риске аспирации содержимого желудка (например при нарушениях сознания или обильной рвоте с кровью). При травме, когда нельзя исключить перелом шейного отдела позвоночника, накладывают воротниковую шину и выполняют назотрахеальную интубацию; разгибать шею в подобных случаях нельзя, так как это может вызвать повреждение спинного мозга
|
Дыхание
|
Во всех случаях показана ингаляция кислорода.
Показания к ИВЛ: частота дыхания > 30 мин-1, участие в дыхательном акте дополнительной мускулатуры, р02 < 40 мм рт. ст., тяжелый респираторный ацидоз.
При кардиогенном шоке ИВЛ показана даже в отсутствие перечисленных нарушений: ИВЛ снижает затраты энергии на работу дыхательных мышц (а, следовательно, и потребление миокардом кислорода), что может привести к значительному улучшению функции ЛЖ
|
Кровообращение
|
Необходимо установить по крайней мере два венозных катетера (16 G или еще большего калибра).
Если нет аускультативных признаков отека легких, вводят инфузионные растворы (солевые и коллоидные) и препараты крови, а также вазопрессорные средства (дофамин, 10—20 мкг/кг/мин, или норадреналин, 2—20 мкг/мин). При стойкой артериальной гипотонии используют противошоковый костюм (см. с. 267); это помогает стабилизировать состояние до принятия радикальных мер.
При отеке легких характер противошоковых мероприятий зависит от причин шока и параметров гемодинамики:
• АДс < 60 мм рт. ст.: норадреналин, 0,5—30 мкг/мин в/в, и/или дофамин, 10—20 мкг/кг/мин в/в. После повышения АДс до 70— 80 мм рт. ст. начинают инфузию добутамина, 5—20 мкг/кг/мин в/в, прекращают введение норадреналина, по возможности уменьшают дозу дофамина до «почечной» (2—4 мкг/кг/мин);
• ишемия миокарда: экстренная внутриаортальная баллонная контрпульсация, катетеризация сердца и КАГ (с целью определения степени поражения коронарных артерий и исключения разрыва межжелудочковой перегородки или стенки ЛЖ, острой митральной недостаточности, расслаивания аорты). В ряде случаев выполняют БКА или КШ. Если ишемия не поддается лечению и сопровождается шоком или тяжелой левожелудочковой недостаточностью, показана трансплантация сердца;
|
|
• тяжелый клапанный стеноз или недостаточность: экстренная катетеризация сердца, КАГ и баллонная вальвулопластика, протезирование клапана или пластика. При митральной недостаточности и аортальном стенозе часто эффективна внутриаортальная баллонная контрпульсация; при умеренной или тяжелой аортальной недостаточности она противопоказана (увеличивает степень регургитации).
Одновременно с перечисленными мерами необходимо проводить коррекцию ацидоза, гипоксемии и гипотермии (эти состояния ослабляют действие инотропных и вазопрессорных средств).
Если больной получал - адреноблокаторы, положительный инотропный эффект может быть достигнут применением глюкагона (5—10 мг в/в струйно, поддерживающая доза 2—5 мг/ч), обладающего неадренергическим механизмом действия.
Если больной получал антагонисты кальция и сохраняется артериальная гипотония, то улучшение функции ЛЖ может быть достигнуто введением 10% хлорида кальция (5—10 мл в/в в течение 5—10 мин).
Аритмии: см. гл. 6, 7
|
Цели лечения
|
Насыщение гемоглобина кислородом > 90%.
АДсредн > 60 мм рт. ст. Диурез > 20 мл/ч.
Психический статус: ясное сознание, ориентация в обстановке и во времени.
Устранение лактацидоза и кетоацидоза, рН крови 7,3—7,5. Температура тела > 35°С
|
Мониторинг
|
Внутриартериальная регистрация АД. Установка мочевого катетера для контроля за диурезом.
Мониторинг ЦВД, давления в легочной артерии, ДЗЛА, сердечного выброса, ЛСС, ОПСС, насыщения смешанной венозной и артериальной крови кислородом (с помощью катетера, позволяющего выполнять термодилюцию и измерять насыщение крови кислородом)
|
Коррекция сопутствующих состояний
|
Взять 30 мл крови для экстренного анализа, исследовать газы артериальной крови. Проводить лечение перечисленных ниже состояний, даже если они не установлены твердо, но высоковероятны:
• гипогликемия: тиамин, 100 мг в/м (для профилактики энцефалопатии Вернике), с последующим в/в введением 50 мл 50% глюкозы;
• надпочечниковая недостаточность или стероидная зависимость: гидрокортизон, 100—200 мг в/в каждые 4—6 ч (см. с. 285);
• передозировка наркотических анальгегиков (например морфина, петидина): налоксон, 0,4—2,0 мг в/в каждые 5 мин до пробуждения или общей дозы 10 мг. Поскольку T1/2 налоксона (1 ч) короче, чем многих наркотиков, интоксикация может возобновляться; в подобных случаях налоксон вводят повторно. Налоксон можно вводить в/в, в/м, п/к и эндотрахеально;
• передозировка бензодиазепинов (например диазепама, хлордиазепоксида): флумазенил, 0,2 мг в/в каждые 5—10 мин до пробуждения или общей дозы 3 мг за 1 ч. Поскольку Т1/2 флу-мазенила (1 ч) короче, чем многих бензодиазепинов, интоксикация может возобновляться; в подобных случаях флумазенил вводят повторно;
• передозировка лекарственных препаратов, отравления: удаление токсического вещества (промывание желудка, промывание кишечника, прием активированного угля и/или гемодиализ в зависимости от вида отравления), введение антидотов (см. с. 289). Необходимо связаться с центром отравлений;
|
|
• гипотермия: если температура тела (измеряемая ректальным датчиком) ниже 35°С, необходимо укутать больного и ввести в/в подогретый 0,9% NaCl (37—40°С). При длительной и тяжелой гипотермии проводят промывание желудка и брюшной полости теплыми растворами, а также переливание крови;
• эпилептические припадки: диазепам, 0,1—0,2 мг/кг в/в со скоростью 1—2 мг/мин, иногда — повторно. Диазепам угнетает дыхательный центр, поэтому нужно быть готовым к интубации трахеи и ИВЛ. После прекращения припадка назначают фенитоин и/или фенобарбитал для профилактики рецидивов
|
Первоочередные мероприятия и дифференциальный диагноз при шоке
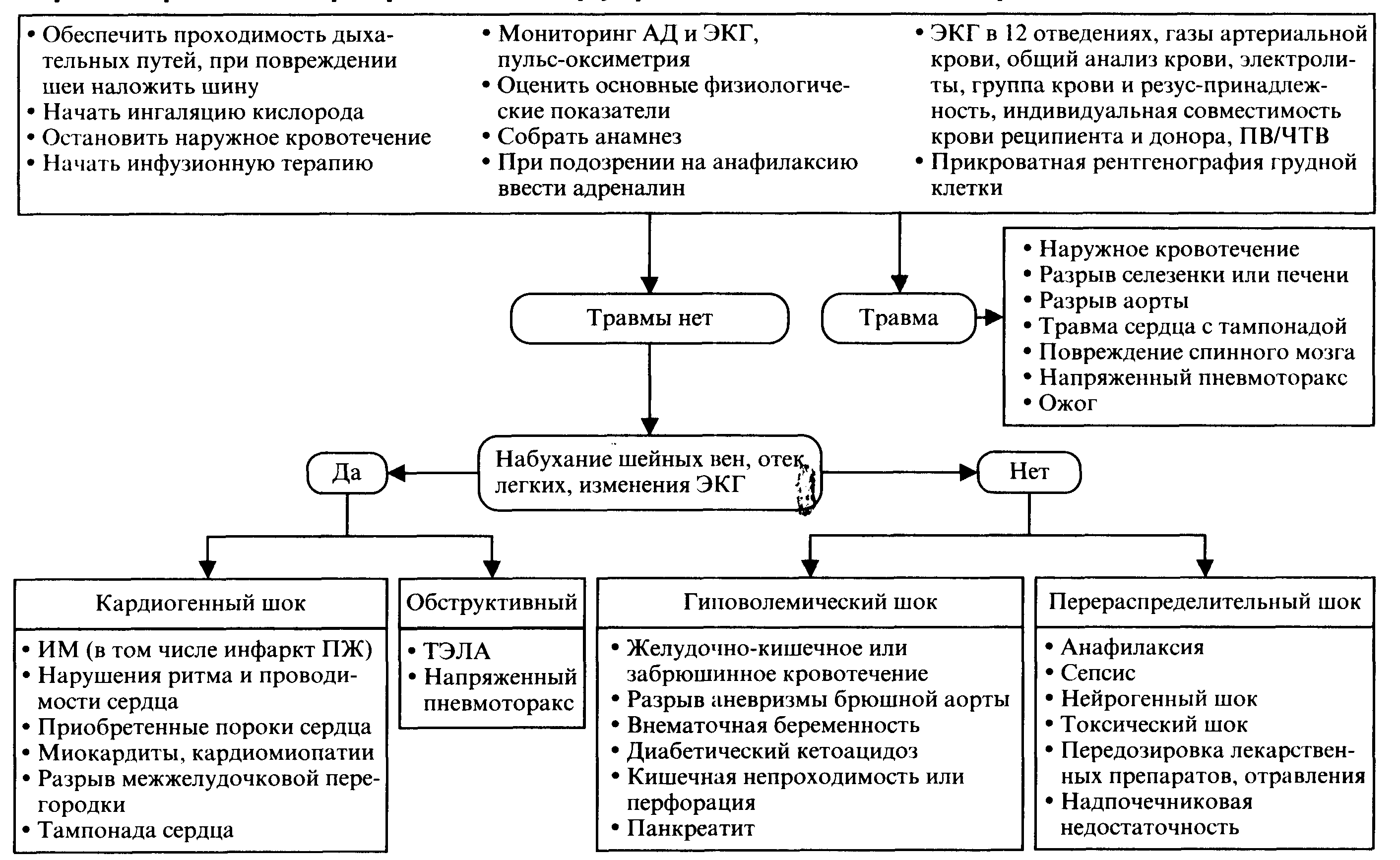
Определение этиологии шока в отсутствие травмы
Дополнительные условия
|
Наиболее информативные исследования
|
Причины
|
Все больные
|
ЭКГ
|
Ишемия и ИМ (см. гл. 4).
Нарушения сердечного ритма и проводимости (см. гл. 6)
|
Набухание шейных вен или отек легких
ишемия миокарда
ишемии миокарда нет
|
Катетеризация сердца, КАГ
|
Острый ИМ и его осложнения (острая митральная недостаточность, разрыв межжелудочковой перегородки, разрыв сердца) (см, гл. 4).
Инфаркт ПЖ (см. с. 278).
Расслаивающая аневризма аорты (см. с.522)
|
ЭхоКГ
|
Острая клапанная обструкция или недостаточность (см. гл. 10).
Тампонада сердца (см. с. 486).
Криз при ГКМП (для подтверждения — катетеризация сердца, см. с. 279).
Тяжелая СН, ДКМП, миокардит (для подтверждения — биопсия миокарда).
ТЭЛА (для подтверждения — ангиопульмонография, см. с. 542).
Расслаивающая аневризма аорты (для подтверждения — чреспищеводная ЭхоКГ, КТ или аортография, см. с. 523).
Констриктивный перикардит (для подтверждения — катетеризация сердца, см.с.488)
|
Прикроватная рентгенография грудной клетки
|
Напряженный пневмоторакс (см. с. 284).
ТЭЛА: локальное обеднение легочного рисунка (подтверждается ангиопульмонографией, см. с. 542).
Расслаивание аорты: расширение средостения; расстояние между кальцифицированной интимой и краем адвентиции более 1 см (подтверждается чреспищеводной ЭхоКГ, КТ или аортографией, см.с. 523)
|
Аускультативных признаков отека легких нет, вены шеи не набухшие
|
Назогастральный зонд,анализ кала на скрытую кровь
|
Желудочно-кишечное кровотечение (эндоскопия или ангиография для определения источника)
|
Общий анализ крови,посев крови, мочи, мокроты, спинномозговой жидкости, отделяемого раны
|
Сепсис: лихорадка и лейкоцитоз могут отсутствовать, особенно у пожилых или ослабленных больных, при почечной недостаточности. При подозрении на инфекционный эндокардит — ЭхоКГ (см. с. 287)
|
Глюкоза плазмы, электролиты, общий анализ мочи
|
Диабетический кетоацидоз (см. с. 272).
Острая надпочечниковая недостаточность — проба с кортикотропином (см. с.285)
|
Активность печеночных ферментов, амилазы
|
Панкреатит (см. с. 274)
|
Определение уровня лекарственных препаратов в крови
|
Передозировка лекарственных препаратов и отравления (см. с.289)
|
Исследование функции щитовидной железы
|
Тиреотоксический криз (при СН с повышенным сердечным выбросом возможны набухание шейных вен и отек
легких).
Тяжелый гипотиреоз
|
Несмотря на обследование, диагноз неясен
|
КТ
|
Разрыв аневризмы брюшной аорты (см. с. 519).
Расслаивание аорты (см. с. 522).
Забрюшинное кровотечение или абсцесс.
Внутритазовый абсцесс
|
Проба с кортико-тропином
|
Острая надпочечниковая недостаточность (см. с.285)
|
Диагностическая пункция заднего свода влагалища
|
Внематочная беременность
|
Признаки кишечной непроходимости при рентгенографии в динамике, доскообразный живот
|
Непроходимость или перфорация кишечника
|
Катетеризация сердца
|
Констриктивный перикардит (см. с.488)
|
Консультация невропатолога
|
Нейрогенный шок (например при синдроме Гийена—Барре, см. с. 289)
|
Некоторые
важные дополнительные указания
|
Шок может быть обусловлен одновременно несколькими причинами, так как по мере его прогрессирования могут появляться новые патогенетические факторы: например при желудочно-кишечном кровотечении (гиповолемический шок) может развиться ИМ (кардиогенный шок);
при септическом шоке, приводящем к острой надпочечниковой недостаточности (перераспределительный шок) может возникнуть острый эрозивный гастрит с кровотечением (гиповолемический шок). В связи с этим при шоке необходимо подробно ознакомиться с анамнезом, провести физикальное и лабораторное исследование, ЭКГ, рентгенографию грудной клетки.
Даже при очевидной причине шока следует исключить:
• сепсис;
• желудочно-кишечное кровотечение;
• ишемию миокарда, нарушения ритма и проводимости;
• надпочечниковую недостаточность, усугубляющую шок;
• передозировку лекарственных препаратов.
Следует быть готовым к развитию осложнений, к числу
которых относятся:
• лактацидоз;
• ишемия миокарда;
• нарушения ритма и проводимости (необходим постоянный мониторинг ЭКГ);
|
|
• нарушение функции печени;
• ДВС- синдром;
• эрозивный гастрит с кровотечением;
• надпочечниковая недостаточность;
• сепсис;
• почечная недостаточность;
• РДСВ
|
Гиповолемический шок
|
 Скачать 0.51 Mb.
Скачать 0.51 Mb.
