Система крови
 Скачать 5.56 Mb. Скачать 5.56 Mb.
|
|
Движение крови по венам: причины, скорость, венозное давление. Депо крови. Венозный возврат и сердечный выброс. Характеристика венозной гемодинамики. Давление крови в посткапиллярных венулах равно 10 – 15 мм рт ст, в полых венах вблизи сердца оно колеблется в соответствии с фазами дыхания от +5 да -5. Движущая сила составляет в венах около 10 -15. При кашле и натуживании центральное венозное давление может достигать 100 мм рт ст, препятствуя движению венозной крови с периферии. Давление крови в венах может быть ниже атмосферного (венах грудной полости во время вдоха, в венах черепа при вертикальном положении); венозные сосуды имеют более тонкие стенки и при изменениях внутрисосудистого давления меняется их емкость; во многих венах имеются клапаны, препятствующие обратному току крови. Давление в крупных венах имеет пульсирующий характер, волны давления распространяются в них ретроградно – от устья полых вен к периферии. Причиной этих волн служат затруднения притока крови к сердцу из полых вен во время систолы ПП и ПЖ. Амплитуда волн по мере удаления от сердца уменьшается. Скорость распространения волны давления 3 – 5 м/с. Линейная скорость кровотока в венах зависит от суммарной площади поперечного сечения, поэтому скорость наименьшая в венулах, наибольшая в полых венах. Течение крови в венах ламинарное, но вместе слияния двух вен в одну возникают вихревые потоки, перемешивающие кровь, и состав крови становится однородным. Факторы, обеспечивающие движение крови по венам. Основная движущая сила – разность давлений в начальном и конечном отделах вен, создаваемая работой сердца. На возврат венозной крови к сердцу оказывают влияние также вспомогательные факторы:
У стоящего человека давление в венах на уровне стопы равно 90 мм рт ст. При этом венозные клапаны предотвращают обратный ток крови, но венозная система постепенно наполняется кровью за счет ее притока из артериального русла, где давление в вертикальном положении возрастает на ту же величину. В венах дополнительно накапливается 400 – 600 мл притекающей из микрососудов крови. Венозный возврат - объем венозной крови, протекающей по верхней и нижней (у животных, соответственно, по передней и задней) полым венам. Сердечный выброс - количество крови, выбрасываемое за 1 мин желудочками.
Регуляция просвета осуществляется в основном симпатической нервной системой, иннервирующей все отделы сосудистого русла, кроме капилляров. Постганглионарные симпатические волокна, иннервирующие сосуды мышц, идут в составе соматических нервов. Сосуды мозга иннервированы относительно слабо парасимпатическую иннервацию получают только некоторые органы. Иннервация вен в основном соответствует иннервации артерий. Сосудодвигательный цент локализован в продолговатом мозге, его влияние регулируется с помощью центров спинного мозга (С8 – L3). Важную роль в регуляции сосудистого тонуса играют гипоталамус и кора большого мозга. Корковые влияния осуществляются с помощью запуска нервных и гормональных регуляторных механизмов. Наиболее сильное влияние на просвет сосудов оказывают моторная и премоторная зоны. Вспомогательную роль играют корковые нейроны медиальной поверхности полушарий, лобной и теменной долей. Однако с началом мышечной деятельности главным фактором в регуляции тонуса сосудов является метаболический (накопление продуктов обмена). Сужение сосудов под влиянием симпатических нервов обнаружил А. Вальтер в опыте на лягушке: после перерезки седалищного нерва он наблюдал расширение сосудов конечности, а раздражение периферического отрезка этого нерва приводило к сужению сосудов. Позже К. Бернар сделал перерезку симпатического нерва на одной стороне шеи у кролика, что сопровождалось покраснением и потеплением уха на оперируемой стороне. Раздражение симпатического нерва вызывало побледнение и охлаждения уха кролика. Частота импульсов, идущих по симпатическим нервам к сосудам, равна 1 – 3 имп/с. Вазоконстрикторное и стимулирующее сердце влияние симпатической нервной системы сильнее влияния катехоламинов надпочечников. Возбуждение симпатических нервов вызывает сужение артериол на 1/3, вен на 1/6. Блокада или перерезка симпатических нервов может увеличить объем крови в органах на 20 %. Сужение сосудов во всех органах осуществляется с помощью активации альфа адренорецепторов, расширение посредством бета адренорецепторов. Плотность бета адренорецепторов не высока, поэтому при одновременной активации альфа и бета преобладает вазоконстрикторный эффект. Расширение кровеносных сосудов осуществляется с помощью различных нервов.
Вещества, расширяющие сосуды. К ним относятся многие БАВ: гистамин, брадикинин, ацетилхолин, окись азота, простогландины. Гистамин вызывает расширение артериол, венул и повышает проницаемость капилляров. Он выделяется главным образом при повреждении кожи и слизистых оболочек, в стенке желудка и кишечника, в скелетных мышцах при работе, а также при реакциях антиген – антитело. Натрийуретический гормон расширяет сосуды посредством расслабления гладкомышечных элементов мелких артерий организма. Вырабатывается в секреторных кардиомиоцитах, больше в ПП. Кинины являются полипептидами, образующимися из альфа два глобулинов плазмы крови под действием фермента калликреина. Наиболее известны брадикинин и каллидин. Брадикинин выделяется при возбуждении желез ЖКТ слюнных желез, он появляется в коже при действии тепла и способствует расширению сосудов кожи при ее нагревании, расширяет сосуды наружных пол органов. Субстанция П расширяет сосуды слюнных желез и наружных половых органов. Простагландины – производные ненасыщенных жирных кислот. Продукты метаболизма – СО2, угольная и молочная кислоты, О2, а также снижение рН вызывают расширение сосудов в работающем органе – рабочую гиперемию, которая наблюдается в скелетных мышцах, железах, гладкомышечных стенках ЖКТ, сердце, головном мозге. Сосудорасширяющие вещества вырабатываются также в эндотелии сосудов. Эндотелий капилляров вырабатывает из арахидоновой кислоты простациклин, расслабляющий гладкую мышцу сосуда, увеличивая концетрацию цАМФ, он вырабатывает оксид азота – одно из веществ вызывающих расширение сосудов, в том числе и коронарных. Сосудосуживающие вещества. Наиболее сильным веществом, суживающим артериолы, в меньшей степени вены является ангиотензин. Он вырабатывается в печени, однако в плазме крови находится в неактивированном состоянии. Активируется ренином. При снижении АД увеличивается выработка ренина в почке. Ренин расщепляет альфа глобулин плазмы, превращая его в ангеотензин 1. Последний под влиянием фермента ангеотензиназы превращается в ангеотензин 2, обладающим сильным сосудосуживающим действием, в том числе на коронарные артерии. Ангиотензин обеспечивает сужение сосудов в том числе путем активации симпато – адреналовой системы. АДГ обладает сосудосуживающим действием только при снижении АД. Норадреналин действует на альфа адренорецепторы и суживает сосуды. Вещества двоякого действия. Адреналин активирует альфа и бета адренорецепторы, в низких концентрациях вызывает расширение сосудов, в высоких сужение. Это объясняется тем, что чувствительность бета адренорецепторов выше. Серотонин, выделяющийся в основном из энтерохромаффинных клеток, в стволе мозга, при разрушении кровяных пластинок. При высоком тонусе сосудов серотонин вызывает их расширение, при низком сужение. В отсутствие всяких регуляторных воздействий изолированная артериола, лишенная эндотелия, сохраняет некоторый тонус, зависящий от самих гладких мышц. Он называется базальным тонусом сосуда.
Механизмы быстрого реагирования - рефлекторная регуляция АД посредством изменений работы сердца и тонуса сосудов. Обе реакции срабатывают в течение нескольких секунд, причем в случае повышения АД работа сердца тормозится, тонус сосудов уменьшается, и они расширяются. При падении давления деятельность сердца увеличивается, сосуды суживаются. Барорецепторы, воспринимающие изменение давления, расположен по всему сосудистому руслу и в виде скоплений сосредоточены в дуге аорты и области каротидного синуса (главные сосудистые рефлексогенные зоны), в сердце, в легком, в стенках крупных грудных и шейных артерий. В дуге аорты и каротидном синусе расположены еще и хеморецепторы. Главные сосудистые рефлексогенные зоны отслеживают системное АД и степень обеспечения кровью головного мозга. Отклонение параметров кровяного давления в области этих рефлексогенных зон означает изменение АД во всем организме, что воспринимается барорецепторами, и центр кровообращения вносит соответствующие коррекции. Чувствительные волокна от барорецепторов идут в составе синокаротидного нерва (нерв Геринга – ветвь языкоглоточного нерва, 9 пара черепных нервов). Барорецепторы дуги аорты иннервируются левым депрессорным нервом. Правый депрессорный нерв воспринимает информацию от барорецепторов области отхождения плечевого ствола. Депрессорные нервы идут в составе блуждающих нервов. Синокаротидные и аортальные нервы содержат также афферентные волокна от хеморецепторов, расположенных в каротидных тельцах и аортальных тельцах. При снижении АД барорецепторы рефлексогенных зон возбуждаются меньше, и импульсация от них в центр кровообращения снижается. В результате понижается уровень возбуждения нейронов блуждающего нерва, и уменьшается импульсация, тормозящая работу сердца. Одновременно уменьшается импульсация к депрессорным нейронам симпатического отдела центра кровообращения в продолговатом мозге. Его возбуждение ослабевает, уменьшается угнетение прессорных нейронов, они посылают больше импульсов к сердечным и сосудистым центрам спинного мозга. Ослабевает и тормозное влияние депрессорных нейронов на симпатические центры спинного мозга. Это ведет к дополнительному сужению кровеносных сосудов. При этом суживаются венулы и мелкие вены, возврат крови в сердце увеличивается и его работа усиливается. Результатом является повышение АД. При повышении давления происходят обратные действия. Возбуждение хеморецепторов аортальной и синокаротидной зон возникает при уменьшении напряжении О2, увеличении напряжения СО2 и концентрации водородных ионов, т.е. при гипоксии, киперкапнии, ацидозе. Импульсы от хеморецепторов поступают в нейронам прессорного отдела симпатического центра продолговатого мозга, возбуждение которого вызывает сужение сосудов, усиление и ускорение сердечных сокращений и, как следствие, повышение АД. В результате ускоряется поступление кислорода в легкие и обмен углекислого газа на кислород. Рефлексогенные зоны сердца: в предсердиях, особенно в области впадения полых и легочных вен, имеются рецепторы растяжения, импульсы от которых поступают в центр кровообращения по блуждающим нервам, что ведет к возбуждению симпатического отдела центра кровообращения и тахикардии. Рефлекс Бренбриджа – учащение сердечных сокращений при быстром введении в кровоток большого количества жидкости и сильном растяжении предсердий. Возможно уменьшение ЧСС вследствие возбуждения парасимпатического отдела центра кровообращения. Введение жидкости в кровоток при низкой ЧСС последняя возрастает, при высокой уменьшается. Легочная рефлексогенная зона: барорецепторы легких локализуются в артериях малого круга кровообращения. Повышение давления в сосудах легких ведет к урежению сокращений сердца, падению АД в большом круге и увеличению кровенаполнения селезенки (рефлекс Парина). Эта защитная реакция предотвращает перенаполнение легких кровью и развитие отека легких. Попадание в сосуды легких пузырьков воздуха, жировых эмболов, вызывающих раздражение механорецепторов малого круга угнетает деятельность сердца и может привести к летальному исходу. 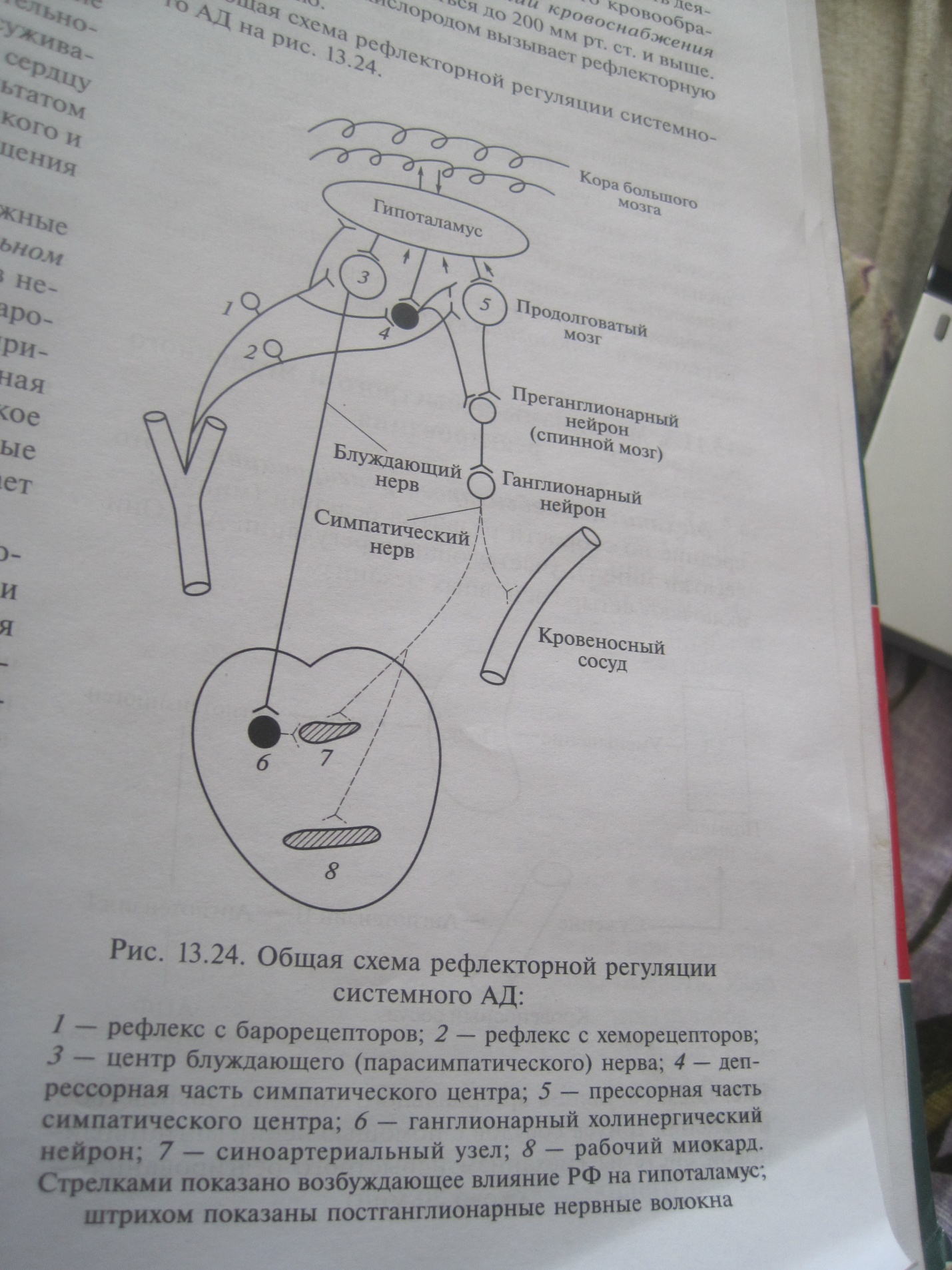
Сопряженные рефлексы – рефлекторные влияния на ССС с рефлексогенных зон других органов или с ССС на другие системы организма. Рефлекс Данини – Ашнера (глазо – сердечный рефлекс) – снижение ЧСС, возникающее при надавливании на боковую поверхность глаз. Пульс урежается на 10 – 15 минут. Рефлекс осуществляется при помощи блуждающих нервов. Рефлекс Гольца – уменьшение ЧСС или даже полная остановка сердца при раздражении механорецепторов органов брюшной полости или брюшины. Рефлекс Тома – Ру – брадикардия при сильном давлении или ударе в эпигастральную область. Удар ниже мечевидного отростка у человека может вызвать остановку сердца, кратковременную потерю сознания или даже смерть. Рефлексы Гольца и Тома – Ру осуществляются с помощью блуждающего нерва, имеют общую рефлексогенную зону. Рефлекс Геринга – рефлекторное снижение ЧСС при задержке дыхания на высоте глубокого вдоха. Эфферентным звеном дуги рефлекса является блуждающий нерв. Рефлекс возникающий при раздражении механорецепторов и терморецепторов кожи, проявляется в торможении или стимуляции сердечной деятельности. Рефлекс с проприорецепторов возникает при физической нагрузке и выражается в увеличении ЧСС вследствие уменьшения тонуса блуждающих нервов. Условные рефлексы на изменение сердечной деятельности также относятся к сопряженным.
Механизмы небыстрого реагирования – это средние по скорости развития реакции (минуты – десятки минут), участвующие в регуляции АД. Они включают четыре основных механизма.
СИСТЕМА ДЫХАНИЯ
Дыхание – совокупность процессов, включающих поступление в организм кислорода, использование его для окисления органических веществ с освобождением энергии и выделением углекислого газа в окружающую среду. Значение дыхания заключается в обеспечении организма энергией. Источником энергии являются органические соединения, поступающие с пищевыми веществами, а дыхание обеспечивает высвобождение этой энергии. Главным поставщиком энергии является процесс аэробного окисления. Выделяют несколько этапов дыхания:
Совокупность первого и второго этапов – внешнее дыхание, обеспечивающее газообмен между окружающей средой и кровью. Оно осуществляется с помощью внешнего звена системы дыхания, включающего легкие с воздухоносными путями, грудную клетку и мышцы, приводящие ее в движение. Остальные этапы осуществляются с помощью внутреннего звена – кровь, ССС, органеллы клеток, обеспечивающих тканевое дыхание. Функции легких.
Функциональной единицей легкого является ацинус – дыхательные бронхиолы, отходящие от концевой бронхиолы и делящиеся дихотомически. Дыхательные бронхиолы переходят в альвеолярные ходы и альвеолярные мешочки, которые несут на себе альвеолы легкого. Дыхательная зона – совокупность альвеолярных ходов и мешочков, несущих на себе альвеолы, где происходит газообмен между газовой смесью и кровью. Негазообменные функции легких.
Функции воздухоносных путей. Газообменная функция состоит в том, что воздухоносные пути обеспечивают доставку атмосферного воздуха в газообменную область. Они включают полость рта, носоглотку, гортань, трахею, бронхи и бронхиолы. До 16 генерации бронхиолы не имеют альвеол, поэтому газообмена между ними и кровью не существует. Последующие три генерации называют дыхательными бронхиолами. На них имеются бронхиолы, но они составляют всего 2 % от общего числа. Последние 4 генерации представляют собой альвеолярные ходы и альвеолярные мешочки, они несут основное количество альвеол, где и происходит газообмен между альвеолярной газовой смесью и кровью. Негазообменные функции.
Грудная клетка предохраняет легкие от высыхания и механического повреждения. Экскурсиями грудной клетки обеспечивают сужение и расширение легких, а значит их вентиляцию.
Отрицательное давление в плевральной щели – величина, на которую давление в плевральной щели ниже атмосферного. В норме (-4) – (-8) мм рт ст. Оно зависит от фазы дыхательного цикла: при максимальном вдохе возрастает до -20 мм рт ст, при максимальном выдохе приближается к нулю. Уменьшается в легких сверху вниз, т.к. верхние отделы растянуты сильнее, чем нижние. Значение отрицательного давления для организма заключается в том, что оно обеспечивает сжатие грудной клетки при выдохе и куполообразное положение диафрагмы, т.к. давление в брюшной полости несколько выше атмосферного за счет тонуса мышц стенки живота, а в грудной полости ниже атмосферного, а также способствует возврату крови и лимфы к сердцу, особенно при вдохе (присасывающее действие грудной клетки).
Поступление воздуха в легкие при вдохе и изгнание его при выдохе осуществляется благодаря ритмичному и сужению грудной клетки и легких. Вдох является первично активным (осуществляется с непосредственной затратой энергии), выдох может быть первично активным при форсированном дыхании. При спокойном дыхании выдох вторично активный, осуществляется за счет потенциальной энергии, накопленной в при вдохе. Механизм вдоха.
Расширение в сагиттальном направлении и в стороны происходит при поднятии ребер вследствие сокращения наружных межреберных и межхрящевых мышц.
Главная причина расширения легких – атмосферное давление воздуха, действующее на легкие только с одной стороны – через воздухоносные пути. Вспомогательную роль выполняют силы сцепления висцерального и париетального листков.
Механизм выдоха.
Экспираторными являются внутренние межреберные мышцы и мышцы брюшной стенки. Спокойный выдох осуществляется без непосредственной затраты энергии. Сужение грудной клетки обеспечивают ЭТЛ (сила, стремящаяся вызвать спадение легких) и эластическая тяга стенки живота. Это достигается следующим образом. При вдохе растягиваются легкие, вследствие чего возрастает ЭТЛ. Кроме того диафрагма опускается вниз и оттесняет органы брюшной полости, растягивая при этом стенку живота и увеличивая ее эластическую тягу. Как только прекращается поступление импульсов к мышцам вдоха по диафрагмальному и межреберным нервам, прекращается возбуждение мышц, вследствие чего они расслабляются. Грудная клетка суживается под влиянием ЭТЛ и тонуса мышц стенки живота, при этом органы грудной полости оказывают воздействие на диафрагму. Вследствие происходящих процессов легкие сжимаются. Поднятию купола диафрагмы способствует также ЭТЛ. Давление воздуха в легких возрастает из – за уменьшения их объема и воздух изгоняется наружу.
Вентиляция легких – газообмен между атмосферным воздухом и легкими. Легочные объемы.
Емкости легких.
Минутный объем воздуха – объем воздуха, проходящие через легкие за 1 минуту. В покое 6- 8 л, при интенсивной физической нагрузке может достигать 100 л. Максимальная вентиляция легких – объем воздуха, который проходит через легкие за 1 мин при максимально возможной глубине и частоте дыхания. Может достигать 120 – 50 л/мин, у спортсменов 180 л/мин. МВЛ характеризует проходимость дыхательных путей, упругость грудной клетки и растяжимость легких. Газообмен между альвеолярным воздухом и кровью: движущая сила газов, показатели парциального давления O2 и СО2 в альвеолярном воздухе, в крови (артериальной и венозной) и в тканях. Факторы, способствующие газообмену в легком. В легких газообмен осуществляется с помощью диффузии: СО2 выделяется из крови в альвеолы, О2 поступает из альвеол в венозную кровь, пришедшую в легочные капилляры из всех органов и тканей организма. При этом венозная кровь превращается в артериальную. Газообмен между альвеолами и кровью идет непрерывно, но во время систолы более активный, чем во время диастолы. Движущая сила, обеспечивающая газообмен в альвеолах. Газообмен в альвеолах происходит благодаря разности парциальных давлений О2 и СО2 в альвеолярной смеси газов и напряжений этих газов в крови. Парциальное давление газа – часть общего давления газовой смеси, приходящаяся на долю данного газа. Для его расчета необходимо от общего объема газовой смеси вычислить %, равный содержанию этого газа в смеси. При этом необходимо учесть парциальное давление водяных паров. Процентное содержание кислорода в газовой смеси равно 14 %. Его парциальное давление равно 99, 82 мм рт ст. Парциальное давление О2 и СО2 в капиллярах и альвеолах уравниваются. Факторы, способствующие диффузии газов в легких.
Почти весь О2 переносится в химическом соединении с гемоглобином. В физически растворенном состоянии транспортируется только 3 мл/л. Но эта фаза важна, т.к. О2 из капилляров ткани и О2 из альвеол в кровь и эритроцит проходит через плазму крови в идее физически растворенного газа. Свойства гемоглобина. Гемоглобин обладает свойством присоединять кислород, когда кровь находиться в легком , и отдавать, когда кровь проходит по капиллярам всех органов и тканей организма. Он состоит из четырех одинаковых групп – гемов. Гем представляет собой протопорфирин, в центре которого расположен ион двухвалентного железа, играющего ключевую роль в переносе О2. Кислород образует обратимую связь с гемом. При этом восстановленный гемоглобин становится окисленным. Каждый гемм присоединяет по одной молекуле кислорода. Содержание гемоглобина в крови у М 130 – 160 г/л, у Ж 120 – 140 г/л. Количество кислорода, которое может быть связано – кислородная емкость крови у М около 200 мл/л, у Ж на 6 – 8 % меньше. Гем может подвергаться окислению, при этом двухвалентное железо становится трех валентным. Окисленный гем называется метгемом, а вся полипептидная молекула в целом метгемоглобином. Окисленный гемоглобин теряет способность переносить кислород. Соединение гемоглобина с угарным газом – карбоксигемоглобин. Главным фактором, обеспечивающим образование оксигемоглобина, является высокое парциальное давление О2 в альвеолах (100 мм рт ст). Пологий характер прямой образования и диссоциации оксигемоглобина в верхней части свидетельствует о том, что в случае значительного падения Ро2 в воздухе и соответственно в альвеолах содержание О2 в крови будет сохраняться достаточно высоким. Имеется ряд вспомогательных факторов, способствующих оксигенации крови: 1. Отщепление от карбгемоглобина СО2 и удаление его (эффект Вериго); 2. Понижение температуры в легких; 3. Увеличение рН крови (эффект Бора). Диссоциация оксигемоглобина происходит в капиллярах, когда кровь от легких приходит к тканям организма. При этом гемоглобин отдает О2 тканям и присоединяет СО2. Главным фактором, обеспечивающим диссоциацию является падение (градиент) Ро2, который быстро потребляется тканями. Процесс диссоциации также отражает верхняя часть прямой. Вспомогательные факторы, способствующие диссоциации: 1. Накопление СО2 в тканях; 2. Закисление среды; 3. Повышение температуры; 4. АТФ; 5. 2,3 – дифосфоглицерат (промежуточный продут, образующийся в эритроцитах при расщеплении глюкозы). Миоглобин также присоединяет О2.  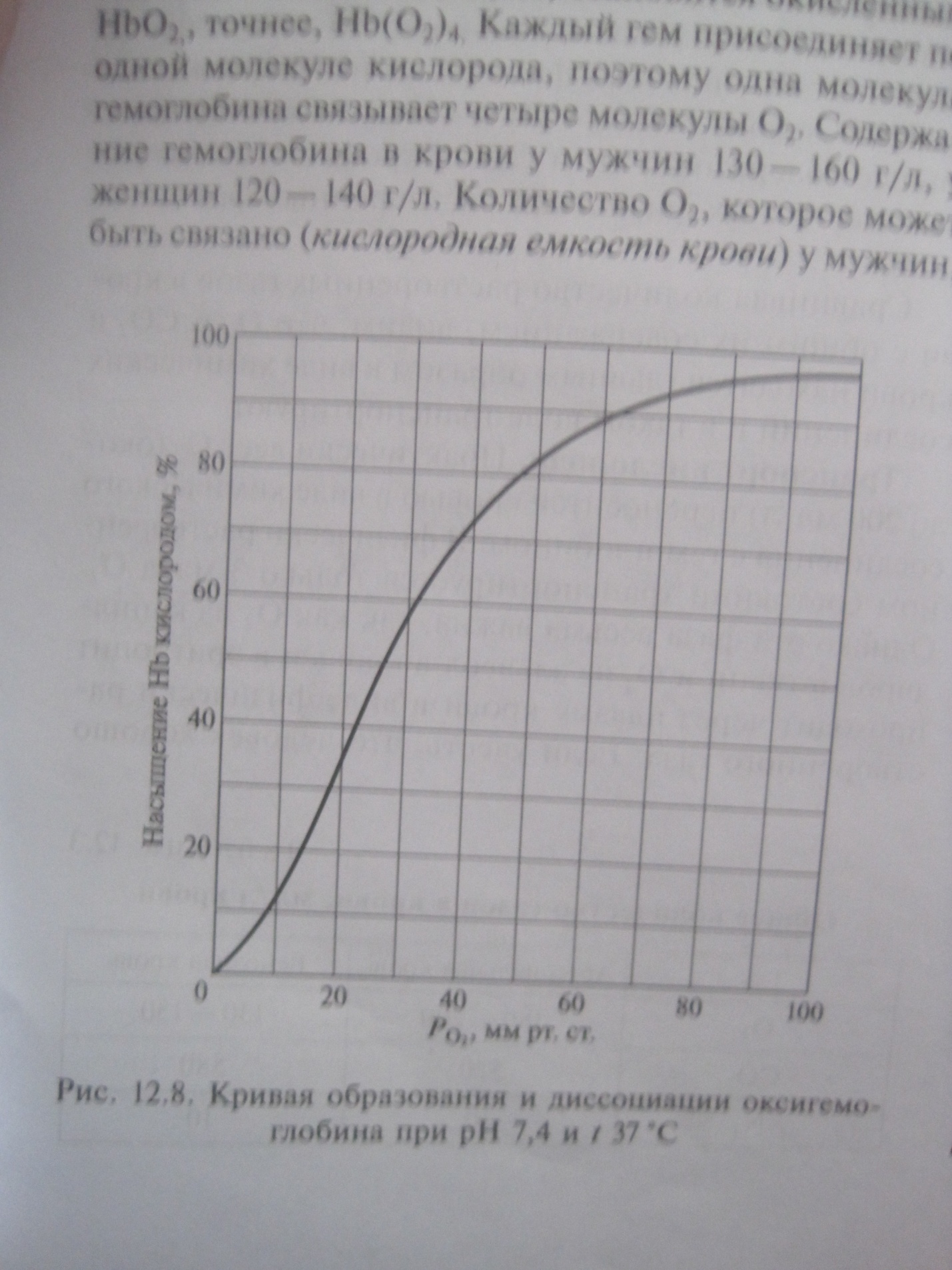
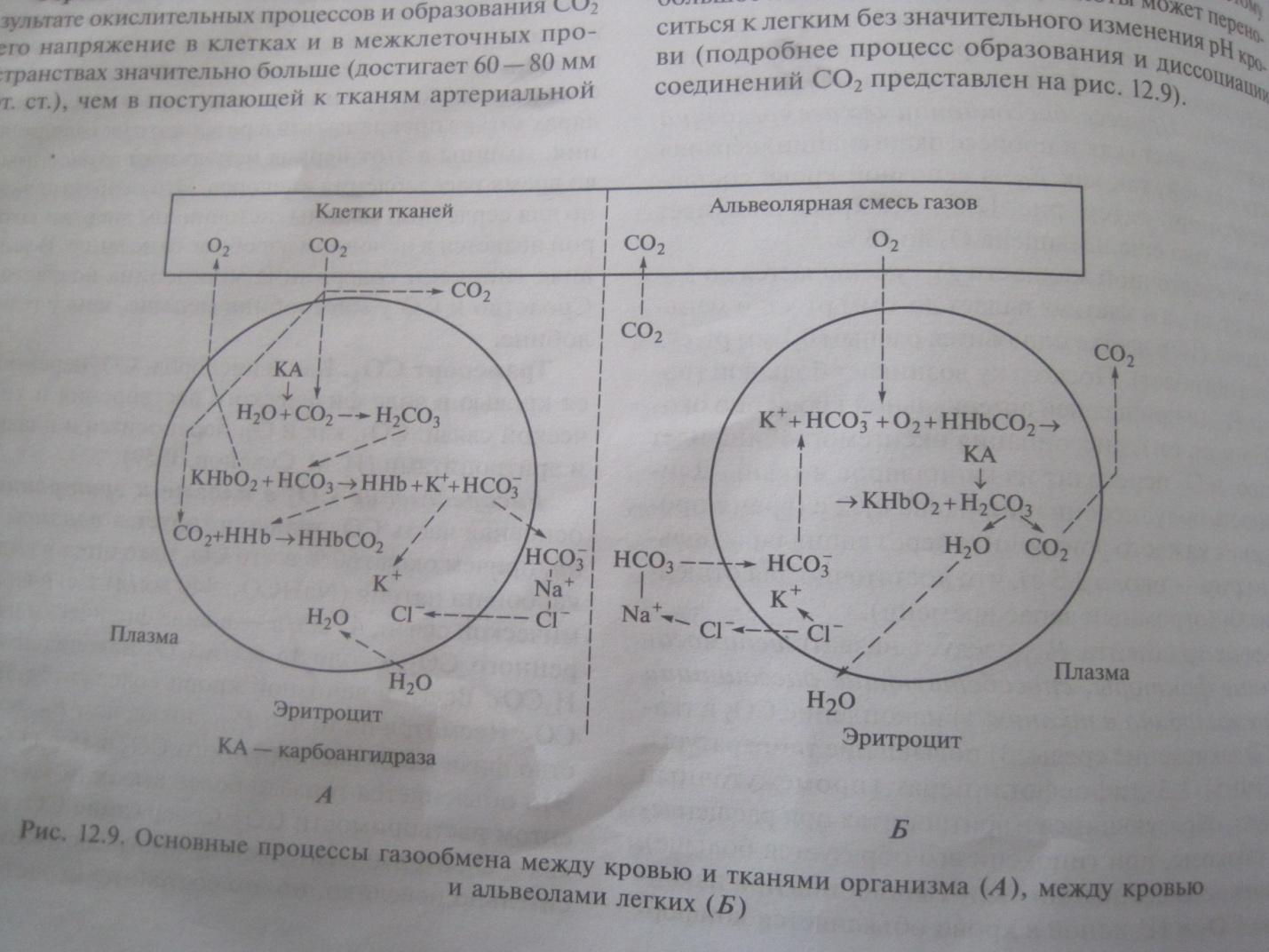
СО2 переносится в виде физического растворения и химической связи. СО2 переносится и плазмой и эритроцитами. Основная часть СО2 транспортируется плазмой крови, причем около 60 % всего СО2 находится в виде бикарбоната натрия, т.е. в виде химической связи, 45 мл/л в виде физически растворенного СО2, около 15 мл/л в виде Н2СО3. Всего в венозной крови содержится 58 мл/л СО2. В эритроците СО2 находится в форме химических соединений карбгемоглобина и бикарбоната калия. Карбгемоглобин обеспечивает выделение из организма до 1/3 объема всего выделяемого через легкие СО2. Напряжение СО2 в клетках значительно больше, чем в поступающей к тканям артериальной крови, поэтому СО2, согласно градиенту напряжения, переходит через стенку капилляра в кровь. Небольшая его часть остается в плазме в физически растворенном виде. В плазме образуется небольшое количество Н2СО3, но этот процесс идет медленно, т.к. в плазме нет фермента карбоангидразы, катализирующего образование Н2СО3. Карбоангидраза имеется в лейкоцитах и тромбоцитах. СО2 поступает и вэти клетки, где образуется угольная кислота и ионы НСО3. Углекислый газ превращается в другие соединения главным образом в эритроциты: соединяется с водой и образует угольную кислоту очень быстро. Оксигемоглобин, соединенный с ионом калия, в тканях с высокой концентрацией СО2 легко отдает кислород. В этом состоянии он теряет ионы калия и легко принимает от угольной кислоты ионы водорода, превращаясь в гемоглобиновую кислоту, в свою очередь ионы калия связываются с ионами гидрокарбоната, образуя бикарбонат калия. Небольшое количество СО2 (1 – 2 %) переносится белками плазмы крови в виде карбаминовых соединений. Диссоциация соединений СО2. Начинается выход из альвеолы физически растворенного СО2 из плазмы крови, т.к. Рсо2 в альвеолах ниже, чем в венозной крови. Это ведет к понижению напряжения Рсо2 в крови. Присоединение кислорода к гемоглобину также уменьшает сродство углекислого газа к гемоглобину, что облегчает расщепление карбгемоглобина (эффект Холдена).
Дыхательный центр, обеспечивающий схему вдоха и выдоха, локализуется в продолговатом мозге. В регуляции продолжительности фаз вдоха и выдоха важную роль играет мост. Нейроны моста при взаимодействии с нейронами продолговатого мозга и афферентными импульсами от легких обеспечивают нормальный цикл дыхания (эйпностическое дыхание). Нейроны моста получают импульсы от продолговатого мозга и посылают их к дыхательным мышцам по диафрагмальному и межреберным нервам. Центр диафрагмальных нервов находится в 3 – 4 сегменте. Центры межреберных нервов располагаются в 4 – 10 сегментах, иннервация мышц живота осуществляется сегментами Th4 - L3. В регуляции дыхания принимает участие также средний мозг, гипоталамус, лимбико – ретикулярный комплекс, кора. Средний мозг имеет большую роль в регуляции мускулатуры. Гипоталамус регулирует частоту и глубину дыхания при физической деятельности. Автоматия дыхательного центра. Под автоматией понимают способность центра к автономной непрерывной генерации импульсов, циркулирующих в его нейронах, обеспечивающих саморегуляцию вдоха и выдоха. Основная часть нейронов дыхательного центра относится к РФ. Эти нейроны обладают свойством спонтанной активности. Автомации способствуют гуморальные влияния на центр, афферентная импульсация от рефлексогенным зон хемо и механорецепторов; взаимодействие возбуждающих тормозящих взаимовлияний нейронов дыхательного центра; возбуждающее влияние вышележащих отделов ЦНС. Нейронная организация дыхательного центры. В обеих половинах продолговатого мозга есть участки РФ, где имеются скопления дыхательных нейронов. Таких скоплений в каждой половине два: дорсальной и вентральное. Они локализуются вблизи задвижки, которая находится у нижнего угла ромбовидной ямки. Дорсальная группа находится вентролатеральном отделе ядра солитарного тракта и полностью состоит из инспираторных нейронов. Аксоны этих нейронов идут к другим нейронам дыхательного центра и к мотонейронам диафрагмального нерва в передних рогах шейного отдела. Коллатерали от аксонов нейронов этого ядра также идут в вентральное дыхательное ядро, образуя возбуждающие синапсы на его инспираторных нейронах и тормозные на экспираторных. Вентральная группа расположена в области обоюдного ядра и простирается до 2 шейного сегмента спинного мозга. Они подразделяются на две части:
Три источника импульсов, обеспечивающих смену вдоха на выдох с помощью торможения инспираторных ранних нейронов: 1) от нейронов моста; 2) от рецепторов легких, импульсация от которых поступает по блуждающим нервам; 3)от самих ИР – нейронов Геринга — Брёйера рефлексы, дыхательные рефлексы, возникающие во время вдоха и выдоха; существенное звено саморегуляции дыхания. Описаны немецкими физиологами Э. Герингом и И. Брёйером (J. Breuer) в 1868. Во время вдоха происходит растяжение лёгких, которое вызывает раздражение механорецепторов (чувствительных к механическим раздражениям нервных окончаний), расположенных в альвеолах, а также в межрёберных мышцах и диафрагме. От механорецепторов нервные импульсы по блуждающему нерву поступают в дыхательный центр продолговатого мозга и приводят к возбуждению нейронов, вызывающих расслабление мышц и выдох. Чем сильнее растяжение лёгких, тем больше поступает в дыхательный центр импульсов, ведущих к прекращению вдоха и возникновению выдоха. Прекращение этих импульсов вновь стимулирует вдох. Главную роль играют проприорецепторы межреберных мышц и мышц стенки живота. Импульсация от проприорецепторов усиливает сокращение дыхательной мускулатуры и способствует смене вдоха на выдох. 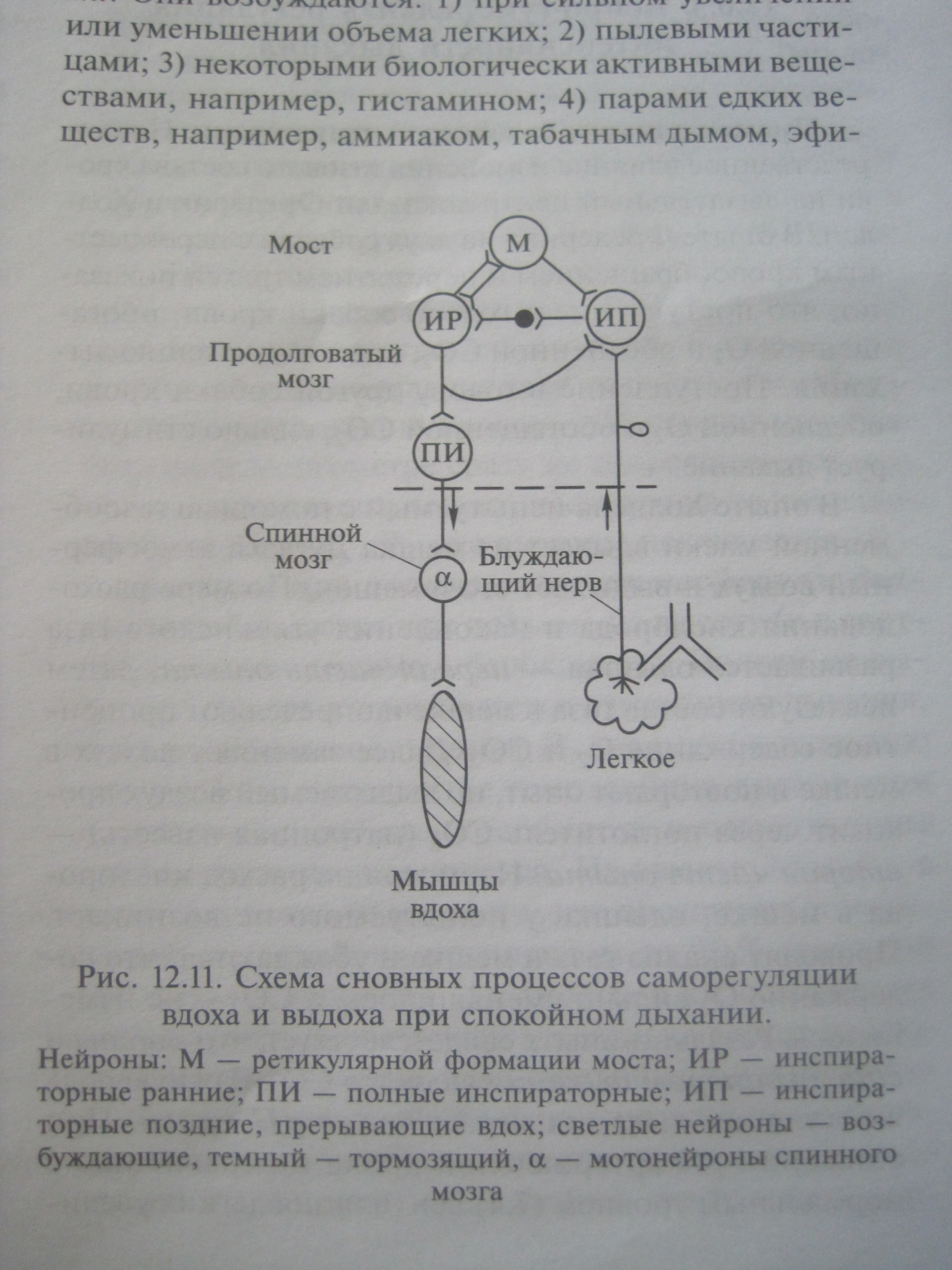
Непосредственное влияние изменения газового состава крови на дыхательный центр доказали Фредерик и Холден. В опыте Фредерика на двух собаках с перекрестным кровообращением и пережатием трахеи показано, что поступление в голову собаки крови, обогащенной О2 и обедненной СО2, ведет к угнетению дыхания. Поступление в голову другой собаки крови, обедненной О2 и обогащенной СО2, сильно стимулирует дыхание. В опыте Холдена испытуемый с помощью газообменной маски вдыхает атмосферный воздух из мешка Дугласа и выдыхает его в мешок. По мере расходования кислорода и накопления углекислого газа развивается одышка – первая часть опыта. Затем исследуют состав газа в мешке и определяют процентное содержание О2 и СО2. Далее заменяют воздух в мешке и повторяют опыт, но выдыхаемый воздух проходит через поглотитель СО2 – вторая часть опыта. Одышка не возникает. Проводят анализ газа в мешке и убеждаются, что содержание кислорода уменьшилось, а углекислого газа не изменилось. Результат опыта свидетельствует, что главным регулятором дыхания является СО2. Влияние СО2 опосредовано главным образом их действием на особые структуры ствола мозга, обладающие хемочуствительностью. ПИЩЕВАРИТЕЛЬНАЯ СИСТЕМА
Пищеварительная система представляет собой неравномерно извитую трубку, начинающуюся ротовым отверстием и заканчивающуюся анальным отверстием, с примыкающими к ней компактными железистыми образованиями (слюнные железы, печень, поджелудочная железа). Трубчатую часть пищеварительной системы называют пищеварительным трактом, в котором различают ротовой отдел, глотку, пищевод, желудок, тонкую и толстую кишки. Желудок, тонкая и толстая кишки составляют ЖКТ. Стенка пищеварительного тракта имеет однотипное строение и включает слизистую, подслизистую, мышечную и серозную оболочки. Стенка пищеварительного тракта отделяет внутреннюю среду организма от внешней и препятствует поступлению непереваренных пищевых веществ в кровь и лимфу. Физические изменения пищи в процессе пищеварения заключаются в ее механической обработке: размельчении, перемешивании, набухании и растворении, а химические в последовательном гидролитическом расщеплении белков, жиров и углеводов при действии на них секретов пищеварительных желез. Важнейшим компонентом пищеварительных соков являются гидролазы – ферменты, катализирующие расщепление внутримолекулярных связей органических веществ при участии молекулы воды. Железы пищеварительной системы продуцируют три группы гидролитических ферментов: протеазы, липазы и карбогидразы. Типы пищеварения. Аутолитическое осуществляется ферментами, поступающими в пищеварительный тракт в составе пищи. Симбионтное осуществляется под действием гидролаз, синтезируемых симбионтами организма. Собственное происходит за счет собственных ферментов. Классификация собственного пищеварения. Внутриклеточное – гидролиз мельчайших частиц пищевых веществ, поступивших в клетку путем эндоцитоза. Внеклеточное обеспечивается ферментами, находящимися во внеклеточной среде или непосредственно на поверхности мембран клеток; оно включает полостное и пристеночное пищеварение. Полостное обеспечивает гидролиз пищевых веществ ферментами слюны, желудочного, поджелудочного и кишечного соков в полостях пищеварительного тракта с образованием олигомеров. Пристеночное происходит на внутренней поверхности тонкой кишки, образованной складками, ворсинками и микросворсинками слизистой оболочки. Главная роль пищеварительной системы заключается в обеспечении организма пластическим и энергетическим материалом. Пищеварительные функции.
Строго координированная сократительная деятельность исчерченных и гладких мышц пищеварительного тракта, обеспечивающая измельчение, перемешивание пищи с пищеварительными секретами и перемещение содержимого в дистальном направлении.
Совокупность процессов, обеспечивающих синтез секреторными клетками пищеварительных соков из веществ, поступающих из крови в клетку, и выделение их в полость пищеварительного тракта.
Заключается в переносе продуктов гидролиза пищевых веществ, воды, солей, витаминов из полости пищеварительного тракта через слизистую оболочку в кровь и лимфу. Непищеварительные функции.
Осуществляется с помощью специфических и неспецифических механизмов защиты. Неспецифические механизмы обеспечиваются: 1. Бактерицидным и бактериостатическим действием пищеварительных соков, 2. Способностью слизистых оболочек пищеварительного тракта препятствовать проникновению во внутреннюю среду организма бактерий и непереваренных пищевых веществ, 3. Фагоцитарной активностью лейкоцитов. Специфические клеточные и гуморальные механизмы обеспечиваются иммунокомпетентными Т и В лимфоцитами иммунной системы пищеварительного тракта, включающей миндалины глоточного кольца, солитарные лимфатические фолликулы в стенке кишки, пейеровы бляшки, плазматические клетки слизистой оболочки ЖКТ.
Заключается в кругообороте эндогенных веществ между кровью и пищеварительным трактом, обеспечивающим возможность их повторного использования в процессах обмена веществ или пищеварительной деятельности.
Обеспечивает выведение из крови с секретами желез в полость пищеварительного тракта продуктов обмена и различных чужеродных веществ, поступивших в кровоток.
Заключается в секреции гормонов поджелудочной железой и гастроинтестинальных гормонов – пептидов и аминов, продуцируемых специфическими клетками диффузной эндокринной системой ЖКТ. Закономерности деятельности пищеварительной системы.
Быстрая адаптация состоит в приспособлении секреции ферментов и электролитов к определенному виду принятой пищи. Медленная адаптация заключается в постепенном и фиксируемом на значительное время приспособлении секреции к длительным рационам питания.
Работу пищеварительного конвейера рассматривают как совокупность последовательных этапов, обеспечивающих преемственность процессов физической и химической обработки пищи в ротовой полости, желудке, 12-перстной и тощей кишках.
В деятельности пищеварительного тракта условно выделяют две основные группы ритмической активности: базальные ритмы с частотой от 3 -12 цикл/мин и ритмы с частотой 7 -14 циклов в сутки.
Вне приема пищи слюна непрерывно отделяется с низкой скоростью 0,24 мл/мин, при жевании 3 – 3,5 мл/мин. За сутки отделяется 0,5 – 2 л слюны. Функции слюны
Состав слюны. Слюна на 99,5 % состоит из воды. Минеральные компоненты слюны представлены анионами хлоридов, гидрокарбонатов, фосфатов, сульфатов и катионами K, Na, Ca, Mg. В состав слюны входят микроэлементы – железо, медь, никель, литий. Органические вещества представлены белками, свободными аминокислотами, азотсодержащими соединениями небелковой природы (мочевина, аммиак, креатинин). Вязкость и ослизняющие свойства слюны обусловлены наличием мукополисахарида муцина. |
