Система крови
 Скачать 5.56 Mb. Скачать 5.56 Mb.
|
|
8. Группы крови систем Rh-hr: открытие, антигенный состав, значение для клиники. Система резус – фактора была открыта в 1937 – 1940 гг. Ландштейнером и Винером при иммунизации кроликов кровью обезьян макак – резусов. Антигены этой системы являются липопротеидами. Наиболее важные антигены системы резус это Rh0 (D), rh (C), rh» (E). Самым активным является антиген D, по которому и определяют резус принадлежность. Система резус не имеет естественных антител, они появляются при переливании резус – отрицательному человеку резус – положительной крови. Открытие имело большое значение, т.к. позволило предупреждать возможные реакции при переливании крови одноименных групп. 9. Свертывание крови: понятие. Предфаза (первичный или сосудисто-тромбоцитарный гемостаз), роль тромбоцитов, оценка состояния системы первичного гемостаза. Свёртывание крови – это важнейший этап работы системы гемостаза, отвечающей за остановку кровотечения при повреждении сосудистой системы организма. Сосудисто – тромбоцитарный гемостаз обеспечивает остановку кровотечения в мельчайших сосудах, где имеются низкое кровяное давление и малый просвет сосудов. В них остановка кровотечения может произойти за счет: 1)спазма сосудов, 2) образования тромбоцитарной пробки, 3) сочетания того и другого. Значение тромбоцитов. Тромбоциты выполняют следующие функции:
Оценка состояния системы первичного гемостаза осуществляется путем определения времени кровотечения при проколе тонкой иглой. 10. Вторичный (коагуляционный) гемостаз: последовательность процессов (3 фазы). Первая фаза – образование протромбиназы. Оно начинается с активации 12 фактора плазмы, затем происходит каскадная активация многих других факторов и заканчивается активацией 10 плазменного фактора с образованием протромбиназы. Реакция осуществляется по двум механизмам: внутреннему и внешнему. Внутренний механизм начинается с повреждения стенки сосуда и активации плазменного фактора 12 за счет контакта его с отрицательно заряженной поверхностью базальной мембраны, коллагеном, калликреином, фактором 3 тромбоцитов – фосфолипидными осколками мембран тромбоцитов. Активный фактор 12а превращает плазменный фактор 11 в активную форму. Фактор 11 активирует фактор 9. В дальнейшем образуется комплекс факторов 9 и 8, ионов кальция и фактора Р3, который превращает фактор 10 в 10а. Образовавшийся фактор 10 взаимодействует с фактором 5, ионами кальция и фактором Р3, в результате образуется протромбиназа. Вторая фаза – образование активного фермента тромбина. Он образуется из протромбина при действии на него тромбиназы. Третья фаза – переход растворимого белка плазмы фибриногена в фибрин. 11. Послефаза процесса свертывания крови: ретракция сгустка и фибринолиз. Три фазы фибринолиза. Ретракция кровяного сгустка — биологический процесс уменьшения или полного отделения сгустка крови или тромбоцитарной плазмы от сыворотки. Ретракция является обусловленной урезанием тромбоцитов, вследствие чего сыворотка изолируется от плотного остатка. Ретракция кровяного сгустка обуславливается изменением объема сыворотки, которая выделяется из сгустка крови. Помимо этого о ретракции сгустка крови судят по степени понижения объема сгустка плазмы со стандартным содержанием тромбоцитов, во время его самопроизвольного сжатия. Фибринолиз – совокупность процессов, осуществляющих расщепление нитей фибрина, образовавшихся в процессе свертывания крови, на растворимые комплесы и восстановление просвета кровеносного сосуда. В первой фазе фибринолиза лизокиназы, поступающие в кровь из тканей и форменных элементов, превращают проактиватор плазминогена в активное состояние – активатор плазминогена. Это происходит в результате отщепления от проактиватора некоторых аминокислот. Вторая фаза заключается в превращении плазминогена в плазмин. Это происходит в результате действия активатора на молекулу плазминогена, от которой отщепляется липидный ингибитор. В третьей фазе под влиянием плазмина фибрин расщепляется до полипептидов и аминокислот. Эти фрагменты ингибируют тромбин, тормозят процессы образования протромбиназы и полимеризации фибрина, адгезию и агрегацию тромбоцитов. СЕРДЕЧНО-СОСУДИСТАЯ СИСТЕМА
Назначение системы кровообращения – обеспечение выполнения транспортной функции крови, т.к. только при движении кровь может выполнять свою главную функцию – транспорт различных веществ в организме. Сис те ма кро во об ра ще ния со сто ит из двух кру гов:
В ка пил ля рах боль шо го кру га кровь от да ет тка ням ки сло род, пре вра ща ясь тем са мым из ар те ри аль ной в ве ноз ную. На про тив, в ка пил ля рах ма ло го кру га кровь обо га ща ет ся кислоро дом, пре вра ща ясь из ве ноз ной в ар те ри аль ную. Та ким об ра зом, в ве нах ма ло го кру га и ар те ри ях боль шо го кру га те чет ар те ри аль ная (на сы щен ная ки сло ро дом) кровь, а в ве нах боль шо го кру га и ар те ри ях ма ло го кру га — ве ноз ная (бед ная ки сло ро дом) кровь. 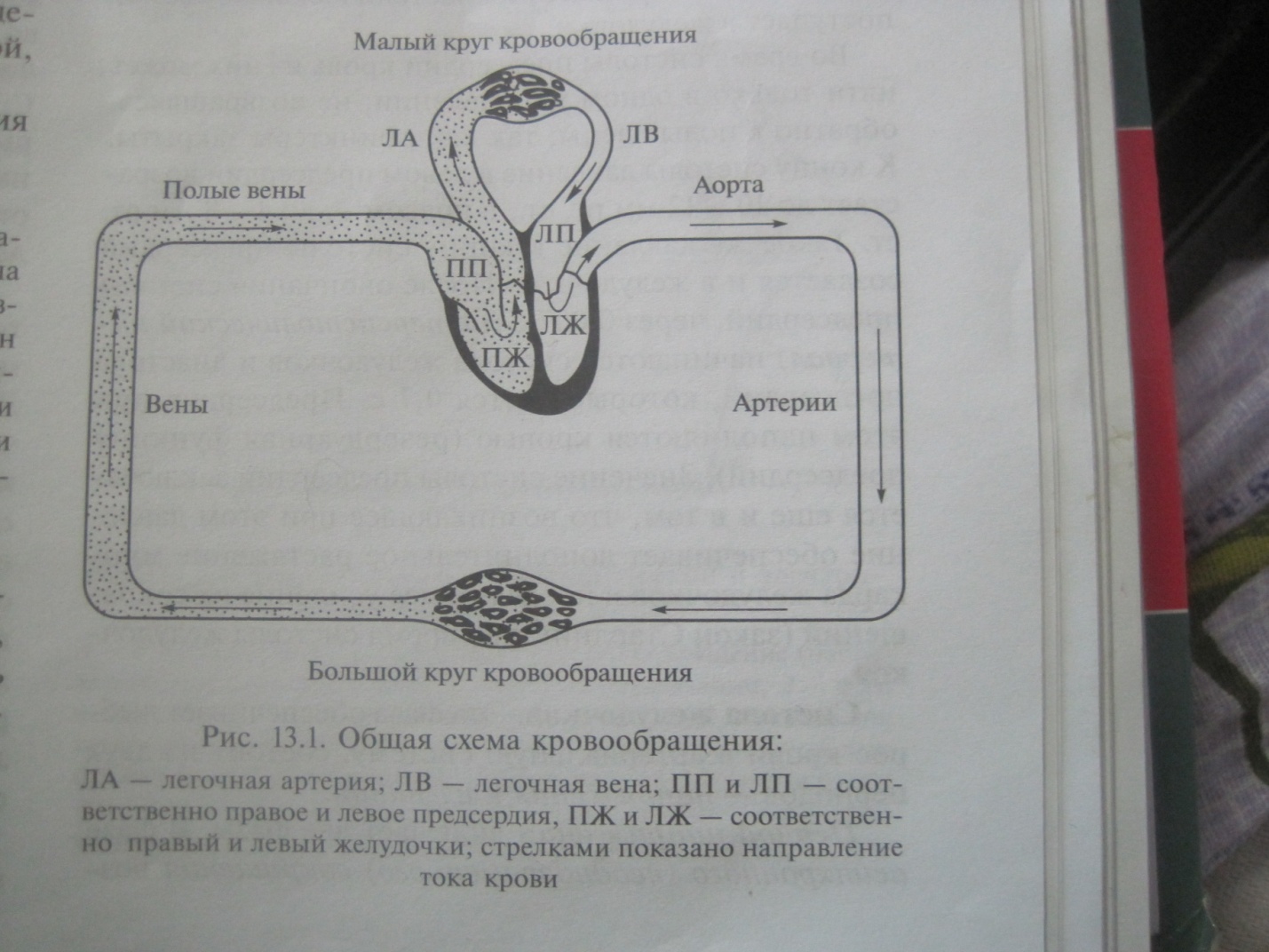
Сердце — фиброзно-мышечный полый орган, обеспечивающий посредством повторных ритмичных сокращений ток крови по кровеносным сосудам. Функция сердца сравнительно проста - нагнетать кровь. Кровь осуществляет снабжение организма кислородом и питательными веществами. Если поступление кислорода прекращается хотя бы на несколько секунд, то наступают необратимые повреждения головного мозга. В сердечной мышце и предсердиях имеются эндокринные клетки. Они выделяют кардиодилантин - гормон, который контролирует артериальное давление, расслабляет сердечную мышцу, способствует выделению из организма натрия. Вторая функция сердца - удаление использованных веществ и углекислого газа. В организме человека имеются два круга кровообращения. Сердце соединяет их между собой. Кровь из правого желудочка по малому кругу кровообращения поступает в легкие, где она насыщается кислородом. Затем кровь возвращается в левое сердце, которое нагнетает ее по всему организму. Физиологическое значение предсердий главным образом состоит в роли промежуточного резервуара для крови, поступающей из венозной системы во время систолы желудочков. Клапанный аппарат способствует однонаправленному движению крови. Цикл сердечной деятельности. Цикл сердечной деятельности целесообразно разделить на три фазы, в каждой из которой выделяют периоды:
А) период напряжения, включает фазу асинхронного сокращения и фазу изометрического сокращения Б) период изгнания крови, в него входят период быстрого изгнания и фаза медленного изгнания
а) период расслабления желудочков, включая протодиастолу и фазу изометрического сокращения б) период основного наполнения желудочков кровью, состоящий из фазы быстрого наполнения и фазы медленного наполнения Полный цикл сердечной деятельности длится 0,8 с. Систола предсердий. Обеспечивает дополнительную подачу крови в желудочки, начинается после общей паузы сердца. Открыты атриовентрикулярные клапаны, полулунные закрыты. Давление в полостях сердца равно нулю. Возбуждение предсердий начинается в области впадения полых вен, давление в предсердиях возрастает и дополнительная порция крови поступает в желудочки. К концу систолы давление в ЛП возрастает до 10 – 12 , в правом до 4- 8. После окончания систолы предсердий начинается систола желудочков и диастола предсердий. Предсердия при этом наполняются кровью. Систола желудочков. Период напряжения включает две фазы. В фазе асинхронного сокращения возбуждение распространяется по мышечным волокнам обоих желудочков. К концу этой фазы давление в желудочках начинает повышаться, вследствие чего закрываются атриовентрикулярные клапаны и начинается фаза изометрического сокращения. Во время фазы изометрического сокращение давление в ЛЖ увеличивается до 70 – 80, в правом до 15 – 20. Как только давление в левом желудочке станет больше диастолического давления в аорте (70 – 80), а в правом больше диастолического давления в легочной артерии (15 – 20), открываются полулунные клапаны, начинается период изгнания. В период изгнания оба желудочка сокращаются одновременно, волна их сокращений выталкивает кровь из желудочков в аорту и легочный ствол. Атриовентрикулярные клапаны закрыты, т.к. давление в Ж высокое, а в П рано нулю. В период быстрого изгнания давление в ЛЖ достигает 120 – 140, а в правом 30 – 40. В период медленного изгнания давление в желудочках начинает падать. Закрыты атриовентрикулярные, полулунные открыты, кровь наполняет предсердия. Общая пауза сердца начинается с протодиастолы, т.е. периода от начала расслабления мышц желудочков до закрытия полулунных клапанов. Давление в Ж становится несколько ниже чем в аорте и легочной артерии, полулунные клапаны закрываются. В фазу изометрического расслабления полулунные и атриовентрикулярные клапаны закрыты. Поскольку давление в Ж падает и за счет массы крови открываются атриовентрикулярные клапаны. Начинается период наполнения желудочков.
Особенности свойств скелетной мышцы определяются структурными особенностями кардиомиоцитов и их функциональной взаимоотношениями. В сердце имеются мышечные волокна двух типов: клетки рабочего миокарда, составляющие основную массу сердца и обеспечивающие его механическую деятельность, а также атипические мышечные волокна, образующие проводящую систему сердца и обеспечивающие его автоматию. Особенности возбудимости и возбуждения сердечной мышцы. Величина ПП составляет -80 мВ. Он формируется в основном градиентом ионов калия. Амплитуда ПД равна 120 мВ. Ионный механизм возникновения ПД кардиомиоцитов. Фаза деполяризации и восходящая часть фазы инверсии осуществляется в основном за счет входа Na в клетку. В восходящую часть фазы инверсии натрий входит в клетку согласно концентрационному градиенту, но вопреки электрическому – в этот период внутри клетки формируется положительный заряд, а внутри отрицательный. Нарастанием ПД прекращается вследствие инактивации быстрых натриевых каналов. Нисходящая часть фазы инверсии начинается в следствие активации калиевых каналов и выхода калия из клетки. Медленный вход кальция и медленный выход калия способствуют возникновению плато ПД. Медленный спад плато свидетельствует о том, что выход калия превышает вход кальция вследствие инактивации медленных кальциевых каналов. Фаза реполяризации начинается вследствие инактивации медленных кальциевых каналов и активации быстрых калиевых. Мембранный потенциал возвращается к исходной точке. Длительность абсолютно рефрактерной фазы у кардиомиоцитов желудочков примерно в 100 раз больше, чем миоцитов скелетных мышц. Длительная рефрактерная фаза предотвращает круговое распространение движения по миоциту. Возбуждение в сердечной мышце распространяется во всех направлениях в отличие от скелетной мышцы. Электрическое поле ПД возбужденной клетки является раздражителем для соседних клеток. Кардиомиоциты соединяются между собой своими концами с помощью вставочных дисков, являющихся продолжением сарколемм клеток. В области вставочных дисков имеются высокопроводимые щелевые контакты, с помощью которых возбуждение передается от одной клетки к другой. Сократимость. Во – первых, сердечная мышца, в отличие от скелетной, подчиняется закону все или ничего. Это объясняется тем, что у сердечной мышцы возбуждение, возникнув в одном месте, распространяется диффузно по всем кардиомиоцитам, и все они одновременно вовлекаются в сокращение. Во – вторых, у сердечной мышцы более длительный период одиночного сокращения. В – третьих, сердечной мышце не свойственна суммация сокращений, поэтому она не может сокращаться тетанически. Это объясняется тем, что у нее длительный рефрактерный период, и следовательно, весь период сокращения мышца сердца невозбудима. Растяжимость и эластичность. Оба свойства смягчают гидравлический удар, возникающий в результате несжимаемости жидкости и быстро сокращающихся стенок сердца. Эластические силы увеличивают силу сокращений миокарда вначале систолы. Эластичность структурных элементов сердца обеспечивает возникновение в конце систолы упругих сил, способствующих расслаблению сократившегося миокарда после прекращения его возбуждения.
Автоматия сердца – способность сердца сокращаться под действием импульсов, возникающих в нем самом. Автоматией обладают только атипические мышечные волокна, образующие проводящую систему. Доказательством автоматии являются ритмические сокращения изолированного сердца лягушки, помещенного в раствор Рингера. Сердце млекопитающих, помещенное в теплый, снабжаемый кислородом раствор Рингера, также продолжает ритмически сокращаться. В состав проводящей нервной системы входят, узлы (синоатриальный и атриовентрикулярный), образованные скоплением атипических мышечных клеток, пучки, волокна. Водителем ритма – пейсмекером, в котором возникают ритмические импульсы, является СА узел, расположенный в стенке ПП. Пейсмекерные клетки расположены в центральной части узлов, обладают автоматией, сократимость отсутствует. Промежуточные Т – клетки расположены в периферической части узлов, они проводят ПД от П – клеток к рабочим кардиомиоцитам и клеткам проводящих путей. Клетки проводящих путей (пучков Гиса, волокон Пуркинье, межузловых путей) передают возбуждение на рабочие кардиомиоциты, имеют хорошую проводимость, слабую автоматию и сократимость. Механизм автоматии. Весь цикл ПД проходит следующим образом. Конечная реполяризация П – клеток активирует специфические электроуправляемые натриевые каналы. Ионы натрия начинают входить в П – клетки, при этом продолжает уменьшаться выход калия из клетки, поэтому в начале диастолы вход натрия преобладает над выходом калия и развивается МДД, которая активирует электроуправляемые кальциевые каналы. Вход в клетку кальция вместе с натрием ускоряет МДД, и когда деполяризация достигает КП, активируется большое число кальциевых каналов и кальций быстро поступает в клетку, а выход калия уменьшается вследствие инактивации калиевых каналов. Нарастание ПД прекращается вследствие инактивации электроуправляемых кальциевых каналов активации электроуправляемых калиевых каналов. Выход калия обеспечивает реполяризацию, в конце которой гиперполяризация вновь активирует странные натриевые каналы и начинается новый цикл. Характерными особенностями ПД П – клеток СА узла является меньшая крутизна подъема по сравнению с ПД клеток рабочего миокарда, отсутствие плато, небольшое значение ПД, что объясняется более низким потенциалом покоя, чем у клеток рабочего миокарда. Это связано с низкой проницаемостью мембран П – клеток для калия и повышенной для натрия и кальция. Градиент автоматии. В случае повреждения главного узла автоматии функции водителя ритма выполняют АВ узел, далее пучок Гиса и волокна Пуркинье, т.е. имеет место градиент автоматии. Его наличие можно доказать в опыте Станниуса с накладываниями лигатур между различными отделами сердца лягушки и последующим подсчетом сокращений различных отделов сердца. Активность всех нижележащих отделов проводящей системы сердца проявляется только в патологичеких случаях, в норме они функционируют в ритме, навязанном им СА узлом. 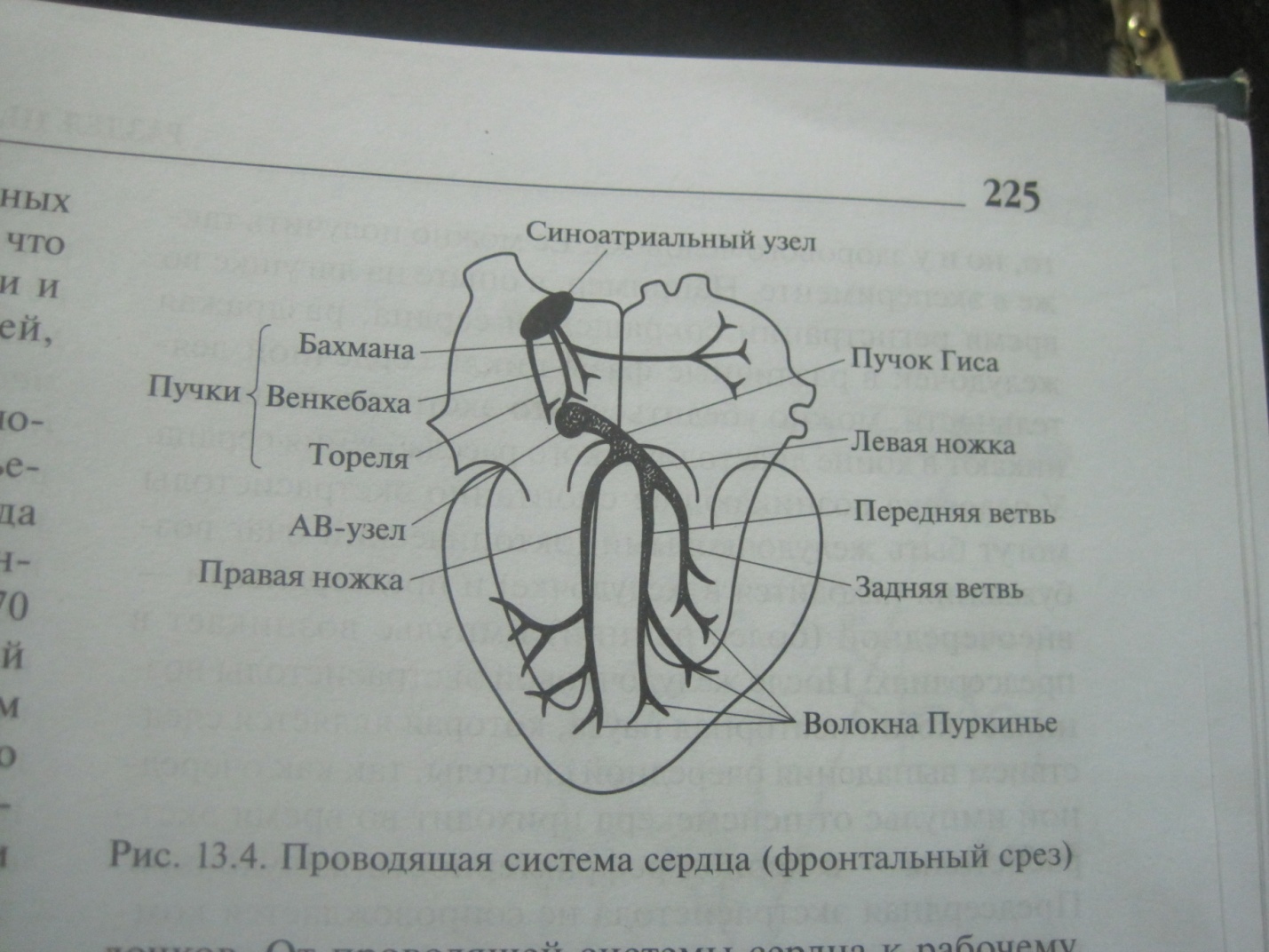
Минутный объем сердца (или сердечный выброс) — количество крови, выбрасываемое за 1 мин желудочками. У взрослого человека в покое он равен в среднем 4,5-5 л. Сердечный выброс правого и левого желудочков в среднем одинаковый, т.е. объем крови, проходящий через левое сердце, равен объему, проходящему через правое сердце. При значительной физической нагрузке минутный объем сердца доходит до 30 л. Факторы, влияющие на минутный объём: - масса тела, которой пропорциональна масса сердца. При массе тела 50 – 70 кг – объём сердца 70 – 120 мл; - количество крови, поступающей к сердцу (венозный возврат крови) – чем больше венозный возврат, тем больше минутный объём; - частота сердечных сокращений влияет на минутный объём.
Роль блуждающих нервов. При раздражении блуждающего нерва наблюдается торможение деятельности сердца. Эфферентная иннервация. Преганглионарные парасимпатические сердечные волокна идут в составе блуждающих нервов и являются аксонами нейронов ядер блуждающего нерва, расположенных в каудальном отделе продолговатого мозга. Волокна от правого блуждающего нерва иннервируют в основном ПП и СА узел. К АВ узлу подходят главным образом волокна от левого блуждающего нерва. Парасимпатическая иннервация Ж выражена слабее, чем П. Преганглионарные парасимпатические сердечные волокна Образуют синаптические контакты с холинергическими внутрисердечными нейронами и посредством их возбуждения реализуют свое влияние на сердце. Блуждающий нерв регулирует деятельность СА и АВ узлов при каждом сокращении сердца при помощи активации ионотропных калиевых каналов. Тонус центра блуждающего нерва. Роль тонуса блуждающих нервов установлена в опытах с их перерезкой в эксперименте или блокадой атропином: при этом значительно увеличивается ЧСС. Тонус блуждающего нерва изменяется в ритме дыхание, в результате ЧСС и АД возрастают во время вдоха (дыхательная аритмия), что связано с увеличением импульсации в блуждающем нерве во время выдоха. Тонус любого центра поддерживается афферентными импульсами, гуморальными влияниями, спонтанной активностью самих нейронов. Передача возбуждения с нерва на сердечную мышцу. Медиатором парасимпатической нервной системы является ацетилхолин. В сердце при участии ионотропных М2 – холинорецепторов он активирует непосредственно калиевые каналы П – клеток, но снижает активность натриевых и кальциевых каналов с помощью вторых посредников. При этом МДД замедляется, задерживается проведение в АВ узле, в результате ЧСС урежается. Взаимодействие ацетилхолина с М2 – метаботропными рецепторами рабочего миокарда ведет к активации быстрых управляемых К – каналов, но к уменьшению проницаемости мембраны для натрия и кальция. Уменьшение входа кальция ведет к уменьшению силы сокращений сердца. Ацетилхолин ограничивает адренергические влияния за счет подавления выделения норадреналина из симпатических терминалей и ограничения ответа на норадреналин на уровне бета адренорецепторов за счет угнетения аденилатциклазного пути, активируемого норадреналином. Ацетилхолин угнетает АТФ – фазную активность миозина, что ведет к ослаблению сокращений П. ацетилхолин парасимпатических окончаний угнетает функцию симпатических терминалей. Роль симпатических нервов. Раздражение симпатического нерва вызывает повышение ЧСС. Эффекты симпатического нерва развиваются медленнее, чем блуждающих нервов, т.к. медиатор из его окончаний выделяется медленнее и действует с помощью вторых посредников. Эфферентная симпатическая иннервация. В каудальном отделе продолговатого мозга имеется центр, нейроны которого посылают свои аксоны к симпатическим нейронам спинного мозга, регулирующим деятельность сердца. СА узел иннервируется преимущественно правым симпатическим нервом, АВ узел левым. Симпатические нервы равномерно распределены по всем отделам сердца. Медиатором симпатического нерва является норадреналин. Влияние катехоламинов. Влияние катехоламинов на сердце осуществляется с помощью вторых посредников (адренорецепторы – метаботропные) и активации электрофизиологических и биохимических процессов. увеличение проницаемости мембран П – клеток для кальция и натрия ускоряет МДД – электрофизиологический процесс, наблюдается хронотропный эффект (изменение ЧСС). Возрастание тока кальция в клетки рабочего миокарда ведет к усилению сокращений сердца. Симпатические эффекты реализуются с помощью бета адренорецепторов и активации внутриклеточного фермента аденилатциклазы, которая ускоряет образование циклического аденозинмонофосфата – цАМФ, активирующего фосфорилазу. При этом ускоряется расщепление гликогена – биохимический процесс. Освобождение энергии обеспечивает усиление сокращений всех кардиомиоцитов. Симпатические нервы ускоряют проведение в области АВ узла. |
