лейкозы. Тема занятия острые лейкозы острые
 Скачать 186.06 Kb. Скачать 186.06 Kb.
|
идентификацию линии клеточной дифференцировки.Определение принадлежности опухолевых клеток к миелоидной или лимфоидной линии кроветворения включает: цитохимическое исследование; иммунофенотипирование; цитогенетическое исследование; молекулярно-биологическое и культуральное исследования. Цитохимическая характеристика вариантов ОНЛЛ определяется по результатам реакций с миелопероксидазой, суданом черным В (окраска на липиды) и др. Обнаружение миелопироксидазы в 3% и более бластных клеток указывает на миелоидную линию дифференцировки. Окраска судановым черным аналогична миелопероксидазе. Цитохимически все ОЛЛ являются негативными на миелопероксидазу, судан черный, хлорацетатэстеразу и -нафтилэстеразу. Иммунофенотипирование выполняют с помощью мультипараметрической проточной цитофлюориметрии. К антигенам, определяемым на клетках лимфоиднойпринадлежности, относят: CD19, CD79а, CD10, CD22, CD24, CD34 и др., миелоидной– CD13, CD15, CD33 и др. Стандартное цитогенетическое исследование: у 90% больных ОЛ находят генетические поломки, характеризующиеся различными дефектами хромосом (транслокации, делеции, инверсии, гиперплоидия, исчезновение одной из пар хромосом и т.д.). Например, t (15,17) – типичный цитогенетический маркер острого промиелоцитарного лейкоза. Молекулярнаяцитогенетика(флюоресцентная insituгибридизация FISH) используется при отсутствии результатов цитогенетического исследования для детекции реаранжировок генов (RUNXI – RUNXIТI, PML/RARа и др.). Диагностическая люмбальная пункция с морфологическим исследованием ликвора показана при вовлечении в патологический процесс оболочек головного мозга. Молекулярно-биологическийикультуральныйметодыисследования – для определения минимальной остаточной болезни, некоторых типов транслокаций, не выявляемых методом бандирования хромосом; идентификации ключевых генов, вовлеченных в патогенез ОЛ. Для выделения и хранения первичной ДНК или РНК больных в биобанке используется биобанкинг.Сохранение первичного материала позволит в случае необходимости оценить прогноз и определить терапевтическую тактику. Клиническая симптоматикаКлиническая симптоматика ОЛ вариабельна и неспецифична: слабость, потливость, субфебрилитет, боли в трубчатых костях, костях таза, позвоночнике, ребрах, грудине или суставах, снижение массы тела; повышение температуры без явных признаков инфекции. Дебют ОЛ может быть острым:резкая слабость, значительное повышение температуры тела, интоксикация, кровоточивость, тяжелая инфекция, однако нередко диагноз устанавливается случайно при профилактическом осмотре или госпитализации по другой причине. Основная клиническая картина ОЛ складывается синдрома опухолевой инфильтрации (гиперпластический синдром), который проявляется в умеренном и безболезненном увеличении периферических лимфоузлов, печени и селезенки. Наблюдается лейкемическаяинфильтрация языка, десен, которые при этом гиперемированы, нависают над зубами, могут выявляться очаги некрозов. Гиперплазия десен наиболее характерна при остром миелобластном и монобластном лейкозе (рис. 1). 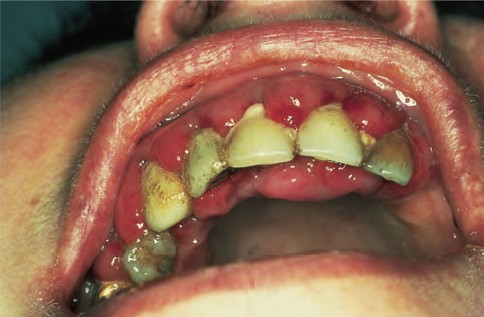 Рис. 1. Гиперплазия десен у больных ОМЛ. Больные жалуются на боли в деснах, на повышенную кровоточивость при чистке зубов и иногда длительное время наблюдаются у стоматолога. Боли в ротовой полости, в горле могут быть обусловлены кандидозным поражением или герпесом на фоне нарастающей нейтропении. Возможна лейкемическая инфильтрация передней камеры глаза. Может наблюдаться специфическое поражение кожи – уплотнения, узелки, пятнистая сыпь (10% случаев). Описаны лейкемидыкожи– плотные или мягкие, розового или светло-коричневого цвета, приподнимающиеся над поверхностью кожи (рис. 2). 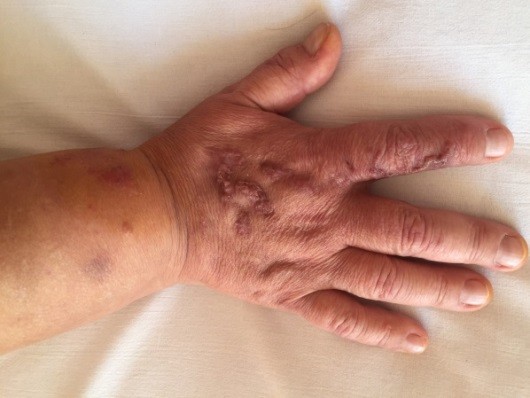  Рис. 2. Лейкемиды кожи. Гиперпластический синдром может проявляться лейкознойинфильтрацией легочной ткани (легочный пневмонит) и плевры с выпотом в плевральную полость, поражением ЖКТ в виде лейкозной инфильтрации (изъязвления и некротические процессы в желудке и кишечнике, аппендицит в сочетании с лейкозной инфильтрацией червеобразного отростка и др.). Признакамилейкемическойинфильтрациимиокардамогутбыть глухость сердечных тонов, нарушение ритма, появление сердечной недостаточности, снижение вольтажа зубцов ЭКГ. В почках могут быть как отдельные очаги опухолевого роста, так и диффузная инфильтрация, что может приводить к развитию острой почечной недостаточности. У больных ОЛ может наблюдаться нейролейкемия,которая характеризуется менингеальным и гипертензивным синдромом (постоянная головная боль, возможна рвота, вялость, выявляется отек дисков зрительных нервов, может быть нистагм, косоглазие, другие признаки поражения черепно-мозговых нервов, ригидность затылочных мышц, симптом Кернига). В ряде случаев наблюдается лейкозная инфильтрация периферических нервов с разнообразными двигательными и чувствительными нарушениями, или обнаруживается очаговое поражение вещества головного мозга. Геморрагическийсиндромможет проявляться кожными геморрагиями, кровоточивостью десен, упорными носовыми кровотечениями, возможны внутричерепные, желудочно-кишечные, легочные кровоизлияния. Степень выраженности анемическогосиндромау больных ОЛ различна. Выраженная анемия в начале заболевания указывает на быстрое прогрессирование процесса. Интоксикационныйсиндромнаблюдается практически у всех больных и проявляется общей слабостью, недомоганием, снижением работоспособности, потливостью, лихорадкой, не связанной с инфекцией, причиной которой являются пирогены, выделяемые злокачественными клетками. Синдроминфекционныхосложненийдиагностируется у80-85% больных. Наиболеечастымиинфекционнымиосложнениямиявляются ангины язвенно-некротического характера, некротические гингивиты, изъязвления мягкого неба, пиогенные кожные инфекции, перитонзиллярные, параректальные абсцессы, пневмонии, флегмоны. Тактика стоматолога при выявлении клинико-гематологических признаков ОЛ заключается в срочном направлении больного на консультативный прием к гематологу для дальнейшего наблюдения и лечения. ТЕМА ЗАНЯТИЯ: ХРОНИЧЕСКИЕ ЛЕЙКОЗЫ ХРОНИЧЕСКИЙ МИЕЛОЛЕЙКОЗ Хронический миелолейкоз (ХМЛ) является клональным миелопро-лиферативнымзаболеванием,развивающимсяврезультатезлокачественной трансформации ранних гемопоэтическихпредшественников. МорфологическимсубстратомХМЛявляются преимущественно созревающие и зрелые гранулоциты, в основном нейтрофилы, характеризующиеся реципрокной хромосомной транслокацией t (9;22) (q34; q11.2), которая приводит к образованию филадельфийской хромосомы (Ph) и химерного гена BCR-ABL. Эпидемиология. Заболеваемость составляет приблизительно 1 (0,7-0,8) случай на 100 000 взрослого населения в год. Медиана возраста у взрослых пациентов составляет 50 лет (от 18 до 82), пик заболеваемости приходится на 50-59 лет, 33% составляют больные в возрасте до 40 лет. Мужчины болеют несколько чаще, чем женщины (соотношение 1,4:1). Возможные этиологические факторы: ионизирующая радиация, малые дозы радиации, слабые электромагнитные излучения, гербициды, инсектициды и т.д., химические агенты (бензол), инфекции, курениеи др. |
