Аллергология. итог 1. Тесты in vivo для диагностики igeопосредованных заболеваний
 Скачать 1.2 Mb. Скачать 1.2 Mb.
|
|
Особенности анамнеза при сенсибилизации к лекарственным аллергенам аллергические реакции на лекарства у кровных родственников развитие реакций на препарат, который больной получал ранее возникновение реакций через 7-9 дней после начала приема препарата сочетанный прием нескольких препаратов наличие грибковых заболеваний наличие профессионального контакта с лекарствами Сбор аллергологического анамнеза При опросе больного - особенности развития первых симптомов заболевания, их интенсивность, динамику развития, длительность и чувствительность к назначаемым фармакотерапевтическим средствам. 1-Выясняют семейный анамнез аллергии( у 30-70% больных с аллергическими заболеваниями близкие родственники страдают аллергией). 2-Сезонность заболевания, его связь с простудой, изменением климатических, жилищных или рабочих условий. Например, указание на ежегодное развитие респираторных проявлений (ринорея, заложенность носа, приступы удушья и др.) и/или зуда век, слезотечения в одни и те же периоды времени (весенние или летние месяцы, в сезон цветения определённых растений) характерно для поллиноза, и в план обследования таких больных включают методы тестирования с пыльцевыми аллергенами. Для больных с инфекционно-аллергической формой БА характерно обострение аллергического заболевания на фоне острых респираторных вирусных или бактериальных инфекционных заболеваний, особенно в холодное время года. 6-Жилищно-бытовые условия больного, наличие в квартире мягкой мебели, ковров, книг, домашних животных, рыб, птиц, а также вызывает ли контакт больного с домашней пылью, животными и другими аллергенами обострение заболевания. 6-Отдельно собирают пищевой анамнез (связь симптомов с употреблением каких-либо пищевых продуктов) и фармакологический анамнез (связь развития реакции с приёмом препаратов, её длительность, объём лечения и его эффективность). Анализ пищевого дневника. Для диагностики пищевой аллергии больного просят вести пищевой дневник, в котором указывается дата, время приёма пищи, название продукта с учётом объёма и способа приготовления, характер симптомов с указанием времени их появления и динамикой состояния в течение дня, характер стула, а также применяемые медикаменты и их эффективность. Правильно собранный анамнез позволяет не только выяснить характер заболевания, но и предположить его этиологию, т.е. виновный аллерген или группу аллергенов. Эти предположения должны быть подтверждены специфическими методами обследования - кожными, провокационными и другими тестами. Данные физикального исследования. 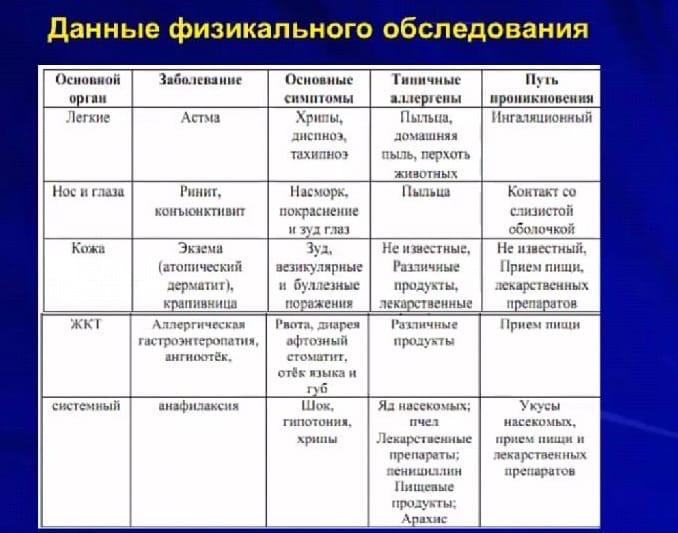 Неаллергические заболевания с ↑ уровня общ.IgE: 1-частые,2-менее частые,3-редкие:  3.Тесты in vivo для диагностики ige-опосредованных заболеваний. Тесты диагностики in vivo при аллергии Кожные пробы (при аллергии наблюдается образование воспалительного бугорка (папулы)).Направлены на выявление клиническо значимости аллергена. Капельные и аппликационные Скарификационные Прик-тест Внутрикожные тесты Показания: Данные анамнеза,предполагающие возможную значимость аллергена( у 5-7%-ложноотриц.рез-ты из-за отсуствия IgE в коже). А. Накожные (аппликационные, patch-tests) пробы. Смачивают марлевый тампончик с раствором антигена, и накладывается на участки кожи. При помощи этого теста можно, например, установить наличие сенсибилизации с проявлениями аллергического контактного дерматита к таким аллергенам как никель, хром, кобальт, парабены, аллергены резины, формальдегид и др. Б. Скарификационные кожные пробы. На кожу наносится 1 или несколько капелек 1 или нескольких антигенов, а затем специальным острым предметом скарификатором или иглой производят повреждение кожи (за исключением кровеносных сосудов). В. Внутрикожные пробы. Считаются наиболее чувствительными пробами. С помощью тонкой иглы антиген вводится внутрикожно. Шкала для оценки prick-тестов: 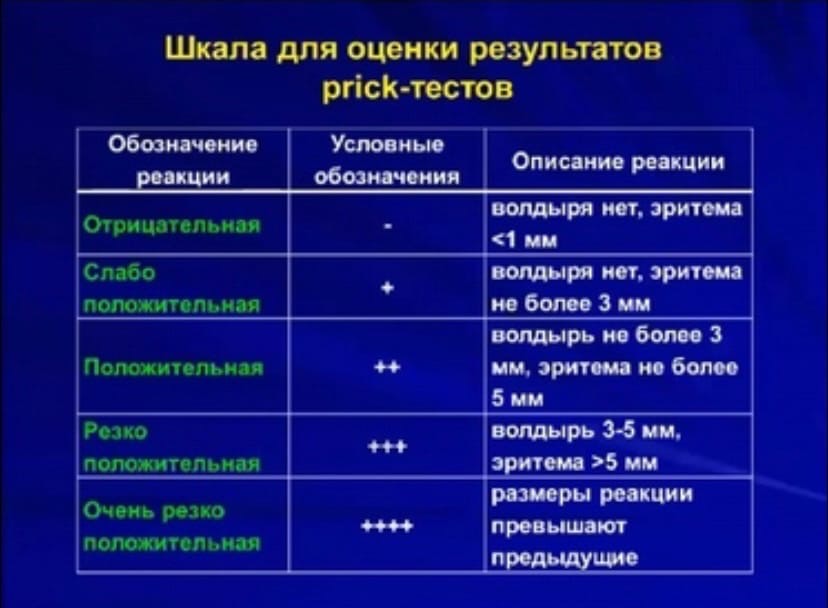 Провокационные тесты (пробы). Вводится подозреваемый антигена в орган, где развивается аллергическая реакция. Используются для подтверждения причинной значимости аллергена в случаях расхождения анамнеза и кожных проб. Провакационные тесты: 1-специфический-с предполагаемым АЛЛ 2-неспецифияечкий-с медиатоами алл р-и. Назальный Конъюктивальный Ингаляционный Сублингвальный Пищевой-оральный Индикатором положительной пробы - обострение симптомов соответствующего аллергического заболевания. Противоположной провокационной - проба с исключением предполагаемого аллергена, установленного на основании аллергологического анамнеза. Этот тест должен проводить каждый врач, поскольку уменьшение клинических проявлений аллергического заболевания при исключении предполагаемого аллергена не только подтверждает его этиологическую роль при данном заболевании, но и служит прогнозом эффективности лечения. Элиминационные тесты (пробы). Из диеты или лекарства больного последовательно исключаются подозреваемые в качестве причины аллергии продукты или лекарства. Если после исключение определённого продукта или лекарства исчезают признаки аллергии- данный пищевой продукт или лекарство являются причиной аллергии. Наиболее часто применяют prick-тесты или скарификационные тесты, которые ставят на внутренней поверхности предплечий на расстоянии 3-5 см друг от друга. Обязательны тесты на отрицательный (с тест-контрольной жидкостью) и положительный контроль (с гистамином). Оценку проб проводят через 20 мин, учитывая при этом наличие/отсутствие гиперемии и размер волдыря. Внутрикожные пробы более чувствительны, но отличаются меньшей специфичностью, их используют главным образом для выявления сенсибилизации к аллергенам бактериального и грибкового происхождения. Аппликационные пробы (patch-тесты) проводят с помощью стандартных наборов химических аллергенов для тестирования для диагностики аллергического контактного дерматита (определение ГЗТ - IV тип реакций). Полоскательный тест по Адо тест торможения эмиграции лейкоцитов in vivo, слизисто-десневой тест для диагностики пищевой и лекарственной аллергии эффективен при истинной реакции и псевдоаллергии Принцип: при сенсибилизации к аллергену ополаскивание рта слабым раствором этого аллергена вызывает торможение естественной эмиграции нейтрофилов на поверхность слизистой оболочки рта сводится к подсчету в камере Горяева числа лейкоцитов в изотоническом растворе nacl после полоскания им и испытуемым препаратом полости рта считается положительным, если число лейкоцитов снизилось на 30% и более Преимущества in vivo методов быстрота получения результата наглядность для пациента относительно низкая стоимость безопасность Недостатки невозможность проведения исследований при остром инфекционном заболевании субъективный характер оценки риск возникновения первичной сенсибилизации риск обострения АЗ 3.Кожное тестирование. Вида кожных проб. Показания. Противопоказания. Кожные пробы (при аллергии наблюдается образование воспалительного бугорка (папулы)). А. Накожные (аппликационные, patch-tests) пробы. Смачивают марлевый тампончик с раствором антигена, и накладывается на участки кожи. При помощи этого теста можно, например, установить наличие сенсибилизации с проявлениями аллергического контактного дерматита к таким аллергенам как никель, хром, кобальт, парабены, аллергены резины, формальдегид и др. Б. Скарификационные кожные пробы. На кожу наносится 1 или несколько капелек 1 или нескольких антигенов, а затем специальным острым предметом скарификатором или иглой производят повреждение кожи (за исключением кровеносных сосудов). В. Внутрикожные пробы. Считаются наиболее чувствительными пробами. С помощью тонкой иглы антиген вводится внутрикожно. Результаты проб оценивают примерно от несколько минут до нескольких суток. Интенсивность реакции определяют обычно в плюсах (от 1 до 4) или по диаметру образовавшегося бугорка (папулы) на коже. При положительной реакции диаметр папулы обычно превышает 1 см. Кожные тесты подразделяются на накожные (аппликационные, компрессные, капельные и др.), скарификационные, тесты уколом, модифицированный тест уколом prick-тест, кожное окошко по Ребуку, внутрикожные тесты. Накожные аппликационные, компрессные и капельные пробы чаще используются для выявления чувствительности к химическим и лекарственным антигенам, особенно в случае аллергического дерматита. К достоинствам их следует отнести минимальную вероятность осложнений; к недостаткам - малую чувствительность. В связи с этим, всегда, когда врач предполагает высокую степень сенсибилизации, этиологическую диагностику следует начинать с накожных (эпикутанных) проб. Скарификационные тесты (пробы), тест уколом и prick-тест чаще применяются при средней степени выраженности сенсибилизации. В настоящее время наибольшее распространение среди этих проб получил prick-тест. Отличие его от обычной пробы уколом состоит в том, что после введения иглы под косым углом через каплю аллергена в поверхностные слои кожи, они приподнимаются острым концом иглы. Разновидностью prick-теста является проведение этой пробы с помощью покрытых аллергеном ланцетов (фазеты). Кожное окошко по Ребуку является модификацией скарификационной пробы с тем лишь различием, что насечки на поверхности кожи после нанесения аллергена накрываются покровным стеклом, которое удаляют через 24 часа для идентификации мигрировавших на него клеток. Показателем аллергической реакции служит эозинофилия превышающая 5%. Внутрикожные тесты (пробы) гораздо более чувствительны по сравнению с предыдущими, однако они гораздо чаще сопровождаются осложнениями, связанными с обострением основного заболевания, вплоть до развития анафилактического шока. В связи с этим, показаниями для проведения внутрикожных проб являются отрицательные или сомнительные результаты предыдущих проб (эпикутанные, prick-тест, скарификационные и др.). Наиболее целесообразно с позиций "не навреди" вначале постановка prick-теста и лишь при отрицательном или сомнительном его результате проведение внутрикожных проб, конечно при условии, что есть достаточно клинических данных подтверждающих наличие аллергического заболевания. По характеру реакций кожи на аллерген : немедленными ранними (через 15-20 минут); немедленными поздними (через 8 часов после исчезновения ранней реакции); замедленными (через 12-48 часовпосле постановки пробы) артюсоподобными (через 3-6 часов после проведения пробы). Немедленные ранние реакции характеризуются гиперемией и отеком (волдырь). Немедленные поздние и замедленные реакции характеризуются гиперемией, инфильтрацией и папулой. Артюсоподобные реакции характеризуются гиперемией, инфильтрацией и геморрагиями, нередко с сосудистым некрозом. По степени выраженности немедленные реакции оцениваются следующим образом: отрицательная реакция (-) - отсутствие отличия от контроля; сомнительная (+-) - эритема меньше 10 мм, волдырь в центре меньше 5 мм; слабо положительная (+) - эритема более 10 мм, волдырь в центре 5-9 мм; умеренно положительная (++) - эритема и волдырь в центре более 10 мм; резко положительная (+++) - эритема и волдырь с псевдоподиями 15-19 мм; очень резко положительная (++++) - эритема и волдырь с псевдоподиями более 20 мм, лимфангоит, периферические волдыри, общие реакции. Немедленные поздние и замедленные реакции оцениваются по диаметру эритемы и инфильтрата (папулы): сомнительная - до 7 мм; положительная - 8-19 мм; умеренно положительная - 20-29 мм; резко положительная - не менее 30 мм в диаметре 5.Исследование функции внешнего дыхания. Пикфлоуметрия. Спирометрия. Бронхопровокационные пробы. Методики. Показания. Противопоказания Исследование функции внешнего дыхания включает ряд диагностических тестов, отражающих функциональное состояние респираторного тракта. Спирометрия позволяет определить основные дыхательные объемы; при бронхоспазме проводится спирометрия с пробами. Исследование механики дыхания производится с помощью плетизмографии и пневмотахографии. Газоаналитическое исследование внешнего дыхания включает определение остаточного объема воздуха после произведенного выдоха. При пикфлоуметрии оценивается бронхиальная проходимость. Исследование ФВД показано для оценки функционального состояни заболеваниях, прогноза операционных рисков и трудоспособности, динамического наблюдения за адекватностью лечения. Спирометрия – функциональное исследование легких, включающее измерение объемных показателей внешнего дыхания с помощью прибора-спирометра. В ходе спирометрии производится определение дыхательного объема (ДО), минутного объема дыхания (МОД), резервных объемов вдоха и выдоха (РО вд., РО выд.), емкости вдоха (Е вд.), жизненной ёмкости легких (ЖЁЛ), форсированной жизненной ёмкости легких (ФЖЁЛ), максимальной вентиляции легких (МВЛ). Спирометрия проводится при ХОБЛ, бронхиальной астме, перед оперативными вмешательствами на респираторном тракте и т. д. После измерения веса и роста пациенту закрывают нос зажимом и предлагают выполнить ряд дыхательных проб, плотно удерживая во рту мундштук спирометра. Для диагностики бронхиальной астмы и оценки ее тяжести важнейшее значение имеет измерение функции внешнего дыхания. У каждого больного с подозрением на наличие бронхиальной астмы должна быть выполнена спирометрия (спирография), с помощью которой определяют ряд легочных показателей, объемов, характеризующих воздушные потоки при выдохе. Ранее для проведения спирометрии широко использовались механические спирометры, зачастую водяные, состоящие из цилиндра, помещенного в сосуд с водой. При выдохе цилиндр перемещается вверх, а записывающее устройство, соединенное с ним, оставляет на бумаге график зависимости объёма от времени. Сейчас для проведения спирометрии повсеместно используются цифровые приборы, состоящие из электронного устройства и датчика потока воздуха. Электронная часть прибора преобразовывает показания датчика в цифровую форму и выполняет необходимые вычисления. Основные показатели спирометрии Жизненной емкостью легких (ЖЕЛ) называют максимальный объем воздуха, попадающего в легкие при вдохе или выходящего из них при выдохе. Этот показатель может изменяться при заболеваниях, которые сопровождаются ослаблением мускулатуры органов дыхания, при поражении паренхимы легких, при обструкции дыхательных путей. Чтобы установить, является ли уменьшение жизненной емкости легких следствием нарушения проходимости дыхательных путей, проводят измерение объемной скорости потока воздуха при форсированном дыхании. Максимальные значения данных показателей в разные периоды относительно величины жизненной емкости легких указывают на уровень поражения. Объем форсированного выдоха (ОФВ, FEV) — это максимальный объем воздуха, который выдыхается после полного вдоха за первую секунду. Пиковая скорость выдоха (ПСВ, PEF) — показатель максимального потока, формируемый за время форсированного выдоха. Скорость форсированного выдоха (СФВ, FER) – это соотношение объема форсированного выдоха и жизненной емкости легких. Данный показатель является важным индикатором нарушения проходимости дыхательных путей. В силу своей доступности для определения степени обструкции дыхательных путей используют чаще всего определение пиковой скорости выдоха, которое проводят с помощью простого прибора — пикфлоуметра. Суточные колебания пиковой скорости выдоха отражают тяжесть бронхиальной астмы. Для большей достоверности измерение пиковой скорости выдоха производят два раза в день: · утром, сразу же после подъема; · и через 10—12 ч, до и после применения бронхорасширяющих препаратов. Пикфлуометрия Что такое пикфлоуметр? Это такой портативный аппарат, с помощью которого определяют один, но важный параметр, определяющий функцию внешнего дыхания, — пиковую, или максимальную скорость выдоха, с которой больной может выдохнуть воздух из легких. Этот показатель по-английски называется пикфлоу (peak flow), то есть, «максимальный поток», отсюда и название прибора. Максимальная скорость выдоха зависит от многого, но самое главное — она показывает, насколько сужены бронхи. Часто больной еще не ощущает ухуждения состояния, а уменьшение скорости при пикфлоуметрии позволит больному предпринять определенные действия еще до того, как существенно изменится его самочувствие. Для чего необходима пикфлоуметрия? 1. Для объективной оценки эффективности проводимого лечения. 2. Для контроля за состоянием бронхов 3. Для того чтобы выявить закономерности своей болезни. Исследование функции внешнего дыхания включает ряд диагностических тестов, отражающих функциональное состояние респираторного тракта. Спирометрия позволяет определить основные дыхательные объемы; при бронхоспазме проводится спирометрия с пробами. Исследование механики дыхания производится с помощью плетизмографии и пневмотахографии. Газоаналитическое исследование внешнего дыхания включает определение остаточного объема воздуха после произведенного выдоха. При пикфлоуметрии оценивается бронхиальная проходимость. Исследование ФВД показано для оценки функционального состояния легких при различных заболеваниях, прогноза операционных рисков и трудоспособности, динамического наблюдения за адекватностью лечения. |
