ТРОМБОЭМБОЛИЯ ЛЕГОЧНОЙ АРТЕРИИ. Тромбоэмболия легочной артерии (2019) тэла
 Скачать 0.67 Mb. Скачать 0.67 Mb.
|
|
Таблица 4. Определение гемодинамической нестабильности (проявляется одним из представленных ниже клинических вариантов)
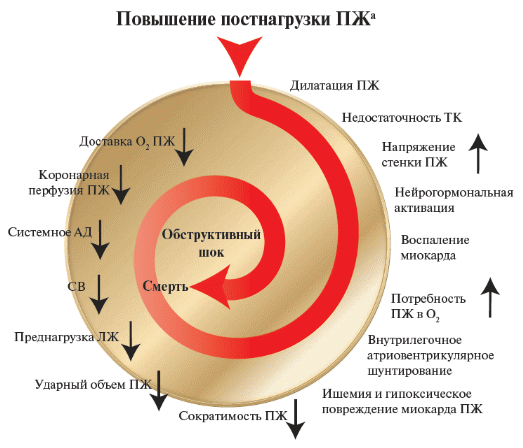 Рис. 2. Ключевые факторы развития гемодинамического коллапса и смерти при острой ЛЭ (адаптировано с разрешения Konstantinides et al.). Примечание: а – точная последовательность событий, приводящая к повышению постнагрузки ПЖ, до конца неизвестна. Диагностика Диагностические критерии Жалобы и анамнез: Жалобы при ТЭЛА неспецифичны. Необходимо заподозрить ТЭЛА в большинстве случаев при появлении следующих жалоб: Одышка от легкой преходящей при периферической до тяжелой при центральной ТЭЛА. У пациентов с существовавшей ранее СН или заболеваниями легких усиление одышки может быть единственным симптомом, указывающим на ТЭЛА; боль в груди обычно вызывается раздражением плевры из-за дистальной эмболии, вызывающей инфаркт легкого. При центральной ТЭЛА боль в груди может иметь типичный характер стенокардии, возможно, отражать ишемию ПЖ и требует дифференциальной диагностики от ОКС или расслоения аорты; предсинкопе или обморок – при гемодинамической нестабильности, дисфункции ПЖ. кровохарканье. В некоторых случаях ТЭЛА может развиваться бессимптомно и обнаруживаться случайно во время диагностического обследования другого заболевания. При сборе анамнеза при подозрении на ТЭЛА необходимо оценить наличие факторов риска ТЭЛА (таблица 6). Физикальное обследование: Необходима оценка стандартных физикальных данных, включающих, в том числе осмотр, оценку ЧД, ЧСС, АД по результатам, которых можно выявить признаки гемодинамической нестабильности (гипотензия, признаки периферической гипоперфузии и др.). Нестабильные показатели гемодинамических параметров и/или симптомы гипоперфузии могут свидетельствовать о ТЭЛА высокого риска (таблица 3). Необходим тщательный осмотр нижних конечностей (болезненность, отечность). По выявленным жалобам, данным анамнеза и результатам физикального обследования необходима оценка клинической вероятности ТЭЛА промежуточного и низкого рисков (таблица 7, 8). Данная оценка позволяет избежать излишних исследований у пациентов с низкой вероятностью ТЭЛА. Таблица 7 - Оценка клинической вероятности ТЭЛА по модифицированной Женевской шкале
Таблица 8 - Оценка клинической вероятности ТЭЛА по шкале Wells
Лабораторные исследования: ОАК для оценки индикаторов желудочно-кишечного кровотечения и выбора антикоагулянтной терапии; биохимические показатели крови – стандартная панель (электролиты, глюкоза), а также креатинин с расчетом СКФ, общий билирубин, АЛТ, АСТ для оценки индикаторов желудочно-кишечного кровотечения и выбора антикоагулянтной терапии; D-димер рекомендуется измерять пациентам с низкой или средней клинической вероятностью ТЭЛА с использованием высокочувствительного анализа, чтобы уменьшить потребность в ненужных процедурах и не подвергать пациентов облучению (IA). Уровень D-димера для исключения ТЭЛА у лиц старше 50 лет при низкой и средней клинической вероятности определяется по формуле «возраст х 10» мкг/л. Оценка D-димера проводится также с учетом клинической вероятности ТЭЛА (см. приложение 5). Если нет ни одного клинического признака ТЭЛА и D-димер˂1000 мкг/л - ТЭЛА исключается. Если есть хотя бы 1 симптом, ТЭЛА устанавливается при уровне D-димера≥ 500 мкг/л. (IIaB); Определение уровня D-димера не рекомендуется проводить у пациентов с высокой клинической вероятностью, т.к. даже нормальный уровень D-димера не должен исключать ТЭЛА несмотря на использование высокочувствительных тестов определения D-димера (IIIA) Тропонин I или T в плазме необходим для верификации пациентов высокого и промежуточного риска, в т.ч. при использовании ускоренного риск стратификатора(приложение 2). NT-proBNP в плазме крови отражает тяжесть дисфункции ПЖ и гемодинамическую нестабильность в остром периоде ТЭЛА. Для прогнозирования неблагоприятного исхода ТЭЛА пороговые значения NT-proBNP ≥600 пг/мл. Лактат в плазме – маркер тяжелой ТЭЛА и гемодинамической нестабильности. Повышенные уровни лактата в плазме ≥ 2 ммоль/л предсказывают тромбоэмболические осложнения даже у пациентов с нормотензией. Определение газового состава крови – для первоначальной и динамической оценки тяжести дыхательной недостаточности у гемодинамически нестабильных пациентов. Тестирование на тромбофилию (расширенная коагулограмма, антифосфолипидные антитела и волчаночный антикоагулянт) при клинике ТЭЛА у пациентов в возрасте <50 лет при отсутствии идентифицируемого фактора риска, при наличии семейного анамнеза ВТЭ (исключение наследственной тромбофилии - дефицит антитромбина, белка С или белка S, пациенты с гомозиготным фактором V Лейдена или мутацией гомозиготного протромбинаG20210A). Инструментальные исследования: Электрокардиография (признаки перегрузки правых отделов сердца) -классическими признаками ТЭЛА на ЭКГ являются – SI, QIII и TIII (синдром McGinn - White), внезапная блокада правой ножки пучка Гисса (полная, неполная), P - pulmonale, правограмма, элевация ST (III, aVF, aVR и V1 - V3); Рентгенография органов грудной клетки – при отсутствии возможности проведения КТА, однако отрицательный результат не исключает ТЭЛА, возможно выявление других причин одышки; КТА. Диагноз исключается,если КТАвнорме у пациентов с низкой или средней клинической вероятностью ТЭЛА (IA). Рекомендуется принять диагноз ТЭЛА (без дальнейшего тестирования), если КТА показывает сегментарный или более проксимальный дефект заполнения у пациента со средней или высокой клинической вероятностью ТЭЛА (IB); Прикроватная трансторакальная эхокардиография при подозрении на ТЭЛА высокого риска с гемодинамической нестабильностью (УД – IC). В связи с отсутствием единого эхокардиографического параметра, который бы обеспечивал быструю и надежную информацию о размере или функции ПЖ, необходимо придерживаться рекомендаций исследования всех параметров, представленных в Приложении 1 данного протокола. Чреспищеводная эхокардиография может быть рассмотрена при отсутствии возможности проведения МСКТ для визуализации тромбов стволе и основных ветвях легочных артерий. Пульсоксиметрия для определения SaO2; Компрессионная ультрасонография сосудов нижних конечностей (четырехточечное обследование - двусторонний пах и подколенная ямка). Полезна в диагностической стратегии пациентов с противопоказаниями к КТ. Диагноз ТЭЛА подтверждается, если выявляется проксимальный ТГВ у пациентов с клиническим подозрением на легочную эмболию (УД – IA). Единственным диагностическим критерием для ТГВ является неполная спадаемость вены, указывающая на наличие тромба.Если на КУС определяется дистальный ТГВ рекомендовано дальнейшее дообследование пациента (УД – IIaB) (компрессия вен через каждые 2 см; в зоне с симптомами необходимо исключить наличие тромбоза поверхностных вен; в случае сомнительных данных на КУС необходимо повторить исследование в период от 3-7 до 10 дней для выявления каких-либо острых изменений, которые свидетельствуют о раннем рецидиве ТГВ). Вентиляционно-перфузионная сцинтиграфия легких – может проводится при низкой клинической вероятности ТЭЛА при нормальной рентгенографии органов грудной клетки у молодых (особенно женщины), беременные, пациенты с анафилаксией, вызванной контрастным веществом в анамнезе, пациенты с тяжелой почечной недостаточностью; диагноз ТЭЛА снимается (без дальнейшего обследования), если сцинтиграфия легких в норме (УД – IA). Показания для консультации специалистов: консультация ангиохирурга – во всех случаях подозрения на ТЭЛА; консультация кардиохирурга – признаки наличия тромба в полостях сердца, патология клапанов сердца; консультация интервенционного кардиолога - диагностика для проведения ангиопульмонографии; консультация пульмонолога – дифференциальная диагностика; консультация онколога – при наличии симптомов онкопатологии; консультация эндокринолога - симптомы эндокринных заболеваний. консультация гематолога - дифференциальная диагностика тромбофилий. консультация ревматолога –дифференциальная диагностика в рамках системных заболеваний. Таблица 9 – Рекомендации по прогностической оценке ТЭЛА
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
