ТРОМБОЭМБОЛИЯ ЛЕГОЧНОЙ АРТЕРИИ. Тромбоэмболия легочной артерии (2019) тэла
 Скачать 0.67 Mb. Скачать 0.67 Mb.
|
|
Приложение 4. Характеристика основных оральных антикоагулянтов
Приложение 5. Алгоритм YEARS 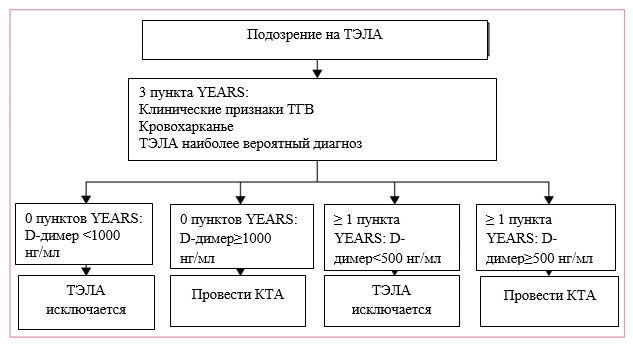 Приложение 6. Профилактика, диагностика и лечение венозных тромбоэмболий (ВТЭ) у пациентов с COVID-19. Руководство CHEST и Репорт группы экспертов от 23 июня 2020 г. ОБЗОР: Новые данные показывают, что тяжелая COVID-19 может быть осложнена значительной коагулопатией, которая, вероятно, проявляется в двух формах: микротромбоз и ВТЭ. Это признание привело к острой необходимости практического руководства относительно профилактики, диагностики и лечения ВТЭ. МЕТОДЫ: Группа одобренных участников дискуссии разработала ключевые клинические вопросы с использованием формата PICO (Популяция, Вмешательство, Компаратор, Результат), который решает неотложные клинические вопросы, касающиеся профилактики, диагностики и лечения ВТЭ у пациентов с COVID-19. В MEDLINE (через PubMed или Ovid), Embase и Кокрановский регистр исследований проведен поиск соответствующей литературы для включения в анализ. Валидированные инструменты оценки были использованы для оценки уровня доказательств в поддержку каждой рекомендации. При отсутствии доказательств, рекомендация разрабатывалась на основе консенсуса с использованием модифицированного Delphi процесса.РЕЗУЛЬТАТЫ: систематический обзор и критический анализ литературы на основе 13 вопросов PICO привели к созданию 22-х рекомендаций. Очень мало доказательств существует в популяции COVID-19. Рабочая группа использовала консенсус экспертов и существующие основанные на фактических данных руководящие принципы для составления данных положений. ВЫВОДЫ: данные об оптимальных стратегиях профилактики, диагностики и лечения ВТЭ пациентов с COVID-19 редки, но быстро развиваются. Краткое изложение рекомендаций При срочной госпитализации пациентов с COVID-19, при отсутствии противопоказаний, мы предлагаем антикоагулянтнуютромбопрофилактику, нежели ее непроведение. У тяжелобольных с COVID-19, при отсутствии противопоказаний, эксперты рекомендуют антикоагулянтную тромбопрофилактику нежели ее не проведение. При срочной госпитализации пациентов с COVID-19, мы предлагаем антикоагулянтную тромбопрофилактику низкомолекулярным гепарином (НМГ) или фондапаринуксом нежели нефракционированным гепарином (НФГ); эксперты рекомендуют антикоагулянтную тромбопрофилактику НМГ, фондапаринуксом или НФГ нежели прямым пероральным антикоагулянтом (ПОАК). Примечание: Рабочая группа предпочитает НМГ и фондапаринукс нежели НФГ для ограничения нагрузки на персонал. Группа не рекомендует использование ПОАК у этих пациентов, из-за высокого риска быстрого клинического ухудшения из-за вторичных факторов. Кроме того, вполне вероятно, что многие из этих пациентов будут получать сопутствующую терапию (противовирусные агенты или другие методы лечения), которые могут значительно влиять на фармакодинамику и, таким образом, увеличивать риски кровотечения, связанные с ПОАК. У критически тяжелых пациентов с COVID-19, мы предлагаем антикоагулянтнуютромбопрофилактикуНМГ нежели НФГ; эксперты рекомендуют антикоагулянтную тромбопрофилактику НМГ или НФГ нежели фондапаринуксомилиПОАК. Примечание: группа предпочитает применение НМГ, а не НФГ для ограничения нагрузки на персонал. Группа настоятельно не рекомендует использование ПОАК у критически тяжелых пациентов, из-за вторичных факторов нестабильности гемодинамики, высокой вероятности взаимодействия лекарственных препаратов и высоким уровнем острого повреждения почек у этих пациентов. Кроме того, не хватает доказательства эффективности антикоагулянтной тромбопрофилактики ПОАК у критических пациентов даже без COVID. У критически тяжелых пациентов или при срочной госпитализации пациентов с COVID-19, мы против использования антиагрегантов для профилактики ВТЭ. У срочногоспитализированных пациентов с COVID-19,эксперты рекомендуют только стандартную профилактическую дозу антикоагулянта в соответствии с существующими рекомендациями, нежели промежуточную (применение НМГ дважды или увеличение дозы на основе веса) или полную лечебную дозу. Примечание: хотя имеется некоторое беспокойство о повышенном риске ВТЭ у госпитализированных COVID-19 пациентов, недостаточно данных, чтобы оправдать увеличение интенсивности антикоагулянтной тромбопрофилактики в отсутствии рандомизированных контролируемых исследований. У критически тяжелых пациентов с COVID-19, эксперты рекомендуют текущую стандартную профилактическую дозу антикоагулянта в соответствии с существующими рекомендациями, нежели промежуточную (НМГ дважды или увеличение дозы на основе веса) или полную лечебную дозу. Примечание: несмотря на наличие данных некоторых наблюдений, которые указывают на повышенный риск ВТЭ у критически тяжелых пациентов с COVID-19, не ясно насколько у них другой уровень риска для ВТЭ, чем у тяжелых больных нехирургических отделений, отделений интенсивной терапии. Также недостаточно данных о риске кровотечений в этой популяции и учитывая тяжесть заболевания, может быть вероятность того, что критически тяжелые пациенты с COVID-19 имеют более высокие уровни риска неблагоприятных осложнений в виде кровотечения. Также не ясно, имеет ли эта популяция более высокий риск ВТЭ при лечении стандартными профилактическими дозами антикоагулянтов в соответствии с существующими руководствами. У пациентов с COVID-19 эксперты рекомендуют тромбопрофилактику только в стационаре вместо расширенной тромбопрофилактики после выписки из стационара. Примечание: применение расширенной тромбопрофилактики может иметь абсолютную пользу у пациентов с COVID- 19 с низким риском кровотечения, если имеются данные о сохранении риска ВТЭ после выписки. У критически тяжелых пациентов с COVID-19, мы против добавления механической тромбопрофилактики к фармакологической. Примечание: хотя нет никаких доказательств, подтверждающих сочетание механической и фармакологической тромбопрофилактики для критически тяжелых пациентов с COVID-19, маловероятно, что добавление механической профилактики может причинить серьезный вред. Эксперты рекомендуют, чтобы медицинский персонал придерживались существующих руководств по использованию механических методов тромбопрофилактики. У критически тяжелых пациентов с COVID-19 с противопоказаниями к фармакологической тромбопрофилактике, мы предлагаем использование механических методов тромбопрофилактики. У критически тяжелых пациентов с COVID-19, мы против обычного ультразвукового скрининга для обнаружения бессимптомного тромбоза глубоких вен (ТГВ). Примечание: хотя мы против рутинного УЗИ для критически больных COVID-19 пациентов, мы отмечаем, что клиницисты должны иметь возможность выполнения УЗИ у пациентов при разумной степени клинического подозрения на ВТЭ. УЗИ нижних конечностей должно быть частью ультразвукового исследования POCUS, особенно в таких ситуациях, как необъяснимая дисфункция правого желудочка, необъяснимая/ рефрактерная гипоксемия или у пациентов с подозрением на ТЭЛА, которые не могут пройти диагностическое исследование (т.е. нестабильны для транспортировки или из-за прогрессирующей почечной недостаточности). Следует отметить, что даже если тромб не визуализируется на УЗИ нижних конечностей, ТЭЛА не может быть полностью исключена. Для срочно госпитализированных пациентов с COVID-19 с проксимальным ТГВ или ТЭЛА, мы предлагаем начальную парентеральную антикоагуляцию НМГ с поправкой дозы на вес или внутривенно НФГ. Использование НМГ ограничит нагрузку на медицинский персонал и позволит избежать потенциальную псевдорезистентность к гепарину. У пациентов без каких-либо лекарственных взаимодействий (не принимающих лекарственную терапию), мы предлагаем начальную пероральную антикоагуляцию апиксабаном или ривароксабаном. Дабигатран и эдоксабан могут быть использованы после начальной парентеральной антикоагуляции. Антагонисты витамина К могут использоваться после начальной парентеральной антикоагуляции. Примечание: учтены последние Рекомендации ACCP относительно использования оральных антикоагулянтов у пациентов, госпитализированных с COVID-19 с вторичными рисками быстрого клинического ухудшения. Кроме того, вполне вероятно, что многие из этих пациентов будут на сопутствующей терапии (противовирусные агенты или другие методы лечения), которые могут значительно влиять на фармакодинамику и риск кровотечения, связанные с ПОАК. Таким образом, НМГ или НФГ предпочтительнее оральных антикоагулянтов. Для амбулаторных пациентов с COVID-19 и проксимальным ТГВ или ТЭЛА при отсутствии взаимодействия с лекарственными препаратами, эксперты рекомендуют апиксабан, дабигатран, ривароксабан или эдоксабан. Начальная парентеральнаяантикоагуляция необходима до назначения дабигатрана и эдоксабана. Для пациентов, которые не получали ПОАК, мы предлагаем антагонист витамина К вместо НМГ (для удобства пациентов). Парентеральная антикоагуляция должна предшествовать назначению антагониста витамина К. У критически тяжелых пациентов с COVID-19 с проксимальным ТГВ или ТЭЛА мы предлагаем парентеральнуюантикоагуляцию вместо пероральной. У тяжелых пациентов с COVID-19 и проксимальным ТГВ или ТЭЛА, которые получают парентеральную антикоагуляцию мы предлагаем НМГ или фондапаринукс вместо НФГ. Примечание: НФГ может быть предпочтительнее, чем НМГ или фондапаринукс у пациентов с высоким риском кровотечения (в том числе с тяжелой почечной недостаточностью) или с гемодинамической нестабильностью (гемодинамически нестабильной ТЭЛА) из-за ТЭЛА, при планировании реперфузионной терапии. Решение об использовании НФГ должно быть сопоставлено с рисками, связанными с дополнительной нагрузкой на медицинский персонал и проблемами резистентности к гепарину. Для пациентов с COVID-19 и проксимальным ТГВ или ТЭЛА, эксперты рекомендуют антикоагулянтную терапию с минимальной продолжительностью тримесяца. У большинства пациентов с COVID-19 и острой, объективно подтвержденной ТЭЛА, однако гемодинамические расстройства (систолическое артериальное давление <90 мм рт. ст. или падение артериального давленияна40 мм рт. более 15 минут), не обусловлены ТЭЛА мы против проведения системной тромболитической терапии. Примечание: см. пункт 18 - перечень пациентов, кому может потребоваться системный тромболизис. У пациентов с COVID-19 и подтверждённой объективными методами ТЭЛА с гипотонией (систолическое артериальное давление <90 мм рт. ст.) или признаками обструктивного шока из-за ТЭЛА при отсутствии высоких рисков кровотечения, мы предлагаем введение системного тромболитика вместо другой терапии. У пациентов с COVID-19 и ТЭЛА с ухудшением сердечно-легочных показателей из-за ТЭЛА (прогрессирующая тахикардия, снижение систолического АД, но остается на уровне > 90 мм рт.ст., увеличение давления в яремной вене, ухудшение газообмена, признаки шока (например, холодный липкий пот, олигурия, спутанность сознания), прогрессирующая дисфункция правого желудочка на эхокардиографии или увеличение сердечных биомаркеров после начала антикоагулянтной терапии у кого еще не развилась гипотония при низком риске кровотечения, мы предлагаем системную тромболитическую терапию в сравнении с иной терапией. Мы против использования таких методов терапии, как системный тромболизис, катетер-направленный тромболизис или тромбэктомия для большинства пациентов без объективно подтвержденного ВТЭ. Примечание: тромболизис может рассматриваться у некоторых пациентов, когда предполагается, что остановка сердца вызвана ТЭЛА и визуализация не доступна. Мы предлагаем оценку критериев деформации правого желудочка (наличие легочной гипертензии, высокая PEEP (положительное давление в конце выдоха), тяжелый ОРДС), до принятия решения о тромболизисе. У пациентов с COVID-19 и показаниями к проведению тромболитической терапии, проведение системного тромболизиса рекомендуем проводить путем введения препаратов в периферические вены, нежели катетер – направленный тромболизис. У пациентов с COVID-19 и рецидивирующим ВТЭ несмотря на терапевтическую антикоагуляцию, скорректированную по весу НМГ (и документированное соответствие), мы предлагаем увеличить дозу НМГ на 25-30%. У пациентов с COVID-19 и рецидивирующим ВТЭ несмотря на антикоагуляцию апиксабаном, дабигатраном, ривароксабаном или эдоксабаном (и документально подтвержденную приверженность), или терапию антагонистом витамина К (в терапевтическом диапазоне) мы предлагаем переключиться на лечение терапевтической дозой скорректированной по весу НМГ. Сокращения: ВТЭ-венозные тромбоэмболии НМГ- низкомолекулярный гепарин НФГ-нефракционированный гепарин ПОАК -прямые пероральные антикоагулянты ТГВ -тромбоз глубоких вен ACCP - American College of Clinical Pharmacy |
