|
|
Основы социальной медицины. ОСМ-УП. Учебное пособие для студентов высших учебных заведений по специальности Социальная работа
Ушибы
Ушибы возникают при падении, ударах тупым предметом. При этом повреждаются мягкие ткани, разрываются мелкие кровеносные сосуды – образуется кровоподтек (синяк).
Признаки: боль, отек, синяк через несколько часов или дней (при глубокой травме).
Оказание неотложной помощи:
наложите давящую повязку,
приподнимите место ушиба,
приложите холод на место ушиба,
обеспечьте неподвижность ушибленного места,
обеспечьте покой и теплое питье,
через 3-4 дня можно применить теплые ванны, компресс и массаж.

Рис. 25. Прикладывание пакета с холодной водой или льдом на место ушиба, растяжения связок, вывиха
Признаки сотрясения, ушиба головного мозга: оглушение, тошнота, рвота, шум в ушах, потеря сознания и памяти.
Оказание неотложной помощи:
обеспечьте покой в положении «лежа» (при отсутствии сознания – на животе),
приложите холод к голове,
ограничьте в питье,
вызовите врача,
наблюдайте за состоянием пострадавшего и оказывайте помощь по ситуации.
Нельзя! 1. Оставлять пострадавшего в состоянии комы лежать на спине. 2. Подкладывать под голову подушку, сумку или свернутую одежду.
Вывихи
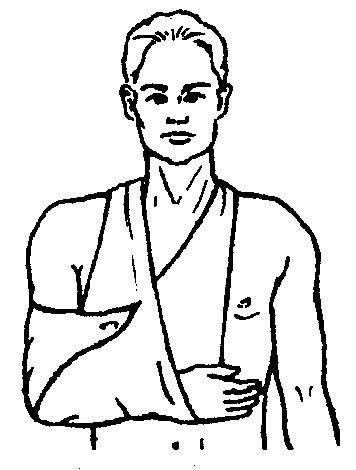
Вывих – это разъединение (смещение) сочленяющихся концов костей пальцев, руки, ноги, нижней челюсти (после удара, падения, резкого движения).
Признаки: сильная боль, отек, смещение оси и изменение длины конечности, ее вынужденное положение.
Вывихи должен вправлять врач. Только при его отсутствии или в полевых условиях мелкие вывихи можно вправить самому, но без применения силы.
Оказание неотложной помощи:
зафиксируйте поврежденную конечность (с помощью шины),
дайте обезболивающее средство,
доставьте в лечебное учреждение.
·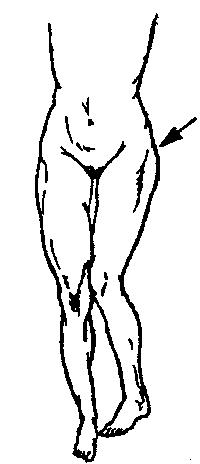
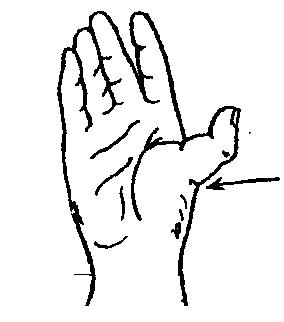
Рис. 26. Вывих бедра с характерным изменением левого тазобедренного сустава и вывих первого пальца кисти
Вывих челюсти:
1. Усадите пострадавшего;
2. Оберните большие пальцы своих рук платком и установите их на нижние коренные зубы пострадавшего;
3. Мягко смещайте челюсть вниз и назад, одновременно остальными пальцами приподнимайте подбородок;
4. При травме лица наложите повязку, открытый рот прикройте платком. Пищу можно давать только жидкую.
Травматический шок
Как показали исследования, в развитии шока и схожего с ним коллапса (такая же бледность кожных покровов, резкое снижение артериального давления и падение сердечной деятельности) лежат различные пусковые механизмы. При коллапсе происходит пассивное угнетение всех функций организма: чем больше кровопотеря или сильнее действие других повреждающих факторов, тем слабее сопротивление организма. Шок ни в коем случае нельзя отождествлять с пассивным процессом умирания. ШОК – это сложный комплекс ответных реакций организма, направленных на достижение одной цели – ВЫЖИТЬ! Правильное понимание причин его развития позволит избежать грубых ошибок и просчетов при оказании первой помощи.
Понятие о защитных реакциях при шоке
Пусковыми механизмами шока являются сильная боль и страх смерти, психическое напряжение и стресс, которые неизбежны в момент получения травм и повреждений. Экстремальная ситуация уже сама по себе провоцирует развитие шока. Когда человек сталкивается с угрозой смерти – будь то несчастный случай или военные действия, его организм в состоянии стресса выделит огромное количество адреналина.
Колоссальный выброс адреналина вызовет резкий спазм прекапилляров кожи, почек, печени и кишечника. Их сосудистая сеть будет практически исключена из кровообращения. А такие жизненно важные центры, как головной мозг, сердце и отчасти легкие, получат крови гораздо больше, чем обычно, - произойдет централизация кровообращения. В настоящее время шок называют дефицитом объема крови.
Схема первых минут развития шока будет выглядеть так:
Страх
Стресс адреналин (ПС) (ОЦК) (УОС) (АД)
Повреждения
Боль
(ПС) – периферическое сопротивление; (УОС) – ударный объем сердца; (АД) - артериальное давление; (ОЦК) – объем циркулирующей крови
Внешние проявления первой стадии травматического шока. Стадия возбуждения (эректильная):
возбуждение,
бледная холодная кожа (гусиная кожа),
артериальное давление часто повышено,
дыхание учащено (до 40 в минуту),
учащенный пульс (100-120 ударов в минуту).
Если в течение 30-40 минут пострадавший не получит первую медицинскую помощь, то длительное повышение периферического сопротивления и централизация кровообращения приведут к грубым нарушениям микроциркуляции в почках, коже, кишечнике и других органах, исключенных из кровообращения. Таким образом, то, что на начальном этапе играло защитную роль и давало шанс на спасение, уже через 30 минут может стать причиной смерти в последующие часы и ближайшие дни из-за развития необратимых изменений в шоковых органах (почках, мозге, легких, печени).
Запомните! Фактор времени в развитии и исходе шока имеет колоссальное значение.
Схему развития второй (торпидной) стадии шока
можно изобразить так:
Некроз
Само- (ПС ) (ОЦК) (УОС) (АД) смерть
отравление
Кровоточивость
ран
Исход шока: развитие тромбогеморрагического синдрома, острая почечная, печеночная недостаточность, отек головного мозга, нарушения сердечной деятельности.
Внешние проявления второй стадии травматического шока. Стадия торможения (торпидная):
безучастность, апатия, заторможенность,
кожа с землистым оттенком и мраморным рисунком,
холодный липкий пот,
артериальное давление понижено,
грубые нарушения сердечного ритма,
понижение температуры,
прекращение выделения мочи.
Схема оказания первой медицинской помощи при
травматическом шоке
1. При кровотечении – немедленно наложить кровоостанавливающие жгуты и тугие давящие повязки;
2. При шокогенных повреждениях (переломах костей конечностей, таза, ребер, позвоночника, проникающих ранениях грудной и брюшной полости) даже при отсутствии жалоб на боли как можно быстрее провести обезболивание (3-4 таблетки анальгина или 50 мл алкоголя);
3. Обработать раны и наложить стерильные повязки;
4. Произвести транспортную иммобилизацию подручными средствами;
5, Как можно быстрее вызвать «Скорую помощь» для оказания медикаментозной помощи уже на месте происшествия (введение плазмозаменяющих жидкостей, коррекция ацидоза и улучшение микроциркуляции);
6. При невозможности вызвать «Скорую помощь» решить вопрос о способах перевозки для госпитализации пострадавшего в больницу, а при массивном артериальном кровотечении попытаться осуществить ее самостоятельно.
Запомните! Недопустимо! 1. Тревожить и заставлять двигаться пострадавшего без крайней необходимости. 2. Перемещать пострадавшего с переломами костей конечностей без наложения транспортных шин. 3. Не накладывать жгут или не пережимать поврежденный сосуд при массивном кровотечении.
|
|
|
 Скачать 5.23 Mb.
Скачать 5.23 Mb.