Сахно-2003. Учебное пособие Рекомендовано учебнометодическим объединением медицинских и фармацевтических вузов в качестве учебной
 Скачать 4.18 Mb. Скачать 4.18 Mb.
|
|
5.4. Особенности организации оказания первой медицинской и первой врачебной помощи в очаге химического поражения Спасательные работы в очаге химического поражения (ОХП) включают химическую и медицинскую разведку, оказание первой медицинской помощи пораженным, их эвакуацию из очага, дегазацию дорог и проходов, транспорта, техники, одежды и обуви, специальную и санитарную обработку людей. Выполнение этих работ возлагается главным образом на формирования специального назначения службы противорадиационной и противохимической защиты, медицинской, транспортной и коммунально-технической служб. Для благополучного исхода поражений большое значение имеет оказание первой медицинской помощи в возможно ранние сроки в связи со скоротечностью поражений при большинстве ОВ. Это может быть достигнуто в порядке само- и взаимопомощи силами самого населения, действиями санитарных постов, санитарных дружин и спасательных формирований. Работа санитарных дружин в ОХП будет строиться с учетом типа применяемого ОВ. При этом санитарные дружинницы должны использовать противогазы и по показаниям - средства зашиты кожи, а в случае применения ФОБ перед надеванием противогаза профилактически принять 1-2 таблетки антидота против ФОБ из аптечки индивидуальной. Перед вводом в очаг поражения личный состав СД должен знать вид примененного ОВ, участок работы, последовательность выполнения мероприятий, взаимодействие в очаге с другими формированиями, время начала и продолжительность работы, пункты погрузки пораженных на транспорт, место выхода из очага и проведения полной санитарной обработки, мест расположения действующих МО и ближайших больниц. Уточнив задачу, командир СД проверяет правильность надевания защитной одежды и противогазов личным составом санитарной дружины и отдает распоряжение о начале работ в очаге, при этом указывает: - участок действия каждого звена СД; - предполагаемый объем первой медицинской помощи - порядок работы личного состава СД и носилочных звеньев спасательных отрядов по выносу и погрузке пораженных на транспорт; - пути и направления эвакуации; - порядок пополнения антидотных средств, медицинского имущества и средств защиты, израсходованных в ходе работ; - место своего нахождения, порядок связи и докладов о ходе спасательных работ. При оказании первой медицинской помощи на зараженной территории, во всех случаях требуется прежде всего принять меры по прекращению дальнейшего поступления ОВ в организм пораженных. С этой целью лицам, оказавшимся без противогаза, необходимо его немедленно надеть. Основными мероприятиями первой медицинской помощи являются: - введение антидотов; - частичная специальная обработка открытых участков кожи, только при наличии явно выраженных капель иприта или действия аэрозолей ви-газов (УХ); - искусственная вентиляция легких (кроме пораженных ОВ удушающего действия, искусственное дыхание которым противопоказано). В первую очередь помощь оказывается детям, беременным женщинам, пострадавшим, не имеющим противогазов, и лицам, получившим комбинированные поражения. При наличии травмы у пораженного быстродействующими ОВ (в первую очередь - ФОВ) медицинская помощь должна оказываться прежде всего против ОВ, а потом, после прекращения приступов, оказывается помощь по поводу травмы. В соответствии с установленными нормами времени работы в средствах индивидуальной защиты производится смена СД, действующих в ОХП. В случаях, когда санитарная дружинница теряет работоспособность раньше положенного времени, командир СД направляет ее для сопровождения пораженных за пределы очага, руководствуясь нормативами продолжительности работы в изолирующих средствах защиты кожи. В районе ОХП необходимо соблюдать правила техники безопасности, запрещается снимать средства защиты, принимать пищу, воду, курить, расстегивать одежду, садиться или ложиться на зараженной местности. При работе в ОХП нестойкими ОВ в качестве защитной одежды можно пользоваться защитной фильтрующей одеждой (ЗФО-58) и частичная специальная обработка кожных покровов не проводится. Все пострадавшие должны быть, как можно быстрее эвакуированы с зараженной территории в МО или ближайшие лечебные учреждения, расположенные на незараженной местности. После окончания работы личный состав санитарных дружин по команде выходит из очага, в определенном месте снимает средства зашиты и проходит санитарную обработку. Выдвижение МО к очагу химического поражения осуществляют с первым эшелоном группировки сил ГО. Отряд развертывают на незараженной территории за пределами очага с наветренной стороны, вблизи незараженных источников водоснабжения. При ликвидации ОХП отряд развертывает: управление, отделение частичной специальной обработки и дегазации одежды и обуви, сортировочно-эвакуационное отделение, госпитальное отделение, отделение медицинского снабжения (аптеку), хозяйственное отделение, морг. В сортировочно-эвакуационном отделении и отделении частичной специальной обработки персонал работает в средствах защиты органов дыхания и кожных покровов (ГП-5, ЗФО, резиновые перчатки, сапоги, нарукавники, фартуки). При поступлении пораженных ФОВ при организации работы МО учитываются: - быстрота поражающего действия при ингаляционном отравлении (минуты); - непродолжительный (часы) скрытый период при перкутанном поражении; - превалирование в структуре санитарных потерь тяжело пораженных. На СП осуществляется распределение пораженных на носилочных и ходячих, которые направляются в отделение частичной специальной обработки. Лица без видимых признаков интоксикации направляются на специально выделенную площадку (помещение) для эвакуации. Отделение частичной специальной обработки и дегазации одежды и обуви развертывается с подветренной стороны по отношению к другим функциональным подразделениям на расстоянии 50 м с учетом раздельной частичной специальной обработки носилочных и ходячих пораженных. При необходимости и наличии условий отделение усиливается силами и средствами дезинфекционного отделения СЭО. Сменность работы персонала устанавливается согласно нормативам. Прибывший в МО транспорт обеззараживают на площадке обеззараживания транспорта. На потоке носилочных отделение развертывает площадку для ожидания специальной обработки (на открытом воздухе под навесом или тентом); раздевальню, моечную и одевальню, из которой пораженных направляют в приемную сортировочно-эвакуационного отделения. На площадке ожидания санитарной обработки предусматривается медицинская помощь пораженным, которая включает введение антидотов, стимуляторов дыхания, сердечно-сосудистых средств и кислорода. Для снятия одежды и обуви, по возможности, выделяют два помещения. В первом санитары снимают верхнюю одежду, обувь, и складывают их в прорезиненные мешки, отправляемые на дегазацию. Открытые участки тела обрабатывают дегазирующими растворами (за исключением ИПП -8, -10). Пораженных без верхней одежды и обуви перекладывают на чистые носилки, покрытые простыней, а поверх нее - клеенкой. Противогазы с пораженных не снимают, медицинскую помощь не оказывают. Во втором помещении снимают нательное белье, противогаз и переносят пораженного в моечную. После снятия противогаза при необходимости ему вводят кардиотонические средства, антидоты, кислород. В моечной тяжело пораженным обрабатывают кожные покровы дегазирующим раствором, протирают тело увлажненным водой полотенцем. Медицинская помощь не оказывается. В одевальной на пораженных надевают сменное белье, затем переносят в приемную для носилочных сортировочно-эвакуационного отделения, в котором предусмотрено оказание неотложной медицинской помощи. На потоке ходячих в отделении развертывают площадку для ожидания санитарной обработки (раздевальня, моечная, одевальня). В раздевальне пораженные снимают сначала верхнюю одежду и обувь, затем нательное белье и переходят в моечную, где обмываются теплой водой с мылом под душем или из тазов. В одевальне они получают чистую одежду и направляются в приемную для ходячих сортировочно-эвакуационного отделения. Антидоты вводят только в случае развития судорожных приступов. Площадка дегазации предназначена для дегазации транспорта, прибывшего с пораженными из очага, носилок, одежды, обуви и различного медицинского имущества отряда. На площадках оборудуют стоки и поглощающие колодцы для отработанных вод. В приемных для носилочных сортировочно-эвакуационного отделения пораженных сортируют по группам: - тяжело пораженных с выраженным судорожным синдромом или в коматозном состоянии - направляют в госпитальное отделение (или противошоковые палаты); - пораженных с резко выраженными психическими расстройствами или подозрением на инфекционное заболевание - направляют в соответствующие изоляторы; - пораженных средней тяжести, не нуждающихся в неотложной помощи, - в соответствующие палаты госпитального отделения. В приемной для ходячих при сортировке выделяют: - пораженных с усиливающейся интоксикацией - направляют в госпитальное отделение; - пораженных с легкими признаками отравления и подозреваемых в контакте с ОВ, но без видимых признаков поражения - направляют на эвакуацию; - пораженных с острыми нарушениями психики или подозрением на инфекционное заболевание - направляют в соответствующий изолятор. В эвакуационных сортировочно-эвакуационного отделения организуют медицинское наблюдение за пораженными, оказание им неотложной медицинской помощи, подготовку к эвакуации и погрузку их на транспорт. К концу первых суток эвакуации подлежат легко пораженные со стойким улучшением общего состояния, через 3-5 сут - тяжело пораженные после ликвидации острой интоксикации, купирования дыхательной и сердечно-сосудистой недостаточности. Пораженные ФОВ эвакуируются с сопровождающим. Госпитальное отделение развертывает перевязочную, процедурную, палаты для тяжело пораженных и агонирующих, противошоковые палаты, изоляторы для инфекционных больных и остро психических больных, родильную палату. В отделении осуществляется комплексное лечение пораженных, включающее методы специфической, патогенетической и симптоматической терапии. На лабораторное отделение возлагается контроль за зараженностью ФОВ воздуха на территории МО и в отделении частичной специальной обработки, определение активности холинэстеразы и клинико-диагностические исследования крови. Особенностью работы отделения медицинского снабжения (аптеки) является своевременное и полное снабжение подразделений антидотами ФОВ, реактиваторами холинэстеразы, холинолитическими, противосудорожными препаратами, инъекционными растворами, медицинским кислородом, дегазирующими растворами. При поражении ОВ кожно-резорбтивного действия происходит поражение дыхательных путей (ингаляционно), слизистых оболочек глаз и желудочно-кишечного тракта (при попадании внутрь), кожи. Скрытый период действия достигает 5-6 часов и более. Эффективность медицинской помощи зависит от сроков проведения частичной специальной обработки в очаге, а по выходе из него - от сроков полной санитарной обработки. Общие принципы развертывания и работы МО идентичны таковым при поражении ФОБ. Пораженные с начальными явлениями (зуд, гиперемия, отечность кожи) после проведения полной санитарной обработки подлежат срочной эвакуации в больничную базу. Пораженные с буллезными, гангренозными поражениями кожи, с признаками общерезорбтивного действия (непрерывная рвота, судороги, ступор) - нетранспортабельны. При поражении ОВ общетоксического действия (синильная кислота) поражающее действие происходит преимущественно ингаляционным путем, характеризуется быстрым развитием клиники отравления и отсутствием необходимости проведения специальной и санитарной обработки. Эффективность применения антидотов ограничивается несколькими минутами после возникновения коматозного состояния. Незначительное всасывание через кожу и неспособность депонирования в подкожной клетчатке исключает позднее развитие отравления. При развертывании МО отделение частичной специальной обработки и сортировочная площадка сортировочно-эвакуационного отделения не развертываются. Эвакуации пораженные подлежат после выведения их из коматозного состояния при восстановлении дыхания и сердечно-сосудистой системы. При поражении ОВ удушающего действия (фосген) их действие происходит только ингаляционным путем и характеризуется наличием скрытого периода (после периода раздражения слизистых) до 4-12 часов и общерезорбтивным действием (острый отек легких). Санитарная обработка не проводится. Используется антидот фициллин ингаляционно (в ампулах с оплеткой). При развертывании и работе МО отделение частичной специальной обработки не развертывают, а максимально усиливаются сортировочная площадка и госпитальное отделение с противошоковыми палатами, в которых как можно раньше проводятся мероприятия по предупреждению токсического отека легких и дача кислорода. Все пораженные, независимо от мобильности и субъективного состояния, рассматриваются как носилочные. Пораженных, не имеющих признаков поражения, наблюдают 12 часов, затем эвакуируют. Пораженные средней и тяжелой степени тяжести могут быть эвакуированы после ликвидации явлений дыхательной и сердечно-сосудистой недостаточности (не ранее 4-5 суток). При поражении ОВ психотомиметического действия (би-зет), наряду с преимущественным ингаляционным путем поражения, могут возникнуть отравления энтеральным путем и через кожу. При разнообразных психических расстройствах возможны агрессивные реакции пораженных при внешних воздействиях и при попытках оказания медицинской помощи. При развертывании МО наибольшую значимость приобретают отделение частичной специальной обработки, сортировочно-эвакуационное отделение и госпитальное отделение. Мероприятия первой врачебной помощи включают оказание неотложной медицинской помощи (введение антидота бугафен в ампулах - внутримышечно, устранение острого психомоторного возбуждения, временная госпитализация) и лечение пораженных средней и тяжелой степени. Пораженных эвакуируют с сопровождающими. Таким образом, в отличие от очага ядерного поражения работа МО применительно к очагу химического поражения имеет ряд особенностей. Во-первых, оказание медицинской помощи пораженным будет производиться почти во всех отделениях отряда; во-вторых, для пораженных некоторыми ОВ потребуется проведение полной санитарной обработки; в-третьих, с наибольшей нагрузкой будет работать госпитальное отделение и с наименьшей - операционно-перевязочное отделение. После оказания первой врачебной помощи большинство пораженных ОВ подлежат эвакуации в больницы терапевтического профиля больничной базы. 5.5. Организация оказания квалифицированной и специализированной медицинской помощи в очагах массового поражения Основой оказания квалифицированной и специализированной медицинской помощи на втором этапе медицинской эвакуации являются заблаговременно подготовленные по планам штабов по делам ГО, чрезвычайным ситуациям и ликвидации последствий стихийных бедствий в загородной зоне больницы, которые создаются на базе районных, городских, участковых больниц, других медицинских учреждений здравоохранения сельской местности и эвакуированных из городов лечебно-профилактических учреждений. Под загородной зоной понимают территорию между внешней границей зоны возможных разрушений пострадавшего города и административной границей области (края). В ней размещается группировка сил ГО, эвакуированное население, эвакуированные учреждения здравоохранения и создаются больничные базы. Для правильной организации квалифицированной и специализированной медицинской помощи и планирования всего комплекса лечебно-профилактических мероприятий необходимо исходить из структуры санитарных потерь, вида поражения, их тяжести и локализации, частоты комбинированных поражений. Как известно, если на первом этапе медицинской эвакуации многое предопределяется первой врачебной помощью, то на втором этапе специализированная медицинская помощь решает исход поражения (заболевания). Современная лечебно-эвакуационная система позволяет эвакуировать пораженных из очагов поражения (ОМП) непосредственно в специализированные учреждения больничной базы. Видные отечественные хирурги добивались организации специализированной медицинской помощи. "Чем раньше,-писал А. Л. Поленов, - пострадавший подвергается правильному, по возможности исчерпывающему лечению в специально оборудованных учреждениях, тем, конечно, и результаты получаются успешнее". В. А. Оппель считал, что хирургическая помощь должна быть не только высококвалифицированной, но в отношении некоторых категорий раненых и специализированной. Успех лечебно-эвакуационного обеспечения пораженных зависит от своевременного оказания квалифицированной и специализированной медицинской помощи в развернутых в загородной зоне учреждениях больничной базы. Больничная база (ББ) - совокупность существующих в сельской местности и дополнительно развертываемых в загородной зоне в интересах крупного города (областного центра) лечебных учреждений, предназначенных для оказания квалифицированной и специализированной медицинской помощи и лечения пораженных до окончательного исхода. Больничная база является вторым и конечным этапом медицинской эвакуации в системе лечебно-эвакуационного обеспечения пораженных. Организация ББ возложена на органы здравоохранения области (края). На ББ возложены следующие основные задачи: - эвакуация пораженных из МО, медицинских пунктов войсковых частей ГО, сохранившихся лечебно-профилактических учреждений города, а иногда и непосредственно из очага поражения в лечебные учреждения загородной зоны; - прием, медицинская сортировка пораженных и больных; - оказание пораженным и больным квалифицированной и специализированной медицинской помощи и лечение их до окончательного исхода; - проведение санитарно-гигиенических и противоэпидемических мероприятий в лечебных учреждениях ББ; - снабжение медицинским и санитарно-хозяйственным имуществом формирований и учреждений, работающих на первом и втором этапах медицинской эвакуации; - осуществление мероприятий по защите медицинского и обслуживающего персонала, пораженных и больных, медицинского имущества от воздействия современных средств поражения. Протяженность больничной базы от очага поражения до ее тыловой границы может составлять сотни километров. Определяя это расстояние, следует иметь в виду, что доставка пораженных из очага на конечный пункт эвакуации должна обеспечивать оказание квалифицированной и специализированной медицинской помощи в предельно допустимые сроки. Учитывая ограниченные возможности МО в проведении мероприятий по профилактике гнойной инфекции ран и по поддержанию транспортабельности пораженных, больницы следует располагать не далее, чем на расстоянии 10-12 часов пути передвижения транспорта с пораженными. Руководство больничной базой осуществляется областным (краевым) отделом здравоохранения. Для оперативного руководства лечебными учреждениями ББ создается управление больничной базы (УББ), возглавляемое заместителем заведующего областным (краевым) отделом здравоохранения. В состав УББ входят главные (старшие) специалисты органов здравоохранения, хорошо знающие специфику и возможности здравоохранения мирного времени, а также план организации медицинского обеспечения населения в военное время в масштабах области (края). УББ имеет следующие отделы: лечебно-профилактической помощи, медицинского снабжения и материального обеспечения. В состав больничной базы входят следующие лечебные учреждения (схема 11): головные, многопрофильные и профилированные (травматологические, терапевтические, инфекционные, психоневрологические, а при необходимости и наличии возможностей - ожоговые, детские, для легко пораженных) больницы. В больничной базе обычно устанавливается следующее соотношение коек: в многопрофильных больницах (включая головные) - 35-40 %, в травматологических - 25-30 %, в терапевтических - 15-20 %, в инфекционных и психоневрологических - по 5 %. При всех вариантах развертывания коечной сети ББ удельный вес детских коек по всем профилям составляет в среднем 20 %. 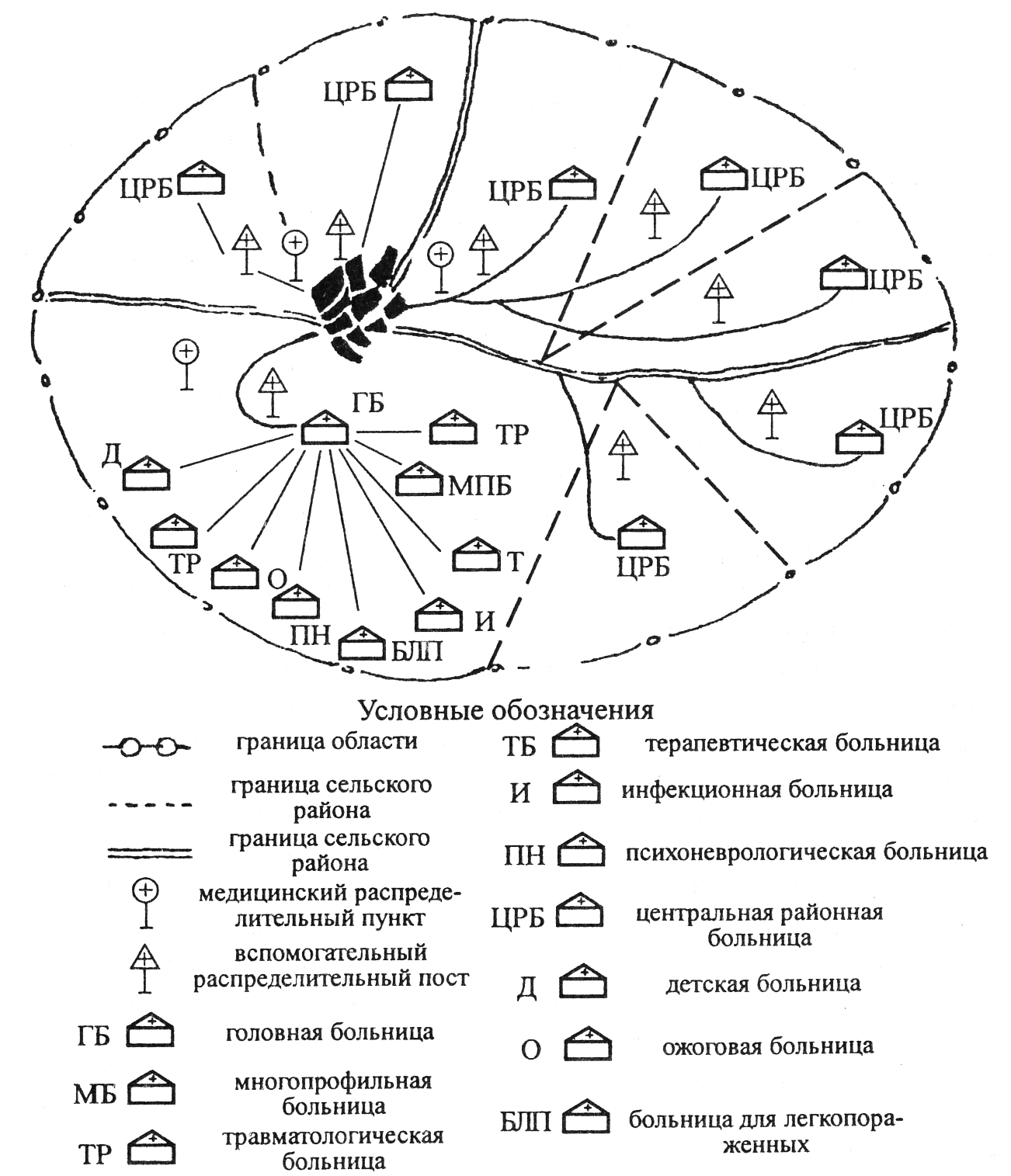 Схема 11. Структура больничной базы Профилизация коечной сети в загородной зоне предусматривает преимущественное развертывание коек хирургического профиля. В целом по больничной базе койки хирургического профиля составляют около 70 %, койки терапевтического профиля - 30 % общей коечной сети. В зависимости от периода поступления пораженных структура коечной сети ББ может меняться. Так, например, в первые полторы-две недели после применения ядерного оружия в больницах ББ будут находиться пораженные, нуждающиеся главным образом в квалифицированной и специализированной хирургической помощи. В связи с этим потребность в койках хирургического профиля может возрастать до 90 % и более. Спустя полторы-две недели с нарастанием числа пораженных с острой лучевой болезнью, увеличивается число терапевтических коек до 15-20 % и более. При применении отравляющих веществ и бактериальных средств производится перепрофилизация коек ББ в соответствии с потребностью. Для усиления лечебных учреждений и организации квалифицированной и специализированной медицинской помощи используются бригады специализированной медицинской помощи (БСМП). Мощность ББ, количество и специализация коек в ней устанавливаются органами здравоохранения области (края). Медицинское обеспечение населения осуществляется по лечебно-эвакуационным направлениям. Лечебно-эвакуационное направление (ЛЭН) - это часть указанной административной территории с путями эвакуации и сетью развернутых лечебных учреждений, в которых осуществляется оказание квалифицированной и специализированной медицинской помощи пораженным и больным и их лечение. В ББ может быть два и более ЛЭН, в каждое из которых входит несколько сельских районов. Руководство лечебно-эвакуационным направлением возлагается на головную больницу. К развертыванию лечебных учреждений ЛЭН привлекаются силы и средства как сельских, так и эвакуированных из крупных городов лечебно-профилактических учреждений здравоохранения. Для развертывания лечебных учреждений необходимы дополнительные помещения. В этих целях используются общественные здания (санатории, дома отдыха, пансионаты, туристские базы и т. д.). После применения оружия массового поражения главный врач головной больницы организует прием пораженных и ритмичную работу лечебных учреждений ББ на своем лечебно-эвакуационном направлении. С первого этапа медицинской эвакуации автомобильный транспорт с пораженными следует по указанному маршруту через медицинский распределительный пункт (МРП), развертываемый головной больницей на маршрутах эвакуации. МРП развертывается на развилках дорог, ведущих в различные сельские районы ЛЭН. Для этого МРП использует имеющиеся здания, а при их отсутствии развертывает палатку или устанавливает автобус. В состав МРП входят врач, медицинская сестра, регистратор и 6-8 санитарных дружинниц, выделяемые из штата головной больницы. Основными задачами МРП являются: - распределение потока пораженных с целью равномерной и рациональной загрузки больниц сельских районов; - регулярное информирование головной больницы о загрузке лечебных учреждений ЛЭН; - выявление нетранспортабельных и нуждающихся в неотложной помощи лиц и направление их в головную больницу. Вспомогательные распределительные посты (ВРП) развертываются ЦРБ на автомобильном маршруте при въезде в каждый сельский район. В состав ВРП входят медицинская сестра (фельдшер) и представитель службы охраны общественного порядка. ВРП регулирует движение автотранспорта, направляемого в данный район. Головная больница (ГБ) развертывается, как правило, на базе ЦРБ, расположенной на основных путях эвакуации пораженных. На каждом ЛЭН создается одна ГБ. Она руководит эвакуацией пораженных с первого этапа на второй и распределением потока пораженных по районам, а как многопрофильное учреждение оказывает квалифицированную и специализированную медицинскую помощь контингенту пораженных, с ухудшением состояния во время эвакуации, роженицам, госпитализирует нетранспортабельных. В составе ГБ развертываются следующие подразделения: - управление; - приемно-сортировочное отделение с сортировочной площадкой; - хирургическое отделение с операционно-перевязочным блоком и палатами (для пораженных с травмами головы, шеи, позвоночника; торакоабдоминального профиля; с комбинированной травмой; с травмами в бедро и крупные суставы; интенсивной терапии и для детей); - терапевтическое отделение; - родильное отделение; отделение для оказания стационарной медицинской помощи населению с палатами (терапевтическими, детскими, родильными, неврологическими, гинекологическими и др.); - анаэробное отделение. Многопрофильные больницы развертываются в загородной зоне на базе ЦРБ, районных больниц, а также на базе эвакуированных из городов лечебно-профилактических учреждений, имеющих в своей структуре не менее двух отделений хирургического профиля. Основным назначением этих больниц является оказание в полном объеме квалифицированной и специализированной хирургической помощи пораженным с травмами головы, груди, живота, таза, а также в случаях комбинированных и сочетанных травм. Больница при необходимости развертывает сортировочную площадку для распределения пораженных по больницам загородной зоны на территории своего административного района при перегрузке в работе ГБ. Основными отделениями МПБ являются приемно-диагностическое; отделение неотложной помощи (с раздельными чистыми и гнойными операционными) для пораженных с травмами головы, груди, живота и таза, реанимационно-анестезиологическими и противошоковыми палатами, а также чистыми и гнойными перевязочными; госпитальное отделение, которое развертывает палату для интенсивной терапии и койки нейрохирургического, офтальмологического и отоларингологического, челюстно-лицевого, торакоабдоминального, урологического, ожогового и травматического профилей; анаэробное отделение; родильное отделение; палаты для пораженных с комбинированными радиационными поражениями; палаты для детей. В МПБ целесообразно иметь терапевтическое отделение. Профилированные больницы предназначаются для оказания пораженным квалифицированной и специализированной медицинской помощи в соответствии с профилем поражения и их лечения до окончательного исхода. Сосредоточение пораженных в профилированных больницах, однородных по локализации повреждений и формам заболеваний позволит стандартизировать лечебный комплекс, организовать бригадный метод обслуживания и тем самым облегчить работу врачей, являющихся узкими специалистами. Травматологические больницы (Тр) развертываются на базе ЦРБ, сельских участковых и городских больниц, которые в своей структуре имеют отделения хирургического профиля или специализированное травматологическое отделение. Она предназначена для оказания квалифицированной и специализированной помощи пораженным с механическими повреждениями опорно-двигательного аппарата и ожогами и их комбинациями. В больнице предусматривается два отделения: травматологическое (50 % коек) и ожоговое (50 % коек). При наличии в структуре санитарных потерь значительного количества пораженных с ожогами вместо травматологической больницы целесообразно развертывать ожоговую больницу. Терапевтические больницы (Т) развертываются (главным образом) на базе сельских участковых больниц, не имеющих в своей структуре хирургических отделений, а также на базе эвакуированных в загородную зону городских терапевтических больниц и отделений. Больницы предназначаются для лечения пораженных с острой лучевой болезнью (II, III, IV степеней), отравляющими веществами и токсинами и соматических больных, нуждающихся в неотложной терапевтической помощи. Психоневрологические больницы (ПНБ) развертываются на базе существующих психиатрических больниц, психоневрологических диспансеров со стационарами, а также сельских участковых больниц терапевтического профиля при обязательном усилении их врачами-психиатрами. Эти больницы предназначены для оказания квалифицированной и специализированной медицинской помощи и лечения контуженных и пораженных, имеющих психические и нервные расстройства. Специалисты этой больницы осуществляют экспертизу больных с расстройствами нервно-психических функций. Инфекционные больницы (И) развертываются в загородной зоне на базе аналогичных сельских и городских лечебных учреждений (инфекционных отделений). Создание этих больниц возможно и на базе сельских участковых больниц терапевтического профиля при усилении их врачами-инфекционистами и средним медицинским персоналом. Инфекционные больницы предназначены для приема и лечения инфекционных больных, включая больных особо опасными инфекциями (чума, холера, натуральная оспа), при этом соответственно перепрофилируются отделения, персонал обеспечивается защитной одеждой и др. Легко пораженным, нуждающимся в стационарном лечении, медицинская помощь оказывается в зависимости от характера и локализации поражения в больницах соответствующего профиля. При большом количестве легко пораженных возможно развертывание для них профилированных больниц. Обязательным условием для развертывания таких больниц является наличие в структуре учреждения-формирователя отделения хирургического профиля. Легко пораженные, не нуждающиеся в стационарном лечении, направляются по месту расселения в загородной зоне в существующие амбулаторно-поликлинические учреждения и поликлинические отделения развернутых больниц. Использование коечной сети и профилизация коек в ББ могут изменяться в зависимости от ряда условий обстановки. Например, при возникновении очагов ядерного поражения, как указывалось выше, в первые две недели потребуются в основном больницы хирургического профиля, для медицинского обеспечения пораженных химическим оружием - токсико-терапевтические больницы. Поскольку коечная сеть ББ ориентирована на оказание медицинской помощи и лечение пораженных ядерным оружием, то в ней предусматривается развертывание больниц хирургического профиля. При возникновении больших масс пораженных терапевтического профиля часть хирургических больниц потребуется перепрофилировать для лечения этой категории пораженных. Учитывая, что в больницах врачебные кадры и значительная часть медицинского имущества в своей основе терапевтического профиля, их перепрофилизация не встретит особых затруднений и в основном коснется операционно-перевязочного блока, работы процедурных, лабораторий и др. Наряду с этим может возникнуть необходимость в установлении особого режима отделений, дополнительного выделения специальных медикаментов (антибиотики, антидоты и др.) и некоторых других предметов медицинского имущества. Большое значение в перепрофилизации коек имеет усиление больниц бригадами специализированной медицинской помощи (БСМП) соответствующего профиля. Они создаются на базе крупных клинических больниц, медицинских вузов и специализированных центров. Основное предназначение БСМП - организация и оказание специализированной медицинской помощи на втором этапе медицинской эвакуации, а также при необходимости могут быть использованы в МО, особенно при длительной его работе. Эти бригады создаются следующих профилей: нейрохирургические, торако-абдоминальные, офтальмологические, оториноларингологические, ожоговые, токсико-терапевтические и др. В состав БСМП входит 5 человек (2 врача, 2 средних медицинских работника и шофер). БСМП оснащена табельным имуществом, предусмотренным для оказания того или иного профиля специализированной помощи. Начальник УББ руководит всей деятельностью ББ и осуществляет маневр придаваемыми бригадами специализированной медицинской помощи в соответствии со складывающейся обстановкой. О ходе загрузки лечебных учреждений районов, оказания квалифицированной и специализированной помощи пораженным начальник УББ периодически докладывает начальнику больничной базы (заведующему областным отделом здравоохранения). Таким образом, специализированная медицинская помощь является высшим видом медицинской помощи, предусматривающим наиболее полное использование последних достижений той или иной отрасли медицинской науки в практике лечения пораженных и больных. |
