Инфекционные. 7._Инфекционная_безопасность_и_инфекционный_контроль. Вби цель, определение, виды, факторы, группы риска
 Скачать 2.02 Mb. Скачать 2.02 Mb.
|
|
4. ИНФЕКЦИОННАЯ БЕЗОПАСНОСТЬ И ИНФЕКЦИОННЫЙ КОНТРОЛЬ
Во всем мире внутрибольничные инфекции являются актуальной проблемой. Отечественные и зарубежные исследователи свидетельствуют: внутрибольничная инфекция (ВБИ) возникает как м и н и м у м у 5-12% пациентов, поступающих в ЛПУ. Смертность от нее достигает 25%, а у новорожденных ВБИ — основная причина смертности. В стационарах различного профиля периодически возникают эпидемические вспышки. К ВБИ относят заболевания, возникающие: • у пациентов, инфицированных в стационаре; • у пациентов, получающих поликлиническую помощь (скорую, неотложную); • у медицинских работников, заразившихся при оказании помощи пациентам в стационаре, поликлинике, в условиях скорой (неотложной) помощи. В возникновении, поддержании и распространении ВБИ важнейшую роль играет медицинский персонал ЛПУ. Целью инфекционного контроля и инфекционной безопасности является предупреждение внутрибольничной инфекции. К внутрибольничной инфекции (ВБИ) относят любое клинически распознаваемое заболевание, которое поражает пациента в результате его поступления в больницу или обращения за помощью (или сотрудников больницы вследствие их работы в данном учреждении) вне зависимости от того, появились симптомы заболевания во время пребывания в больнице или после выписки. Наибольшее распространение получили следующие виды ВБИ: • инфекции мочевыделительной системы (циститы, пиелонефриты) • гнойно-септические инфекции (сепсис, пневмония, гнойничковые поражения кожи нагноения после операционных ран и т.д.); • кишечные инфекции (сальмонеллез, гепатит А, дизентерия); • гемо контактные инфекции (гепатит В, С, ВИЧ). На возникновение ВБИ оказывают влияние следующие факторы: • снижение сопротивляемости организма, недостаточная иммунная защита организма; • распространение антибиотико-резистентных штаммов микроорганизмов; • возраст человека; • несоблюдение правил инфекционной безопасности при уходе за пациентами, несоблюдение правил асептики и антисептики; • увеличение инвазивных манипуляций; • перегрузка лечебно-профилактических учреждений, скопление возбудителей; • устаревшее оборудование; • неблагоприятные условия окружающей среды. В структуре ВБИ ведущее место — 75-80%, особенно в крупных городах, занимают г н о й н о - с е п т и ч е с к и е и н ф е к ц и и (ГСИ). Основные пути ее передачи — контактный и воздушно-капельный (аэрозольный). Пост инъекционная г н о й н а я п а т о л о г и я п р и п р о в е д е н и и инъекции
Факторы риска возникновения ГСИ: • увеличение среди сотрудников числа носителей штаммов резидентного типа; • формирование госпитальных штаммов; • увеличение обсемененности воздуха, окружающих предметов и рук персонала; • диагностические и лечебные манипуляции; • несоблюдение правил размещения пациентов; • несоблюдение правил инфекционной безопасности при уходе за пациентами; др. Группы риска - это такие группы людей, которые по тем или иным причинам рискуют заболеть инфекционным заболеванием. Высокому риску инфицирования подвергаются:
Возникновению и развитию ВБИ в ЛПУ способствуют: - наличие не выявленных больных и носителей внутрибольничных штаммов среди медицинского персонала и пациентов; - широкое использование сложной техники, нуждающейся в особых методах стерилизации; - формирование и селекция госпитальных штаммов микроорганизмов, обладающих высокой вирулентностью и множественной лекарственной устойчивостью; - создание крупных больничных комплексов со своей специфической экологией – скученностью в стационарах и поликлиниках, особенностями основного контингента (преимущественно ослабленные пациенты), относительной замкнутостью помещений (палаты, процедурные кабинеты и т.д.); - нарушение правил асептики и антисептики, отклонения от санитарно-гигиенических норм для стационаров и поликлиник; -нарушение режима стерилизации дезинфекции медицинских инструментов, аппаратов, приборов и т. п.; - нерациональное применение антибиотиков; - увеличение в популяции групп повышенного риска (пожилые люди, недо-ношенные дети, больные с хроническими заболеваниями); - несоответствие нормативам площадей и набора основных и вспомогательных помещений в ЛПУ и нарушение в них санитарно-противоэпидемического и санитарно-гигиенического режимов; - недостаточная компетентность медицинских работников, особенно среднего медицинского персонала, которому отводится основная роль в профилактике ВБИ.
Как любое инфекционное заболевание, ВБИ характеризуются развитием эпидемического и инфекционного процесса. Эпидемический процесс- это процесс распространения инфекционных заболеваний. Инфекционный процесс - определяет взаимодействие макро- и микроорганизмов, способствующее возникновению инфекционной болезни в различных формах: острой, хронической, латентной, а также носительство. Возбудители ВБИ По типу возбудителя ВБИ делятся на: • бактериальные; • вирусные; • грибковые; • протозойные; • метозойные (гельминтозы). Патогенные микроорганизмы, вызывающие корь, скарлатину, дифтерию, краснуху, паротит и др. детские инфекции, кишечные (сальмонеллез, амебиаз, шигелезы и др.), вирусные инфекции (грипп, гепатиты В, С, ВИЧ и т.д.), а также условно-патогенная микрофлора. Среди условно-патогенной микрофлоры доминируют стафилококки (золотистый стафилококк, стрептококки), синегнойная палочка, псевдо монады, грамотрицательные бактерии и их токсины (кишечная палочка, протей, сальмонеллы и др.). Нередкими стали случаи внутрибольничного заражения грибковой инфекцией, ВИЧ-инфекцией, цитомегаловирусом, представителями простейших. Передаче ВИЧ и вирусов гепатита В, С, Д также способствуют инъекции. Сегодня, учитывая увеличение ВИЧ-инфицированных, в том числе среди медицинского персонала, риск передачи ВИЧ во время диагностических и лечебных процедур значительно возрастает. Вирусные г е п а т и т ыВ, С, Д составляют 6-7% в общей структуре ВБИ. При росте заболеваемости гепатитом В в Российской Федерации (рис. 1.) можно ожидать в ЛПУ увеличения риска инфицирования вирусом гепатита В. Заболеваемость гепатитом Заболеваемость пациентов гепатитом В среди врачей. 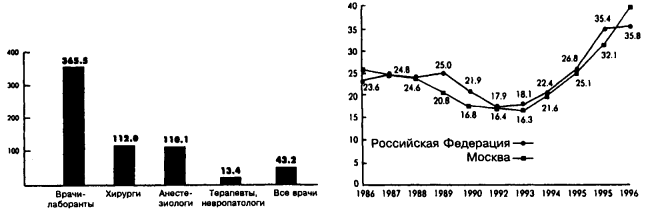 Рис. 1. 7 - 1 2 % - кишечные инфекции, при этом 80% случаев — сальмонелез. 7-9% внутрибольничного сальмонеллеза выявлено у медицинского персонала ЛПУ. Исследователи отмечают, что «медицинский персонал является основным резервуаром инфекции, за счет которого обеспечивается циркуляция и сохранение возбудителя, вызывающего формирование стойких очагов сальмонелеза в ЛПУ.» Возбудители инфекции находятся в резервуарах (источниках) инфекции. Резервуаром (источником) ВБИ являются: • руки персонала; • кишечник, мочеполовая система, носоглотка, кожа, волосы, полость рта, как пациента, так и персонала; • окружающая среда: персонал, пыль, вода, продукты питания; • инструментарий; • оборудование; • лекарственные средства и т.д. Типичными местами обитания ВБИ являются изделия из резины (катетеры, дренажные трубки), приборы, в которых используется вода и антисептики (дистилляторы, ингаляторы, ионизаторы и т.д.), аппараты для искусственного дыхания, инструментарий. В организме человека преимущественными местами обитания ВБИ являются: кожа и мягкие ткани, мочевыводящие пути, полости - рта, носоглотки, влагалища, кишечника. 4. Механизмы и пути передачи ВБИ Различают: • аэрогенный (воздушно-капельный, воздушно-пылевой); • фекально-оральный (алиментарный - пищевой; контактно-бытовой; водный); • контактный; • гемо контактный (парентеральный) при контакте с кровью и другими биологическими жидкостями. Пути передачи внутрибольничной инфекции: 1. контактный 2. воздушно-капельный 3. трансмиссивный 4. имплантационный 1. Когда инфекция передается от источника к хозяину путем контакта. а) контактный - прямой, когда инфекции передается от источника, непосредственно от хозяина. б) контактный – косвенный, когда инфекция передается от источника к хозяину через промежуточный объект. Промежуточным объектом может быть любой предмет и даже человек. 2. Когда инфекция передается от источника к хозяину при вдыхании воздуха, в котором взвешены капельки слюны больного человека. 3. Когда инфекция передаётся от источника к хозяину через кровь заражённого таким путём. а) по вине медицинского работника - возбудитель проглочен или введен в организм через лекарственные средства, пищу или воду. б) возбудитель попадает в кровь через укус кровососущих насекомых. 4. Инфекция передаётся от источника к хозяину через имплантаты (это чужеродное тело, введенное в организм). Имплантация бывает: временная, постоянная. 5. Правила пользования защитной одеждой Обслуживающий персонал стационаров должен иметь комплект сменной рабочей одежды: халат, маска, перчатки, сменная обувь в количестве, обеспечивающем ежедневную смену санитарной одежды. Хранение ее надлежит осуществлять в индивидуальных шкафчиках. В наличии должен быть комплект санитарной одежды для экстренной ее замены в случае загрязнения. Халаты, фартуки — используются для ухода, предупреждающего передачу инфекции, и подлежат смене после каждой такой процедуры, как смена постельного или нательного белья пациента. Перчатки — используются чистые или стерильные. Их надевают:
Маски — обеспечивают минимальную защиту от микроорганизмов (около 10%), передающихся воздушно-капельным путем. Используются четырехслойные марлевые маски, маски из материала, обеспечивающего хорошую фильтрацию микроорганизмов (из нетканого материала), но их защитные свойства теряются при неплотном прилегании маски к лицу. Маску все равно нужно надевать, но носить ее непрерывно можно не более двух часов. При увлажнении от выдыхаемого воздуха ее следует сменить раньше. Обувь и медицинские шапочки — не защищают от инфекции. Защитные очки и щитки - защищают глаза, рот, нос от попадания в них крови й других биологических жидкостей. Пользуясь защитной одеждой, правильно снимайте ее, чтобы не загрязнить свои руки, одежду и окружающие предметы! Медицинская сестра должна быть безукоризненно опрятна и аккуратна. Края рабочей (санитарной) одежды должны полностью закрывать личную одежду. Волосы должны полностью закрываться шапочкой. Сменная обувь должна быть из нетканного материала, доступного для дезинфекции. Нахождение в рабочих халатах и обуви за пределами лечебного учреждения запрещается. Студенты, занимающиеся в отделениях родовспоможении, инфекционных отделениях, операционных блоках, должны быть обеспечены сменной спецодеждой. Врачи, медсестры, акушерки должны обязательно мыть руки путем двукратного намыливания перед осмотром каждого пациента или выполнением процедур (уборка помещений, смена нательного и постельного белья, посещение туалета и т.д.). 6. Асептика: определение, цели, зоны особого режима. Асептика - это комплекс профилактических мероприятий, направленных на предупреждение попадания микробов в рану во время операции, диагностических исследований, лечебных манипуляций. Асептика применима до и во время операций на здоровых тканях, но неприменима там, где можно предполагать присутствие возбудителей воспаления в ране. Асептика — метод предупреждения раневой инфекции. Профилактическое уничтожение микробов, предупреждение их попадания в рану. Соблюдение стерильности в ходе операции, стерилизация приборов, инструментов.  Основой асептики является стерилизация. Для этой цели используются: • организационные мероприятия (зона особого режима); • физические факторы (проветривание, уборка, кварцевание). Зона особого режима: операционные, реанимационные отделения, процедурные кабинеты, перевязочные кабинеты. Особенности работы в зоне особого режима: • ограниченный допуск; • строгое соблюдение формы одежды (маска, бахилы, шапочка, резиновые перчатки); • строгое выполнение асептических стандартов (текущая, генеральная уборки). 7. Антисептика: определение, методы ДО ВВЕДЕНИЯ МЕТОДОВ АСЕПТИКИ И АНТИСЕПТИКИ ПОСЛЕОПЕРАЦИОННАЯ СМЕРТНОСТЬ ДОСТИГАЛА 80%: БОЛЬНЫЕ УМИРАЛИ ОТ ГНОЙНЫХ, ГНИЛОСТНЫХ И ГАНГРЕНОЗНЫХ ПРОЦЕССОВ Антисептика – система мероприятий направленных на уничтожение или уменьшение количества микробов в ране (обработка хим. веществами, сыворотки, вакцины, антибиотики) Различают методы:
1. Физическая антисептика — один из важных методов лечения рай. Открытый метод лечения ран, подсушивающие порошки, высушивание при помощи ламп, тампоны, всасывающие отделяемое, гигроскопическая марлевая повязка, дренирование — все они основаны на физических законах. Гипертонические растворы поваренной соли оказывают антисептическое действие, основанное на законах осмоса, диффузии жидкости (направление тока из раны во всасывающую повязку). 2. Механической антисептикой являются приемы по удалению из раны инфицированных и нежизнеспособных тканей, служащих основной питательной средой для микроорганизмов. Это операции, получившие название активной хирургической обработки раны, а также туалет раны. Имеют большое значение для профилактики развития раневой инфекции. 3. Химическая антисептика предусматривает вещества с бактерицидным или бактериостатическим действием (например, сульфаниламидные лекарства), оказывающие губительное воздействие на микрофлору. 4. Биологическая антисептика составляет большую группу препаратов и методик, действие которых направлено непосредственно против микробной клетки и ее токсинов, и группу веществ, действующих опосредованно через организм человека. Так, преимущественно на микроб или его токсины действуют: 1) антибиотики - вещества с выраженными бактериостатическими или бактерицидными свойствами; 2) бактериофаги; 3) антитоксины, вводимые, как правило, в виде сывороток (противостолбнячная, противодифтерийная и др.). 5. Профилактическая антисептика направлена не только на ликвидацию имеющейся инфекции, но и на то, чтобы не допустить ее развития. Введение при ранениях противостолбнячной сыворотки, особенно активная иммунизация является ярким примером успешного применения профилактических методов борьбы с инфекцией. К этой же группе относится противогангренозная сыворотка. 8. Уровни обработки рук медперсонала: социальный, гигиенический, хирургический При уходе за пациентами профилактика ВБИ возможна при соблюдении о б щ и х мер п р е д о с т о р о ж н о с т и :
(кровью и другими биологическими жидкостями организма, инфицированным пациентом или предметами ухода за ним);
Через руки персонала передаются: золотистый стафилококк, эпидермальный стафилококк, стрептококк А, энтерококк, эшерихии, клебсиелла, энтеробактер, протей, сальмонелла, синегнойная палочка, анаэробные бактерии, грибы рода кандида, вирусы (простой герпес, полиомиелита, гепатита А). Мытье рук - важнейшая процедура, позволяющая предупредить ВБИ! Выделяют три уровня деконтаминации рук:
| |||||||||||||||||||||||||||||
