Курсовая инсульт. Курсовая работа инсульт. Введение Глава Реабилитация пациентов перенесших инсульт
 Скачать 167.47 Kb. Скачать 167.47 Kb.
|
|
Глава 2. Практическое исследование деятельности медицинской сестры в ранней реабилитации пациентов, перенесших инсульт 2.1 Методы диагностики инсультов Диагностика инсульта, прежде всего, клиническая; не существует лабораторных и инструментальных экспресс методик (кроме портативного КТ/МРТ) для диагностики нарушения мозгового кровообращения на догоспитальном этапе. Для определения наличия очаговых неврологических симптомов и менингеальной симптоматики разработаны специальные тесты. Очаговые симптомы: Односторонние двигательные нарушения в конечностях в виде парезов или параличей – самые частые симптомы инсульта. Тест: нужно попросить больного подержать вытянутые вперед руки в течение 10 секунд, быстрее опустится пораженная рука. В случае полной парализации больной вообще не сможет удерживать руку перед собой. Речевые нарушения (дизартрия, афазия). В случае афазии могут нарушаться как понимание обращенной речи (больной не будет выполнять просьб и команд), так и собственная речевая продукция – больной не сможет строить собственную речь. Дизартрия проявляется нечеткостью, «смазанностью» речи, возникает ощущение «каши во рту», восприятие больным обращенной речи не страдает. Тест: нужно попросить больного назвать свое имя или произнести какую-либо простую фразу. Асимметрия лица (сглаженность носогубной складки). Тест: попросить больного улыбнуться или показать зубы, десны. Односторонние нарушения чувствительности (гипестезия) – возникает ощущение, будто больной «отлежал» свою конечность, он может не ощущать прикосновений к ней. Тест: необходимо наносить уколы на симметричные участки конечностей справа и слева. При наличии чувствительных расстройств больной не будет ощущать, уколов с одной стороны или ощущать их значительно слабее. Глазодвигательные нарушения (ограничение движения глазных яблок в сторону, разная величина зрачков). Анизокория является грозным симптомом. Тест: попросить больного следить за движущимся по горизонтали предметом, осветить фонариком зрачки для сравнения их размеров. Менингеальные симптомы: Напряжение заднешейных мышц. Больной лежит на спине, на кровати без подушки. Одну руку заводят под затылок пациента, вторую устанавливают на груди. Левой рукой пытаются осуществить пассивное сгибание головы. Если чрезмерное напряжение мышц шеи не позволяет сделать этого, симптом считается положительным. Симптом Кернига состоит в невозможности разогнуть ногу больного в коленном суставе, когда она согнута в тазобедренном. Верхний симптом Брудзинского — при пассивном приведении головы больного к грудине, в положении лежа на спине, ноги его сгибаются в коленных и тазобедренных суставах. Средний симптом Брудзинского — такое же сгибание ног при надавливании на лонное сочленение. Нижний симптом Брудзинского — при пассивном сгибании одной ноги больного в коленном и тазобедренном суставах другая нога сгибается аналогичным образом. Таким образом, внезапное возникновение любой очаговой неврологической симптоматики в сочетании с общемозговой/менингеальной симптоматикой или без последних, а также внезапное появление общемозговой/менингеальной симптоматики изолированы от очаговых симптомов у больного, имеющего факторы риска развития инсульта, свидетельствуют о возникновении острого нарушения мозгового кровообращения. Для постановки правильного диагноза огромное значение имеет анамнез. При сборе анамнеза необходимо уточнение «скорости» и последовательности появления симптомов заболевания, наличие факторов риска, при повторных инсультах необходим детальный расспрос о степени выраженности функциональных нарушений непосредственно перед настоящим сосудистым эпизодом (для выявления «новых» очаговых неврологических знаков), а также исключение других (не связанных с ОНМК) причин появления неврологических нарушений. 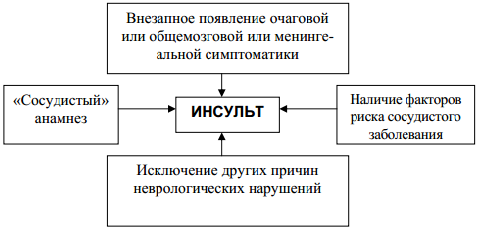 Рисунок 2. Алгоритм диагностики инсульта на до госпитального этапа. При осмотре пациентов необходимо внимательно осмотреть и пальпировать мягкие ткани головы (для выявления черепно-мозговой травмы), осмотреть наружные слуховые и носовые ходы (для выявления ликвора- и гематурии). На до госпитального этапа определить характер инсульта (ишемический или геморрагический) с высокой точностью невозможно, однако предположительное суждение о нем полезно для определения профиля госпитализации пациента (госпитализация больного в стационар с наличием или отсутствием нейрохирургического отделения). Фельдшер может принять на вооружение наиболее часто встречающиеся признаки ишемического или геморрагического инсульта (таблица 4) Таблица 4. Дифференциальная диагностика ишемического и геморрагического инсульта
Таблица 5. Оценка тяжести нарушения сознания проводится по шкале ком Глазго:
Интерпретация полученных результатов 15 баллов — сознание ясное. 14-13 баллов — умеренное оглушение. 12—11 баллов — глубокое оглушение. 10—8 баллов — сопор. 7-6 баллов — умеренная кома. 5-4 баллов — глубокая кома. 3 балла — запредельная кома. ОНМК диагностируется при внезапном (минуты, реже часы) появлении очаговой и/или общемозговой и менингеальной неврологической симптоматики у больного с факторами риска сосудистого заболевания и при отсутствии других причин ее возникновения. 2.2 Дифференциальная диагностика ОНМК Первоочередной задачей на до госпитального этапа является правильная диагностика ОНМК и дифференциальный диагноз инсульта с другими неотложными состояниями. Патологические состояния, наиболее часто требующие проведения дифференциальной диагностики с ОНМК, представлены ниже. Гипогликемическое состояние. Необходим подробный сбор анамнеза на предмет наличия у больного сахарного диабета и определение концентрации глюкозы крови с помощью тест-полосок; в случае гипогликемии при введении 20,0-40,0 мл 40% раствора глюкозы общемозговая и очаговая неврологическая симптоматика регрессирует «на игле»; Эпилептический припадок. Внезапное начало и прекращение приступа; после приступа обычно наступает сонливость или спутанность сознания; возможна очаговая неврологическая симптоматика, исчезающая в течении 24 часов. В анамнезе могут быть сходные приступы в прошлом, однако следует помнить, что эпилептический припадок может развиться в дебюте инсульта. Черепно-мозговая травма. В анамнезе указание на травму, следы травматических повреждений на голове; при переломе основания черепа – истечение ликвора из носа или уха, «симптом очков» (двусторонний кровоподтек в орбитальной области); обычно общемозговая неврологическая симптоматика преобладает над очаговой; характерна анте оградная амнезия (амнезия на события, произошедшие после травмы). Инфекционные заболевания (менингит, энцефалит). Характерно развитие лихорадки, стойкая головная боль, светобоязнь; при менингококковом менингите в стадии менингококкцемии – характерная петехиальная сыпь на коже; в неврологическом статусе – выраженный менингеальный синдром; при наличии очаговых неврологических симптомов на фоне лихорадки необходимо исключить энцефалит; возможно, но не обязательно указания в анамнезе на назофарингиты, отиты, гнойные заболевания придаточных пазух носа, пневмонию, перенесенные вирусные заболевания. Осложненный приступ мигрени. По началу и наличию очаговой неврологической симптоматики напоминает инсульт; и до, и после приступа наблюдается сильная головная боль; нарушения чувствительности нередко носят распространенный характер. Состояние чаще бывает у молодых людей, сильные головные боли в анамнезе. При мигрени сознание сохранено. Опухоль головного мозга. Очаговые симптомы развиваются в течении нескольких дней. Не редко в анамнезе имеются указания на наличие злокачественных опухолей. Истерия. Демонстрируемые очаговые симптомы не сопровождаются разницей мышечного тонуса и рефлексов, патологическими рефлексами (рефлекс Бабинского). Нарушение чувствительности у таких больных всегда распределяется строго по средней линии или по анатомическим границам. 2.3 Комплекс лечебных мероприятий на до госпитального этапа Лечение инсульта на до госпитального этапа включает два основных направления: базисную терапию и нейропротекцию. Базисная терапия на до госпитального этапа направлена на коррекцию нарушений дыхания и сердечно-сосудистой деятельности, профилактику и лечение повышения внутричерепного давления, отека мозга и осложнений острого инсульта. Наряду с базисной терапией на до госпитального этапа необходимо применение нейропротективных препаратов. Проведение нейропротекции возможно без уточнения характера инсульта, что выгодно отличает этот вид терапии от дифференцированных репер фузионных направлений лечения инсульта. Нейропротективная терапия должна быть начата как можно раньше – в периоде «терапевтического окна» (дома или в машине Скорой помощи) и продолжаться до конца острейшего периода инсульта, т.е. не менее 5-7 дней с момента развития заболевания. По данным экспериментальных и клинических исследований раннее применение нейропротекторов позволяет: 1) увеличить долю транзиторных ишемических атак и «малых» инсультов среди острых нарушений мозгового кровообращения по ишемическому типу; 2) значительно уменьшить размеры инфаркта мозга; 3) удлинить период «терапевтического окна», расширяя возможности для репер фузионной терапии (тромб лизиса); 4) осуществлять защиту от дополнительного репер фузионного (гиперосмолярного и оксидантного) повреждения при ишемическом инсульте. 2.3.1 Базисная терапия 1. Коррекция дыхательных нарушений Проводится восстановление проходимости дыхательных путей, при необходимости установка воздуховода или фиксация языка. Оценка дыхательных функций и эффективность проведенных мероприятий проводится на основании: - числа и ритмичности дыхательных движений, - состояния видимых слизистых и ногтевых лож, - участия в акте дыхания вспомогательной мускулатуры, - набухания шейных вен. Всем больным с инсультом показано постоянное или периодическое определение сатурации кислородом. При снижении сатурации до 92% и/или повышении ЧДД, нарушении ритма дыхания, клинических признаков отека легких, ТЭЛА необходимо проведение оксигенотерапии. Показания к проведению ИВЛ: 1) брадипноэ <12 в 1 минуту; 2) ахипноэ >35-40 в 1 минуту; 3) нарастающий цианоз; 4) артериальная дистония. 2. Поддержание оптимального уровня системного артериального давления От экстренного парентерального введения антигипертензивных препаратов необходимо воздержаться, если АД не превышает 200/100 мм рт.ст. для лиц, страдающих артериальной гипертензией, и 180/90-95 мм.рт.ст для нормотоников; рассчитанное среднее АД не превышает 130 мм рт.ст. среднее АД = (систолическое АД - диастолическое АД) : 3 + диастолическое АД N.B.! Одномоментно снижать АД не следует более чем на 15-20% от исходных величин. Предпочтительно использовать препараты, не влияющие на ауторегуляцию церебральных сосудов: ингибиторы ангиотензин-превращающего фермента (каптоприл, эналаприл), бета-адреноблокаторы (метопролол, атенолол, анаприлин). При артериальной гипотензии рекомендуется применение препаратов, оказывающих вазопрессорное действие (альфа-адреномиметики), глюкокортикоидных препаратов, объем замещающих средств (декстраны, плазма, солевые растворы).  N.B.! Не показано применение сосудорасширяющих препаратов (никотиновая кислота, папаверин, но-шпа и др.) на догоспитальном этапе инсульта, поскольку при его геморрагическом характере их использование может привести к возобновлению кровотечения, а при ишемическом – к развитию синдрома «обкрадывания». 3. Борьба с отеком мозга Для борьбы с отеком мозга на до госпитального этапа необходимо введение осмотических диуретиков (маннитол, маннит). 15% раствор маннита вводится в/в капельной в дозе 0.5-1.5 г на кг массы в течение 20 минут. При вероятном геморрагическом характере инсульта целесообразно использование дек Сазона 8 мг в/в. N.B.! Изолированное применение фуросемида при остром нарушении мозгового кровообращения противопоказано, так как петлевые диуретики не только не влияют на выраженность отека мозга, но и способствуют развитию гемо концентрации. 4. Водно-электролитный обмен. Основным инфузионным раствором следует считать 0,9% раствор натрия хлорида. Однако для быстрого восполнения ОЦК, с целью поддержания адекватного АД, могут быть использованы и препараты на основе гидрогсиэтилкрахмала 6% или 10%. 5. Купирование судорожного синдрома. Для купирования генерализованных и фокальных судорожных припадков используют диазепам 10мг в/в медленно, при неэффективности повторно через 3-4 минуты (максимальная суточная доза 80 мг). При развитии эпилептического статуса и неэффективности реланиума (диазепама) необходимо использовать тиопентал натрия под контролем функции внешнего дыхания. 2.3.2 Нейропротективная терапия Данное направление терапии является одним из наиболее приоритетных, так как раннее использование нейропротекторов возможно уже на до госпитального этапа, до выяснения характера нарушения мозгового кровообращения. Нейропротекция включает применение следующих препаратов: - Кормагнезин 20% 10 мл на физиологическом растворе в/в медленно (7-10 мин); - магния сульфат 25% 10 мл в разведении на 0,9% растворе натрия хлорида в/в медленно в течении 30 минут - Семакс 1%-ный по 3 капли в каждый носовой ход. Это синтетический аналог фрагмента аденокортикотропного гормона, обладающий ноотропными свойствами и лишенный гормональной активности. - Глицин 0,1 г. 10 табл. (1 г), растереть между ложками и рассасывать в полости рта (для пациентов, находящихся в сознании). Мексидол вводится в/в струйно, в течении 5-7минут или капельно 0,2-0,4 г (4-8мл) в 0,9% растворе натрия хлорида – 100 мл. N.B.! Не показано применение ноотропных препаратов истощающего типа действия (пирацетам, ноотропил, пикамилон и др. алифатических производных ГАМК), т.к. эти средства активизируют энергетический метаболизм и увеличивают потребность вещества головного мозга в кислороде и субстратах окисления; использование их в острейшем периоде инсульта способствует формированию у больных необратимого функционального дефекта. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
