войноясенецкийо. войно ясенецкий. Xx. Абсцесс лёгкого
 Скачать 144.5 Kb. Скачать 144.5 Kb.
|
Глава XX. Абсцесс лёгкогоЭто – вовсе не редкая болезнь. Её только плохо распознают, а в дорентгеновскую эпоху и совсем редко распознавали. До 1900 г. было описано только 300 абсцессов лёгкого, а с 1900 до 1931 г. – 3000. Один Зауэрбрух до 1933 г. имел 600 случаев, а знаменитый клиницист прошлого столетия Делафуа за 25 лет не видел ни одного абсцесса. Если принять весьма вероятное мнение С. И. Спасокукоцкого о происхождении эмпием плевры из абсцессов лёгких, то маленькие абсцессы периферической зоны лёгких надо считать очень частым явлением, не поддающимся, однако, распознаванию. Врачебная мысль не освоилась еще с гнойными заболеваниями лёгких, и хирурги только с 1925 г. начали широко оперировать их. С. И. Спасокукоцкий, описавший в своей книге, вышедшей в 1938 г., 489 случаев, начал изучение абсцессов лёгких в 1922 г. Много дебатировался в прежнее время вопрос о разграничении между абсцессом и гангреной лёгкого, многими считавшийся праздным. Однако он имеет большое практическое значение, так как абсцессы очень часто излечиваются терапевтическими мероприятиями, а гангрена подлежит хирургическому лечению. В тяжёлых случаях гангрена протекает очень бурно, при глубоко септическом состоянии и высокой лихорадке. При жизни может не быть кашля и мокроты, а при вскрытии неожиданно находят обширный некроз лёгочной ткани. В случае Леон-Киндберга и Мовуазена (Leon-Kindberg и Mauvoisin) у женщины 29 лет среди полного здоровья начались приступы жестоких ознобов при высокой температуре, повторявшиеся 2–3 раза в день. Быстро развилась тяжёлейшая анемия (1'100'000 эритроцитов). Иногда замечали зловонное дыхание, но объясняли его плохим состоянием зубов, так как в лёгких ничего не находили при выслушивании и просвечивании. Через несколько дней появился мутный серозно-фибринозный плевральный экссудат с множеством анаэробов. Утром в день смерти – очевидные симптомы каверны в левом лёгком. При вскрытии нашли большой очаг гангрены в лёгком и множественные маленькие абсцессы в периферической зоне лёгкого. На рентгеновском экране находят в таких случаях сплошное интенсивное затемнение. Хирургия бессильна при столь тяжёлой гангрене, но это – исключительные случаи, и обычно гангрена протекает значительно легче. Она может перейти в хроническую форму, то затихая, то обостряясь. С. И. Спасокукоцкий с успехом оперировал через 7 месяцев после начала болезни и во вскрытой гнойной полости находил большие секвестры лёгочной ткани. Может наступить и самопроизвольное излечение, при котором некротические части расплавляются и выкашливаются, гнойная полость очищается и стенки её становятся гладкими; мокрота теряет гнилостные свойства, и таким образом гангрена превращается в доброкачественный абсцесс. Богдатьян отмечает 47 % выздоровлений у 53 больных гангреной лёгкого, леченных терапевтически. Такой благоприятный исход болезни возможен у молодых и крепких людей, в ослабленном же организме пожилых людей гангрена неудержимо прогрессирует, и расплавление лёгочной ткани приводит к смерти. Прежде считали, что гангрена составляет 30 % лёгочных нагноений, (текст невозможно прочесть) что она бывает втрое чаще, чем доброкачественные лёгочные абсцессы, приблизительно в 70 %. На другом фланге в ряду лёгочных нагноений стоит как называемый простой или «классический» абсцесс. Он противоположен гангрене в том отношении, что представляет собой собранное, хорошо отграниченное скопление гноя с небольшой воспалительной реакцией в окружающей лёгочной ткани, тогда как при гангрене воспалительный процесс имеет диффузный характер и некротический участок окружен широкой зоной воспаления. Гнойная полость простого абсцесса по форме приближается к шаровидной или овоидной, с вертикальной длинной осью, а при гангрене она имеет совершенно неправильную форму, часто бывает и несколько полостей, напоминающих лужицы среди дорожной грязи. Очень характерно изображение «классического» абсцесса на экране: он представляется в виде круглой полости, окаймленной узкой темной полоской и содержащей жидкость с горизонтальным уровнем (темная часть) и с пузырем воздуха над ней. Такой абсцесс может начаться довольно остро, но при неопределенных симптомах, напоминающих пневмонию, плеврит, грипп. В других случаях в начале болезни появляются лишь симптомы недомогания или тифозного состояния, которое может продолжаться несколько недель. Бывают иногда кровохаркания. Часто – высокий лейкоцитоз, до 25–45 тысяч при 80–90 % полинуклеаров, но нередко и незначительный, особенно при подострых и гнилостных абсцессах. В большинстве случаев первым определенным симптомом болезни бывает внезапное отхаркивание большого количества гнойной мокроты, и рентген открывает большой абсцесс с воздухом и горизонтальным уровнем жидкости. «Абсцесс снимает маску», как говорит Леон-Киндберг. При внезапном отхаркивании гноя больной чувствует, как будто что-то разорвалось в груди, и при судорожном приступе кашля отхаркивает очень много гноя, захлебываясь им. Это бывает началом периодически повторяющегося впоследствии отхаркивания гноя большими массами. Такое периодическое отхаркивание может быть и небольшим, и у привычно кашляющих людей кажется лишь обострением их хронического бронхита; только дурной запах мокроты и часто бывающая примесь крови смущает больных. Самая мокрота может и не иметь дурного запаха, так как зловоние зависит от газа, выделяющегося при дыхании и кашле. Количество мокроты обычно значительно: 300–500 мл в сутки и даже до литра. Если абсцесс сопровождается бронхоэктазиями, то значительная часть мокроты выделяется слизистой оболочкой бронхов, и тогда она имеет слизисто-гнойные свойства. Для примера доброкачественного простого абсцесса приведу случай. У молодого человека не очень сильное колотье в боку, небольшой очаг непостоянных хрипов в средней части правого лёгкого, отхаркивание гноя, начавшееся внезапно, и небольшая лихорадка в течение двух недель. На экране – абсцесс с горизонтальным уровнем жидкости и воздухом. Изо дня в день можно было наблюдать, как этот абсцесс уменьшался и исчез через месяц без всякого лечения. Даже большие абсцессы, занимающие почти целую долю лёгкого, могут самоизлечиваться подобным образом; и не только простые абсцессы, но даже гнилостные. Неудивительно поэтому, что простые абсцессы кончаются выздоровлением при терапевтическом лечении в 50 % случаев, а по С. И. Спасокукоцкому – даже в 75 %. В злокачественных случаях простой абсцесс может принять характер флегмоны, расплавляющей целую долю лёгкого. Между ярко выраженной гангреной и доброкачественным абсцессом лёгкого стоит целый ряд обычно наблюдаемых переходных форм. Всякий простой абсцесс при долгом существовании становится гнилостным; к обычным пиогенным микробам присоединяется вторичная анаэробная инфекция в виде самых разнообразных спирохет, палочек Винцента, анаэробных стрептококков, В. perfringens, ramosus, fundiliformis, вибрионов; увеличивается зона воспалительной инфильтрации вокруг абсцесса, и стенки его всё более и более склерозируются. Абсцесс становится хроническим. Вместе с тем, вследствие забрасывания гнойной мокроты в здоровые части лёгкого, вокруг первичного абсцесса или в значительном отдалении от него появляются новые абсцессы. Бронхи, под влиянием тяги со стороны склерозирующейся части лёгкого и перибронхиального воспаления, расширяются, и хронический абсцесс тяжёло осложняется бронхоэктазиями. Между лёгочными абсцессами и бронхоэктазиями соотношение двустороннее: расширение бронхов может быть вторичным явлением при абсцессе, как я только что сказал; но, с другой стороны, при первичной бронхоэктазии могут образоваться вторичные абсцессы, часто множественные. Тяжёлый катар слизистой оболочки расширенных бронхов распространяется на перибронхиальную ткань, в которой образуется маленький, постепенно увеличивающийся абсцесс. Такие сложные, хронические, комбинированные с бронхоэктазиями абсцессы сопровождаются ярко выраженным склерозом соединительной ткани лёгкого и нередко занимают почти всю долю лёгкого, всего чаще нижнюю (с очень большим преобладанием правой стороны). Их называют ареолярными абсцессами и сравнивают с пчелиными сотами [Грахем (Graham)] или с мякишем хлеба (французы). Как увидим ниже, лечение таких ареолярных абсцессов представляет самые большие трудности, и выздоровления можно достигнуть только удалением всей больной доли лёгкого. Самую частую клиническую форму представляет хронический одиночный абсцесс, который может существовать несколько лет. В течение болезни часто бывают ремиссии и даже кажущееся выздоровление: прекращается отхаркивание вонючей мокроты, температура становится на долгое время нормальной, силы больного восстанавливаются, и он снова принимается за работу; но потом опять наступает рецидив болезни, и рентгеновское исследование открывает гнойник с уровнем жидкости и воздушным пузырем на месте почти исчезнувшего абсцесса или где-либо на новом месте. Так протекают главным образом гнилостные абсцессы. Множественные абсцессы в материале С. И. Спасокукоцкого составляли 25 %. Абсцессами и гангреной лёгких заболевают люди всех возрастов. У Грэхема из 218 случаев 40 относятся к детям до 12 лет. Все авторы отмечают редкость гнойных заболеваний лёгких у женщин: только 20 % при 80 % у мужчин. Правое легкое заболевает значительно чаще, чем левое, в 63 % по материалу С. И. Спасокукоцкого. Самой частой причиной абсцессов бывают воспаления лёгких. После крупозной пневмонии абсцессы развиваются очень редко (в 2,5 %), но гораздо чаще после бронхопневмоний, в особенности гриппозных, при которых частота их достигает 10–25 %. По-видимому, большинство так называемых затянувшихся пневмоний надо рассматривать как переход воспаления в более тяжёлую, гнойную форму, причем образуются лишь мелкие множественные гнойнички (pneumonitis purulenta). При локализации таких мелких абсцессов в периферической зоне лёгкого они часто вскрываются в полость плевры и пневмония осложняется эмпиемой. Путем эмболии абсцессы лёгкого образуются после различных операций, особенно после гинекологических чревосечений. Эмболическое происхождение абсцессов доказано рядом исследователей. После долгих неудач удалось почти в 100 % опытов получить абсцессы при такой технике: в маленький кусочек вены вводится бактериальная культура или инфицированный материал, концы вены перевязываются, она вводится в ярёмную вену и как эмбол заносится током крови в разветвления лёгочной артерии. При другой технике почти точно воспроизводится механизм эмболического происхождения абсцессов у человека: в непосредственной близости ярёмной вены животного вызывали абсцесс и потом раздавливали вену и перевязывали ее; развивался тромбофлебит, дававший эмболию и абсцесс лёгкого. В Америке очень обычны абсцессы лёгких после операции полного удаления миндалин, которая там производилась очень часто. По статистике Шлютера и Вейдлейна (Schlueter и Weidlein), в 1927 г. на 1908 абсцессов было 515 послеоперационных, из них 268 после тонзиллэктомий. По Муру (Moore), на 3000 тонзиллэктомий приходится 200 абсцессов. Во Франции и Англии послеоперационные абсцессы чаще всего наблюдаются как осложнение гинекологических чревосечений. Столь высокая частота послеоперационных абсцессов не подтверждается наблюдениями С. И. Спасокукоцкого, так как на 489 лёгочных нагноений он имел только 9 послеоперационных, которые он склонен объяснить аспирацией из полости рта при эфирном наркозе. Механизм образования абсцессов после тонзиллэктомий американские хирурги объясняют неодинаково. Лилиенталь и его ученики видят причину их в эмболии вследствие тромбоза из перерезанных при операции и инфицированных вен. Однако Майерсон (Myerson) при бронхоскопии, произведенной у 100 больных после тонзиллэктомий, у 79 нашел кровь в трахее и бронхах, а Мур установил, что абсцессы в 80 % развивались после операций под наркозом и только в 20 % после операций под местной анестезией. В. Мейер (Willy Meyer) сообщает, что в Нью-Йорке абсцессы стали очень редки, даже после операций под наркозом, с тех пор как начали применять при операциях электрическое отсасывание крови и слизи из глотки. При эмболии, которая проявляется внезапной жестокой болью в боку, образуется инфаркт, имеющий вид пирамиды или конуса, обращенного основанием к поверхности лёгкого. Инфаркт часто нагнаивается, даже если эмбол был стерилен, так как микробы, находящиеся в бронхах, проникают в занятый инфарктом участок лёгкого, в котором питание и жизнедеятельность в значительной мере понижены. Аспирация слюны и слизи под глубоким наркозом, при тяжёлом опьянении, в коматозном состоянии также бывает причиной лёгочных нагноений, обычно в виде гангрены лёгкого. Обтурационные абсцессы возникают при попадании в бронхи инородных тел, что чаще всего случается у маленьких детей. Если аспирированное инородное тело по своей форме не вполне закупоривает бронх, то воспалительное припухание слизистой оболочки может дополнить закрытие его просвета, и тогда наступает ателектаз в области закупоренного бронха с экссудацией жидкости в просвет альвеол и создается благоприятная почва для развития бактерий, попадающих из слизистой оболочки бронхов. К этим не особенно вирулентным бактериям скоро присоединяются гнилостные микробы, анаэробы и спирохеты из полости рта и глотки, и дело часто кончается смертельной гангреной лёгкого. Обтурация бронха может быть вызвана и раковой опухолью, которая в подавляющем большинстве случаев вырастает из слизистой оболочки бронха. Так же, как при закупорке бронха инородным телом, на почве ателектаза лёгкого возникает лёгочный абсцесс. В очень редких случаях рака лёгочной паренхимы абсцесс может образоваться вследствие некротического и гнойного распада опухоли. Наблюдались также абсцессы лёгкого вследствие прорастания в него изъязвленной опухоли пищевода. Возбудителями абсцессов лёгких очень часто бывают пневмококки и столь же, если не более часто, стрептококки, изредка – стафилококки или другие микробы. Разные гноеродные микробы дают сходные формы абсцессов, часто более или менее ограниченных. Бактерии Фридлендера вызывают некротический и геморрагический абсцесс, но не гнилостный. Очень большую роль в патологии абсцессов и гангрен лёгкого играют гнилостные и анаэробные микробы, особенно веретенообразная палочка Винцента и спирохеты, которые находят в огромном количестве в мокроте, главным образом в ткани лёгкого на срезах. Бывают в лёгких и амебные абсцессы при дизентерии; они могут быть первичными, но чаще образуются вторично, путем прорыва дизентерийного абсцесса печени в легкое через диафрагму. Гной этих абсцессов имеет типичный шоколадный цвет и стерилен, так как амебы гнездятся в рыхлых стенках абсцесса и их очень трудно найти. Как и всякий хронический гнойный процесс, абсцесс лёгкого тяжёло отзывается на общем состоянии больных. Вследствие хронической интоксикации больные теряют аппетит и силы, худеют, истощаются и нередко умирают от амилоида внутренних органов, особенно почек. Могут образоваться гнойные метастазы в разных органах, и многие авторы отмечают особенную частоту их в мозгу. Из других осложнений, зависящих от общего действия на организм, очень характерны изменения концевых фаланг пальцев и ногтей, которые утолщаются и становятся похожими на барабанные палочки. Это изменение пальцев считается патогномоничным при бронхоэктазиях, но не менее характерно и при всех других формах хронического лёгочного нагноения. Барабанные пальцы могут появиться очень рано, в одном случае Леон-Киндберга уже через 5 недель от начала болезни. Они могут совершенно исчезнуть по выздоровлении от абсцесса. Часто наблюдаются также боли в запястье, в предплюсне и в лодыжках. Очень часто абсцесс и особенно гангрена осложняются лёгочными кровотечениями; по наблюдениям Чирейкина, они бывают в 58 %. Обычно это небольшие кровохаркания, но бывают и очень обильные, даже смертельные лёгочные кровотечения. При них необходим полный постельный покой и остановка кашля препаратами морфина, так как каждое физическое напряжение и кашель усиливают кровотечение. Самым действительным средством для остановки профузных лёгочных кровотечений С. И. Спасокукоцкий считает искусственный пневмоторакс и френикотомию; но и они недействительны при хронических абсцессах с значительным склерозом лёгочной ткани и особенно при бронхоэктазиях. Плевральные экссудаты весьма нередки при абсцессах лёгкого. Они могут быть стерильными, серозно-фибринозными, и тогда имеют такое же значение, как подобные, всем известные плевральные экссудаты при субдиафрагмальном абсцессе и абсцессе печени: это реактивный, сочувственный, стерильный экссудат. Такие выпоты могут появляться и быстро исчезать и на здоровой стороне груди. Судьба реактивного экссудата может быть двоякой: или он рассасывается, оставляя после себя благодетельные сращения плевры, очень облегчающие операцию абсцесса, или же инфицируется микробами из лёгкого, что сказывается быстро появляющимися сильными болями, усилением лихорадки и увеличением экссудата. Редко экссудат бывает чисто гнойным; обычно он мутный, гнилостный. Пиопневмоторакс вследствие вскрытия гнойника лёгкого в полость плевры Курильский (Kourilsky) и Леон-Киндберг считают редким событием, но С. И. Спасокукоцкий наблюдал его 87 раз на 489 случаев. По клиническим симптомам он делит их на три формы: бурные, мягкие и стертые. В бурной форме протекало 38 случаев, а 49 случаев – в мягкой и стертой форме. При бурной форме прободение абсцесса в полость плевры сказывается внезапно наступающим тяжёлейшим шоком, который С. И. Спасокукоцкий так описывает: «Больной умирает буквально на глазах врача: появляется синюшность, холодный липкий пот, слабый шепот, одышка, малый частый пульс. Часто можно наблюдать острое расширение соответственной половины грудной клетки. При перкуссии – коробочный звук, при аускультации – бронхиальное дыхание с амфорическим оттенком и ряд других симптомов (шум падающей капли и т.д.). При встряхивании больного можно иногда отчетливо слышать шум плеска – «succussio Hippocratis». Такая тяжёлая форма пиопневмоторакса развивается обычно при прободении в свободную грудную полость глубоких абсцессов, расположенных вблизи корня лёгкого и содержащих очень обильную флору, вплоть до микробов газовой гангрены. Почти все такие больные погибают. В мягкой форме, с менее выраженными общими симптомами, протекает ограниченный пневмоторакс, когда гной и воздух попадают не в свободную полость плевры, а в какой-либо ограниченный сращениями отдел её. Так образуется апикальный, пристеночный, наддиафрагмальный, парамедиастинальный, междолевой пиопневмоторакс. Он сопровождается сильной болью, цианозом, одышкой, но тяжёлых явлений шока не бывает. К стертым формам С. И. Спасокукоцкий относит те случаи, когда пиопневмоторакс развивается скрыто, при мало заметных для больного и для врача симптомах и случайно определяется при тщательной перкуссии или рентгеновском просвечивании. Для диагноза во многих случаях имеют решающее значение: 1) внезапное, очень обильное отхаркивание мокроты и её свойства, 2) данные рентгеновского исследования. Для гангрены характерна крайне зловонная мокрота серо-зеленого или коричневого цвета, с клочками или крошками лёгочной ткани, содержащая множество спирохет и веретенообразных палочек, а при абсцессах она почти без запаха, слизисто-гнойная; в ней содержатся обычные гноеродные микробы. Характерна примесь к мокроте эластических волокон, но найти их не всегда легко. В клинике С. И. Спасокукоцкого их находили в 80 % случаев после кипячения и обработки мокроты едким калием. Без рентгеноскопии и рентгенографии почти невозможно лечение абсцессов лёгкого; необходим также постоянный рентгеновский контроль течения болезни. «Классический» абсцесс лёгкого, при котором рентген показывает округлую полость с горизонтальным уровнем жидкости, наблюдался в клинике С. И. Спасокукоцкого в 30 % случаев. По данным рентгенолога Никулина, полость с горизонтальным уровнем видна при острых ограниченных нагноениях в 84,8 % случаев, при диффузных – в 68,4 %, при хронических – в 43,5 %. Часто такая ясная картина абсцесса появляется лишь поздно. Отчетливость её в очень большой степени зависит от состояния окружающей ткани лёгкого и от степени наполнения полости гноем. Часто абсцесс дает только более или менее определенную тень с расплывчатыми контурами. Бывают случаи, когда абсцесс не дает никакой тени. Для дифференциального диагноза надо иметь в виду, что нормальная рентгеновская картина лёгкого при обильной гнилостной мокроте может быть при гнилостном бронхите и при бронхоэктазиях, которые дают типичную картину только после вливания в бронхи иодолипола. Старые абсцессы с большим склерозом окружающей лёгочной ткани дают густую гомогенную тень. Нет явных различий в рентгеновской картине абсцесса и гангрены. Характерный для гангрены интенсивный, неравномерный, распространенный инфильтрат при повторных исследованиях нередко оказывается реактивным воспалением вокруг небольшого некроза. Распространенность и интенсивность инфильтрации часто не соответствуют ни величине некроза, ни величине образовавшейся полости. Рваные контуры и бесформенность полости также не могут служить доказательством гангрены, так как вскоре полость может очиститься и стать гладкостенной. Маленькие абсцессы, меньше грецкого ореха и даже куриного яйца, рентгеновским исследованием не определяются. Признаки, определяемые перкуссией и аускультацией, в большинстве случаев неясны и нетипичны. Редко удается определить симптомы каверны, и обычно находят лишь симптомы неопределенного очага в лёгком, плеврального выпота, простого бронхита. Иногда почти ничего не слышно. Пробный прокол очень редко дает положительный результат. Он опасен, так как может вызвать кровотечение, небольшие разрывы лёгкого, воздушную эмболию, тяжёлую инфекцию плевры; неоднократно наблюдались даже газовые флегмоны грудной стенки. Если первый прокол не дает результата, то ни в коем случае не следует упорствовать и повторять проколы. Бронхоскопия часто дает ценные результаты. Она показывает состояние слизистой оболочки бронхов, гиперемию, гнойное воспаление, некроз, инородные тела, аномалии калибра бронхов; при ней добывают гной, исследование которого может дать важные результаты. При простом абсцессе после 1–2 аспирации можно получить внезапное обильное опорожнение гноя, после которого сразу меняется рентгеновская картина: вместо неопределенного пятна ясно вырисовывается полость. Иногда удавалось добыть 0,5 л гноя или гнилостного экссудата после того, как незадолго до исследования больной отхаркнул немного гноя. Для определения места оперативного подхода к гнойному очагу необходимо точно знать локализацию его в лёгком. Это до некоторой степени достигается просвечиванием в различных направлениях, причем надо иметь в виду, что тень абсцесса на экране тем больше, чем ближе абсцесс к рентгеновской трубке. Поэтому, если при переднезаднем направлении лучей тень больше, чем при задне-переднем, то это значит, что абсцесс ближе к передней стенке груди, чем к задней. Очень ценных результатов для топографической диагностики надо ожидать от усовершенствования стереорентгеноскопии. С. И. Спасокукоцкий придает большое значение очень тщательной и тонкой перкуссии. В дифференциально-диагностическом отношении важнее всего иметь в виду возможность смешения гнойных заболеваний лёгких с туберкулёзом. Очень часто в хронической стадии абсцесса больные трактуются как туберкулёзные и ко вреду своему посылаются на курорты. Но еще хуже, если у туберкулёзного больного ставят ошибочный диагноз абсцесса лёгкого и оперируют его, ибо такая операция может кончиться смертью. Поэтому очень важны самое тщательное исследование мокроты на туберкулёзные палочки и консультации хирурга с фтизиатром. Эхинококк лёгкого дает в большинстве случаев очень правильную круглую тень, без инфильтрации окружающей лёгочной ткани, если дело не дошло еще до нагноения пузыря; но после нагноения и прорыва в бронх вскоре в окружности появляется воспалительная инфильтрация, и тогда рентгеновская картина неотличима от абсцесса. Различие между абсцессом и интерлобарной эмпиемой в большинстве случаев невозможно даже при операции. Можно диагностировать только гнойный очаг в области фиссуры. Очень трудно, а иногда и невозможно отличить гнойно-распадающуюся карциному от абсцесса лёгкого. А такие случаи нередки. В клинике С. И. Спасокукоцкого только в 3 из 11 случаев прижизненно был поставлен правильный диагноз. Большое значение имеет тщательно собранный анамнез. Подозрение на рак должно возникнуть, если лёгочному нагноению предшествовали повторные заболевания, напоминающие воспаление лёгкого. Рентгеновская картина рака довольно характерна: он дает очень густую тень с резко очерченными неровными, даже зазубренными контурами; такие же контуры имеет образующаяся в опухоли гнойная полость. Новообразование может подвергнуться полному гнойно-некротическому распаду, и тогда даже при вскрытии трупа трудно отличить его от абсцесса. Для рака лёгкого характерно несоответствие между значительными рентгеновскими и небольшими клиническими симптомами и прогрессирование рентгеновских изменений при кажущемся улучшении состояния больного. Нахождение в мокроте раковых клеток вполне решает диагноз. У всех больных в возрасте за 30–40 лет при дифференциальном диагнозе следует иметь в виду злокачественное новообразование лёгкого. Лечение. Как мы уже упоминали, при терапевтическом лечении выздоравливает до 70 % больных острыми абсцессами лёгкого. Большое значение имеет уже одно содержание больного в постели, так как при нем больное легкое получает благотворный покой. Некоторые хирурги широко применяют укладывание больных в особом положении, наиболее выгодном для стока гноя через бронхи. Такое положение, индивидуально различное, определяется локализацией абсцесса в лёгком. При абсцессах нижней доли это чаще всего положение на здоровом боку с более или менее высоко приподнятым ножным концом кровати и свешенной вниз головой; при абсцессе верхней доли часто необходимо сидячее положение. Таким простым способом нам однажды удалось очень быстро вылечить абсцесс нижней доли. Из лекарственных средств терапевты широко применяют неосальварсан, а в случаях с неясной этиологией – эметин. Особенно же излюблены терапевтами внутривенные вливания 30 % спирта, действие которых многими описывается как очень эффективное. Хирурги, испытавшие это лечение [Спасокукоцкий, Леон-Киндберг и Моно (Monod)], не видели положительных результатов. В Иваново-Вознесенском (Боксер и Нагибин) и Горьковском (Никулин) медицинских институтах широко проводится рентгенотерапия абсцессов лёгких. В Горьковской клинике из 78 больных выздоровело 60, т. е. 77 %; в 14,1 % гнойный процесс закончился бронхоэктазиями, в 6,4 % перешел в хроническую форму и 2 больных умерли. Все эти случаи относились к острым лёгочным нагноениям; самые лучшие результаты получены при свежих, ограниченных, простых абсцессах, при которых и все другие терапевтические способы дают отличные результаты, а нередко наблюдается и самоизлечение. Напротив, при острых диффузных лёгочных нагноениях процент излечений у Никулина равнялся только 31,5 %. При наличии более или менее значительной капсулы абсцесса рентгенотерапия не дает заметного результата; при хронических лёгочных нагноениях со значительным склерозом лёгочной ткани и при бронхоэктазиях получалось лишь временное ослабление симптомов. При комбинации абсцесса с туберкулёзом лёгких рентгенотерапия может резко и тяжёло активизировать туберкулёзный процесс. Если 3–4 первых облучения не дают заметного успеха, то продолжать рентгеноскопию не стоит. В своей монографии Никулин приводит ряд случаев очень эффектного излечения абсцессов рентгенотерапией. На границе между терапевтическими и хирургическими методами лечения стоит бронхоскопия, широко применявшаяся до последнего времени, особенно в США. Ею достигали полного излечения не только простых, но и гнилостных абсцессов в остром и подостром периоде болезни. Даже при хронических абсцессах этот метод может дать значительное облегчение, вернуть больным трудоспособность на более или менее продолжительный срок и продлить их жизнь. Через трубку бронхоскопа удается отсосать водоструйным или электрическим насосом закупоривающую бронх слизистую пробку и огромное количество гноя. Такое лечение повторяется раза два в неделю и часто дает очень хорошие результаты. Если не удается добиться излечения в течение 3 месяцев, надо оперировать. Бронхоскопия при лёгочных нагноениях может быть доверена только весьма опытному специалисту; это ограничивает её широкое применение. Если абсцесс имеет склонность к самоизлечению, то оно наступает, или по крайней мере определяется, уже в первые недели. В более позднее время шансы оперативного излечения быстро уменьшаются и через 2 месяца становятся уже небольшими. Часто бывает опасно откладывать операцию, так как нередки случаи внезапной смерти больных или перехода абсцесса в разлитую гангрену. К методам непосредственного воздействия на абсцесс или гангрену относятся вскрытие гнойного очага в лёгком (pneumotomia) и полное удаление больной доли лёгкого (lobectomia) или даже лёгкого (pneumectomia). Но ввиду трудности и опасности этих радикальных операций и нередких противопоказаний к ним часто приходится прибегать к непрямым методам воздействия на больное легкое, цель которых достигнуть спадения больного лёгкого и абсцесса. Эти паллиативные методы коллапсотерапии (искусственный пневмоторакс, френикотомия, торакопластика) применимы только при широком сообщении гнойной полости с бронхом. Пневмоторакс иногда дает очень хорошие результаты, особенно у детей и подростков, а также при лёгочных кровотечениях. Он показан преимущественно при субхроническом глубоком абсцессе, хорошо собранном, но может причинить тяжёлый вред при поверхностно расположенном абсцессе, особенно гнилостном, так как способствует вскрытию абсцесса в полость плевры с образованием пиопневмоторакса, часто смертельного. Часто пневмоторакс дает лишь временный успех, причем легко наступают рецидивы. Френикотомия редко полезна, а часто вредна, так как может вызвать тяжёлую одышку, расстройство сердечной деятельности, затруднение отхаркивания мокроты. После неё объем соответственной половины грудной полости уменьшается и спадается нижняя доля лёгкого, если нет плевральных сращений и склероза лёгочной ткани; при этом часто больной откашливает большое количество гнилостной застоявшейся мокроты, и общее состояние его временно улучшается. Поэтому френикотомия может быть полезна как подготовительная операция перед пневмотомией или лобэктомией. Так как при ней важен лишь временный эффект, то нет основания делать френикоэкзерез или даже перерезку нерва, а достаточно впрыснуть в него спирт. Френикотомию, как и другие методы коллапсотерапии, применяют чаще всего как дополнительную операцию при радикальных методах1. Экстраплевральная торакопластика теперь редко применяется, так как результаты её неудовлетворительны. Можно испробовать ее, если есть противопоказание к пневмотомии, при застарелых поверхностных абсцессах верхней доли. При глубоких абсцессах она никаких результатов не дает. Абсцесс должен быть затихающим, безлихорадочным. В сложных случаях, при большом склерозе лёгочной ткани, торакопластика мало обещает и дает большую летальность (40 %). Её иногда применяют при множественных абсцессах целой доли или даже всего лёгкого, когда не остается ничего другого. Операция должна производиться обязательно в несколько приемов и под местной (регионарной) анестезией. Экстраплевральная тампонада предложена Тюффье (Tuffier) в 1910 г. Цель её состоит в сдавлении той части лёгкого, в которой помещается абсцесс, а следовательно, и самого абсцесса. Необходимо, конечно, чтобы абсцесс широко сообщался с бронхом. Над местом абсцесса производят резекцию двух ребер и осторожно удаляют межреберные мышцы. Обнаженные таким образом fascia endothoracica и плевра отслаиваются от грудной стенки насколько возможно дальше; при этом нужна очень большая осторожность, чтобы не прорвать плевры. В образованную такой отслойкой экстраплевральную полость Тюффье пересаживал жир липомы или сальника. Теперь вместо жира вводят парафиновую пломбу [Зауэрбрух, Миддельдорпф (Middeldorpf)], состоящую из плавящегося при 50° парафина (2’000,0), углекислого висмута (25,0) и виоформа (3,0). Этой смесью, надежно стерилизованной, наполняют всю полость, и рану послойно зашивают наглухо. Другие хирурги вместо парафиновой пломбы вводят резиновую или натуральную греческую губку, а чаще всего просто йодоформную марлю. Под влиянием раздражения парафином или йодоформом плевральные листки срастаются. Иногда сдавленный таким образом абсцесс заживает или вскрывается в пломбированную полость. Вследствие давления на большие сосуды средостения этот способ опасен у пожилых людей с ослабленным сердцем. Кроме того, нередка инфекция экстраплевральной полости, особенно опасная при гнилостном абсцессе. Парафиновая пломба может провалиться в полость плевры или абсцесса. Вследствие таких опасностей экстраплевральная тампонада редко применяется как самостоятельный метод лечения, но ею широко пользуются для получения сращений перед пневмотомией. Операции на лёгком, пневмотомия и в особенности лобэктомия принадлежат к самым серьезным, трудным и опасным операциям. Удаление целой доли или всего лёгкого Грэхем называет ужасной операцией. Правда, пневмотомия в некоторых случаях оказывается простой операцией. Это бывает при поверхностно расположенных абсцессах и надежном сращении плевральных листков. Но в большинстве случаев это довольно тяжёлая операция, и потому больного необходимо самым подробным образом исследовать и подготовить постельным покоем и переливаниями крови, которые лучше делать повторно, в небольших дозах ввиду слабости сердца, являющейся правилом у этих тяжёлых больных. Кроме того, очень важно по возможности опорожнить абсцесс от гноя перед операцией, чтобы предотвратить судорожный кашель во время нее, захлебывание гноем и затекание его в здоровые бронхи. Это достигается лучше всего отсасыванием гноя через бронхоскоп, а при невозможности бронхоскопии – укладыванием больного в такое положение, при котором всего лучше гной стекает в бронхи. Операция пневмотомии производится обязательно под местной анестезией. Большинство хирургов оперирует больного в полулежачем положении (на здоровом боку), но Костантини полагает, что это положение как нельзя более содействует затеканию гноя в бронхи здорового лёгкого. Место и направление разреза определяются локализацией абсцесса. Для абсцессов верхней доли очень хороший доступ дает довольно длинный вертикальный разрез по linea axillaris media, начинающийся высоко в подмышечной области. Для вскрытия абсцессов нижней доли чаще всего приходится резецировать VII и VIII или VIII и IX ребра сзади. Доступ к более высоко расположенным абсцессам очень затрудняет лопатка; чтобы отстранить ее, делают такой же разрез, как при экстраплевральной торакопластике у туберкулёзных больных; он ведется вертикально в промежутке между лопаткой и позвоночником, рассекает здесь m. trapezius и mm. rhomboidei и ниже угла лопатки загибается кнаружи и следует вдоль ребер. Резецируют не менее двух ребер, а нередко и три, на протяжении 8–10 см и тщательно, с большой осторожностью, вырезают межреберные мышцы с сосудами и нервами. Таким образом обнажается внутригрудная фасция и плевра и возникает важная, но часто трудно разрешимая задача определить, имеются ли сращения между плевральными листками или их нет. При отсутствии сращений нередко сквозь тонкую плевру ясно виден мозаичный рисунок поверхности лёгкого, движущегося при дыхании. При сращениях видна лишь мутная беловатая ткань утолщенной плевры, но часто невозможно определить, как далеко идут сращения и плоскостные ли они, сплошные, или лишь частичные, в виде тяжей и перепонок со свободными промежутками между ними. Если нет уверенности в том, что сращения имеются и достаточно обширны, то нельзя идти дальше, а необходимо остановиться и принять меры к облитерации плевральной полости. Этого нельзя достигнуть сшиванием париетальной плевры с висцеральной, так как маленькие отверстия от проколов даже тонкой иглой достаточны для образования пневмоторакса; кроме того, при близком к поверхности абсцессе соседняя с плеврой ткань лёгкого воспалена и проходящие через неё швы могут инфицировать плевру. Единственным безопасным и надежным средством вызвать облитерацию плевральной полости является экстраплевральная тампонада йодоформной марлей, как она описана выше. Над тампоном наглухо зашивают рану, отдельно мышцы и кожу. Сращения под тампоном иногда образуются уже через 2–3 дня, но в других случаях значительно позже, и потому второй этап операции, собственно пневмотомия, откладывается на 8–10 дней. Нередко за это время происходит самостоятельное вскрытие абсцесса в тампонированную экстраплевральную полость, и тогда остается лишь раскрыть рану, удалить марлю и расширить перфорационное отверстие в лёгком. Но в большинстве случаев приходится приступать ко второму, самому трудному этапу операции – к вскрытию абсцесса. Для получения уверенности в том, что экстраплевральная тампонада сделана на надлежащем месте и нет необходимости резецировать еще одно ребро, следует сделать новую рентгеноскопию. Йодоформная марля дает довольно густую тень и хорошо видна на экране. Во второй этап операции снимают швы и удаляют марлевый тампон. В глубокой ране очень нелегко вскрыть абсцесс лёгкого; может очень помочь пробный прокол, но он далеко не безопасен: много раз вслед за проколом наступал тяжёлый, иногда смертельный шок, зависящий, по-видимому, от воздушной эмболии; об этом свидетельствуют внезапные параличи и слепота (эмболия a. centralis retinae), которые наблюдались в клинике С. И. Спасокукоцкого. Разрез лёгкого ножом тоже может вызвать воздушную эмболию или сильное кровотечение, и потому его делают электрическим ножом. Лёгкое иногда приходится прожигать на большую глубину, до 5 см, но это бывает редко, и обычно абсцесс вскрывают на глубине 0,5–2 см. Как только показывается гной, в отверстие вводят тонкую резиновую трубку (катетер) и медленно выпускают гной, чтобы избежать судорожного кашля и собрать весь гной. Маленькое отверстие осторожно расширяют электрическим но жом и полость абсцесса обследуют пальцем. Если это гангренозная полость, то нередко в ней находят секвестрированные куски лёгочной ткани и удаляют их. И при операции, и при перевязках полость следует освещать лобным рефлектором. Тогда в ней видны отверстия бронхов, прикосновения к которым надо избегать, так как оно вызывает судорожный кашель. Полость абсцесса рыхло тампонируют марлей, смоченной хлорацидом или риванолом, если нагноение имеет гнилостный характер. Наружную рану зашивать не следует из опасения анаэробной инфекции; ввиду склонности раны к быстрому сужению её приходится тампонировать. Отверстия бронхов обычно быстро закрываются грануляциями. Лишь в редких случаях остаются стойкие бронхиальные свищи, которые приходится закрывать пластическими операциями. Полное заживление полости абсцесса происходит в различные сроки, в зависимости от локализации, величины и свойства ее. При острых абсцессах в клинике С. И. Спасокукоцкого средний срок заживления был 22 дня. Пневмотомия дает 60–70 % излечений при острых абсцессах, но обычно бывает безрезультатной при застарелых абсцессах с значительным склерозом лёгочной ткани, при множественных абсцессах и, в особенности, при бронхоэктазиях. Она редко бывает успешной, если болезнь длится больше полугода – года, но и в таких тяжёлых случаях С. И. Спасокукоцкому иногда удавалось очень улучшить состояние больных и даже вполне излечить некоторых из них. При застарелом и осложненном бронхоэктазиями лёгочном нагноении излечение возможно только после иссечения целой доли лёгкого. Эта тяжёлейшая операция, лишь недавно вошедшая в хирургическую практику, теперь усиленно разрабатывается и улучшается, и есть надежда, что огромная летальность (56–62 %), которую она давала вначале, очень понизится со временем. Уже теперь при способе Грэхема летальность составляет всего около 20 %. В 1935 г. Б. Э. Линберг собрал в литературе 100 случаев лобэктомии с 18 смертями. Опасность операции и причины смерти зависят от многих причин: операционный и плевральный шок, септический плеврит, расстройства дыхания и кровообращения, кровотечение из культи вследствие сползания или прорезывания лигатур, кровотечение из сращений, баллотирование средостения, прессионный пневмоторакс и эмфизема средостения, гнойный медиастинит, острое расширение желудка, возможно также ранение при операции полой вены или пищевода. Для доступа к лёгкому делается длинный разрез в VI или VII межреберье от углов рёбер до хрящей. Два ребра сзади пересекают щипцами Листона, и рану широко раздвигают винтовым расширителем (Лилиенталь) или же резецируют на большом протяжении 3 ребра [Робинзон (Robinson)]. Арчибальд (Archibald), Уайтмор (Whitemore), Бальдони (Baldoni) делают предварительно обширную торакопластику, которая очень облегчает доступ к ножке доли и выведение ее. В хронических и осложненных случаях, при которых производят лобэктомию, обычно бывают большие плевральные сращения, и главная трудность операции состоит в выделении больной доли из этих сращений, которые часто не поддаются тупому разделению, а требуют рассечения ножницами. Если нет достаточных и надежных сращений, то выделенную долю окутывают гуттаперчевой бумагой и изолируют марлевыми тампонами. Через неделю операцию продолжают. Удаляют марлевые тампоны, выводят больную долю, прошивают крепким шелком и туго перевязывают ножку доли, состоящую из бронхов и сосудов, и отрезают долю. Концы лигатуры оставляют длинными и ими фиксируют культю в наружной ране (Лилиенталь). Ввиду опасности ускользания культи в средостение лучше оставлять культю по возможности длинной, отсекая её с частью лёгочной ткани, которую используют для закрытия культи (Арчибальд). Всю культю многие хирурги пришивают к нижней поверхности вышележащей доли лёгкого. После той или другой обработки ножки полость на месте удаленной доли рыхло выполняют марлей и зашивают только мышцы, но не кожу, так как очень велика опасность анаэробной инфекции раны. Ни смазывание слизистой оболочки бронха в культе, ни даже электрокоагуляция её не могут надежно предотвратить инфекцию раны из культи, и потому еще при первом этапе операции непосредственно над диафрагмой вводят дренажную трубку, и через нее, по аспирационному способу, удаляется гнойный или гнилостный экссудат и воздух. По статистике Кокеле, такая двух- или трёхмоментная лобэктомия дает 40 % летальности; однако Александер (Alexander) имел 3 смерти на 11 случаев. По мнению Лилиенталя, первое условие успеха операции – её быстрота, не более 40 минут. Из всех методов лобэктомии наиболее безопасным надо считать выжигание лёгкого по Грэхему. Для доступа к лёгкому Грэхем резецирует 2 или 3 ребра на протяжении 10–12 см. Если нет сращений, то он делает сначала экстраплевральную тампонаду; во второй прием выжигает каленым железом (паяльником) больную долю в виде клиновидного куска. Выжигание производится не сразу, а повторными приемами (рис. 100), причем клиновидный дефект в лёгком постепенно увеличивается. Выжигать приходится до пяти раз. Никакой анестезии при этом не требуется. Нередко выжигание сопровождается такими же тяжёлыми общими явлениями, какие обычны при распространенных ожогах. Этого осложнения не бывает, если выжигание лёгкого производится не паяльником, а электрическим ножом или пакленом. Большое преимущество способа Грэхема состоит в том, что при нем не требуется очень трудного выделения больной доли из сращений, в которых нередко таится инфекция. Избегают также почти полностью инфекции плевры и клетчатки, пневмоторакса и медиастинальной эмфиземы. Но выжигание – прием не хирургический: при нем приходится действовать вслепую, очень трудно определить границы больной доли и возможно повреждение здоровых частей лёгкого, диафрагмы, перикарда и других важных органов средостения. Кроме того, довольно велика опасность кровотечений из сосудов лёгкого, часто тяжёлых и даже смертельных. Но тем не менее нельзя не считаться с тем, что летальность при выжигании гораздо ниже, чем при хирургических методах лобэктомии. 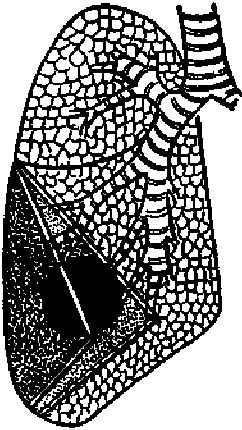 Рис. 100. Выжигание лёгкого по Грэхему (схема). От редактора 3-го изд.Очерк «Абсцесс лёгкого» написан проф. В. Ф. Войно-Ясенецким без анализа историй болезни, как это делается в других частях книги. По-видимому, в основу изложения положены литературные данные и личный неопубликованный опыт, правда не подкрепляемый примерами. Тем не менее соображения В. Ф. Войно-Ясенецкого о клинике нагноений лёгкого и в настоящее время не утратили интереса. К сожалению, этого нельзя сказать о способах лечения хронических нагноительных процессов лёгкого. За последнее десятилетие достигнуты огромные успехи в этой области хирургии. Неудивительно, что изложенные в книге взгляды о лечении хронических абсцессов лёгкого и бронхоэктазий, отражающие состояние грудной хирургии первых послевоенных лет, уже устарели и не могут удовлетворить читателя. Оказалось, что в лечении туберкулёза лёгких и хронических лёгочных нагноений нет аналогии. Если при туберкулёзе лёгких различные способы коллапсотерапии получили широкое распространение и нередко имеют преимущества перед операцией удаления доли или всего лёгкого, то при хронических нагноительных заболеваниях лёгких проводится по преимуществу радикальное хирургическое лечение (лобэктомия, пневмэктомия), так как только удаление патологически измененной и функционально недеятельной лёгочной ткани избавляет больного от прогрессирования заболевания, инвалидности и смерти. Искусственный пневмоторакс, френикотомия, френикоалкоголизация, торакопластика, экстраплевральная тампонада, экстраплевральный пневмолиз и другие разновидности коллапсотерапии почти не имеют значения в лечении хронических абсцессов лёгкого и бронхоэктазий. Напротив, операции лобэктомии и пневмэктомии получили широкое распространение, как наиболее радикальные и эффективные хирургические вмешательства именно при хронических нагноительных заболеваниях лёгких. Лобэктомии и пневмэктомии давно перестали быть «ужасными операциями». Непосредственная летальность после этих операций теперь снижена до 10 и даже до 3–5 %. Техника лобэктомии и пневмэктомии разработана во всех деталях благодаря трудам ряда хирургов (А. Н. Бакулев, П. А. Куприянов, А. А. Вишневский, Ф. Г. Углов, В. И. Казанский, Б. К. Осипов и др.). Раздел о лечении хронических абсцессов в 3-м издании «Очерков гнойной хирургии» не подвергался переработке, как и другие главы книги. Страницы, посвященные этому вопросу, переносят читателя в тот сравнительно недавний период развития хирургии, когда делались первые шаги в деле радикального лечения хронических нагноительных лёгочных заболеваний. Теперь это пройденный этап, знакомство с которым уже тем полезно, чтобы не делать ошибок и поисков, выпавших на долю пионеров разработки внутригрудных операций. 1 Все виды коллапсотерапии (искусственный пневмоторакс, торакопластика, экстраплевральная тампонада и пр.) при лечении хронических нагноительных процессов лёгких не дают удовлетворительных результатов и теперь не применяются (Ред.). |
