Задача по ортопедии. Задача 1 1
 Скачать 481.88 Kb. Скачать 481.88 Kb.
|
|
I клинический этап: препарирование опорных зубов, определение цвета, ретракция десны, снятие двойных (двухслойных) оттисков I лабораторный этап: изготовление рабочей модели из супер гипса, загипсовка модели в артикулятор, нанесение компенсационного лака на опорные зубы, моделирование воскового каркаса металлокерамической конструкции, формирование литниковой системы, установка восковой конструкции с литниковой системой в кювету, замешивание формовочной массы и паковка восковой конструкции в кювету, расплавление металла и отливка металлического каркаса протеза. II клинический этап: примерка металлического каркаса протеза II лабораторный этап: подготовка металлической поверхности каркаса мостовидного протеза к нанесению керамической массы, нанесение на металлический каркас керамической массы; обжиг керамических масс III клинический этап: уточнение внешних форм и окклюзионных поверхностей во рту, укрепление готового металлокерамического протеза на опорных зубах (цементировка). Задача №17 Ответы: 1. Частичное отсутствие зубов на верхней и нижней челюсти, хронический гингивит средней степени тяжести. 2. Обследование ВНЧС, жевательных мышц, КТ. 3. К08.1. Частичная вторичная адентия верхней челюсти 4 класс по Кеннеди, К08.1. Частичная вторичная адентия нижней челюсти 3 класс 1 подкласс по Кеннеди. К05.1. К05.1 Хронический катаральный гингивит. 4. 1) Имплантация 1.2-2.2, имплантация 3.5, 3.6, имплантация 4.6 зуба 2) Металлокерамический мостовидный протез на в/ч с креплением на зубах 1.3 и 2.3, металлокерамический мостовидный протез на н/ч с опорой на зубах 3.4 и 3.7 3) ЧСПП на н/ч 4)Бюгельный протез на н/ч 5. Клинико-лабораторные этапы изготовления мостовидного протеза I клинический этап: препарирование опорных зубов, определение цвета, ретракция десны, снятие двойных (двухслойных) оттисков I лабораторный этап: изготовление рабочей модели из супер гипса, загипсовка модели в артикулятор, нанесение компенсационного лака на опорные зубы, моделирование воскового каркаса металлокерамической конструкции, формирование литниковой системы, установка восковой конструкции с литниковой системой в кювету, замешивание формовочной массы и паковка восковой конструкции в кювету, расплавление металла и отливка металлического каркаса протеза. II клинический этап: примерка металлического каркаса протеза II лабораторный этап: подготовка металлической поверхности каркаса мостовидного протеза к нанесению керамической массы, нанесение на металлический каркас керамической массы; обжиг керамических масс III клинический этап: уточнение внешних форм и окклюзионных поверхностей во рту, укрепление готового металлокерамического протеза на опорных зубах (цементировка). Задача №18 Ответы: 1. Н. И. Агапов принял жевательную эффективность всего жевательного аппарата за 100% и исчислял жевательное давление каждого зуба в процентах, получив жевательную эффективность путем сложения жевательных коэффициентов оставшихся зубов.  При исчислении жевательной эффективности нарушенной зубочелюстной системы должны быть приняты во внимание только зубы, имеющие антагонистов. Зубы, не имеющие антагонистов, почти лишены значения как органы жевания. Поэтому подсчет должен быть не по количеству зубов, а по количеству пар артикулирующих зубов.  Указанная поправка весьма существенна и пользование этой поправкой дает совершенно иные цифры, чем определение жевательной эффективности без этой поправки. Пример—зубная формула: Без поправки жевательная эффективность составляет 50%, между тем при пользовании поправкой Н. И. Агапова жевательная эффективность равна 0, ибо больной не имеет ни одной пары антагонирующих зубов. И. М. Оксман предлагает следующие жевательные коэффициенты для утерянных зубов верхней и нижней челюстей.  И. М. Оксман считает необходимым, кроме функциональной ценности утерянных зубов, учитывать еще функциональное состояние оставшихся зубов. Функциональное состояние следует оценивать по подвижности зуба. Зубы с патологической подвижностью первой степени считаются нормальными, второй степени — как зубы, имеющие только 50% жевательной ценности, зубы с патологической подвижностью третьей степени, а также многокорневые зубы с острым периодонтитом считать как отсутствующие. Зубы, пораженные кариесом, которые могут быть запломбированы, следует считать полноценными. Пародонтограмма ао В.Ю. Курляндскому В. Ю. Курляндский предложил статический метод определения функционального состояния опорного аппарата зубов, который он назвал пародонтограммой. Пародонтограмма получается путем занесения сведений о каждом зубе и о выносливости его опорного аппарата в специальный чертеж условными обозначениями. 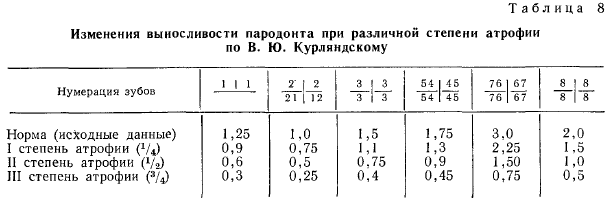 Чертеж состоит из пяти строк. В третью строку заносятся обозначения каждого зуба (зубная формула) арабскими цифрами. Два ряда клеток над зубной формулой предназначены для записи состояния опорного аппарата каждого зуба верхней челюсти, а два ряда клеток под зубной формулой — для записи состояния опорного аппарата зубов нижней челюсти. 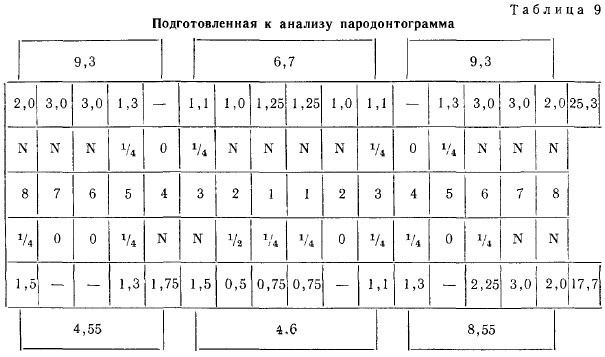 2. Обследование ВНЧС, жевательных мышц, КТ. 3. К08.1. Частичная вторичная адентия верхней челюсти 3 класс 2 подкласс по Кеннеди, К08.1. Частичная вторичная адентия нижней челюсти 2 класс 1 подкласс по Кеннеди. K05.3 Хронический генерализованный пародонтит средней степени тяжести. 4. 1) Имплантация на в/ч 1.4, 1.5, 1.6, 2.4, 2.6, 2.7 и н/ч 3.6, 4.6, 4.7 2) ЧСПП на в/ч и н/ч 3) Бюгельный протез на в/ч и н/ч 5.Клинико-лабораторные этапы изготовления ЧСПП: I клинический этап: получение оттисков (слепков). С протезируемой челюсти получают рабочий оттиск (слепок), с противоположной — прикусной с помощью стандартных оттискных (слепочных) ложек и альгинатных оттискных (слепочных) масс. Определение границ протеза. I лабораторный этап: отливаются модели из простого гипса. Изготовление восковых базисов с окклюзионными валиками II клинический этап: определение и фиксация центрального соотношения челюстей , определение цвета , формы , материала искусственных зубов , выбор фиксирующих элементов. II лабораторный этап: гипсование моделей в артикулятор , постановка искусственных зубов на восковой базисе , размещение в базисе фиксирующих элементов . III клинический этап: проверка постановки искусственных зубов на восковой базисе , проверка размещения фиксирующих элементов . III лабораторный этап: завершающее моделирования базиса , замена воска на пластмассу , обработка , полировка протеза. IV клинический этап: примерка , фиксация , коррекция частичного съемного пластиночного протеза. Советы , рекомендации по уходу за протезом Задача 19 Различают четыре степени патологической подвижности зубов (по Д.А. Энтину): I степень — подвижность по отношению к коронке соседнего зуба в щечно-язычном (небном) или вестибуло-оральном направлении не более чем на 1 мм; II степень — подвижность более 1 мм в тех же направлениях; появляется подвижность в небно-дистальном направлении; III степень — зуб подвижен во всех направлениях, в том числе и вертикальном, при отсутствии соседних зубов может быть наклонен. IV степень — присоединение вращательных движений зуба вокруг своей оси. При пародонтите легкой степени тяжести подвижности нет; при средней – I/II; при тяжелой – III/IV. Определение подвижности зубов – пародонтометрия. Подвижность зубов определяют с помощью пинцета или пальпаторно, приложив к зубу незначительное усилие в вестибулярном, оральном, медиальном, дистальном и вертикальном направлениях. Степень подвижности зубов связана с тяжестью и глубиной разрушения связочного аппарата зуба и характером течения воспалительного процесса в пародонте. Наиболее выражена подвижность зубов при вертикальной форме резорбции альвеолярной кости и обострении воспалительного процесса. Подвижность характеризуется направлением и степенью отклонения зуба от нормального положения. Дополнительные методы диагностики: снятие индексов (Грина-Вермильона), пародонтальный индекс, PMA, CPITN, проба Шиллера-Писарева; пробы – Шиллера-Писарева, по Кулаженко; микробиологическое исследование пародонтальных карманов; измерение глубины карманов, реография, полярография, фотоплетизмография, ОАК; ЭОД и термопробы всех оставшихся зубов. Заполнение одонтопародонтограммы. Частичное отсутствие зубов (К08.1) вследствие кариеса и его осложнений с топографией дефекта 3 класс по Кеннеди на верхней челюсти с потерей жевательной эффективности по Агапову 12 %; Сопутствующие стоматологические заболевания: хронический генерализованный пародонтит средней степени тяжести (подвижность зубов I/II степени, резорбция межальвеолярных перегородок до ½ высоты, гингивит катаральный средней степени – поражена маргинальная десна; имеются пародонтальные карманы); Варианты- имплантация в дефект или мостовидный протез . Клинико-лабораторные этапы изготовления штампованно-паянного мостовидного протеза с пластмассовой фасеткой при фиксированном прикусе: 1-й клинический этап (1-е посещение больного). 1. Обследование больного, постановка диагноза, составление и утверждение плана ортопедического лечения. 2. Получение рабочего и вспомогательного оттисков из альгинатных материалов. 3. Выбор цвета пластмассы для облицовки промежуточной части протеза. 1-й лабораторный этап. 4. Отливка гипсовых моделей. 5. Изготовление штампованных коронок на опорные зубы. 2-й клинический этап (2-е посещение больного). 6. Припасовка штампованных коронок на опорные зубы. 7. Получение рабочего оттиска из альгинатного материала, снятого вместе с коронками. 2-й лабораторный этап. 8. Отливка гипсовой модели вместе с коронками, загипсовка моделей в окклюдатор. 9. Моделирование из воска промежуточной части мостовидного протеза. 10. Литье из металла промежуточной части мостовидного протеза. 11. Припасовка на модели промежуточной части мостовидного протеза. 12. Пайка штампованных коронок опорных зубов и литой промежуточной части мостовидного протеза. 13. Обработка протеза – отбеливание и шлифовка. 3-й клинический этап (3-е посещение больного). 14. Припасовка протеза в полости рта. 3-й лабораторный этап. 15. Полировка протеза. 16. Нанесение МЗП. 17. Моделирование из воска облицовки промежуточной части протеза. 18. Замена воска фасетки на пластмассу (загипсовка восковой композиции протеза в малую кювету, вытравливание воска, подготовка базисной пластмассы, внесение в кювету, прессование в бюгель с выжиманием избытков пластмассы, полимеризация – варка пластмассы). 19. Обработка пластмассовой части протеза – шлифовка и полировка. 4-й клинический этап (4-е посещение больного). 20. Проверка протеза в полости рта. 21. Фиксация протеза на опорные зубы. Задача 20 Аускультация ВНЧС: При аускультации отмечают наличие шумовых симптомов (крепитация, хруст, щелканье, трение суставных поверхностей и т. п.). В настоящее время для выявления звуковых феноменов (крепитация, щелканье, хруст и т. п.) при патологии суставов, в том числе височно-нижнечелюстного, используют метод аускультации с помощью фонендоскопа или стетоскопа. С целью улучшения эффективности диагностики патологических звуковых феноменов в области суставов используется электронный фонендоскоп-стетоскоп. При использовании электронного стетофонендоскопа представляется возможность детектировать звуковые сигналы мелких амплитуд, усиливать их и осуществлять частотную селекцию, что обеспечивает диагностику заболеваний суставов на ранней стадии. Акустическую головку устанавливают в области перед козелком уха. Выслушивают. Просят пациента осуществлять движения НЧ вниз, вправо, влево и т.д. Пальпация ВНЧС: дистальную поверхность суставной головки пальпируют при опускании НЧ. Если открывание рта ограничено, то заднюю поверхность можно пропальпировать через наружный слуховой проход. Если амплитуда движений в суставе большая, то определяют симметрию и асимметрию движений в обеих головках. Наблюдают за центральной резцовой линией во время движения, выясняют положения головок в разные фазы открывания рта. Пальпацию ВНЧС проводят через кожу впереди козелка уха или через переднюю стенку наружного слухового прохода при смыкании челюстей в положении центральной окклюзии, а также во время движения нижней челюсти. При этом устанавливают кончики указательных пальцев на переднюю стенку наружных слуховых проходов, определяют выраженность и момент возникновения суставного шума. Болезненная пальпация ВНЧС перед козелком уха свидетельствует об изменениях в области латерального полюса головки, дистракции ВНЧС или о травме его капсулы при боковом смещении нижней челюсти в ту же сторону. Болезненная пальпация передней стенки наружного слухового прохода обусловлена дистальным смещением суставной головки или травмой биламинарной зоны, растяжением заднего отдела капсулы сустава. Рентгелогическое исследование: КТ суставов (ВНЧС), ТРГ (в боковой), ЭОД всех оставшихся зубов, термопробы всех зубов; гнатодинамометрия, мастикоциодинамометрия, миотонометрия, миография, аксиография, реоартрография, реопародонтография, полярография; исследование ротовой жидкости, микробиологические анализы, ОАК.Интраоральный снимок (прицельный) зуба 2.7 – удаление или сохранение. частичное отсутствие зубов (К08.1) вследствие кариеса и его осложнений с топографией дефекта на верхней челюсти 2 класс 1 подкласс по Кеннеди, на нижней челюсти 1 класс по кеннеди с потерей жевательной активности 72%;Дисфункция ВНЧС (К07.6) 4. ЧСПП. - Профессиональная гигиена полости рта. -Санация полости рта: удаление корней зубов 1.4, снятие моста 2.4-2.7. 2.4, 2.7-прицельные снимки(удаление или перелечивание с покрытием коронками) Варианты лечения: Имплантация в местах отсутствующих зубов; ЧСПП или бюгельные 5. Клинико-лабораторные этапы изготовления бюгельных протезов с опорно-удерживающими кламмерами 1-й клинический этап. 1. Обследование больного, постановка диагноза, составление и утверждение плана ортопедического лечения. 2. Получение оттисков: рабочего двухслойным методом из силиконового материала и вспомогательного из альгинатного материала. 3. Выбор гарнитура искусственных зубов (размер, форма, цвет). 1-й лабораторный этап. 4. Отливка гипсовых моделей. 5. Изготовление прикусных валиков. 2-й клинический этап. 6. Определение и фиксация положения центральной окклюзии 2-й лабораторный этап. 7. Загипсовка моделей в окклюдатор. 8. Подготовка модели к дублированию. 9. Дублирование – изготовление модели из огнеупорного гипса. 10. Изучение моделей в параллелометре (параллелометрия) и нанесение на модель рисунка каркаса бюгельного протеза (параллелография). 11. Моделирование на огнеупорной модели из воска каркаса бюгель-ого протеза с опорно-удерживающими кламмерами. 12. Отливка каркаса бюгельного протеза с опорно-удерживающими кламмерами (установка литниковой системы, формовка в опоку, литье). 13. Шлифовка и полировка каркаса бюгельного протеза. 3-й клинический этап. 14. Припасовка в полости рта каркаса бюгельного протеза с опорно-удерживающими кламмерами 3-й лабораторный этап. 15. Моделировка воскового базиса и постановка искусственных зубов. 4-й клинический этап. 16. Проверка постановки искусственных зубов. 4-й лабораторный этап. 18. Замена воска базиса на пластмассу (загипсовка восковой композиции протеза в кювету, вытравливание воска, подготовка базисной пластмассы, внесение в кювету, прессование в бюгель с выжиманием избытков пластмассы, полимеризация – варка пластмассы). 19. Окончательная обработка протеза – шлифовка и полировка. 5-й клинический этап. 20. Припасовка и сдача протеза в полости рта. 6-й и последующие клинические этапы (если необходимо). 21. Контроль привыкания к протезу и его коррекция. |
