Ссс1. 1. Гипертоническая болезнь. Определение. Факторы, способствующие развитию болезни. Клинико патогенетические формы. Классификация. Патоморфология. Клиника. Диагностика. Течение и исходы, профилактика
 Скачать 1.22 Mb. Скачать 1.22 Mb.
|
|
Механизмы боли при ИБС Дисбаланс между О2 потребности и О2 доставки ↓ Ишемия ↓ анаэробный тип окисления (глюкоза расподается до лактата) ↓ ↓ внутриклеточной pH ↓ нарушение функции мембран кардиомиоцитов ↓ ↓ внутриклеточной К+ ↑ внутриклеточной Na+ ↓ Нарушение диастолической функции ↓ Нарушение систолической функции ↓ Боли 4. Атеросклероз. Факторы риска. Концепция атерогенеза. Липопротеины крови и их роль в развитии атеросклеоза. Морфологические изменения в сосудах. Понятие «ранимой бляшки». Стадии атеросклероза. Определение Патологический процесс,проводящий к изменению стенки артерий в результате накопления липидов,образования фиброзной ткани и формирования бляшки,сужающей просвет сосуда. Клинически он проявляется общими и/или местными расстройствами кровообращения,часть из которых выделена в отдельные нозологические формы. Локализации,часто в; Аорте Бедренных Подколенных Большеберцовых Венечных Внутренней и наружной сонных артериях Артериях мозга Липиды крови Холестерин + триглицериды + белки= липопротеины(ЛП) Степень их участия в атерогенезе зависит от размеров ЛП. ЛП высокой плотности (ЛПВП)-размер: 5-12 нм Легко проникают в стенку артерий и так же легко её покидают, не участвуя, таким образом , в атерогенезе. ЛП низкой плотности(ЛПНП) - размер:18-25 нм, ЛП промежуточной плотности(ЛППП)-размер: 25-35 нм и небольшая часть ЛП очень низкой плотности(ЛПОНП)-размер: около 50 нм. Дастаточно малы для того, чтобы проникнуть в стенку артерий. После окисления эти ЛП легко задерживаются в стенке артерий. Хиломикроны(75-1200нм) и ЛПОНП значительных размеров (80 нм)-крупные по размеру ЛП слишком велики для того, чтобы проникнуть в артерии, и поэтому не считаются атерогенными. Чем больше содержание холестерина ЛПНП, тем выше риск развития ИБС. Чем выше содержание в крови холестерина ЛПВП, тем ниже риск развития ИБС. Атерогенез Поражение стенки сосуда развивается постадийно : 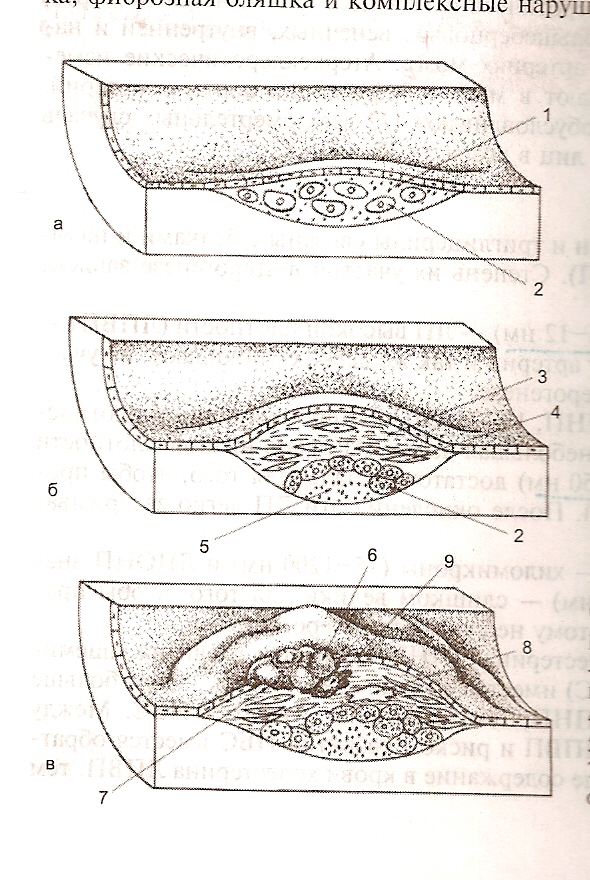 А. Жировая полоска С момента рождения человека в сосудах можно обнаружить пятна желтоватой окраски размером 1-2 мм.Эти пятна ,представляющий собой отложения липидов,с течением времени увеличиваются и сливаются друг с другом.Гладкомышечные клетки и макрофаги появляются во внутренней оболочке артерий ,макрофаги накапливают липиды и превращаются в пенистые клетки. Б. Фиброзная бляшка Распологается во внутренней оболочке артерий и растёт эксцентрично,со временем уменьшая просвет сосуда.Фиброзная бляшка имеет плотную капсулу ,состоящую из клеток эндотелия,гладкомышечных клеток,Т-лимфоцитов,пенистых клеток(макрофагов),фиброзной ткани и мягкое ядро,содержащее эфиры и кристаллы холестерина.Холестерин образуется не за счёт локального синтеза, а поступает из крови. В. Комплексные нарушения. Уменьшение толщины капсулы фиброзной бляшки менее 65 мкм и нарушении её целостности-возникновении трещин ,язв ,разрывов.Этому способствуют следующие факторы: Увеличение зоны атероматоза более чем на 30-40% от общего обьёма фиброзной бляшки(за счёт накопления холестерина). Инфильтрация поверхности фиброзной бляшки макрофагами(более 15% поверхности бляшки),проводящая к асептическому воспалению. Воздействие металлопротеаз ,продуцируемых макрофагами и вызывающих деструкцию коллагена,эластина и гликопротеинов. Высокое содержание окисленных ЛПНП,вызывающих продукцию медиаторов воспаления и стимуляцию адгезии моноцитов. Патогенез атеросклероза Липидная гипотеза Остатки ЛП ,богатых триглицеридами ,захватываются макрофагами ,что приводит к формированию ранних проявлений атеросклеротического процесса(стадия липидных полосок).Длительное пребывание ЛП в эндотелии сопровождается повреждением этих клеток,что в свою очередь,приводит к отложению липидов во внеклеточном пространстве.Повреждение эндотелия и дальнейшее прогоессирование атеросклеротических изменений способствуют образованию фиброзной бляшки. Повреждение эндотелия Гипотеза хронического повреждения эндотелия базируется на том,что ряд таких факторов ,как изменённый кровоток ,увелечение концентрации холестерина ЛПНП ,токсические и инфекционные агенты(вирусы,бактерии,хламидии),высокое содержание гомоцистеина могут приводить к повреждению поверхности внутренней оболочки артерии.Это ведет к развитию хронического воспаления с вовлечением макрофагов,Т-лимфоцитов,тромбоцитов и гладкомышечных клеток. Моноклональная гипотеза В основе атерогенеза находится мутация одного из многих генов,регулирующих клеточный цикл ,что и приводит к пролиферации гладкомышечных клеток сосудистой стенки.Изменённые гладкомышечные клетки запускают атеросклеротический процесс. Типы гиперлидемий Тип I характеризуется очень высоким содержанием триглицеридов из-за увеличения концентрации хломикронов. Тип Iахарактеризуется высоким содержанием холестерина ЛПНП. Тип IIбвысокая концентрация триглицеридов и холестерина из-за увеличения содержания ЛПНП и ЛПОНП. Тип III возникает из-за накопления фрагментов хиломикронов и ЛПНП.В сыворотке крови увелечено содержание холестерина и триглицеридов. Тип IVхарактеризуется увеличением содержания триглицеридов,нормальным уровнем холестерина и увеличением концентрации ЛПОНП. Тип V отличает увеличение преимушественно концентрации триглицеридов и холестерина. 5. Стенокардия. Определение. Классификация ВОЗ. Функциональные классы. Этиология. Патогенез. Панатомия. Клинические проявления. Диагностика. Нестабильная стенокардия. Критерии диагноза. Стенокардия (Грудная Жаба) заболевание, симптомами которого являются приступы внезапной боли в груди вследствие острого недостатка кровоснабжения миокарда клиническая форма ишемической болезни сердца. Классификация ВОЗ Стенокардия напряжения впервые возникшая стенокардия напряжения (в течение ближайших 4 недель) стабильная стенокардия напряжения (функциональный класс от I до IV) прогрессирующая стенокардия напряжения (нестабильная) Спонтанная стенокардия (стенокардия покоя, стенокардия Принцметала, вариантная стенокардия) Функциональные классы стабильной стенокардии напряжения по канадской классификации: 1 ФК – <<обычная физическая нагрузка не вызывает приступа стенокардии>>. Боли не возникают при ходьбе или подьёме по лестнице. Приступы появляются при сильном, быстром или продолжительном напряжении в работе. 2 ФК – <<лёгкое ограничение обычной активности>>. Боли возникают при ходьбе или быстром подьёме по лестнице, ходьбе в гору, ходьбе или подьёме по лестнице после еды, в холод, против ветра и при эмоциональном стрессе. Ходьба на расстояние более 100-200 м по равной местности или подьёме более 1 лестничного пролёта по лестнице нормальным шагом и в нормальных условиях вызывают развитие болей. 3 ФК – <<значительное ограничение обычной физической активности>>. Ходьба по равной местности или подьём на 1 лестничный пролёт лестницы нормальным шагом и в нормальных условиях провоцируют возникновение приступа стенокардии. 4 ФК – <<невозможность любой физической нагрузки без дискомфорта>>. Возникновение приступов возможно в покое. Этиология Выделяют 2 фактора: 1)Потребность миокарда в кислороде; 2)Снабжение кислородом (или приток кислорода). Стенокардия возникает когда коронарный кровоток не может восполнить потребность миокарда в кислороде. Недостаточная доставка кислорода, при сужении просвета венечных артерий возникает ишемия миокарда которая клнически проявляется болью за грудиной. Причина нарушения коронарного кровотока, снижения его возможностей, в большинстве случаев связана с органическим поражением венечных артерий: чаще всего (92%) атеросклероз; реже васкулиты: ревматические, сифилитические, при коллагенозах (узелковый периартериит); иногда функциональные нарушения гемодинамики: артериальные пороки сердца, стенокардия при тиреотоксикозе; в редких случаях стенокардия возможна при ГБ. Патогенез ↑физической нагрузке →↑потребности миокардия в кислороде ↓ атеросклероз Ишемия миокарда ↓ ↓ Сужение венечных Страдают субэндокардялного слои артерии ↓ Нарушения сохратительной функции соответствующего участка сердечной мышцы ↓ Изменения биохимических и электрических процессов в сердечной мышцы ↓ Продольжаться ↓ Обратимыми и необратимыми ( некроз миокарда т.е инфаркт) Панатомия В результате увеличения потребности миокарда в кислороде при физической нагрузке и не возможности его полноценного обеспечения кровью из-за сужения венечных артерий возникает ишемия миокарда. При этом в первую очередь страдают слои миокарда, расположенные под эндокардом. В результате ишемии развиваются нарушения сократительной функции соответствуюшего участка сердечной мышцы. Возникают изменения биохимических и электрических процессов в сердечной мышце. При отсутствии достаточного количества кислорода клетки переходят на анаэробный тип окисления. Кроме того, нарушается функция мембран кардиомиоцитов. В зависимости от продолжительности ишемии миокарда изменения могут быть обратимыми или необратимыми (некроз миокарда - инфаркт). Клинические проявления Локализация боли – загрудинная Условия возникновения боли – физическая нагрузка, сильные эмоции, обильной приём пищи, холод, ходьба против ветра, курение. Продолжительность боли составляет от 1 до 15 мин, причём она имеет нарастающий характер (<<крещендо>>). Если боль продолжается более 15 мин, следует предположить развитие инфаркта миокарда. Условия прекращения боли – прекращение физической нагрузки, прием нитроглицерина. Характер боли при стенокардии (сжимающая, давящая, распираюшая) Иррадиация боли – имеет иррадиация (распространение) боли как в левые, так и в правые отделы грудной клетки и шеи. Классические иррадиация – в левую руку, нижнюю челюсть. Сопутствующие симптомы – тошнота, рвота, повышенная потливость, быстрая утомляемость, одышка, сердцебиение, повышение (иногда снижение) артериального давления (АД). Диагностика С диагностической точки зрения удобна классификация болей в грудной клетке Американской коллегии кардиологов/Американской ассоциации сердца (2003). 1) Типичная стенокардия: загрудинная боль или дискомфорт характерного качества и продолжительности; боль возникает при физической нагрузке или эмоциональном стрессе; боль проходит в покое или после приёма нитроглицерина. 2) Атипичная стенокардия: два из вышеперечисленных признаков. 3) Несердечная боль: один или ни одного из вышеперечисленных признаков. В типичных случаях стабильную стенокардию напряжения диагностируют на основании : а) детального сбора анамнеза, б) подробного физического обследования пациента, в) записи ЭКГ в состоянии покоя и последующего критического анализа полученных данных. Считают, что эти виды обследования (анамнез, осмотр, аускультация, ЭКГ) достаточны для диагностики стенокардии напряжения при её классическом проявлении в 75% случаев. При сомнениях в диагнозе последовательно проводят суточное мониторирование ЭКГ, нагрузочные пробы, cтpecc-ЭхоКГ, при наличии соответствующих условий - сцинтиграфию миокарда. На заключительном этапе диагностики необходима коронарная ангиография. Физические данные Во время приступа стенокардии у больных обнаруживают бледность кожных покровов, обездвиженность (пациенты замирают в одном положении, поскольку любое движение усиливает боль), потливость, тахикардию, повышение АД. Могут выслушиваться экстрасистолы, «ритм галопа», систолический шум, возникающий из-за недостаточности митрального клапана в результате дисфункции сосочковых мышц. Инструментальные исследования ЭКГ - измененин при ишемии миокарда (вовремя приступа стенокардии) представлены нарушениями реполнризации в виде изменения зубцов Т и смещения сегмента STвверх (субэндокардиальная ишемия) или вниз от изолинии (трансмуральная ишемия) либо нарушениями ритма сердца. Суточное мониторирование ЭКГ (запись ЭКГ в течение суток с последующим анализом с помощью компьютерных программ) позволяет выявить наличие болевых и безболевых эпизодов ишемии миокарда в привычных для больных условиях, а также возможные нарушения ритма сердца на протяжении суток. Нагрузочные пробы. Суть метода состоит в ступенчатом дозированном увеличении физической нагрузки с одновременной регистрацией ЭКГ и АД. При физической нагрузке потребность миокарда в кислороде увеличивается вследствие учашения ритма сердца, однако из-за сужения сосуда увеличение кровотока невозможно, поэтому возникают сначала характерные изменения на ЭКГ, а затем и типичный болевой приступ. Для того чтобы сделать заключение о положительной нагрузочной пробе (при велоэргометрии), Т.е. подтвердить наличие ИБС, применяют следующие критерии Воспроизведение типичной для приступа боли без изменения сегмента ST ЭКГ: смещение сегмента STболее 1 мм в любом отведении (кроме V1-V2 - там более 2 мм) или депрессия более 1 мм, длящаяся 80 мсек от точки J*, медленная косовосходящая депрессия сегмента STв точке J + 80 мсек более 2 мм. Комбинация этих признаков. * Точка J - место соединения конечной части комплекса QRS с сегментом ST. Cтpecc-ЭхоКГ Коронарная ангиография Сцинтиграфия миокардаъ Нестабилъная стенокардия Острая ишемия миокарда, тяжесть и продолжительность которой недостаточны для развития некроза миокарда. На ЭКГ подъём сегмента STтакже не регистрируется. Выброс в кровоток маркёров некроза миокарда не происходит ввиду отсутствия некроза как такового. К нестабильной стенокардии относят несколько клинических ситуаций. Впервые возникшая стенокардия напряжения - стенокардия ранее не наблюдалась, но в течение последних 2 мес пациент стал замечать проявления, соответствуюшие III или 'У функциональному классу стенокардии, что значительно ограничивает физическую активность. Прогрессируюшая стенокардия - стенокардия имелась ранее, но в последние 2 мес функциональный класс увеличился дО III и более, приступы стали чаще или сильнее либо продолжительнее по времени. Дополнительно к нестабильной относят стенокардию, которая стала возникать впервые в покое, и стенокардию, которая стала возникать впервые в ночное время. 6. Инфаркт миокарда. Понятие об остром коронарной синдроме. Острый коронарный синдром. Этиология. Морфология. Механизмы развития ишемии. Классификация. Клинические формы. Патогенетические особенности трансмурального и нетрансмурального инфаркта. ЭКГ и лабораторная диагностика. Понятие об остром коронарной синдроме. ОКС- включает в себя (особенно на первом этапе диагнотического поиска) понятия инфаркт миокарда и нестабильная стенокардия. Острый коронарный синдром. ОКС-Любая группа клинических симптомов, позволяющая подозревать у больного инфаркт миокарда и нестабильную стенокардию. Этиология атеросклероз (АС) – до 90% случаев; вазоспазм; образование преходящих тромбоцитарных агрегатов в коронарных артериях, что приводит к нарушению микроциркуляции. Морфология Выделяют на 4 периода: острейший- от момента развития критической ишемии до возникновения первых гистологических признаков некроза( длительность от 30 минут до нескольких часов) острый- формирование участка некроза и миомаляция( от 2 до 10 дней) подострый- полное замещение некротических масс грануляционной тканью и завершение начальных процессов формирования рубца( до 4-8-й недели заболевания) постинфарктный период- происходит консолидация рубца и адаптация миокарда к новым условиям (2-6 мес) |
