Практика ак. Акушерские исследования методы обследования беременных и рожениц
 Скачать 5.34 Mb. Скачать 5.34 Mb.
|
|
Прямой размер выхода таза - это расстояние между серединой нижнего края лонного сочленения и верхушкой копчика. При обследовании беременная лежит на спине с разведенными и полусогнутыми в тазобедренных и коленных суставах ногами. Измерение проводят тазомером. Этот размер, равный 11 см, больше истинного на 1,5 см за счет толщины мягких тканей. Поэтому, надо из полученной цифры 11 см вычесть 1,5 см, получим прямой размер выхода из полости малого таза, который равен 9,5 см. Поперечный размер выхода таза - это расстояние между внутренними поверхностями седалищных бугров. Измерение проводят специальным тазомером или сантиметровой лентой, которые прикладывают не непосредственно к седалищным буграм, а к тканям, покрывающим их; поэтому к полученным размерам 9-9,5 см необходимо прибавить 1,5-2 см (толщина мягких тканей). В норме поперечный размер равен 11 см. Он определяется в положении беременной на спине, ноги она максимально прижимает к животу. Косые размеры таза приходится измерять при кососуженных тазах. Для выявления асимметрии таза измеряют следующие косые размеры: расстояние от передневерхней ости одной стороны до задневерхней ости другой стороны (21 см); от середины верхнего края симфиза до правой и левой задневерхних остей (17,5 см) и от надкрестовой ямки до правой и левой передневерхних остей (18 см). Косые размеры одной стороны сравнивают с соответствующими косыми размерами другой. При нормальном строении таза величина парных косых размеров одинакова. Разница, превышающая 1 см, указывает на асимметрию таза. Боковые размеры таза – расстояние между передневерхней и задневерхней остями подвздошных костей одной и той же стороны (14 см), измеряют его тазомером. Боковые размеры должны быть симметричными и не менее 14 см. При боковой конъюгате 12,5 см роды невозможны. Угол наклонения таза - это угол между плоскостью входа в таз и плоскостью горизонта. В положении беременной стоя он равен 45-50? . Определяют с помощью специального прибора - тазоугломера. Во второй половине беременности и в родах при пальпации определяют головку, спинку и мелкие части (конечности) плода. Чем больше срок беременности, тем ясней пальпация частей плода. Приемы наружного акушерского исследования (Леопольда-Левицкого) – это последовательно проводимая пальпация матки, состоящая из ряда определенных приемов. Обследуемая находится в положении на спине. Врач сидит справа от нее лицом к ней. Первый прием наружного акушерского исследования. Первым приемом определяют высоту стояния дна матки, его форму и часть плода, располагающуюся в дне матки. Для этого акушер ладонные поверхности обеих рук располагает на матке таким образом, чтобы они охватывали ее дно. Второй прием наружного акушерского исследования. Вторым приемом определяют положение плода в матке, позицию и вид плода. Акушер постепенно опускает руки со дна матки на правую и левую ее стороны и, осторожно надавливая ладонями и пальцами рук на боковые поверхности матки, определяет с одной стороны спинку плода по ее широкой поверхности, с другой – мелкие части плода (ручки, ножки). Этот прием позволяет определить тонус матки и ее возбудимость, прощупать круглые связки матки, их толщину, болезненность и расположение. Третий прием наружного акушерского исследования. Третий прием служит для определения предлежащей части плода. Третьим приемом можно определить подвижность головки. Для этого одной рукой охватывают предлежащую часть и определяют, головка это или тазовый конец, симптом баллотирования головки плода. Четвертый прием наружного акушерского исследования. Этот прием, являющийся дополнением и продолжением третьего, позволяет определить не только характер предлежащей части, но и местонахождение головки по отношению к входу в малый таз. Для выполнения этого приема акушер становится лицом к ногам обследуемой, кладет руки по обеим сторонам нижнего отдела матки таким образом, чтобы пальцы обеих рук как бы сходились друг с другом над плоскостью входа в малый таз, и пальпирует предлежащую часть. При исследовании в конце беременности и во время родов этим приемом определяют отношение предлежащей части к плоскостям таза. Во время родов важно выяснить, в какой плоскости таза головка находится своей наибольшей окружностью или большим сегментом. Большой сегмент головки – это наибольшая ее часть, которая проходит через вход в таз при данном предлежании. При затылочном предлежании головки граница большого ее сегмента будет проходить по линии малого косого размера, при передне-головном предлежании – по линии прямого ее размера, при лобном предлежании – по линии большого косого размера, при лицевом предлежании – по линии вертикального размера. Малым сегментом головки называют любую часть головки, расположенную ниже большого сегмента. О степени вставления головки большим или малым сегментом судят по данным пальпации. При четвертом наружном приеме пальцы продвигают вглубь и скользят ими по головке вверх. Если при этом кисти рук сходятся, головка стоит большим сегментом во входе в таз или опустилась глубже, если пальцы расходятся - головка находится во входе малым сегментом. Если головка в полости таза, она наружными приемами не определяется. Сердечные тоны плода выслушивают стетоскопом, начиная со второй половины беременности, в виде ритмичных, ясных ударов, повторяющихся 120-160 раз в минуту. При головных предлежаниях сердцебиение лучше всего прослушивается ниже пупка. При тазовых предлежаниях – выше пупка. М.С. Малиновский предложил следующие правила для выслушивания сердцебиения плода: - при затылочном предлежании – вблизи головки ниже пупка на той стороне, куда обращена спинка, при задних видах – сбоку живота по передней подмышечной линии, - при лицевом предлежании – ниже пупка с той стороны, где находится грудка (при первой позиции – справа, при второй – слева), - при поперечном положении – около пупка, ближе к головке, - при предлежании тазовым концом – выше пупка, вблизи головки, на той стороне, куда обращена спинка плода. Изучение сердцебиения плода в динамике проводят с помощью мониторинга и УЗИ. ВНУТРЕННЕЕ (ВЛАГАЛИЩНОЕ) ИССЛЕДОВАНИЕ Внутреннее акушерское исследование выполняют одной рукой (двумя пальцами, указательным и средним, четырьмя – полурукой, всей рукой). Внутреннее исследование позволяет определить предлежащую часть, состояние родовых путей, наблюдать динамику раскрытия шейки матки во время родов, механизм вставления и продвижения предлежащей части и др. У рожениц влагалищное исследование производят при поступлении в родовспомогательное учреждение, и после излития околоплодных вод. В дальнейшем влагалищное исследование производят только по показаниям. Такой порядок позволяет своевременно выявить осложнения течения родов и оказать помощь. Влагалищное исследование беременных и рожениц является серьезным вмешательством, которое должны выполнять с соблюдением всех правил асептики и антисептики. Внутреннее исследование начинают с осмотра наружных половых органов (оволосение, развитие, отек вульвы, варикозное расширение вен), промежности (ее высота, ригидность, наличие рубцов) и преддверья влагалища. Во влагалище вводят фаланги среднего и указательного пальцев и производят его обследование (ширина просвета и длина, складчатость и растяжимость стенок влагалища, наличие рубцов, опухолей, перегородок и других патологических состояний). Затем находят шейку матки и определяют ее форму, величину, консистенцию, степень зрелости, укорочение, размягчение, расположение по продольной оси таза, проходимость зева для пальца. При исследовании в родах определяют степень сглаженности шейки (сохранена, укорочена, сглажена), степень раскрытия зева в сантиметрах, состояние краев зева (мягкие или плотные, толстые или тонкие). У рожениц при влагалищном исследовании выясняют состояние плодного пузыря (целостность, нарушение целостности, степень напряжения, количество передних вод). Определяют предлежащую часть (ягодицы, головка, ножки), где они находятся (над входом в малый таз, во входе малым или большим сегментом, в полости, в выходе таза). Опознавательными пунктами на головке являются швы, роднички, на тазовом конце - крестец и копчик. Пальпация внутренней поверхности стенок таза позволяет выявить деформацию его костей, экзостозы и судить о емкости таза. В конце исследования, если предлежащая часть стоит высоко, измеряют диагональную конъюгату (conjugata diagonalis), расстояние между мысом (promontorium) и нижним краем симфиза (в норме – 13см). Для этого пальцами, введенными во влагалище, стараются достичь мыса и концом среднего пальца касаются его, указательный палец свободной руки подводят под нижний край симфиза и отмечают на руке то место, которое непосредственно соприкасается с нижним краем лонной дуги. Затем выводят из влагалища пальцы, обмывают их. Ассистент измеряет на руке отмеченное расстояние сантиметровой лентой или тазомером. По размерам диагональной конъюгаты можно судить о размерах истинной конъюгаты. Если индекс Соловьева (0,1 от окружности Соловьева) до 1,4 см, то из размера диагональной конъюгаты вычитают 1,5 см, а если больше 1,4 см, то вычитают 2 см. Определение положения головки плода во время родов При первой степени разгибания головки (передне-головное вставление) окружность, которой головка будет проходить через полость малого таза, соответствует прямому ее размеру. Эта окружность является большим сегментом при переднеголовном вставлении. При второй степени разгибания (лобное вставление) наибольшей окружности головки соответствует большой косой размер. Эта окружность является большим сегментом головки при лобном ее вставлении. При третьей степени разгибания головки (лицевое вставление) наибольшей является окружность, соответствующая "вертикальному" размеру. Эта окружность соответствует большому сегменту головки при лицевом ее вставлении. Определение степени вставления головки плода во время родов В основе определения высоты стояния головки при влагалищном исследовании лежит возможность определения отношения нижнего полюса головки к linea interspinalis. Головка над входом в малый таз: при осторожном надавливании пальцем вверх головка отодвигается и вновь возвращается в первоначальное положение. Пальпации доступна вся передняя поверхность крестца и задняя поверхность лобкового симфиза. Головка малым сегментом во входе в малый таз: нижний полюс головки определяется на 3-4 см выше linea interspinalis или на ее уровне, крестцовая впадина свободна на 2/3. Задняя поверхность лобкового симфиза пальпируется в нижнем и среднем отделах. Головка в полости малого таза: нижний полюс головки на 4-6 см ниже linea interspinalis, седалищные ости не определяются, почти вся крестцовая впадина выполнена головкой. Задняя поверхность лобкового симфиза пальпации не доступна. Головка на тазовом дне: головка выполняет всю крестцовую впадину, включая и область копчика, прощупываются лишь мягкие ткани; внутренние поверхности костных опознавательных пунктов труднодоступны для исследования. 3. Измерение таза, индекса Соловьева, ромба Михаэлиса Исследование таза беременной. Крестцовый ромб ( ромб Михаэлиса ). В акушерстве исследование таза очень важно, так как строение и размеры таза имеют решающее значение для течения и исхода родов. Наличие нормального таза является одним из главных условий правильного течения родов. Отклонения в строении таза, особенно уменьшение его размеров, затрудняют течение родов или представляют неопреодолимые препятствия для них Исследование таза производят путем осмотра, ощупывания и измерения. При осмотре обращают внимание на всю область таза, но особое значение придают крестцовому ромбу (ромб Михаэлиса), форма которого в совокупности с другими данными позволяет судить о строении таза (рис. 4.10) Рис. 4.10. Крестцовый ромб ( ромб Михаэлиса ). Крестцовый ромб представляет собой площадку на задней поверхности крестца: верхний угол ромба составляет углубление между остистым отростком V поясничного позвонка и началом среднего крестцового гребня; боковые углы соответствуют задневерхним остяк подвздошных костей, нижний — верхушке крест ца. При исследовании большого таза производя пальпацию остей и гребней подвздошных костей симфиза и вертелов бедренных костей. Измерение таза имеет наиболее важно значение из всех методов исследования таза. Зная размеры таза, можно судить о течении родов, о возможных осложнениях при них, о допустимости самопроизвольных родов при данной форме и размерах таза. Большинство внутренних размеров таз недоступны для измерения, поэтому обычно измеряют наружные размеры таза и по ним приблизи тельно судят о величине и форме малого таза. Измерение таза производят специальным инструментом — тазомером. Тазомер имеет форм циркуля, снабженного шкалой, на которой нанесены сантиметровые и полусантиметровые деле ния. На концах ветвей тазомера имеются пуговких прикладывают к местам, расстояние межд которыми подлежит измерению. Для измерения поперечного размера выхода таза сконструирован тазомер с перекрещивающимися ветвями. При измерении таза женщина лежит на спине с обнаженным животом, ноги вытянуты и сдвинуты вместе. Врач становится справа от беременной лицом к ней. Ветви тазомера берут в руки таким образом, чтобы большие и указательные пальцы держали пуговки. Шкала с делениями обращена кверху. Указательными пальцами прощупывают пункты, расстояние между которыми измеряют, прижимая к ним пуговки раздвинуть ветвей тазомера, и отмечают по шкале величину искомого размера. Источник: http://meduniver.com/Medical/Akusherstvo/108.html MedUniver Измерение размеров таза. Поперечные размеры таза. Distantia spinarum. Distantia cristarum. Distantia trochanterica. Обычно измеряют четыре размера таза: три поперечных и один прямой. Рис.4.11a. Измерение поперечных размеров таза. Distantia spinarum. 1. Distantia spinarum — расстояние между передневерхними остями подвздошных костей. Пуговки тазомера прижимают к наружным краям пере, неверхних остей. Размер этот обычно равняется 25—26 см (рис. 4.11, а). Рис.4.11б. Измерение поперечных размеров таза. Distantia cristarum. 2. Distantia cristarum — расстояние между наиболее отдаленными точками гребней подвздошных костей. После измерения distantia spinarum пуговки тазомера передвигают с остей по наружному краю гребня подвздошных гостей до тех пор, пока не определят наибольшее расстояние; это расстояние и есть distantia cristarum; оно в среднем равняется 28—29 см (рис. 4.11, б) Рис.4.11в. Измерение поперечных размеров таза. Distantia trochanterica. 3. Distantia trochanterica — расстояние между большими вертелами бедренных костей Отыскивают наиболее выдающиеся точки больших вертелов и прижимают к ним пуговки тазомера. Этот размер равен 31—32 см (рис.4 11, в) Имеет значение также соотношение между поперечными размерами. Например, в норме разница между ними равна 3 см; разница менее 3 см указывает на отклонение от нормы в строении таза. Источник: http://meduniver.com/Medical/Akusherstvo/109.html MedUniver 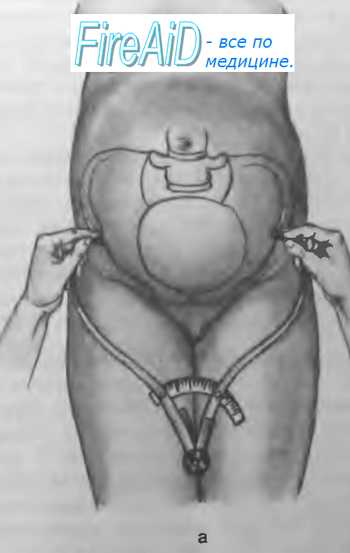 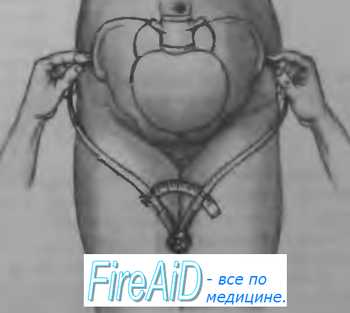  Прямой размер таза. Conjugatа externa. Наружная конъюгата. Размеры наружной конъюгаты в норме. Conjugatа externa — наружная конъюгата, т.е. прямой размер таза. Рис 4.12 Измерение наружной конъюгаты (conjugata externa) Женшину укладывают на бок, нижележащую ногу сгибают в тазобедренном и коленном суставах вышележащую вытягивают. Пуговку одной ветви тазомера устанавливают на середине верхненаружного края симфиза, другой конец прижимают к надкрестцовой ямке, которая находится между остистым отростком V поясничного позвонка и началом среднего крестцового гребня (надкрестцовая ямка совпадает с верхним углом крестцового ромба). Верхненаружный край симфиза определяется легко; для уточнения расположения надкрестцовой ямки скользят пальцами по остистым отросткам поясничных позвонков по направлению к крестцу; ямка легко определяется осязанием под выступом остистого отростка последнего поясничного позвонка. Наружная конъюгата в норме равна 20—21 см (рис. 4.12). Источник: http://meduniver.com/Medical/Akusherstvo/110.html MedUniver 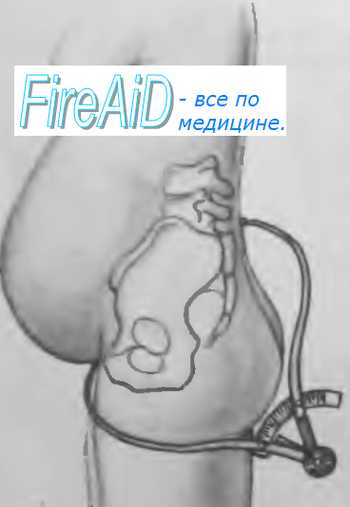 Истинная конъюгата. Диагональная конъюгата ( conjugata diagonalis ). Вычисление истинной конъюгаты. Размеры истинной конъюгаты в норме. - Наружная конъюгата имеет важное значение — по ее величине можно судить о размере истинной конъюгаты. Для определения истинной конъюгаты из длины наружной конъюгаты вычитают 9 см. Например, если наружная конъюгата равна 20 см, то истинная конъюгата равна 11 см; если наружная конъюгата имеет длину 18 см, то истинная равна 9 см и т.д. Разница между наружной и истинной конъюгатой зависит от толщины крестца, симфиза и мягких тканей. Толщина костей и мягких тканей у женщин различна, поэтому разница между размером наружной и истинной конъюгат не всегда точно соответствует 9 см. Истинную конъюгату можно более точно определить по диагональной конъюгате. Рис 4.13а. Измерение диагональной конъюгаты. Диагональной конъюгатой (conjugata diagonalis) называется расстояние от нижнего края симфиза до наиболее выдающейся точки мыса крестца. Диагональную конъюгату определяют при влагалищном исследовании женщины, которое производят с соблюдением всех правил асептики и антисептики. II и III пальцы вводят во влагалище, IV и V сгибают, тыл их упирается в промежность. Введенные во влагалище пальцы фиксируют на верхушке мыса, а ребром ладони упираются в нижний край симфиза (рис. 4.13, а,б). После этого II пальцем другой руки отмечают место соприкосновения исследующей руки с нижним краем симфиза. Не отнимая II пальца от намеченной точки, руку, находящуюся во влагалище, извлекают, и ассистент измеряет тазомером или сантиметровой лентой расстояние от верхушки III пальца до точки, соприкасающейся с нижним краем симфиза. Рис 4.13б. Измерение диагональной конъюгаты. - Диагональная конъюгата при нормальном тазе равняется в среднем 12,5—13 см Для определения истинной конъюгаты из размера диагональной конъюгаты вычитают 1,5—2 см. Измерить диагональную конъюгату удается не всегда, потому что при нормальных размерах таза мыс не достигается или прощупывается с трудом. Если концом вытянутого пальца мыса нельзя достигнуть, объем данного таза можно считать нормальным или близким к норме. Поперечные размеры таза и наружную конъюгату измеряют у всех без исключения беременных и рожениц. Источник: http://meduniver.com/Medical/Akusherstvo/111.html MedUniver 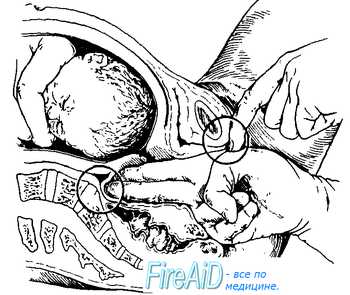  Измерение размеров выхода таза. Измерение прямого размера выхода таза. Измерение поперечного размера выхода таза. Размеры выхода таза определяют следующим образом. Женщина лежит на спине, ноги согнуты в тазобедренных и коленных суставах, разведены в сторону и подтянуты к животу. Измерение прямого размера выхода таза. Прямой размер выхода таза измеряют обычным тазомером. Одну пуговку тазомера прижимают к середине нижнего края симфиза, другую - к верхушке копчика. Полученный размер (11 см) больше истинного. Для определения прямого размера выхода таза следует из этой величины вычесть 1,5 см (учитывая толщину тканей). В нормальном тазу прямой размер равен 9,5 см. Измерение поперечного размера выхода таза. Поперечный размер выхода таза измеряют сантиметровой лентой или тазомером с перекрещивающимися ветвями. Прощупывают внутренние поверхности седалищных бугров и измеряют расстояние между ними. К полученной величине нужно прибавить 1 — 1,5 см, учитывая толщину мягких тканей, находящихся между пуговками тазомера и седалищными буграми. Поперечный размер выхода нормального таза составляет 11 см. Источник: http://meduniver.com/Medical/Akusherstvo/112.html MedUniver 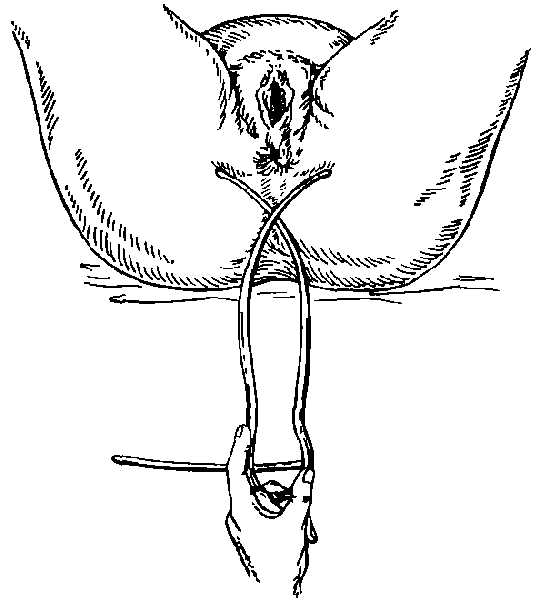 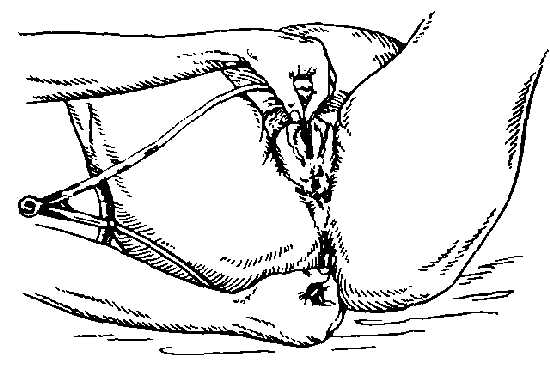 Форма лобкового угла. Измерение формы лобкового угла. Измерение косых размеров таза. Известное клиническое значение имеет определение формы лобкового угла. При нормальных размерах таза он равен 90—100°. Форму лобкового угла определяют следующим приемом. Женщина лежит на спине, ноги согнуты и подтянуты к животу. Ладонной стороной большие пальцы прикладывают вплотную к нижнему краю симфиза. Расположение пальцев позволяет судить о величине угла лобковой дуги. Источник: http://meduniver.com/Medical/Akusherstvo/113.html MedUniver  Косые размеры таза приходится измерять при кососуженном тазе. Для выявления асимметрии таза измеряют следующие косые размеры: 1) расстояние от передневерхней ости Подвздошной кости одной стороны до задневерхней ости другой стороны и наоборот; 2) расстояние от верхнего края симфиза до правой и левой задневерхних остей; 3) расстояние от надкрестцовой ямки до правой или левой передневерх-них остей. Источник: http://meduniver.com/Medical/Akusherstvo/113.html MedUniver 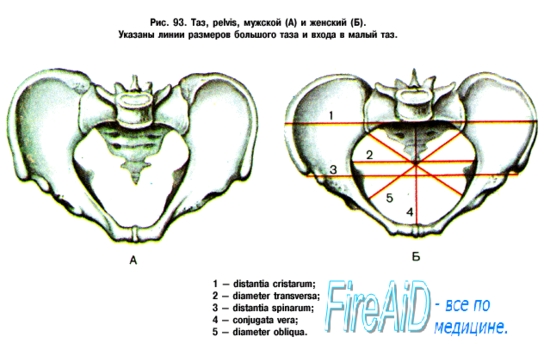 Косые размеры одной стороны сравнивают с соответствующими косыми размерами другой. При нормальном строении таза величина парных косых размеров одинакова. Разница, превышающая I см, указывает на асимметрию таза. При необходимости получить дополнительные данные о размерах таза, соответствии его величине головки плода, деформациях костей и их соединений проводят рентгенологическое исследование таза (по строгим показаниям). Рентгенопельвиометрию осуществляют в положении женщины лежа на спине и на боку, что позволяет установить форму крестца, лобковых и других костей; специальной линейкой определяют поперечные и прямые размеры таза. Измеряют также головку плода и на этом основании судят о соответствии ее величины размерам таза. О размерах таза и соответствии его величине головки можно судить по результатам ультразвукового исследования. Источник: http://meduniver.com/Medical/Akusherstvo/113.html MedUniver Толщина костей таза. Индекс Соловьева. Вычисление истинной конъюгаты с учетом индекса Соловьева. При наружном тазоизмерении трудно учесть толщину костей таза. Известное значение имеет измерение сантиметровой лентой окружности лучезапястного сустава беременной (индекс Соловьева; рис. 4.14). Средняя величина этой окружности 14 см. Источник: http://meduniver.com/Medical/Akusherstvo/114.html MedUniver  Рис. 4.14. Измерение окружности запястья в области лучезапястного сустава ( индекс Соловьева ). Если индекс больше, можно предположить, что кости таза массивные и размеры его полости меньше, чем можно было бы ожидать по данным измерения большого таза. Если больше 15 см, то от размеров диагональной конъюгаты вычитают 10 см при измерении истинной конъюгаты. А если меньше 14 см, то вычитают 8 см. Напомним, при нормальных размерах вычитают 9 см для определения размеров истинной конъюгаты. ИЗМЕРЕНИЕ НАРУЖНЫХ РАЗМЕРОВ ТАЗА ИНДЕКСА СОЛОВЬЕВА ЦЕЛЬ: диагностика узкого таза. ОСНАЩЕНИЕ:тазомер, сантиметровая лента. ТЕХНИКА: Взять тазомер за пуговки. Встать справа от женщины лицом к ней. Нащупать пальцами передне-верхние ости подвздошных костей, приложить пуговки тазомера к ним, посмотреть на шкалу. Норма 25-26 см. Цена большого тазомера 5 см, малого 1 см. Не отрывая пуговки тазомера, вести его по гребням подвздошных костей до наиболее отдаленных точек. Посмотреть на шкалу. Норма 28-29 см. Нащупать большие вертелы бедренных костей (при затруднении попросить женщину подвигать стопами из стороны в сторону). Норма 30-31 см. Попросить женщину повернутся на бок, к нам спиной, левую ногу (нижнюю) согнуть в коленном и тазобедренном суставах, правую ногу вытянуть, нащупать верхний край лона, приложить пуговки тазомера к верхнему краю лона и верхнему углу ромба Михаэлиса. Посмотреть на шкалу. Норма 20-21 см. Записать размеры в порядке измерения. Индекс Соловьева-это окружность лучезапястного сустава. Измеряется сантиметровой лентой (норма 14-16 см.) По величине индекса Соловьева судят о толщине костей таза, чем больше индекс Соловьева, тем больше толщина костей таза. ИЗМЕРЕНИЕ ДИАГОНАЛЬНОЙ КОНЪЮГАТЫ ЦЕЛЬ: Проводится с целью диагностики узкого таза. ОСНАЩЕНИЕ: Тазомер или сантиметровая лента, перчатки. ТЕХНИКА: Диагональная конъюгата измеряется при влагалищном исследовании. Надеть стерильные перчатки. Ввести указательный и средний пальцы правой руки во влагалище по направлению к мысу. Если мыс достижим, то кончик среднего пальца фиксировать на его верхушке, а ребро ладони упереть в нижний край симфиза. Если мыс не достижим, то указать длину своих пальцев. Отметить указательным пальцем левой руки место соприкосновения исследующей руки с нижним краем симфиза. Извлечь руки из влагалища, не отнимая указательный палец. Измерить тазомером или сантиметровой лентой расстояние от верхушки среднего пальца до точки соприкасающейся с нижним краем симфиза (измерение проводит помощник). Диагональная конъюгата в норме равна 12,5-13 см. Источник: http://meduniver.com/Medical/Akusherstvo/114.html MedUniver ВЛАГАЛИЩНОЕ ИССЛЕДОВАНИЕ БЕРЕМЕННОЙ Влагалищное исследование подразделяется на одноручное и двуручное (бимануальное); исследование проводят в перчатках. ТЕХНИКА: Раздвинуть указательным и большим пальцами левой руки большие и малые половые губы. Ввести II и III пальцы правой руки во влагалище, большой палец отведен кверху, IV и V прижаты к ладони, а тыльная сторона упирается в промежность. Пальцами исследовать; состояние мышц тазового дна, стенки влагалища (складчатость, растяжимость), своды влагалища, шейку матки (форма, консистенция) и наружный зев шейки матки (закрыт, открыт и т.д.). Затем приступить к двуручному исследованию. ТЕХНИКА: Расположить пальцы, введенные во влагалище, в переднем своде, шейку матки отвести кзади. Надавить пальцами левой руки на брюшную стенку по направлению к полости малого таза, навстречу пальцам правой руки. Найти тело матки, сближая пальцы обеих рук, и определить ее положение, величину, консистенцию, подвижность. Приступить к исследованию придатков. Для этого пальцы внутренней (правой) руки переместить в левый, а затем в правый боковой свод, а наружную (левую) руку на соответствующую пахово-подвздошную область. В норме трубы и яичники не пальпируются. В конце исследования прощупать внутреннюю поверхность костей таза и измерить диагональную конъюгату. 4. Подсчет сердцебиения плода Цель: Выслушивание сердцебиения плода и его оценка. Показания: Наблюдение за состоянием плода во время беременности и родов. Подготовить: кушетку, пеленку, акушерский стетоскоп. Последовательность действий: - Постелить пелёнку, вымыть руки. - Беременную укладывают на кушетку на спину. - Приемами Леопольда-Левицкого определяют положение плода, предлежание, позицию и вид позиции. - Сердцебиение плода выслушивается со стороны спинки плода, ближе к головке! Поэтому стетоскоп устанавливается в зависимости от позиции плода: слева - при 1 позиции, справа - при 2 позиции, в зависимости от предлежания плода: при головном предлежании - чуть ниже пупка, при тазовом - чуть выше пупка, при поперечном положении плода - на уровне пупка. Стетоскоп плотно прижимается между животом беременной и ухом акушерки (стетоскоп рукой не придерживать). - Во время подсчёта сердцебиения плода необходимо обязательно сравнивать его с пульсом матери. Затем по секундомеру подсчитать количество ударов сердцебиений плода за 15 секунд и умножить на 4. - Оценивают: частоту, звучность, ритмичность тонов. Во время родов: 1 период: Сердцебиение выслушивается также как и во время беременности. 2 период: Сердцебиение выслушивается непосредственно над лобком по белой линии живота. Примечание: Во время родов сердцебиение выслушивается только в паузу между схватками, через 10 секунд после её окончания. Возможно незначительное учащение или урежение сердцебиения сразу после схватки, но оно должно быстро восстанавливаться. ПРОВЕДЕНИЯ НАРУЖНОГО АКУШЕРСКОГО ИССЛЕДОВАНИЯ (4 ПРИЕМА ЛЕОПОЛЬДА - ЛЕВИЦКОГО) Наружное акушерское исследование проводится с целью определения: положения, позиции, вида позиции, предлежание плода. ТЕХНИКА: Беременная лежит на спине, акушерка становится справа от нее, лицом к лицу женщины. 1. ПРИЕМ (для определения высоты стояния дна матки, срока беременности и части плода, расположенной в дне матки) расположить ладони обеих рук на дне матки. надавливать вниз, сближая пальцы рук, определить высоту стояния дна матки и часть плода, находящуюся в дне матки. 2. ПРИЕМ (для определения позиции и вида позиции плода) расположить ладони рук на боковых поверхностях матки на уровне пупка. левая рука лежит спокойно на одном месте. Пальцы правой руки скользят по левой боковой поверхности матки, ощупать обращенную сюда часть плода. правая рука лежит спокойно на стенке матки, а левой рукой ощупать часть плода, обращенную к правой стенке матки (спинка пальпируется в виде ровной площадки, мелкие части в виде небольших выступов). 3. ПРИЕМ (для определения предлежащей части плода) одну руку (обычно правую) уложить немного выше лобкового соединения так, чтобы большой палец находился на одной стороне, а четыре пальца - на другой стороне нижнего сегмента матки. медленным и осторожным движением, пальцы погрузить вглубь и охватить предлежащую часть (головка пальпируется в виде плотной, округлой части, имеющей отчетливые контуры, а тазовый конец - в виде неправильно-округлой формы, мягковатой консистенции, не способной к баллотированию). 4. ПРИЕМ (как дополнение к 3 приему и определение уровня стояния предлежащей части над входом в малый таз) встать справа от женщины лицом к ее ногам. расположить ладони обеих рук на нижнем сегменте матки справа и слева, концы пальцев доходят до симфиза. проникнуть вытянутыми пальцами, осторожно внутрь по направлению к полости таза. определить концами пальцев предлежащую часть и высоту ее стояния. ВЫСЛУШИВАНИЕ СЕРДЦЕБИЕНИЯ ПЛОДА ЦЕЛЬ: Определение состояние плода. ОСНАЩЕНИЕ: Стетоскоп, часы. Беременная (роженица) находится лежа на спине с обнаженным животом. Акушерка становится справа от женщины и проводит пальпацию живота с целью определения положения, позиции, вида позиции и предлежащей части плода. Сердцебиение плода выслушивается со стороны спинки, ближе к головке. ТЕХНИКА: Стетоскоп взять в правую руку, широкой воронкой приложить к животу так, чтобы не было просвета между стетоскопом и кожей живота. К другому концу стетоскопа приложить ухо, слегка прижать, руку от стетоскопа отнять. Одновременно свободной рукой прощупать пульс женщины для контроля (синхронность ударов должна отсутствовать). Сердцебиение плода выслушивают в течение одной минуты (считать каждые 10 секунд). Получают 6 цифр сердцебиения плода. За сердцебиение плода берется то число ударов, которое чаще повторяется. НАПРИМЕР: за 10 секунд: 20-120 уд. в мин, 22-132, 23-138, 22-132, 22-132, 24-144. Сердцебиение данного плода составляет 132 уд. в минуту т. к. число 132 чаще повторяется. Это внутриминутный подсчет сердцебиения плода. Если бы на протяжении 1 минуты было только одно число сокращений, то это говорило бы о гипоксии плода. В норме частота сердечных тонов 120-160 уд. в минуту. Сердцебиение плода ясное, ритмичное. Примечание: при головном предлежание плода сердцебиение прослушивается ниже пупка слева или справа в зависимости от позиции, при тазовом предлежание - выше пупка, а при поперечном положении – на уровне пупка 5. Диагностика сроков беременности ОПРЕДЕЛЕНИЕ ДАТЫ РОДОВ И ДОРОДОВОГО ДЕКРЕТНОГО ОТПУСКА ОСНАЩЕНИЕ: Календарь, тазомер, сантиметровая лента. ДАТА ПРЕДСТОЯЩИХ РОДОВ, Т.Е. 40 НЕДЕЛЬ БЕРЕМЕННОСТИ ОПРЕДЕЛЯЕТСЯ По последней менструации: к первому дню последней менструации прибавить 40 недель или от даты первого дня последней менструации отсчитать назад 3 календарных месяца и прибавить 7 дней. По дате последней овуляции: к дате примерной овуляции прибавить 40 недель (овуляция при 28-дневном цикле происходит на 14 день, при 21-дневном-на 7 день, при 35-дневном-на 21 день). По первой явке в женскую консультацию: зная дату первой явки и срок беременности, продолжить счет до 40 недель. НАПРИМЕР: 1 явка 04.01., срок беременности 9-10 недель. Продолжаем счет от 04.01. до 40 недель и получаем дату родов – 2 августа. По УЗИ – аналогично (см. п.3). По 1 шевелению плода. Первое шевеление плода у первородящих отмечается на 20 неделе, а у повторнородящих на 18 неделе. Зная дату 1 шевеления плода продолжить счет до 40 недель. ДАТА ВЫДАЧИ ДОРОДОВОГО ДЕКРЕТНОГО ОТПУСКА (ДДО) ДДО выдается в 30 недель беременности. Дата ДДО определяется по последней менструации, по дате предполагаемого зачатия, по 1 явке, по УЗИ, по 1 шевелению плода (аналогично, как дату родов), по данным объективного исследования. Объективные данные: ВСДМ, ОЖ, лобно-затылочный размер головки. ВСДМ в сроке 30 недель у большинства беременных колеблется в пределах 29-31 см. Лобно-затылочный размер головки плода, измеренный тазомером равен 10-11 см. 7. Вскрытие плодного пузыря АМНИОТОМИЯ Амниотомия — акушерская операция вскрытия плодного пузыря. ПОКАЗАНИЯ К АМНОТОМИИ Во время беременности амниотомию производят для возбуждения родовой деятельности при гестозе и переношенной беременности, если родоразрешение возможно через естественные родовые пути. Показаниями также служат ПОНРП, антенатальная гибель плода и наличие экстрагенитальной патологии (СД, хронические заболевания лёгких, хронические заболевания почек). Во время родов показаниями для амниотомии считают: · отсутствие самопроизвольного вскрытия плодного пузыря при нормальном течении родов и открытии маточного зева на 6 см и более; · многоводие; · маловодие, «плоский» плодный пузырь; · многоплодную беременность (через 10–15 мин после рождения первого плода); · переношенную беременность; · гестоз. ПРОТИВОПОКАЗАНИЯ К АМНИОТОМИИ Основные противопоказания: · обострение генитального герпеса; · неправильные положения и предлежания плода; · предлежание пуповины; · все противопоказания для вагинальных родов. УСЛОВИЯ ДЛЯ ПРОВЕДЕНИЯ ОПЕРАЦИИ Во время беременности необходимое условие для произведения амниотомии — наличие зрелой шейки матки (по шкале Бишопа зрелость шейки матки — 6 баллов). Во время родов амниотомию производят при отсутствии противопоказаний. ПОДГОТОВКА К ОПЕРАЦИИ За 30 мин до амниотомии целесообразно введение спазмолитических препаратов. ТЕХНИКА ОПЕРАЦИИ Во время влагалищного исследования по пальцам исследующей руки проводят браншу пулевых щипцов и острым концом инструмента производят прокол плодных оболочек. В место прокола вводят пальцы и расширяют отверстие в плодных оболочках. Прокол производят вне схватки при минимальном напряжении плодного пузыря, эксцентрично, что обеспечивает удобство выполнения и безопасность. При многоводии ОВ выпускают медленно под контролем пальцев для предупреждения выпадения мелких частей плода и пуповины. ОСЛОЖНЕНИЯ АМНИОТОМИИ Выпадение мелких частей плода и пуповины, ранение сосудов пуповины при её оболочечном прикреплении ОСОБЕННОСТИ ВЕДЕНИЯ ПОСЛЕОПЕРАЦИОННОГО ПЕРИОДА Амниотомия может приводить к кратковременному снижению интенсивности маточноплацентарного кровотока и изменению ЧСС плода, поэтому после её выполнения необходимо мониторное наблюдение за состоянием плода. 8. Прием нормальных родов ПАТРОНАЖ БЕРЕМЕННОЙ ОСНАЩЕНИЕ: Акушерский стетоскоп, сантиметровая лента, тонометр, фонендоскоп, пробирки для кипячения мочи. ТЕХНИКА: Обратить внимание на жилищно-бытовые условия. Узнать о самочувствии женщины, что ее беспокоит, о режиме труда и отдыха, как она питается, как спит, какие упражнения выполняет. Провести объективный осмотр: измерить АД (на двух руках) определить частоту пульса проверить наличие отеков на стопах, голенях, передней брюшной стенке, лице. Провести акушерское обследование: - измерить ОЖ и ВСДМ. - определить положение плода, вид позиции, предлежащую часть. - обратить внимание на шевеление плода. - выслушать сердцебиение плода и подсчитывают число ударов в минуту. Взять мочу и провести качественную реакцию на содержание белка в моче. Дать рекомендации. Назначить следующую явку на прием в женскую консультацию или при ухудшении состоянии направить на госпитализацию в стационар. ОПРЕДЕЛЕНИЕ ПРОДОЛЖИТЕЛЬНОСТИ СХВАТОК И ПАУЗ ЦЕЛЬ: Наблюдение за характером родовой деятельности. ОСНАЩЕНИЕ: Секундомер или часы с секундной стрелкой. ТЕХНИКА: Роженица лежит на спине. Встать справа от роженицы. Ладонь правой руки расположить на дне матки, в левой руке - часы. Отметить время в момент начала напряжения стенок матки - это начало схваток. Отметить время расслабления матки - это окончание схватки. Продолжительность схватки выражается в секундах. Пауза-это промежуток между схватками, т.е. расслабление матки. Продолжительность паузы выражается в минутах. Подсчитывается не менее 2-3 схваток и пауз подряд. Началом родов принято считать появление ритмично повторяющихся каждые 10 минут сокращений матки (1,2 или 3 схватки), которые постепенно усиливаются, а паузы между ними укорачиваются. В начале родов схватки продолжаются 10-15 секунд, к концу их в среднем 55-60 секунд. ПРИГОТОВИТЬ ВСЕ НЕОБХОДИМОЕ ДЛЯ ПРИЕМА РОДОВ Выдвинуть ножной конец кровати Рахманова, на него положить лоток для последа. Подкатить к кровати передвижной инструментальный столик. Вскрыть стерильный акушерский комплект одноразового пользования. Достать корнцангом (пинцетом) большую простынь и накрыть кровать Рахманова окрашенной стороной наружу. Малой простынею накрыть инструментальный столик. Адсорбирующую подстилку поместить на большую простынь для впитывания околоплодных вод и крови. На столик с одного края поставить баночки: 1% раствор йодоната, 96 % этиловый спирт, 30 % раствор сульфацил натрия (от того же дня), 2-3 подписанные пробирки (для крови из материнского конца пуповины), шприц с 10 ед. окситоцина для профилактики кровотечения. На другой конец столика положить пинцетом (корнцангом) женский пакет, детский пакет №1 для 1 этапа обработки пуповины (его акушерка разворачивает, когда родится ребенок), женский катетер, детский катетер, который соединяют с электроотсосом, салфетки из акушерского комплекта или ватные шарики, детские пеленки, перчатки. ПОДГОТОВКА АКУШЕРКИ К ПРИЕМУ РОДОВ Надеть фартук из непромокаемого материала и марлевую маску. Помыть руки, как для хирургической операции, одним из принятых способов. Надеть стерильный халат из женского пакета (он должен уже лежать на передвижном инструментальном столике) и стерильные перчатки. Встать у ножного конца кровати справа от роженицы (акушерка должна быть готова к приему родов, когда головка врезывается, а принимать роды, когда головка прорезывается). ОКАЗАНИЕ АКУШЕРСКОГО ПОСОБИЯ (прием родов) ЦЕЛЬ: Бережное выведение головки. Предупреждение травматизма плода и матери. Акушерка по общим правилам готовится к приему родов. Она находится у нижнего конца кровати справа от роженицы, должна быть готова при врезывании головки, приступает к оказанию пособия при прорезывании головки. I МОМЕНТ. Препятствуют преждевременному разгибанию головки, чтобы головка рождалась в согнутом положении своей наименьшей окружностью (32 см.). ТЕХНИКА: Положить ладонь левой руки на лобок так, чтобы ладонные поверхности сомкнутых пальцев располагались на головке, не надавливая и осторожно препятствовать ее разгибанию. II, III, IV МОМЕНТЫ проводятся одновременно. II МОМЕНТ. Бережное выведение головки из половой щели вне потуг. ТЕХНИКА: Сразу же после окончания потуги большим и указательным пальцами правой руки бережно растянуть вульварное кольцо над прорезывающейся головкой. III МОМЕНТ. Уменьшение напряжения тканей промежности. ТЕХНИКА: Положить правую руку ладонной поверхностью на промежность так, чтобы 4 пальца располагались в области левой большой половой губы, а правый большой палец - на правой. Надавливая на ткани, расположенные книзу и кнаружи от больших половых губ, осторожно оттеснить их книзу, таким образом, уменьшая напряжение тканей промежности. Благодаря этому улучшается кровоснабжение тканей промежности, снижается возможность разрыва. IV МОМЕНТ. Регулирование потуг. ТЕХНИКА: Когда головка плода установилась теменными буграми в половой щели, а затылочной ямкой – под лонным сочленением, заставить роженицу глубоко и часто дышать открытым ртом. При таком дыхании тужиться невозможно. В это время правой рукой осторожно сдвинуть промежность над личиком плода кзади, а левой рукой медленно и бережно разогнуть головку и приподнять ее кверху. Если в это время будет необходима потуга, роженице предлагают потужиться с достаточной для выведения головки силой. V МОМЕНТ. Освобождение плечевого пояса и рождение туловища плода. ТЕХНИКА: После рождения головки предложить роженице потужиться. Происходит внутренний поворот плечиков и наружный поворот головки. При выведении плечевого пояса следует действовать очень осторожно, чтобы не травмировать шейный отдел позвоночника. Головку плода захватить обеими руками в области околоушных раковин и слегка отвести назад до тех пор, пока под лонное сочленение не подойдет переднее плечико. В это время другая акушерка (медсестра) вводит 10 ед. окситоцина (профилактика кровотечения). После этого левой рукой захватить головку так, чтобы ладонь находилась на задней щечке. Приподнимая головку кпереди, правой рукой осторожно сдвигают промежность с заднего плечика. В результате рождается заднее, а затем и переднее плечико. После рождения плечевого пояса со стороны спинки в подмышечные впадины ввести указательные пальцы и приподнять туловище кпереди, в результате без затруднений рождается нижняя часть туловища, ребенка выложить на живот матери. 9. диагностика тазового предлежания Диагностика основывается на данных наружного акушерского, влагалищного, ультразвукового исследования. Наружное акушерское исследование (четыре приема Леопольда) позволяет заподозрить тазовое предлежание. В процессе осуществления первого приема в дне матки определяют округлую, плотную, баллотирующую головку, нередко смещенную от средней линии живота вправо или влево. Дно матки при тазовых предлежаниях стоит выше, чем при головном предлежании, при одном и том же сроке беременности. Это обусловлено тем, что тазовый конец плода в отличие от головного обычно находится над входом в малый таз до конца беременности и начала родов. При втором приеме наружного акушерского исследования по спинке плода определяют его позицию и вид. При третьем приеме над входом или во входе в таз прощупывается крупная, неправильной формы предлежащая часть мягковатой консистенции, не способная к баллотированию. Четвертый прием позволяет уточнить характер предлежащей части и ее отношение ко входу в малый таз. Тазовый конец плода, как правило, располагается высоко над входом в малый таз. Сердцебиение плода при тазовых предлежаниях наиболее отчетливо прослушивается выше пупка, иногда на его уровне, справа или слева (в зависимости от позиции). Во время наружного акушерского исследования при хорошо развитых мышцах брюшной стенки, повышенном тонусе матки, нарушении жирового обмена, двойне, анэнцефалии диагностика тазового предлежания затруднена. При влагалищном исследовании через передний свод прощупывается объемистая мягковатой консистенции предлежащая часть плода, которая более плотная и круглая по сравнению с головкой. Тазовое предлежание без труда диагностируется при УЗИ, позволяющем определить не только тазовое предлежание, но и его вариант, массу плода, положение головки (согнута, разогнута), количество вод и др. При УЗИ по величине угла между позвоночником и затылком выделяют четыре варианта положения головки плода: при размерах угла более 110° — головка согнута; от 100 до 110° — слабое разгибание (I степень, «поза военного»); от 90 до 100° — умеренное разгибание (I степень); менее 90° — чрезмерное разгибание (III степень, «смотрит на звезды»). При наружном акушерском исследовании заподозрить разгибание головки плода можно на основании несоответствия размеров определяемой в дне матки головки плода и предполагаемой его массе, а также по выраженной шейно-затылочной борозде. Чрезмерное разгибание встречается крайне редко. Авторы: Г.М. Савельева, Р.И. Шалина, Л.Г. Сичинава, О.Б. Панина, М.А. Курцер |
