03 Болезни органов пищеварения. Болезни органов пищеварения хронический гастрит
 Скачать 1.5 Mb. Скачать 1.5 Mb.
|
|
Прогноз При нормальной или повышенной секреторной функции желудка прогноз удовлетворительный. Если секреторная функция снижена, то прогноз ухудшается вследствие возможности развития рака желудка (особенно при гистаминоустойчивой ахилии). В связи с этим больных ХГ с выраженной секреторной недостаточностью ставят на диспансерный учет, им регулярно (1-2 раза в год) проводят ФГДС или рентгенологическое исследование желудка. Профилактика При ХГ профилактика состоит в рациональном питании и соблюдении режима питания, а также в борьбе с употреблением алкогольных напитков и курением. Необходимо следить за состоянием полости рта, носоглотки, своевременно лечить другие заболевания органов брюшной полости, устранять профессиональные вредности и глистно-протозойные инвазии. Профилактика обострения ХГ должна предусматривать противорецидивное лечение тех больных, у которых заболевание имеет тенденцию к рецидивированию. В проведении вторичной профилактики большое значение имеет диспансеризация больных ХГ. Она включает комплексное обследование и противорецидивное профилактическое лечение 1-2 раза в год. ЯЗВЕННАЯ БОЛЕЗНЬ Язвенная болезнь (ЯБ) - хроническое, рецидивирующее заболевание, склонное к прогрессированию, морфологическим субстратом которого служит рецидивирующая язва желудка или двенадцатиперстной кишки, возникающая, как правило, на фоне гастрита, вызванного инфекцией Helicobacter pylori. Заболевание возникает вследствие расстройств нейрогуморальной и эндокринной регуляции секреторных и моторных процессов, а также нарушений защитных механизмов слизистой оболочки этих органов. Язвенная болезнь встречается у людей любого возраста, но чаще в возрасте 30-40 лет, ею болеют около 8% взрослого населения. Городское население страдает ЯБ чаще по сравнению с сельским, мужчины болеют в 6-7 раз чаще женщин (особенно ЯБ двенадцатиперстной кишки). Следует строго разделять ЯБ и симптоматические язвы - изъязвления слизистой оболочки желудка и двенадцатиперстной кишки, встречающиеся при различных заболеваниях и состояниях. Таковы язвы при эндокринной патологии, стрессах, острых и хронических нарушениях кровообращения, приеме НПВС. Этиология Причины развития заболевания остаются недостаточно изученными. В настоящее время считают, что ее возникновению способствуют следующие факторы: • длительное или часто повторяющееся нервно-эмоциональное перенапряжение (стресс); • генетическая предрасположенность, в том числе стойкое повышение кислотности желудочного сока конституционального характера; • другие наследственно-конституциональные особенности (0 группа крови; НЬЛ-ВЗ-антиген; снижение активности антитрипсина); • наличие хронического гастрита, дуоденита (ассоциированных с H. pylori), функциональных нарушений желудка и двенадцатиперстной кишки (предъязвенное состояние); • нарушение режима питания; • курение и употребление крепких спиртных напитков; • употребление некоторых лекарственных препаратов, обладающих ульцерогенными свойствами (ацетилсалициловая кислота, фенилбутазон, индометацин и пр.). Патогенез Механизм развития ЯБ до сих пор изучен недостаточно. Повреждение слизистой оболочки с образованием язв, эрозий и воспаления связывают с преобладанием факторов агрессии над факторами защиты слизистой оболочки желудка и (или) двенадцатиперстной кишки. К местным факторам защиты относят секрецию слизи, способность к быстрой регенерации покровного эпителия, хорошее кровоснабжение слизистой оболочки, локальный синтез простагландинов и др. К агрессивным факторам причисляют соляную кислоту, пепсин, желчные кислоты. Однако нормальная слизистая оболочка желудка и двенадцатиперстной кишки устойчива к воздействию агрессивных факторов желудочного и дуоденального содержимого в нормальных (обычных) концентрациях. В последние годы доказана роль инфекции Н. pylori в патогенезе ЯБ. Так, благодаря особенностям строения и функционирования слизистой оболочки желудка часть людей генетически невосприимчивы к Н. pylori. У этой категории людей Н. pylori, попадая в организм, не способна к адгезии (прилипанию) на эпителий и поэтому не повреждает его. У других лиц (у которых впоследствии развивается ЯБ) Н. pylori, попадая в организм, расселяются преимущественно в антральном отделе желудка, что приводит к развитию активного хронического воспаления (нейтрофильная инфильтрация эпителия и собственной пластинки слизистой оболочки, а также мононуклеарная инфильтрация). Цитокины клеток воспалительного инфильтрата играют существенную роль в повреждении слизистой оболочки. При адгезии Н. pylori к эпителиальным клеткам последние отвечают продукцией целого ряда цитокинов (в первую очередь ИЛ-8). В очаг воспаления мигрируют лейкоциты и макрофаги, секретирующие ФНО-а и гамма-интерферон, что привлекает очередные клетки, участвующие в воспалении. Метаболиты активных форм кислорода, вырабатываемого нейтрофилами, также повреждают слизистую оболочку. Заселение слизистой оболочки двенадцатиперстной кишки и желудка возможно после формирования в ней очагов желудочной метаплазии в ответ на кислотную агрессию. Н. pylori тесно связан с факторами агрессии при ЯБ. Предполагается, что Н. pylori непосредственно, а также опосредованно через цитокины воспалительного инфильтрата приводит к дисгармонии взаимоотношений G-клеток (продуцирующих гастрин) и Д-клеток (продуцирующих соматостатин и играющих роль в функционировании париетальных клеток). Гипергастринемия приводит к увеличению числа париетальных клеток и повышению продукции соляной кислоты. Роль Н. pylori в развитии ЯБ подтверждается тем, что успешная эрадикация этого микроорганизма обусловливает резкое снижение частоты рецидивов (не более 5%), тогда как при отсутствии успешной эрадикации рецидивы ЯБ в течение года возникают в 50-80% случаев. Одновременно развивается своеобразное нарушение моторики желудка, при котором происходит ранний сброс кислого желудочного содержимого в двенадцатиперстную кишку, что приводит к «закислению» содержимого луковицы двенадцатиперстной кишки. Таким образом, Н. pylori являются главной причиной, поддерживающей обострение в гастродуоденальной области. Н. pylori находят в 100% случаев при локализации язвы в антропилородуоденальной зоне и в 70% случаев - при язве тела желудка. В зависимости от локализации язвенного дефекта различают некоторые патогенетические особенности язвенной болезни. Так, в развитии язвенной болезни с локализацией язвенного дефекта в теле желудка существенная роль принадлежит снижению местных защитных механизмов слизистого барьера в результате воспаления слизистой оболочки, нарушения муцинообразования, регенерации покровно-ямочного эпителия, ухудшения кровотока и локального синтеза простагландинов. Кроме этого существенную роль играет дуоденогастральный рефлюкс с регургитацией желчных кислот и изолецитинов, разрушающих слизистый барьер и обусловливающих ретродиффузию ионов Н+ и образование язвенного дефекта под воздействием пепсина. Язвообразование в пилородуоденальной зоне слизистой оболочки связывают с длительной гиперхлоргидрией и пептическим протеолизом, обусловленным гиперваготонией, гипергастринемией и гиперплазией главных желез желудка, а также гастродуоденальной дисмоторикой. Кроме этого играет роль и неэффективная нейтрализация содержимого желудка мукоидными субстанциями и щелочным компонентом двенадцатиперстной кишки, длительным закислением пилородуоденальной среды. Приблизительная схема патогенеза ЯБ представлена на рис. 3-2. Классификация Язвенную болезнь подразделяют: • по клинико-морфологическим признакам: - язвенная болезнь желудка; - язвенная болезнь двенадцатиперстной кишки; 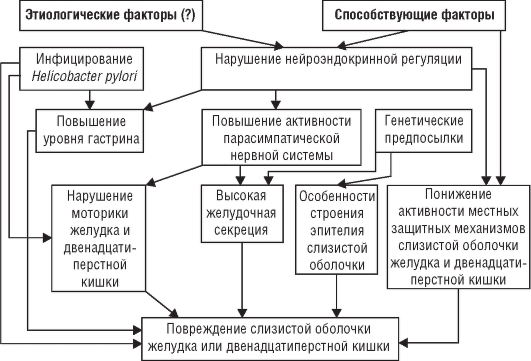 Рис. 3-2. Патогенез язвенной болезни • по форме заболевания: - впервые выявленная; - рецидивирующая; • по локализации выделяют поражение: - кардиальной части; - малой кривизны желудка; - препилорического отдела желудка; - луковицы двенадцатиперстной кишки; - внелуковичного отдела (постбульбарные язвы); • по фазам течения: - обострение; - стихающее обострение; - ремиссия; • по тяжести течения: - доброкачественное (язвенный дефект небольшой и неглубокий, рецидивы редки, осложнений нет; консервативное лечение дает четкий эффект приблизительно через месяц); - затяжное (стабильное течение, характерны неполный эффект лечения, большие сроки его; возможны рецидивы в течение первого года); - прогрессирующее (характеризуется минимальным эффектом от лечения, развитием осложнений; рецидивы часты); • по наличию осложнений: - осложненная; - неосложненная. Осложнения язвенной болезни проявляются кровотечением, пенетрацией, перфорацией, малигнизацией, стенозом привратника и луковицы, перивисцеритами. Клиническая картина Клинические проявления ЯБ отличаются многообразием и зависят от фазы течения (обострения или ремиссии), клинико-морфологического варианта (ЯБ желудка или двенадцатиперстной кишки) и наличия осложнений. При обострении ЯБ независимо от ее клинического варианта выражены следующие основные синдромы: • болевой (имеет определенные закономерности в зависимости от локализации язвы); • желудочной диспепсии; • кишечной диспепсии; • астеновегетативный; • локальных изменений; • осложнений. Язвенная болезнь желудка Язвенная болезнь желудка встречается, как правило, у людей зрелого возраста, чаще у мужчин. Дефект локализуется преимущественно на желудочной дорожке малой кривизны или в антральном отделе, но может обнаруживаться в кардиальном и пилорическом отделах. На первом этапе диагностического поиска выявляют жалобы, связанные с проявлением самой язвенной болезни, с наличием осложнений, вовлечением в процесс других органов пищеварительной системы. При обострении ЯБ желудка ведущая жалоба на боль в верхней половине эпигастральной области. Хотя локализация боли не имеет абсолютного значения, считают, что при язвах кардиальной части и язвах на задней стенке желудка боли локализуются за грудиной, могут иррадиировать в левое плечо (напоминают боли при стенокардии). Для язв малой кривизны желудка характерен четкий ритм болей: возникают через 15-60 мин после еды, особенно при погрешности диеты. Сразу после приема пищи боли возникают при локализации язвы в кардиальной части или на задней стенке желудка. О язве антрального отдела желудка свидетельствуют «голодные», ночные, поздние (через 2-3 ч после еды) боли, напоминающие боли при ЯБ двенадцатиперстной кишки. При язвах пилорического отдела боли интенсивные, не связанные с приемом пищи. Присоединение болей опоясывающего характера или иррадиация их в спину, интенсивный характер предполагают на последующих этапах диагностического поиска исследование поджелудочной железы (реактивный панкреатит, пенетрация в поджелудочную железу). Синдром желудочной диспепсии выражен в меньшей степени, проявляется отрыжкой воздухом, пищей, срыгиванием; тошнота и рвота часто отмечаются при язвах канала привратника. Рвота - нередкая жалоба при ЯБ, рвотные массы состоят преимущественно из примесей пищи. Частая рвота, усиливающаяся к вечеру, содержащая давно съеденную пищу, сочетающаяся с чувством переполнения желудка, похуданием, заставляет заподозрить стеноз выходного отдела желудка. Кишечный и астеновегетативный синдромы менее выражены при ЯБ желудка, чем при ЯБ двенадцатиперстной кишки. Часть больных жалуются на запор, сочетающийся с болями по ходу толстой кишки и вздутием живота. Наклонность к кровотечениям характерна для язвы антрального отдела желудка у молодых; кровотечения у пожилых пациентов настораживают в отношении малигнизации (развитие язвы-рака желудка). На этом этапе обследования оценивают эффективность проводившегося ранее лечения, выясняют частоту рецидивов, т.е. уточняют характер течения процесса - доброкачественный или прогрессирующий. На втором этапе диагностического поиска выявляют: • симптомы локальных изменений; • осложнения; • вовлечение в процесс других отделов пищеварительной системы. Физические признаки ЯБ при неосложненном течении немногочисленны. Как правило, отмечают умеренную локальную мышечную защиту в эпигастрии и точечную болезненность в различных отделах этой области. При кардиальных язвах точечная болезненность возникает под мечевидным отростком; при язвах пилорической части - в пилородуоденальной зоне. Разлитая болезненность в эпигастральной области при одновременном наличии локальной болезненности - признак обострения ХГ (ХГ сопутствует ЯБ) или перигастрита (осложнение ЯБ). При физикальном исследовании могут быть получены данные о развитии других осложнений. Так, появление шума плеска спустя 5-6 ч после приема жидкости свидетельствует о развитии стеноза привратника. Бледность и влажность кожных покровов, субфебрильная температура тела, тахикардия, снижение АД, исчезновение болезненности в эпигастральной области при пальпации живота служат признаками язвенного кровотечения. Третий этап диагностического поиска позволяет: • определить характер нарушения желудочной секреции; • уточнить характер и локализацию язвенного поражения; • выявить или уточнить осложнения. Исследование желудочной секреции выявляет ее нарушения в сторону понижения или умеренного повышения, т.е. характерного нарушения секреции при ЯБ желудка не существует. Рентгенологическое исследование желудка позволяет обнаружить главный признак ЯБ - «нишу» примерно у 3/4 больных. Поверхностные язвы, не сопровождающиеся воспалительной реакцией окружающей слизистой оболочки, могут рентгенологически не выявляться. При отсутствии прямого рентгенологического признака («ниши») принимают во внимание косвенные признаки: «пальцевое» втяжение, задержку сульфата бария в желудке свыше 6 ч после его приема, локальную болезненность при пальпации во время исследования. При рентгенологическом исследовании могут быть выявлены рубцовое сужение привратника, опухоль желудка (полипы, рак и др.). Наиболее ценную информацию о «нише», ее локализации, глубине, характере (наличие каллезной язвы) и для уточнения осложнений (малигнизация, пенетрация, кровотечение и пр.) дают результаты ФГДС. ФГДС в сочетании с прицельной биопсией облегчает выявление малигнизации язвы. При наличии анемии и положительной реакции Вебера при исследовании кала можно с уверенностью говорить о рецидивирующих кровотечениях. Язвенная болезнь двенадцатиперстной кишки Язвенная болезнь двенадцатиперстной кишки встречается преимущественно у молодых мужчин; у женщин отмечен рост заболеваемости в период климакса. В подавляющем большинстве случаев дефект локализуется в луковице двенадцатиперстной кишки, чаще на задней стенке; встречаются так называемые «целующиеся» язвы, поражающие как заднюю, так и переднюю стенку луковицы. На первом этапе диагностического поиска по совокупности жалоб можно с большой вероятностью предположить возможность обострения ЯБ двенадцатиперстной кишки. Самый главный симптом - боли, возникающие через 1,5-3 ч после приема пищи (так называемые поздние боли), часто натощак (голодные боли) и ночью (ночные боли); проходят после приема пищи и щелочей. Отчетливо проявляется сезонность болей (обострение весной и осенью). Структура болевого синдрома может быть представлена следующим образом: голод - боль - пища - облегчение - голод - боль и т.д. Четкой локализации болей не отмечено: они могут быть в подложечной области, правом верхнем квадранте живота, около пупка и т.д. Изменение характера боли указывает на возможность развития осложнения: при пенетрации в поджелудочную железу появляются боли в левом верхнем квадранте живота, иррадиируют в позвоночник. Для пенетрации язвы в желчный пузырь характерны доминирующие боли в правом подреберье с иррадиацией под правую лопатку, в спину. Второй важный симптом - рвота, возникает обычно на высоте болей, особенно при осложненных формах заболевания. Рвота, как правило, приносит облегчение (уменьшаются боли). Ранним и наиболее частым симптомом является изжога (симптом «ацидизма»). Отрыжка кислым реже беспокоит больных, возникает обычно после приема пищи. Характерен запор, обусловленный изменением моторики кишечника, патогномоничным для ЯБ двенадцатиперстной кишки. Отличает данное заболевание также выраженность астеновегетативных проявлений (повышенная раздражительность, нарушение сна, снижение работоспособности и пр.). Ha втором этапе диагностического поиска данные менее информативны. При физическом обследовании выявляют симптомы: • вегетативной дисфункции (повышенная потливость, красный и белый дермографизм, дисгидроз); • локальной болезненности и напряжения мышц в эпигастральной области и пилородуоденальной зоне; • усиления моторной функции желудка и толстой кишки (гиперперистальтика, спастическое состояние); • вовлечения в процесс других органов пищеварительной системы (поджелудочная железа, желчный пузырь). Данные третьего этапа диагностического поиска позволяют: • поставить окончательный диагноз; • уточнить развитие осложнений; • обнаружить вовлечение в патологический процесс других органов. Для ЯБ двенадцатиперстной кишки характерно повышение секреторной функции желудка. При исследовании желудочного сока выявляют повышение базальной и стимулированной секреции соляной кислоты и пепсина в 1,5-2 раза по сравнению с показателями секреции у здоровых людей. Прямым признаком ЯБ служит обнаружение «ниши», которая наиболее часто локализуется в луковице двенадцатиперстной кишки, реже вне луковицы (постбульбарная). Основные методы ее диагностики - рентгенологический и эндоскопический (ФГДС). |
