03 Болезни органов пищеварения. Болезни органов пищеварения хронический гастрит
 Скачать 1.5 Mb. Скачать 1.5 Mb.
|
|
Глава 3. БОЛЕЗНИ ОРГАНОВ ПИЩЕВАРЕНИЯ ХРОНИЧЕСКИЙ ГАСТРИТ Хронический гастрит (ХГ) - заболевание желудка, характеризуется хроническим воспалительным процессом слизистой оболочки, выражающимся в уменьшении количества железистых клеток, нарушении физиологической регенерации, дисплазии слизистой оболочки (при прогрессировании - развитии атрофии и кишечной метаплазии), расстройстве секреторной, моторной и нередко инкреторной функций желудка. Статистические исследования показывают, что примерно 50% трудоспособного населения развитых стран страдает ХГ. Среди заболеваний органов пищеварения ХГ занимает первое место (около 35%), а среди всех заболеваний желудка ХГ встречается в 80-85% случаев, часто выступая предшественником таких заболеваний, как язвенная болезнь и рак желудка. Классификация В настоящее время пользуются классификацией ХГ, которая содержит основные положения так называемой Сиднейской системы (1990, 1994), которую в полной мере можно назвать этиопатогенетической. Согласно этой системе выделяют: • аутоиммунный - фундальный гастрит (ХГ типа А); • ассоциированный с Helicobacter pylori - антральный гастрит (ХГ типа В); • химически обусловленный (ХГ типа C), в том числе рефлюкс-гастрит, алкоголь, НПВС; • смешанный гастрит (ХГ типа А+В); • особые формы ХГ (лимфоцитарный, эозинофильный, гранулематозный, гиперпластический); • идиопатический ХГ (с невыясненной этиологией и патогенезом). Из числа всех ХГ 70% приходится на гастриты, ассоциированные с HP, 15- 18% - на аутоиммунные ХГ. В группе ХГ типа С на долю рефлюкс-гастрита приходится менее 5%, а около 10% - на ХГ, ассоциируемые с НПВС. На особые формы ХГ приходится около 1% ХГ, в связи с чем их называют редкими. Этиология ХГ - полиэтиологическое заболевание. В настоящее время к наиболее вероятным причинам, вызывающим ХГ, относят следующие: • инфицирование слизистой оболочки желудка Helicobacter pylori; • генетический фактор, приводящий к образованию аутоантител к обкладочным клеткам; • повреждающее действие дуоденального содержимого (желчных кислот, лизолецитина) на слизистую оболочку желудка при рефлюксе его содержимого после резекции желудка и органосберегающих операций. Кроме этого выделяют 2 большие группы факторов - экзогенных и эндогенных; не являясь этиологическими, они могут приводить к обострению заболевания. • К экзогенным факторам относят: - нарушение питания (нарушение ритма приема пищи, переедание, недостаточное пережевывание пищи, злоупотребление грубой, острой, горячей пищей, неполноценное питание); - курение и алкоголь; - профессиональные вредности (заглатывание металлической, хлопковой пыли, паров, щелочей и кислот); - длительный прием некоторых лекарственных средств (НПВС, глюкокортикоиды, препараты наперстянки). • К эндогенным факторам относятся: - хронические инфекции (полости рта и носоглотки, неспецифические заболевания органов дыхания и туберкулез, хронический холецистит и пр.); - заболевания эндокринной системы (болезнь Аддисона, гипотиреоз, диффузный токсический зоб, болезнь Иценко-Кушинга, сахарный диабет); - нарушение обмена веществ (ожирение, дефицит железа, подагра); - заболевания, приводящие к тканевой гипоксии (сердечная и легочная недостаточность и пр.); - аутоинтоксикация (уремия). Среди экзогенных факторов главное место отводят алиментарным нарушениям и приему лекарственных препаратов, среди эндогенных - воспалительным заболеваниям органов брюшной полости, эндокринным расстройствам и метаболическим нарушениям. Патогенез Представления о том, что ХГ служит результатом перенесенного острого гастрита, не получили убедительного подтверждения. Считают, что ХГ - самостоятельное заболевание, с самого начала характеризующееся хроническим течением. Под влиянием различных этиологических факторов (и при участии сопутствующих) происходит ряд функциональных и морфологических изменений желудка, что проявляется секреторными и моторными нарушениями, находящими свое отражение в клинической картине болезни. Предполагают, что первоначально возникают функциональные расстройства секреции и моторики желудка. В дальнейшем к ним присоединяются органические расстройства. Так, например, избыток ионов водорода при гиперсекреции соляной кислоты угнетает активность сульфатазы (фермент, ответственный за поддержание нормальных соотношений компонентов желудочного сока), результатом чего выступают дальнейшее подавление желудочной секреции и повреждение эпителиальных структур слизистой оболочки желудка с последующим нарушением физиологической регенерации. Нарушение физиологической регенерации железистого эпителия служит ведущим звеном в развитии всех форм ХГ, кроме поверхностной, при которой этих нарушений нет или они незначительны. При всех остальных формах ХГ нарушение физиологической регенерации выражается в преобладании процессов пролиферации клеток эпителия над дифференциацией. Эпителий не стареет, а лишь теряет свойственные ему морфологические и функциональные признаки за счет вытеснения дифференцированных клеток более молодыми, незрелыми. Нарушение камбиального слоя эпителиальных клеток изменяет процессы репаративной регенерации. При ХГ не только уменьшается количество железистых клеток, но и происходит перестройка железистого аппарата; в слизистой оболочке появляются островки желез, аналогичные по своему строению кишечным железам. Все это приводит к снижению секреции соляной кислоты. Кроме структурных изменений, в слизистой оболочке появляется клеточная инфильтрация (неспецифическое воспаление). При ХГ типа А в развитии атрофии слизистой оболочки принимают участие аутоиммунные процессы: образующиеся аутоантитела к обкладочным клеткам желудочных желез приводят к их гибели. При гастрите типа В основной причиной возникновения болезни служит Helicobacter pylori. Заражение осуществляется фекально-оральным и оральнооральным путями. Инфицирование происходит в детском, подростковом, а также молодом (до 20 лет) возрасте. Цитотоксин, вырабатывающийся большинством штаммов H. pylori, и аммиак, образующийся при расщеплении мочевины уреазой, приводят к гибели эпителиальных клеток. Воспалительная реакция, развивающаяся в слизистой оболочки в ответ на внедрение H. pylori, сама по себе способствует нарушению целостности желудочного эпителия. Бактериальные ферменты нарушают целостность мембран эпителиальных клеток и снижают их резистентность к повреждающим факторам. Нарушается защитная функция желудочной слизи. Гастрит типа В развивается в молодом возрасте и встречается в 4 раза чаще, чем гастрит типа А. Моторно-эвакуаторные нарушения, в результате которых содержимое двенадцатиперстной кишки (секрет поджелудочной железы и желчные кислоты) попадает в желудок, также участвуют в повреждении слизистой оболочки. Этот механизм - главный в развитии рефлюкс-гастрита, так называемого гастрита типа С, так же как прием НПВС и злоупотребление алкоголем. Кроме того, в слизистой оболочке желудка происходит раскрытие шунтов между артериями и венами. Шунтирование в подслизистом слое способствует развитию ишемии, которая приводит к повреждению слизистой оболочки желудка и ее желез, нарушению регенераторных процессов. Первоначально изменения слизистой оболочки локализуются в антральном отделе (по типу поверхностного гастрита), затем они распространяются по направлению к фундальному отделу и становятся со временем диффузными. Кроме того, эти изменения распространяются и «вглубь», приобретая постепенно атрофический характер. При ХГ изменяется также клеточный состав стромы слизистой оболочки желудка, увеличивается количество плазматических и уменьшается количество тучных клеток. Очевидно, с этим связаны усиление синтеза иммуноглобулинов (плазматические клетки) и уменьшение выработки эндогенного гистамина (тучные клетки). Развивающаяся структурная перестройка служит основой морфологических изменений, способствующих длительному хроническому процессу в желудке (рис. 3-1). 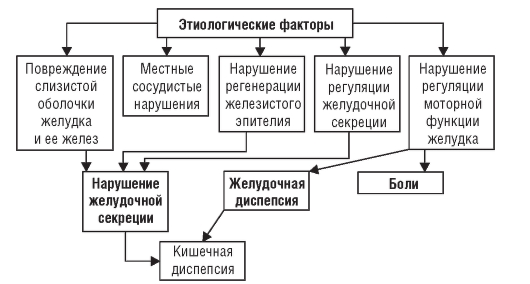 Рис. 3-1. Патогенез хронического гастрита Клиническая картина ХГ типа А обнаруживают преимущественно в среднем и пожилом возрасте, а наиболее часто встречающаяся форма ХГ - хеликобактерная (тип В) - развивается в молодом возрасте. Секреторная функция при ХГ типа В не нарушена или даже повышена в начале заболевания. При развитии гипоацидности у этих больных не наблюдают гастринемии, что служит существенным отличием ХГ типа В от ХГ типа А. Основные отличительные признаки ХГ типа А и типа В представлены в табл. 3-1. Таблица 3-1. Характеристика ХГ типа А (аутоиммунного) и ХГ типа В (хеликобактерного) 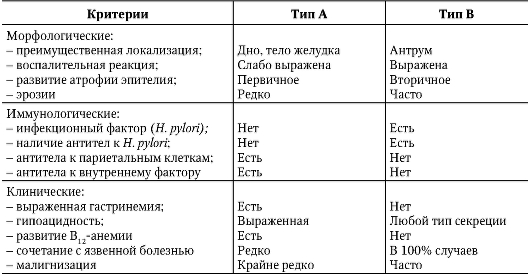 При ХГ типа А при рентгенологическом исследовании отмечается угнетение моторики («вялый» желудок), тогда как при ХГ типа В - усиление моторики («раздраженный» желудок). В зависимости от вовлечения в патологический процесс фундального или антрального отдела клиническая картина ХГ меняется. Так, при развитии процесса только в фундальном отделе отмечают ранние, умеренной интенсивности разлитые боли в эпигастральной области; фундальный гастрит создает предпосылку для образования язвы желудка. При изменении слизистой оболочки антрального отдела центральное место в клинической картине занимают поздние боли, локализующиеся в пилородуоденальной области, и синдром «ацидизма»; чаще встречается у лиц молодого возраста и предрасполагает к развитию язвы двенадцатиперстной кишки. Клиническую картину распространенного ХГ составляют следующие основные синдромы: • желудочная диспепсия; • боли в эпигастральной области; • кишечная диспепсия; • астеноневротический синдром. Реже встречаются анемический синдром, проявления полигиповитаминоза и гипокортицизма. В тяжелых случаях ХГ типа А нередко развивается В12-дефицитная анемия и выявляются характерные клинические признаки: бледность кожи, глоссит, неврологические нарушения и др. При обострении ХГ клинические проявления выражены ярко: • синдром желудочной диспепсии (у 90% больных) включает «кислую» диспепсию (изжога, «раннее» ощущение голода, кислая отрыжка, кислый вкус во рту) и «дисмоторную» диспепсию (тяжесть, чувство распирания в эпигастральной области после еды, отрыжка, срыгивание, тошнота, рвота, снижение аппетита, неприятный вкус во рту); • боли в эпигастральной области неинтенсивного характера; • симптомы «кишечной» диспепсии встречаются менее чем у половины больных (20-40%) и проявляются метеоризмом, урчанием и переливанием в животе, нарушением стула (запор, понос, неустойчивый стул); • астеноневротический синдром выражен практически у всех больных при обострении ХГ, о чем свидетельствуют раздражительность, неустойчивость настроения, мнительность, канцерофобия, быстрая утомляемость, плохой сон. Клиническая картина гастрита с секреторной недостаточностью отличается от проявлений ХГ с сохраненной или повышенной секреторной функцией. Хронический гастрит с выраженной секреторной недостаточностью Этот вариант ХГ встречается чаще у лиц зрелого и пожилого возраста. На первом этапе диагностического поиска: • делают предположение о заболевании желудка на основании жалоб на боли в эпигастральной области и симптомы желудочной диспепсии; • уточняют вариант течения: хронический, доброкачественный (большая длительность заболевания, сохраненная работоспособность, нерезко выраженное нарушение общего состояния); • устанавливают отсутствие определенной закономерности в течении заболевания (нет сезонности обострений); • выявляют возможные причины обострения: - экзогенные (нарушение питания, бытовые и промышленные интоксикации; - эндогенные (проявление патологии других внутренних органов, могут быть получены сведения о длительно существующей железодефицитной анемии, заболеваниях эндокринной системы и пр.); • делают предположение о состоянии секреторной функции: отрыжка тухлым, тошнота, рвота, анорексия при маловыраженных болях встречаются у больных при гастрите с секреторной недостаточностью; • определяют фазу течения болезни: - при жалобах, связанных только с патологией желудка (боли, чувство тяжести в эпигастральной области и проявления желудочной диспепсии), предполагают, что процесс в фазе компенсации; - при появлении общих нарушений (похудание, астеноневротический синдром), жалоб, свидетельствующих о нарушении функции поджелудочной железы, кишечника (понос, чередующийся с запором, вздутие живота, урчание, переливание и др.), следует думать о стадии декомпенсации. Для больных ХГ с выраженной секреторной недостаточностью характерной жалобой служит понос (диарея). Причинами «гастрогенной» диареи могут быть: • недостаточное измельчение поступающей в желудок пищи; • резкое нарушение переваривания клетчатки; • ускоренное опорожнение желудка в связи с нарушением замыкательного рефлекса привратника; • выпадение бактерицидной функции желудка; • недостаточность поджелудочной железы. Больных могут беспокоить резкая слабость и головокружение после приема богатой углеводами пищи - проявление демпинг-синдрома, обусловленного быстрым поступлением пищи в двенадцатиперстную кишку при сниженной секреторной способности желудка. Слабость, адинамия, снижение массы тела, сочетающиеся с жалобами на потемнение кожных покровов, могут быть проявлением гипокортицизма. Данные, полученные на первом этапе, имеют существенное значение для постановки предварительного диагноза. Однако, учитывая их малую специфичность, достоверность этого этапа для постановки окончательного диагноза относительно невысока. Получаемая на втором этапе диагностического поиска информация малоспецифична для данного заболевания. На этом этапе можно выявить разлитую болезненность в эпигастральной области при обострении процесса; в этой же области может быть незначительная мышечная защита. Установленная при пальпации передней брюшной стенки болезненность в точке желчного пузыря, головки поджелудочной железы и зонах, характерных для ее поражения, болезненность при пальпации по ходу толстой кишки, спастически сокращенные участки кишечника отражают вовлечение этих органов в воспалительный процесс. Патологические изменения других органов пищеварительной системы при ХГ выявляют часто. Обнаруженное при пальпации эпигастральной области «опухолевое образование» делает предполагаемый диагноз ХГ как самостоятельного заболевания, менее вероятным. При физикальном исследовании могут быть выявлены симптомы полигиповитаминоза (В и С): сухость кожи, покраснение и разрыхленность десен, утолщение языка, сохранение отпечатков зубов на боковой поверхности языка, атрофия и сглаженность его сосочков, ангулярный стоматит и пр. Отмечается выраженная бледность кожи и слизистых оболочек при сопутствующей анемии; могут быть выявлены потемнение кожи в области ладонных складок, сосков, снижение АД - косвенное указание на гипокортицизм. Постановка окончательного диагноза возможна только с учетом данных третьего этапа диагностического поиска. Комплекс лабораторно-инструментальных исследований позволяет: • выявить характер нарушения желудочной секреции; • определить характер и глубину поражения слизистой оболочки; • уточнить или выявить осложнения ХГ. Характер нарушений желудочной секреции определяют по данным фракционного исследования желудочного сока тонким зондом. Главный признак данного варианта гастрита - секреторная недостаточность желудка, приобретает достаточную надежность лишь при проведении гистаминовой стимуляции. Исследование проводят следующим образом. Утром натощак, после удаления содержимого желудка, в течение часа изучают базальную секрецию. После получения базального секрета вводят гистамин 0,008 мг на 1 кг массы тела - субмаксимальный гистаминовый тест. Максимальный гистаминовый тест - 0,025 мг на 1 кг массы тела гистамина, применяют редко, так как возможны побочные явления, хотя за 30 мин до введения гистамина предварительно вводят антигистаминный препарат. На протяжении следующего часа собирают отделяющийся сок. Все исследование длится 2 ч. Очень важно, что базальное и стимулированное гистамином сокоотделение исследуют за равные отрезки времени. Проведение гистаминовой стимуляции у пожилых требует осторожности, даже при субмаксимальной стимуляции за 30 мин до введения гистамина подкожно вводят антигистаминный препарат (общее действие гистамина смягчается, способность возбуждать секрецию желудка при этом не снижается). Существуют противопоказания к проведению стимуляции гистамином: • значительные органические изменения сердечно-сосудистой системы; • склонность к аллергическим реакциям; • недавнее кровотечение из пищеварительного тракта; • подозрение на феохромоцитому. В таких случаях рекомендуют пользоваться пентагастрином для возбуждения секреторного ответа. Пентагастрин лишен общего действия и обладает исключительно сильной сокогонной способностью. В лабораторных условиях изменяют объем желудочного сока во все фазы секреции (тощаковая порция, за час до стимуляции - базальная секреция и стимулированная - в течение часа после стимуляции), исследуют общую кислотность, свободную соляную кислоту, кислотную продукцию и пепсин. О количестве вырабатываемой соляной кислоты судят в основном по показателям общей кислотности и затем на их основе вычисляют по формуле величину кислотной продукции (дебит соляной кислоты). |
