задачи по хирургии стоматологической с ответами. Дисциплина стоматология хирургическая задача 1
 Скачать 0.63 Mb. Скачать 0.63 Mb.
|
|
дисциплина «СТОМАТОЛОГИЯ ХИРУРГИЧЕСКАЯ» ЗАДАЧА № 1 Пациент 19 лет обратился к стоматологу с жалобами на наличие образования на нижней губе. Со слов пациента 3 месяца назад упал с велосипеда и ударился верхней губой. Через 2 недели на верхней губе появилось образование. Пытался лечить самостоятельно путем прокалывания образования, которое опорожнялось с выделением тягучей жидкости, но через некоторое время появлялось вновь. Объективно: при осмотре в области красной каймы нижней губы справа на границе со слизистой оболочкой определяется округлое образование, возвышающееся над слизистой оболочкой, размером 0,5х0,3 см, безболезненное, мягко-эластической консистенции. Слизистая оболочка над ним истончена, через оболочку просвечивается жидкость голубоватого цвета. В полости рта отмечается скол правого угла коронки зуба 1.1 в пределах эмали, изменение цвета, эмаль более темного цвета. Вопросы Какой предварительный диагноз можно поставить пациенту? Каким может быть план обследования и необходимо ли проведение дополнительных исследований? Сформулируйте клинический диагноз и укажите диагностические критерии. Назначьте лечение и обоснуйте его. Оцените объём операционной травмы с целью выбора адекватного метода обезболивания. Предварительный диагноз «ретенционная киста малой слюнной железы нижней губы справа, хронический периодонтит 1.1 зуба». План обследования и дополнительного исследования: а) консультация врача-стоматолога-терапевта- о возможности лечения 1.1 зуба и устранения острых краѐв зуба; б) ЭОД 1.1 зуба; в) необходимо провести внутриконтактную рентгенографию для уточнения изменений в области корня 1.1 зуба; г) цитологическое исследование для уточнения диагноза ретенционная киста. Клинический диагноз и его обоснование: ретенционная киста малой слюнной железы нижней губы справа. Клинические данные подтверждающие диагноз - это наличие травмы верхней губы, наличие округлого образования, возвышающегося над слизистой оболочкой, через истонченную оболочку просвечивается жидкость голубоватого цвета. А также, за данный диагноз, говорит еще клиническое проявление как опорожнение образования с выделением тягучей жидкости вовремя травмирования. За хронический периодонтит говорит травма – удар верхней губы о велосипед, а также зуба, что подтверждено сколом коронки зуба и изменением цвета зуба. План лечения и его обоснование: после проведения рентгенологического исследования будет решен вопрос о методе лечения 1.1 зуба терапевтическим путѐм (эндодонтическое лечение с восстановлением коронковой части зуба с помощью композиционных материалов или ортопедическим путѐм с изготовлением винира на 1.1 зуб). Хирургическое лечение - под местной анестезией удаление ретенционной кисты с помощью скальпеля или хирургического лазера с последующим патогистологическим исследованием. Для проведения оперативного вмешательства в полости рта с целью удаления образования со слизистой нижней губы необходимо местное обезболивание инфильтрационная анестезия, так как оперативное вмешательство является непродолжительным и малотравматичным. ЗАДАЧА № 2 В клинику обратилась пациентка 42 лет с жалобами на наличие припухлости у крыла носа слева. Припухлость появилась 2 дня назад после перенесенной вирусной инфекции. Объективно: припухлость верхней губы слева, переходная складка сглажена. Слизистая отечна, гиперемирована. Пальпация по переходной складке болезненна. В зубах 1.2, 1.1, 2.1, 2.2 пломбы. Перкуссия зубов безболезненна. Термометрия безболезненна. Зуб 2.2 имеет сероватый оттенок. 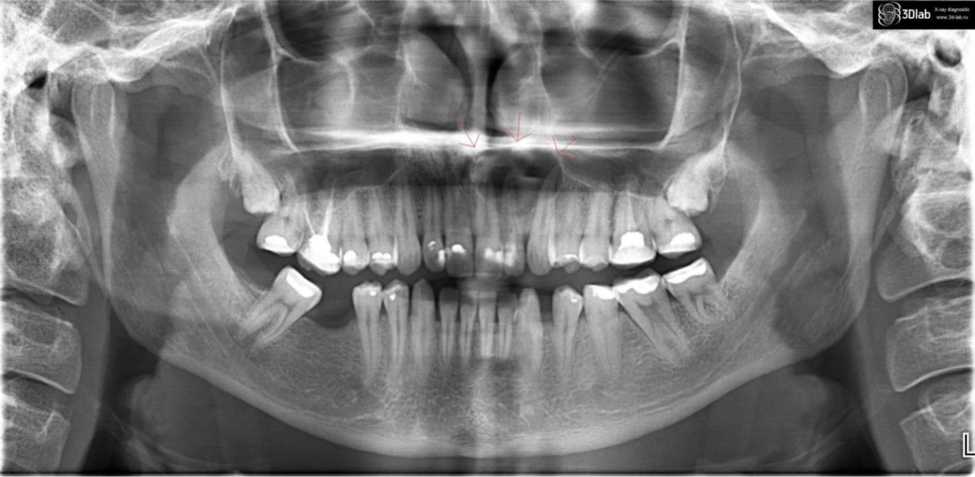 Вопросы Поставьте диагноз. Проведите дифференциальную диагностику. Заполните медицинскую карту. Какие дополнительные методы исследования необходимо провести. Составьте план лечения пациентки. Диагноз «К04.8 Корневая киста. Стадия обострения». Дифференциальная диагностика проводится с: острым апикальным периодонтитом пульпарного происхождения К04.4 (Обострением хронического гранулематозного периодонтита); - генпериапикальным абсцессом без полости К04.7; периапикальным абсцессом с полостью. К04.6. Диагноз обоснован клинической картиной и дополнительными методами обследования. Медицинская карта. Жалобы: на наличие болезненной припухлости верхней губы слева. Объективно: припухлость верхней губы слева. Подчелюстные лимфоузлы слева увеличены, при пальпации болезненны. Переходная складка в области 2.1, 2.2 зубов сглажена, пальпация по переходной складке болезненна. Слизистая отѐчна, гиперемирована.  . . Внутриротовая прицельная рентгенография. 5. 1) Эндодонтичекое лечение корневого канала 2.2 зуба. (Снятие пломбы, механическая медикаментозная обработка канала. Взвесь гидроксида кальция внутри канально (7-10 дней)). Временная пломба. Вскрытие оболочки кисты, дренирование. По показаниям противовоспалительная терапия. Б. После стихания острого воспаления постоянная обтурация корневого канала с операцией цистэктомии с резекцией верхушки корня. В. Планирование ортопедического лечения. Включенный дефект зубного ряда III класс по Кеннеди. Возможные варианты протезирования: имплантация 4.6 зуба; коронка металлокерамическая на имплантате; мостовидный протез с опорой на 4.7, 4.5 зубы. ЗАДАЧА № 3 В клинику обратилась пациентка 45 лет с жалобами на боли в нижней челюсти справа и припухлость щеки справа. Со слов пациентки 3 месяца назад было проведено удаление зубов 4.6 и 4.5. Объективно: асимметрия лица за счет отека мягких тканей жевательной области справа. Переходная складка сглажена, слизистая оболочка отечна, гиперемирована, отмечается симптом флюктуации. В зубах 4.7, 4.8, 4.5 пломбы, перкуссия безболезненна, цвет зубов не изменен, термометрия безболезненна.  Вопросы Поставьте диагноз. Проведите дифференциальную диагностику. Заполните медицинскую карту. Какие дополнительные методы исследования необходимо провести. Составьте план лечения пациентки. ЗАДАЧА № 4 В стоматологическую клинику обратилась пациентка 20 лет с жалобами на ограниченное открывание рта, боли в нижней челюсти слева в области угла челюсти. Боли появились 2 дня назад. Объективно: лицо симметрично, открывание рта ограничено (2 см). Подчелюстные лимфоузлы слева увеличены, болезненны при пальпации. Слизистая ретромолярной области отечна, гиперемирована. Зуб 3.8 прорезался дистальными буграми. Пальпация ретромолярного треугольника болезненна. Зуб 2.2 повернут по оси. 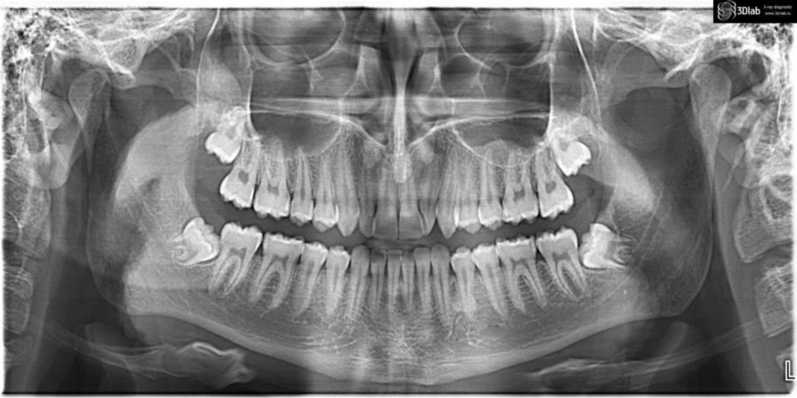 Вопросы Поставьте диагноз. Проведите дифференциальную диагностику. Заполните медицинскую карту. Какие дополнительные методы исследования необходимо провести. Составьте план лечения пациента. Обострение хронического перикоронита в области 3.8 зуба. Ретромолярный периостит, невралгия 3 ветви тройничного нерва. Анестезия, рассечение капюшона, антисептическая обработка, введение под капюшон йодоформной турунды. После стихания острых воспалительных явлений решение вопроса о сохранении или удалении 3.8 зуба. 6. Ретромолярный периостит, абсцесс, флегмона, лимфаденит, воспалительная контрактура. 22. Повернут по оси ЗАДАЧА № 5 У больного с фурункулом подбородка на пятый день лечения в условиях поликлиники появилось повышение температуры до 39°С, отмечена деформация лица за счет значительного отека тканей подбородка и подподбородочной области. Больной срочно госпитализирован в клинику челюстно-лицевой хирургии. При осмотре: в области подбородка имеется фурункул размером 1,5x1,5 см, болезненный при пальпации, в центре - на месте удаленного стержня имеется кратерообразная язвочка. Окружающие мягкие ткани отечны, кожа подбородочной и подподбородочной областей гиперемирована, напряжена, слегка лоснится. В области гиперемии имеется симптом флюктуации. На ортопантомограмме признаков заболевания зубов не обнаружено. Вопросы Поставьте предварительный диагноз. Проведите дифференциальную диагностику заболевания. Составьте план лечения больного. Какие дополнительные методы обследования необходимо выполнить? Какие осложнения со стороны ЦНС могут развиться у больного при неправильной тактике лечения Фурункул подбородочной области в стадии абсцедирования. Карбункул/абсцесс мягких тканей. Комплексная антибактериальная противовоспалительная терапия. Вскрытие абсцесса, некрэктомия. Ежедневные перевязки. Чаще - не требуется. Редко - УЗИ мягких тканей. Менингит, менингоэнцефалит, абсцесс головного мозга, тромбоз синусов твѐрдой мозговой оболочки. ЗАДАЧА № 6 У больного после производственной травмы при падении с высоты была потеря сознания, тошнота, рвота, ретроградная амнезия, нарушение зрения, глотания, отек мягких тканей, подкожная воздушная эмфизема. Первая медицинская помощь оказана бригадой скорой помощи. Состояние больного тяжелое. При осмотре: выраженная деформация лица за счет отека и гематомы мягких тканей, смещения костей средней зоны лица. Имеется нарушение зрения - диплопия, крово- и ликворотечение из полости рта и носа, возникающие периодически тошнота и рвота. Прикус нарушен, контактируют только моляры с обеих сторон. Вопросы Поставьте предварительный диагноз. Как определить наличие ликвореи из носа? Куда должен быть доставлен больной бригадой скорой помощи? Составьте план лечения больного. Какие формы нарушения зрения возможны у больного? Перелом верхней челюсти по типу Le Fort III. Провести тест двойного пятна. Многопрофильный стационар с отделениями челюстно-лицевой хирургии и нейрохирургии. Рентгенологическое обследование (прямая проекция, полуаксиальна), КТ средней зоны лицевого черепа + головного мозга. Консультация врача-невролога/нейрохирурга, врача-оториноларинголога, врачаофтальмолога. Остеосинтез верхней челюсти. Бинокулярная диплопия за счѐт гипофтальма, экзофтальм, энофтальм. ЗАДАЧА № 7 В отделение челюстно-лицевой хирургии поступил больной с жалобами на общую слабость, повышение температуры тела, невозможность принимать пищу. 5 дней назад в поликлинике был удален 47 зуб по поводу обострения хронического периодонтита. На следующий день температура тела повысилась до 39° С, появились боли при глотании, озноб. При поступлении: общее состояние больного тяжелое, температура тела 39,5° С, АД 100/60 мм. рт. ст., PS - 120 ударов в минуту, слабого наполнения. Кожные покровы бледные, суховаты. Тоны сердца приглушены. Местно: в поднижнечелюстной области справа определяется болезненный инфильтрат, распространяющийся до кивательной мышцы. Открывание рта ограничено до 0,7 см. Гнилостный запах изо рта. Лунка 7 выполнена сгустком грязно-серого цвета. Слизистая оболочка крыловидно-челюстной складки и боковой стенки глотки покрасневшая, выбухает в полость ротоглотки. При запрокидывании головы появляется резкая боль за грудиной, покашливание. Анализ крови: НЬ - 120 г/л, лейкоциты - 17,7х10" г/л, СОЭ - 57 мм/час. Токсическая зернистость нейтрофилов. Вопросы Поставьте предварительный диагноз. Проведите дифференциальную диагностику заболевания. Составьте план обследования и лечения больного. Какие дополнительные методы обследования необходимо выполнить? Какие осложнения могут развиться у больного при неправильной тактике лечения? Гнилостно-некротическая флегмона дна полости рта справа, крыловиднонижнечелюстного пространства справа, медиастинит. Флегмона поднижнечелюстной области, аденофлегмона. Комплексная антибактериальная противовоспалительная терапия. Вскрытие флегмоны дна полости рта, медиастинотомия. Ежедневные перевязки. КТ грудной полости, консультация врача-торакального хирурга. Дальнейшее распространение воспалительного процесса, полиорганная недостаточность, летальный исход. ЗАДАЧА № 8 Пациент О. 38 лет обратился с жалобами на припухлость в области передней группы зубов на верхней челюсти. Из анамнеза было выяснено, что зубы 1.1, 1.2, 1.3 лечены 10 лет назад по поводу осложненного кариеса. Объективно: состояние удовлетворительное, сознание ясное, ориентирован во времени и пространстве, поведение адекватно ситуации. Конфигурация лица не изменена. Кожные покровы лица и шеи нормального цвета без повреждений. Регионарные лимфатические узлы пальпируются, не увеличены, подвижны, безболезненны. Открывание рта свободное. Слизистая оболочка полости рта и преддверия увлажнена, бледно-розового цвета. С вестибулярной стороны на верней челюсти в области проекции 1.1, 1.2, 1.3 зубов отмечается деформация альвеолярного отростка 0,3х1,0 см, при пальпации в области деформации отмечается пергаменный звук. Зубы 1.1, 1.2, 1.3 покрыты металлокерамическими коронками, перкуссия отрицательная. На внутриконтактной рентгенограмме определяется очаг разряжения костной ткани с четкими контурами диаметром 2 см. В полость разряжения костной ткани обращены корни 1.1, 1.2 зубов, корень зуба 1.3 прилегает к области разряжения. Канал зуба 1.1 запломбирован неоднородно, а 2/3 длины корня, канал зуба 1.2 запломбирован неоднородно, в области верхушки зуба в канале пломбировочный материал не визуализируется, канал зуба 1.3 запломбирован равномерно на всю длину корня. Вопросы Какой предварительный диагноз можно поставить пациенту? Каким может быть план обследования и необходимо ли проведение дополнительных исследований? С какими заболеваниями необходимо проводить дифференциальную диагностику? Сформулируйте клинический диагноз и укажите диагностические критерии. Назначьте лечение и обоснуйте его. Предварительный диагноз «радикулярная киста верхней челюсти в области 1.1, 1.2, 1.3 зубов». План лечения и дополнительного обследования: консультация врача-стоматолога-терапевта о возможности перелечивания 1.1, 1.2 зубов по поводу хронического периодонтита; консультация врача-ортопеда-стоматолога о снятии мостовидного протеза и изготовления новой конструкции на время лечения временной, затем постоянной; с целью определения точной локализации, размеров кисты и отношения к важным анатомическим структурам верхней челюсти необходимо провести лучевое исследование с помощью КЛКТ (конусно-томография), или МСКТ (мультиспиральная компьютерная томография). Дифференцировать радикулярную кисту необходимо со следующими заболеваниями: хроническим периодонтитом, зубосодержащей кистой, кератокистой, амелобластомой. Клинический диагноз и его обоснование: радикулярная киста верхней челюсти в области 1.1, 1.2 зубов (об этом свидетельствует припухлость в области передней группы зубов на верхней челюсти, а также лечение 1.1, 1.2, 1.3 зубов 10 лет назад, по данным лучевых методов определяется очаг разряжения костной ткани, с чѐткими контурами диаметром 2 см, в полость разряжения костной ткани обращены корни 1.1, 1.2 зубов, каналы 1.1, 1.2 зубов запломбированы неоднородно). План лечения и обоснование: в случае отсутствия сообщения с анатомическими образованиями верхней челюсти (полость носа, верхнечелюстная пазуха) возможен вариант цистэктомии; в случае прободения кисты в полость носа необходимо провести операцию цистотомия; перед лечением необходимо провести повторное эндодонтическое лечение 1.1, 1.2 зубов, перед лечением необходимо провести снятие ортопедических конструкций, изготовить временные ортопедические конструкции и после завершения хирургического лечения заменить их на постоянные; через полгода провести рентгенологический контроль проведенного лечения. ЗАДАЧА № 9 Больной 60 лет обратился в клинику с жалобами на приступообразные боли в левой половине лица, возникающие при прикосновении к левой щеке рукой, полотенцем, одеждой, при пережевывании пищи, продолжающиеся в течение 3-4 секунд. Возникающие боли жгучего характера, распространяются в висок, затылок. Из анамнеза выяснено, что два месяца назад перенёс ОРВИ с высокой температурой, через две недели после начала ОРВИ возник первый приступ боли в левой половине лица продолжительностью 1 -2 секунды, затем приступы стали длиться 3 -4 секунды. К врачу обратился впервые. Из перенесённых заболеваний указывает на детские инфекции, простудные заболевания. Общее состояние удовлетворительное. Объективно: лицо несколько асимметрично за счет отечности левой половины. Пальпация точек выхода II-й (инфраорбитальное отверстие) и III-й (ментальное отверстие) ветвей тройничного нерва на лицо более болезненна слева. При пальпации щечной области слева начинался приступ боли длительностью 3 секунды. При осмотре полости рта отмечается наличие мягкого налета на зубах верхней и нижней челюстях, сколы металлокерамических коронок 1.4, 1.5, 1.6 зубов на вестибулярных и жевательных поверхностях, при пальпации места сколов имеют острые края. Вопросы Какой предварительный диагноз можно поставить пациенту? Каким может быть план обследования и необходимо ли проведение дополнительных исследований? С какими заболеваниями необходимо проводить дифференциальную диагностику? Сформулируйте клинический диагноз и укажите диагностические критерии. Назначьте лечение и обоснуйте его. Предварительный диагноз «невралгия II-III ветвей тройничного нерва слева». План обследования и дополнительного исследования: консультация врача-терапевта-стоматолога о возможности проведения профессиональной гигиены; консультация врача-ортопеда-стоматолога о сглаживании острых краѐв металлокерамических коронок, после купирования приступов проведение рационального протезирования; ортопаномография для исключения патологии со стороны зубочелюстной системы; дополнительно консультация у врача-невролога, врача-оториноларинголога и врача-терапевта. Дифференцировать невралгию II-III ветвей тройничного нерва необходимо со следующими заболеваниями: острым пульпитом, невралгией тройничного нерва, дисфункции ВНЧС, миофасциальных болей. Клинический диагноз и его обоснование: невралгия II-III ветвей тройничного нерва слева (об этом свидетельствуют жалобы больного на приступообразные жгучие боли, возникающие при прикосновении, вероятно, к «курковым» зонам на коже лица слева, начало заболевания (после перенесенного ОРВИ) и данные анамнеза свидетельствуют о невралгии II-III ветвей тройничного нерва, а также есть раздражающий фактор - острые края коронок в результате скола керамики). План лечения и обоснование: при выявлении органической патологии лечение должно быть комплексным; - для лечения невралгии назначаются противоэпилептические средства (Тигретол, Суксилен, Финлепсин, Ривотрил, Морфолен, Триметин, Клоноцепам), витамины группы «В», биогенные стимуляторы, антигистаминные препараты, блокады анестетиком, физиотерапевтическое лечение; необходимо провести профессиональную гигиену полости рта и обучить пациента более эффективно пользоваться индивидуальными средствами гигиены; провести сглаживание острых краѐв на коронках 1.4, 1.5, 1.6 зубов и после купирования приступов невралгии провести рациональное протезирование – заменить металлокерамические коронки на новые. |
