Острый трахеит. Этиология вирусы, грибы, стафилококки, стрептококки, физические и химические факторы
 Скачать 0.71 Mb. Скачать 0.71 Mb.
|
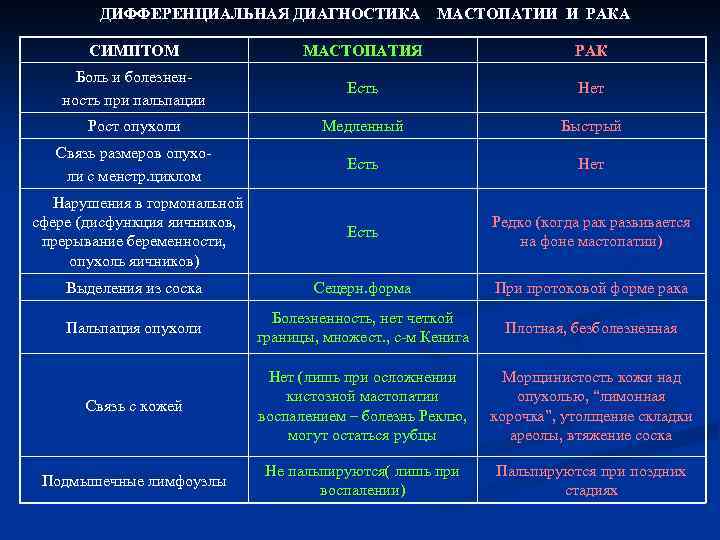 Опухоли Это патологический процесс, характеризующийся разрастанием ткани, клетки которой приобрели способность к беспредельному, нерегулируемому размножению. 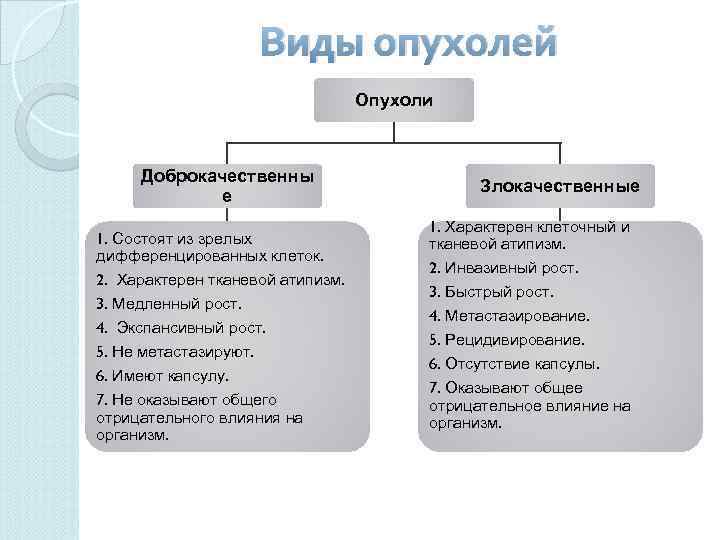  Неотложные состояния в гинекологии. Внематочная беременность Причины: эндометриоз ранее перенесенные прерывания беременности гормональные виды контрацепции наличие внутриматочной спирали стимуляция овуляции вспомогательные методы репродукции ранее перенесенные операции на придатках внематочная беременность в прошлом опухолевые процессы в матке и придатках перенесенные воспаления придатков (особо опасна хламидийная инфекция) пороки развития половых органов задержка полового развития Диагностика: задержка менструации, изменения со стороны пищеварительной системы (извращение вкуса, приступы тошноты, рвота и т. д.), размягчение матки и образование в яичнике желтого тела беременности. ультразвукового исследования (определяется наличие плодного яйца в матке, присутствие жидкости в полости живота и образования в области придатков). Информативным способом определения внематочной беременности является β-ХГ тест. С помощью теста определяется уровень хорионического гонадотропина (β-ХГ), Апоплексия яичников Причины: поликистоза яичников; варикозного расширения вен яичника; оофорита; воспаления придатков; прерывания беременности и т. д. Диагностика: Физикальный осмотр. Характерными признаками апоплексии яичника являются жалобы на появление острых болей в животе в середине менструального цикла или его второй половине. При общем осмотре и пальпации обращает внимание болезненность на стороне вовлеченного яичника, вздутость живота, положительные перитонеальные симптомы. Лабоарторные исследования. В общем анализе крови при апоплексии яичника отмечается заметное снижение гемоглобина, лейкоцитоз. Для исключения внематочной беременности исследуется кровь на ХГЧ. Осмотр на кресле. В ходе влагалищного исследования уточняется гинекологическая природа патологии: выявляется резкая болезненность боковых и заднего свода, пульсация сосудов сводов, в случае массивного кровоизлияния – выбухание заднего свода. При смещении в стороны шейки матки возникает сильная боль. Размеры матки обычно не изменены, иногда слегка увеличены, консистенция плотная. Заинтересованный придаток болезненный, увеличен до размеров куриного яйца, имеет эластичную консистенцию и ограниченную подвижность. При апоплексии яичника возможны выделения крови из половых путей. Пункция влагалища. В ходе пунктирования заднего свода влагалища при апоплексии яичника получают кровь или серозно-кровянистую жидкость. УЗИ малого таза. Ультразвуковая картина при апоплексии яичника характеризуется наличием свободной жидкости в животе, признаками кровоизлияния в овариальную ткань на пораженной стороне. Лапароскопия. Для окончательной диагностики апоплексии яичника и устранения кровотечения показана лапароскопия. Воспалительные заболевания женских половых органов Диагностика: бактериологическое и бактериоскопическое исследование, рентгенография брюшной полости, туберкулинодиагностика, ИФА, ПЦР Послеродовые гнойно – септические заболевания Диагностика: УЗИ, гистероскопия, пункция заднего свода влагалища, крови: значительный лейкоцитоз с нейтрофильным сдвигом влево, резкое увеличение СОЭ. С целью идентификации инфекционных агентов производится бакпосев отделяемого половых путей и содержимого матки. Гистологическое исследование последа Акушерский травматизм Причины: бурная или дискоординированная родовая деятельность, оказание оперативных пособий в родах (наложение щипцов, проведение вакуум-экстракции плода, ручного отделения последа, плодоразрушающих операций), чрезмерная родостимуляция, нерациональное ведение потужного периода, неадекватная защита промежности и т. д. Способствовать родовым травмам может переношенная беременность, поперечное положение плода, тазовое предлежание плода, преждевременные роды, узкий таз, многоводие, многоплодие, предлежание плаценты. оперативные вмешательства в прошлом, анатомических дефектов гениталий (внутриматочной перегородки, гипоплазии матки, двурогой матки), ригидности шейки матки у поздно первородящих, гиперантефлексии матки. Также родовые травмы могут быть обусловлены цервицитами, аденомиозом, эндометритами, кольпитами, пузырным заносом и хорионэпителиомой. Диагностика: наружный осмотр, узи, Поперечные и косые положения плода Причины: повышенная подвижность плода, чрезмерно широкий таз, дряблость передней брюшной стенки, многоводие, многоплодие, неправильная форма матки, наличие в нижнем отделе матки миоматозного узла. Диагностика: при осмотре матка вытянута, дно располагается ниже, предлежащая часть над входом в малый таз не определяется, а по бокам прощупывается головка и ягодицы, сердцебиение на уровне пупка, УЗИ. Патология родовой деятельности Причины: Общие нарушения. К данной группе относят эндокринные и соматические заболевания, курение, наркоманию, алкоголизм и некоторые особенности характера (повышенную возбудимость, эмоциональную лабильность и низкую устойчивость к стрессам). Патологии репродуктивной системы. В число состояний репродуктивной системы, провоцирующих аномалии родовой деятельности, включают возраст до 18 и после 30 лет, аборты, послеоперационные рубцы на матке, аномалии женских половых органов и хронические гинекологические заболевания. Осложнения беременности и родов. К факторам риска, возникшим в период гестации и родов, принадлежат гестозы, врожденные дефекты развития плода, нарушения положения плода, перерастяжение матки вследствие многоводия, многоплодия и крупного плода, перенашивание, проблемы расположения и отделения плаценты, раннее излитие вод, затянувшийся подготовительный период и незрелость шейки матки. Все перечисленные факторы могут усугубляться необоснованным или чрезмерным назначением лекарственных препаратов. Диагностика: Беременность и воспалительные заболевания почек и мочевыводящих путей гестационный пиелонефрит Причины: изменения уродинамики при беременности, бессимптомная бактериурия, ифекционная генитальная и экстаргенитальная патология. Клиника: У впервые беременных женщин признаки заболевания обычно появляются на 4-5 месяцах гестационного срока, при повторной беременности — на 6-8 месяцах. Наиболее типичным симптомом пиелонефрита является интенсивная боль на стороне поражения по типу почечной колики, которая возникает в области поясницы и иррадиирует в низ живота, пах, наружные гениталии, внутреннюю поверхность бедра. В III триместре болевые ощущения менее интенсивны, превалируют проявления дизурии. Для острого воспаления характерны внезапное начало и выраженный интоксикационный синдром — слабость, значительная гипертермия, ознобы, суставные и мышечные боли. Латентные хронические формы зачастую протекают бессимптомно и выявляются лабораторно. Диагностика: Общеклинический и биохимический анализы крови. Характерными признаками острого пиелонефрита являются эритропения, снижение уровня гемоглобина, лейкоцитоз, нейтрофилез, сдвиг лейкоцитарной формулы влево, повышение СОЭ. В сыворотке крови определяются признаки гипопротеинемии, диспротеинемии, могут незначительно повышаться концентрации креатинина и мочевины. Общий анализ мочи. При остром течении заболевания в материале в большом количестве обнаруживаются лейкоциты и бактерии. Уровень белка в моче составляет до 1 г/л. Возможна микрогематурия. Для хронического пиелонефрита характерно непостоянное выделение бактерий и лейкоцитурия от 10-15 клеток в поле зрения. При необходимости исследование дополняют анализом по Нечипоренко. Посев мочи на микрофлору. Метод позволяет идентифицировать возбудителя, оценить степень бактериальной обсемененности по количественному содержанию колониеобразующих единиц (для большинства микроорганизмов диагностически значимым является титр от 105 КОЕ/мл). В ходе бактериологического исследования можно определить чувствительность флоры к противомикробным препаратам. УЗИ почек. Осложнения: отеков, повышением артериального давления, возникновением протеинурии, изменениями сосудов глазного дна, грубыми нарушениями капиллярной архитектоники и легочной гипертензией. Возрастает риск угрозы прерывания беременности, самопроизвольного аборта, преждевременных родов из-за повышения возбудимости матки на фоне выраженного болевого синдрома и лихорадки. Зачастую развивается анемия за счет угнетения синтеза эритропоэтина в почечной ткани. Влияние заболеваний ЖКТ на течение беременности и родов Язва желудка: У пациенток, страдающих активной язвенной болезнью, более выражены ранний токсикоз, железодефицитная анемия. Возможно возникновение фетоплацентарной недостаточности, гипоксии и задержки развития плода. Гастроэзофагальнаярефлюксная болезнь: Причины: Повышение уровня прогестерона. Под действием прогестинов расслабляется нижний пищеводный сфинктер, тонус которого восстанавливается только в послеродовом периоде., Увеличение внутрибрюшного давления Клиника: изжогу, постепенно усиливающуюся по мере приближения родов. Дискомфорт и жжение за грудиной чаще возникают после употребления острых, жирных, жареных продуктов, при переедании, физических нагрузках, в лежачем положении и при наклонах. Приступы изжоги могут повторяться несколько раз в день и длиться от минут до нескольких часов. У беременных, страдающих ГЭРБ, возможны отрыжка кислым или горьким, ощущение комка в горле, загрудинная боль при глотании с иррадиацией в прекардиальную область, шею, нижнюю челюсть, межлопаточное пространство. Холецистит: Появление тошноты и рвоты, а также горечи во рту Избыточное слюноотделение Появление отрыжки или изжоги с горьким привкусом Боль и дискомфорт с правой стороны под ребрами после приема острой, жареной или соленой пищи Чрезмерно долгий период токсикоза (в нормальном состоянии он длится до 12-ти недель, а при наличии холецистита — до 30-ти) Панкреатит: Хотя при остром воспалении поджелудочной железы плод обычно не испытывает прямых повреждающих воздействий, прогноз беременности ухудшается. У 20% пациенток, перенесших заболевание, возникали самопроизвольные выкидыши, у 16% — преждевременные роды. Основным осложнением в 3 триместре является ДВС-синдром. Наиболее серьезные экстрагенитальные нарушения — инфицирование воспаленных тканей, формирование флегмоны забрюшинной клетчатки, развитие ферментативного перитонита, аррозивных кровотечений и псевдокист, панкреатогенный и инфекционно-токсический шок. Влияние заболеваний ССС на течение беременности и родов Артериальная гипертензия во время беременности может осложняться гестозами, фетоплацентарной недостаточностью, самопроизвольными абортами, преждевременными родами, преждевременной отслойкой нормально расположенной плаценты, массивными коагулопатическими кровотечениями, антенатальной гибелью плода. При беременности и в период родов у женщин с повышенным давлением чаще нарушается мозговое кровообращение, отслаивается сетчатка, диагностируется отек легких, полиорганная и почечная недостаточность, HELLP-синдром.  Ранний токсикоз это возникающий в первой половине беременности тошнота, рвота, слюнотечение  При диагностике гестоза принимают во внимание амнестические данные, жалобы беременной, результаты объективного и лабораторного исследований. С целью оценки степени нарушений при гестозе целесообразно провести исследования: свертывающей системы крови (коагулограмма); общего анализа крови; общего и биохимического анализов мочи; биохимических показателей крови; соотношения объема употребляемой жидкости и выделяемой мочи; артериального давления; динамики изменения массы тела; состояния глазного дна. Для уточнения состояния плода и плацентарного кровотока при гестозе проводится УЗИ и допплерография маточно-плацентарного кровотока. При гестозе дополнительно необходимы консультации окулиста, терапевта, невролога, нефролога. Группы риска Первородящие. У женщин, беременных не в первый раз, гестоз наблюдается значительно реже. Будущие мамы младше 20 и старше 35 лет. Женщины с многоплодной беременностью или крупным плодом. Также риск возникновения гестоза повышают: стрессы; сахарный диабет; ожирение; заболевания почек, органов репродуктивной, сердечно-сосудистой или эндокринной систем, давшие о себе знать во время беременности или наблюдавшиеся еще до нее. Классификация инфекционных болезней Классифицируются инфекционные болезни по этиологии (вид возбудителя), по клиническому течению заболевания, по локализации процесса и источнику инфекции. В зависимости от вида возбудителя, инфекционные болезни разделены на такие основные группы: вирусные инфекции (грипп, вирусные гепатиты, ВИЧ СПИД, инфекционный мононуклеоз, герпес, ветряная оспа, корь); бактериальные инфекции (дизентерия, сальмонеллез, туберкулез, холера, чума); грибковые инфекции (кандидоз, лишай); инфекции, вызванные простейшими (амебиаз, лямблиоз); прионовые инфекции (возбудителем являются специфические белковые молекулы – прионы, наименее изученная на сегодняшний день отрасль); инфекции, вызванные паразитами (инвазии) выделены в отдельную область – паразитологию. Основными паразитами у человека являются черви (гельминтозы) и эктопаразиты (вши, клещи). По источнику и месту скопления (резервуару) возбудителя все инфекционные болезни принято классифицировать так: антропонозы – источником инфекции является только человек (ВИЧ СПИД, вирусные гепатиты, дизентерия); зоонозы – в данном случае источником и природным резервуаром инфекции служат животные (туляремия, чума, бруцеллез); сапронозы – возбудители могут находиться в других объектах окружающей среды, таких как вода, почва, воздух (легионеллез, газовая гангрена); Клиническая классификация подразумевает течение инфекционных болезней и разделяется: по типу (типичное или атипичное, нехарактерное для данной инфекции течение); по тяжести (легкое, среднетяжелое и тяжелое течение); по длительности процесса (острые, подострые и хронические инфекционные заболевания). В зависимости от основной локализации и входных ворот (входные ворота – орган или система органов организма человека, через которые происходит заражение), все инфекционные болезни выделены в основные группы: кишечные инфекции (дизентерия, острые кишечные инфекции, холера, сальмонеллез); дыхательные инфекции (дифтерия, грипп, ангина, инфекционный мононуклеоз); кровяные инфекции (малярия, сыпной тиф, возвратный тиф, чума); инфекции наружных покровов (гонорея, сифилис, цитомегаловирусная инфекция, папилломатоз). Оценка состояния функциональных систем у больных при инфекционных заболеваниях Основные клинические синдромы и симптомы при инфекционных заболеваниях. 1)Лихорадка По длительности 1.мимолётная (от нескольких часов до 1 – 2 дней) 2.острая (до 15 дней) 3.подострая ( до 6 недель) 4.Хроническая ( более 6 недель) По высоте 1.субфебрильная (37,1 – 38,0) 2.Фебрильная ( 38,1 – 39.0) 3.Высокая (39,1 – 40,0) 4.Гиперпиретическая (более 41,0) 2) Экзантема (сыпь на кожных покровах) Первичные 1.розеола – пятнышко размером от 1 до 5 мм от бледно – розового до пумпурного цвета с чёткими границами или размытыми краями округлой или неправильной формы, не выпуклая, исчезает при растягивании кожи. 2.пятно – от 5 до 20 мм неправильной формы не выпуклое, окраска как у розеолы 3.папула – от 1 до 20 мм выпуклое, чувствуется на ощупь, плоское или куполообразное, окраска такая же, оставляет пигментацию 4.петехии – точечные кровоизлияния до 1 мм, могут наслаиваться на розеолы 5.эритема – обширные участки гиперемированной кожи, размер до 20 мм, красного или пурпурного цвета. 6.геморрагии – точки или кровоизлияния различной величины и размера, не исчезают при растягивании, цвет от красного до фиолетового, 7.везикула (пузырёк) – полостной элемент от 1 до 5 мм с прозрачным или кровянистым содержимым. 8.пустула – пузырёк с мутным гнойным содержимым. 9.пузырь (булла) – 10 – 15 мм и больше заполнен серозным содержимым. 10.волдырь – округлой формы до 10 – 20 см и больше Вторичные 1.чешуйка - отторженние роговых платинок на месте сыпи 2.пигментация – изменения цвета кожи на месте экземы 3.корка, рубцы 4.экскориация – расчёсы. Другие поражения кожи 1.очаговый некроз 2.язвы 3)Высыпания на слизистой (энантемы) 1.пятна Бельского – Филатова – Коплика – мелкие до 1 – 2 мм, очаги некроза на слизистых. 2.Симптом Киари – Авцина – мелкие кровоизлияния на переходящих складках кожи и конъюнктив 3.симптом Розенберга – мелкие кровоизлияния у основания языка. 4.афты – мелкие язвочки на слизистых оболочках 4)Лимфаденопатия 1.лимфаденит 2.лимфаденопатия 5)Респираторный 6)Гепатоменальный 7)Синдром желтухи 1.жёлто – шафрановый (поражение паренхимы печени) 2.жёлто – зелёный (нарушение оттока желчи) 3.жёлто – лимонный (повышенный распад эритроцитов) 8)Диарейный синдром 9)Менингеальный синдром 65) ВИЧ – инфекция Этиология: относится к семейству ретровирусов Эпидемиология: человек инфецированный с любой стадии заболевания, путь естественный и парентеральный Патогенез: Классификация: 1)Стадия инкубация 2)Стадия первичных проявлений Варианты течения А)Бессимптомное Б)Острая ВИЧ – инфекция без вторичных проявлений В)Острая ВИЧ – инфекция с вторичными проявлениями 3)Субклиническая стадия 4)Стадия вторичных проявлений А)потеря массы тела менее 10%, грибковые, вирусные, бактериальные поражения кожи и слизистых Б)потеря массы тела более 10%, диарея, лихорадка более мес., повторные стойкие вирусные и бактериальные заболевания В)Кахексия 5)Терминальная стадия Клиника: Температура тела повышается до 37,5 Боли в горле Лимфоузлы в подмышках, в паху и на шее увеличиваются, образуя припухлость Боли в области головы и глаз Снижение массы тела Снижение аппетита, сонливость Рвота, тошнота, диарея Кожные высыпания. Острая фаза длится от нескольких недель, далее её сменяет бессимптомная фаза. При бессимптомной фазе клинические проявления болезни могут отсутствовать. Диагностика: установление факта ифницирования ВИЧ (лабораторное заключение), установление стадии и маркеров прогрессирования ВИЧ – инфекции ОАК: лейкопения, лимфоцитоз, ускоренное СОЭ, анемия, тромбоцитопения ОАМ: протеинурия, цилиндрурия ПЦР, серологический анализ, тестирование на ВИЧ, флюорография, УЗИ орагнов брюшной полости, эластография, рентген грудной клетки, ФГДС, МРТ/КТ, колоноскопия, ЭКГ Столбняк и бешенство Бешенство Этиология: вобудитель порядок Mononegavirales семейство Rhabdoviridae. Род Lyssavirus Эпидемиология: зоонозная инфекция, резервуар мыши, хозяева дикие животные. Источник: животные в инкубационном периоде или с картиной бешенства. Механиз: контактный. 1.городсое бешенство 2.лесное бешенство Классификация По клиническим проявлениям 1.бульарные 2.паралитические 3.менингоэнцефалитические 4.мозжечковые Клиника Инкубационный период: от 6 до 3 месяцев Продормальный период: от 1 до 4 дней, раздражительность, бессоница, чувствительность в области раны, недомгание, страх, беспокойство, тревога. В месте укуса ноющая боль, зуд, боли по ходу нервов, субфебрильная т, головная боль. Стадия возбуждения: 4 – 7 дней, судороги, затруднения глотания, спазмы глотки и гортании, шумное дыхание, слуховые и зрительные галлюцинации. Фобии: гидрофобии, аэрофобии, фотофобии, акустикофобии – приводят к развитию судорог. Пароксизм бешенства – приступ возникший из за какого – либо раздражителя. Характеристика приступа: вздрагивание всего тела, вытягивание рук вперёд, отклонение головы назад, длительность несколько минут, сопровождается болезненными судорогами мышц глотки, приводящий к одышке. Внешний вид: лицо цианотичное, выржение страха и страдания, взгляд устремлён в одну точку, икота и рвота м.б., обильное слюноотделение, выделяется липкий пот, приступы следуют один за другим. Период паралича: приступы прекращаются, больные начинают пить и есть, исчезает страх и возбуждения, длится 1 -3 дня , потом развивается вялость, апатия, паралич глазным мышц, мышц конечностей, ЧМ нервов, дисфункция тазоовых органов. Смерть через 5 – 7 дней от паралича дыхательного и сосудистого центра Диагностика: Наличие телец Бабеша Негри, люмбальная пункция, ОАК: лейкопения, анэозинофилия, в поздних стадиях – повышение гематокрита, тромбоцитопения. Столбняк Этиология: возбудитель Clostridium terari Эпидемиология: источник здоровые животные и птицы Классификация: По месту внедрения -раневой -послеожоговый -послеоперационный -после отморожений -после электротравм По степени тяжести -лёгкая (I) -среднетяжёлая (II) -тяжелая (III) -очень тяжелая (IV) По распространённости -общий -местный По длительности течения -молниеностный -острый с бурным течением -подострый -хронический Клиника: тризм, сардоничекая улыбка, дисфагия, постоянное тоническое напряжение мышц шеи, живота, спины, конечностей Диагностика: ЭКГ: синусовая тахикардия, появление отрицательного Т Рентген: признаки пневмонии. ОАК: нейтрофильный лейкоцитоз, сдвиг формулы влево, анэозинофилия ОАМ: повышение удельного веса БАК: метаболический ацидоз, снижение резервной щелочности Нарушение водно – электролитного обмена Интоксикация – это клиническое проявление патологического процесса, обусловленного наличием в организме в необычных – количествах токсических веществ или ядов. Токсикоз - это неспецифический клинический симптомокомплекс, развивающийся в организме в ответ на воздействие инфекционного агента с бурным развитием нарушение гомеостаза и сознания. Эксикоз – потеря жидкости, развивается при многих инфекционных заболеваний, сопровождающихся многократной рвоты и жидким стулом. Дегидратация – состояние, когда потери воды и растворённых в ней веществ превышают их поступление, что снижает нормальное содержание воды в организме без или с изменением ионного состава. |
