перикардиты. Г. Е. Ройтберг, А. В. Струтынский внутренние болезни сердечнососудистая
 Скачать 0.82 Mb. Скачать 0.82 Mb.
|
Клиническая картина экссудативного перикардита, осложненного тампонадой сердца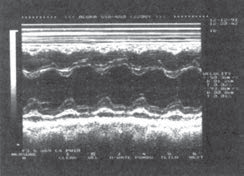 Клиническая картина выпотного перикардита с тампонадой сердца представляет особый интерес, поскольку только своевременное распознавание этого осложнения и выбор аде- кватного лечения уменьшают риск летального исхода. Следует подчеркнуть, что диагноз тампонады сердца ставится, прежде всего, на основании клиническихданных,а результаты инструментальных исследований имеют лишь вспомогательное значение. Клиническая картина выпотного перикардита с тампонадой сердца представляет особый интерес, поскольку только своевременное распознавание этого осложнения и выбор аде- кватного лечения уменьшают риск летального исхода. Следует подчеркнуть, что диагноз тампонады сердца ставится, прежде всего, на основании клиническихданных,а результаты инструментальных исследований имеют лишь вспомогательное значение.Рис. 12.9. Двухмерная эхокардиограмма у больного со значительным количеством выпота. Одномерная эхокардиограмма при выпотном перикардите. Отмечается уплот- нение и умеренная сепарация листков перикарда. 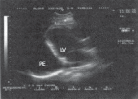 Рис. 12.10. Двухмерная эхокардиограмма у больного со значительным количеством выпо- та в полости перикарда (РЕ). Жидкость опре- деляется за задней стенкой левого желудочка, в области верхушки сердца и перед правым желудочком. Рис. 12.10. Двухмерная эхокардиограмма у больного со значительным количеством выпо- та в полости перикарда (РЕ). Жидкость опре- деляется за задней стенкой левого желудочка, в области верхушки сердца и перед правым желудочком.ЖалобыУ больных с тампонадой сердца, обусловленной экссудативным перикардитом, в клини- ческой картине обычно преобладают симптомы, связанные с уменьшением венозного при- тока крови к сердцу и низким сердечным выбросом: прогрессирующая общая слабость и неспособность больных выполнять даже мини- мальные физические нагрузки; сердцебиение (тахикардия рефлекторного происхождения); головокружение, а в тяжелых случаях – преходящие нарушения сознания, указы- вающие на недостаточную перфузию головного мозга; нарастающая одышка. Запомните: Причина прогрессирующей одышки у больных с тампонадой сердца заключа- ется не в венозном застое крови в легких, который не характерен для тампонады сердца (см. выше), а в гиповолемии малого круга кровообращения, ведущей к нарушению перфу- зионно-вентиляционных соотношений в легких и газового состава крови. Дальнейшее нарастание давления в полости перикарда и критическое снижение сер- дечного выброса приводят к возникновению мучительных приступов резкой слабости, со- провождающихся тахикардией, одышкой, падением АД, нитевидным пульсом, профузным холодным потом, нарушениями сознания, снижением диуреза, т.е. признаками кардиоген- ного шока. Нередко у больных появляется страх смерти. Сдавление органов, сосудов и нервных стволов, расположенных в непосредственной близости от сердца (трахеи, пищевода, полых вен, возвратного гортанного нерва и др.), нередко приводит к появлению следующих симптомов: кашель (сдавление трахеи); дисфагия (сдавление пищевода); осиплость голоса (сдавление возвратного гортанного нерва) и др. Наконец, при медленном прогрессировании тампонады сердца и длительном ее суще-ствовании нарастают признаки венозного застоя в большом круге кровообращения, причем увеличение печени и появление асцита обычно предшествуют возникновению пе- риферических отеков. При этом больные предъявляют следующие жалобы: боли в правом подреберье, связанные с увеличением размеров печени; увеличение живота в объеме (асцит); диспепсические явления, похудание и анорексия, обусловленные венозным застоем в портальной системе и нарушением функции органов брюшной полости; появление отеков нижних конечностей. Следует помнить также, что, хотя типичные перикардиальные боли в грудной клетке у больных с тампонадой сердца отсутствуют, многие пациенты жалуются на своеобразное ощущение постоянного давления в области сердца («камень на сердце»). Осмотр и исследование органов брюшной полости и легкихВ тяжелых случаях внешний вид больных с тампонадой сердца достаточно характерен. Больные обычно занимают вынужденное положение. Они сидят в постели, туловище на- клонено вперед, и как бы застывают в позе глубокого поклона. Иногда больные встают на колени, упираясь лбом и плечами в подушку (поза Брейтмана). Такое положение умень- шает сдавление экссудатом устья верхней полой вены и частично разгружает бассейн этой вены, способствуя небольшому увеличению венозного притока крови к сердцу. Характерны бледностькожных покровов, нередко в сочетании с диффузным серымциа-нозом, похолодание конечностей. При возникновении приступов резкой слабости, сопрово- ждающихся падением АД, частым нитевидным пульсом, бледность и цианоз усиливаются, появляется липкий холодный пот и другие симптомы, свойственные кардиогенному шоку. Отечный синдром, обусловленный нарушением венозного притока крови к сердцу, сдавлением полых вен и повышением ЦВД, обычно появляется у больных с хронической тампонадой сердца. В этих случаях у больных можно выявить: болезненность в правом подреберье и увеличениеразмеровпечени, особенно левой доли, что связано со сдавлением нижней полой вены; наличие свободной жидкости в брюшной полости (асцит); отекина стопах и голенях; изредка развивается отек одной из рук (чаще левой), сопровождающийся расшире- нием вен и цианозом; такая односторонняя отечность может быть вызвана сдавле- нием безымянной вены. При исследованиилегкихобращает на себя внимание отсутствие влажных хрипов и дру- гих признаков застоя крови в системе малого круга кровообращения, несмотря на наличие у больных с тампонадой сердца нарастающей одышки. Исследование сердцаПри осмотре, пальпации, перкуссии и аускультации сердца у больных с тампонадой обыч- но обнаруживают те же изменения, что и при экссудативном перикардите без сдавления камер сердца: ослабление или исчезновение верхушечного толчка, расширение границ сердца, треугольную или шаровидную конфигурацию сердца ослабление тонов сердца, стойкую тахикардию (см. выше). Отличительной особенностью экссудативного перикардита, осложненного тампонадой сердца, является парадоксальный пульс. Этот феномен заключается в значительном (бо- 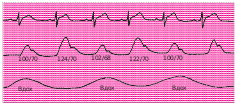 Рис. 12.11. Парадоксальный пульс, зарегистрированный у больного с тампонадой сердца. Сверху вниз: ЭКГ, кривая давления в аорте, пневмограмма. На вдохе – выраженное падение сис- толического АД. лее 10–12 мм рт.ст.) снижении систолического АД во время вдоха (рис. 12.11). Возникно- вение этого важного диагностического признака объясняют следующим образом. При там- понаде сердца, которая закономерно сопровождается уменьшением размеров его камер, ПП и ПЖ очень чутко реагируют на фазы дыхания. Как известно, во время вдоха за счет возникновения отрицательного давления в плевральной полости происходит увеличение венозного возврата крови к правым отделам сердца; их кровенаполнение несколько воз- растает, что приводит к неизбежному увеличению диастолических размеров этих камер сердца. Во время выдоха, наоборот, приток крови к правым отделам сердца уменьшается и давление в них быстро падает до уровня давления в полости перикарда и даже ниже него. В результате ПЖ и ПП во время выдоха спадаются (коллабируют). Поскольку увеличение объемов правых отделов сердца на вдохе лимитируется боль- шим количеством экссудата в полости перикарда, находящегося под высоким давлением, увеличение объема ПЖ осуществляется за счет парадоксального движения МЖП в сто- рону ЛЖ, объем которого в результате этого резко уменьшается (рис. 12.12, а). Наоборот, во время выдоха происходит коллабирование ПЖ; МЖП смещается в сторону ПЖ, что сопровождается увеличением размеров ЛЖ (рис. 12.12, б). Таким образом, при уменьшении объема ПЖ (на выдохе) ЛЖ увеличивается, а при уве- личении ПЖ (на вдохе) ЛЖ уменьшается в размерах. Это и является основной причиной колебаний величины УО в зависимости от фаз дыхания, а также соответствующих измене- ний величины систолического АД и скорости изгнания крови из ЛЖ, которая оценивается при допплеровском исследовании потоков крови (см. ниже). Следует помнить, что парадоксальный пульс не является патогномоничным признаком тампонады сердца. Этот феномен встречается также при хронических обструктивных за- болеваниях легких, ТЭЛА, инфаркте миокарда ПЖ и (реже) при констриктивном перикар- дите и рестриктивной кардиомиопатии. 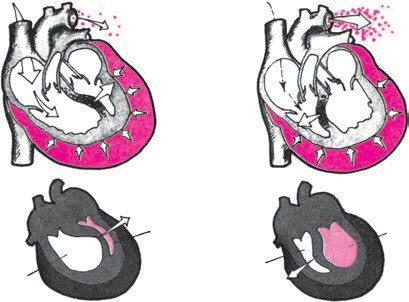 а ВДОХ а ВДОХУО б ВЫДОХ УО Полость ЛЖ Полость ЛЖ Полость ПЖ Полость ПЖ Рис. 12.12. Схема, поясняющая механизм возникновения парадоксального пульса у пациентов с тампонадой сердца. а–во время вдоха происходит увеличение притока крови к правому сердцу, смещение МЖП в сторону ЛЖ и ограничение его объема; б–во время выдоха –коллабирование ПЖ и ПП и смещение МЖП в сторону ПЖ. Вторым важным отличительным признаком тампонады сердца является выраженное набухание югулярных вен и значительное уменьшение их пульсации, вызванные увеличе- нием ЦВД и высоким внутриперикардиальным давлением, которое препятствует напол- нению правых отделов сердца и соответственно опорожнению полых вен. Этот феномен лучше определяется при регистрации кривой давления в ПП или югулярной флебограммы в виде отсутствия так называемого Y-спада флебограммы (подробнее см. ниже). Добавим, что при аускультации сердца выявляется ослабление I и II тонов. Несмотря на выраженное нарушение диастолического наполнения желудочков, дополнительные тоны, в том числе перикард-тон, у больных с тампонадой сердца, как правило, не выявляются. Запомните:Наиболее важными клиническими признаками, указывающими на возможное наличие тампонады сердца, у больных с экссудативным перикардитом являются: Жалобы больных, обусловленные низким сердечным выбросом: слабость, невозмож- ность выполнения физической нагрузки, стойкая тахикардия, нарастание одышки, голово- кружение и др. Данные осмотра: характерное вынужденное положение тела, бледность кожных покро- вов, асцит, гепатомегалия, периферические отеки. Парадоксальный пульс – снижение систолического АД на вдохе более чем на 10–12 мм рт.ст. Выраженное набухание шейных вен и уменьшение их пульсации. ЭлектрокардиограммаНа ЭКГ, зарегистрированной у больного с тампонадой сердца, выявляются признаки, свой- ственные больным с экссудативным перикардитом: низкий вольтаж ЭКГ; относительно кратковременный подъем сегмента RS–Т в нескольких отведениях; неспецифические изменения зубца Т (сглаженность, инверсия). В некоторых случаях при наличии тампонады сердца можно обнаружить феномен электрической альтернации (изменения амплитуды) комплекса QRS за счет смещения сердца, как бы «плавающего» внутри воспалительной жидкости (рис. 12.13). Следует пом- нить, что альтернация комплекса QRS, кроме тампонады сердца, может встречаться при напряженном пневмотораксе, ДКМП, констриктивном перикардите и у больных ИБС, пе- ренесших ИМ. Более специфичным для тампонады сердца является полнаяэлектрическаяальтернация– изменения амплитуды зубца Р, комплекса QRS и зубца Т. Эхокардиографическое исследованиеЭхокардиографическое исследование обычно позволяет диагностировать не только нали- чие экссудата в полости перикарда, но и выявить некоторые ранние признаки формирую- щейся тампонады сердца. Важно, что эти изменения могут быть обнаружены до появления клинических признаков гемодинамических нарушений. 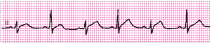 Рис. 12.13. Феномен электрической альтернации, зарегистрированный у больного с выпотным перикардитом и тампонадой сердца. RVW RV IVS LV ВДОХ КДР1 КДР Рис. 12.14. Одномерная ЭхоКГ, демонстрирующая патологическое смещение во время вдоха МЖП в сторону ЛЖ и уменьшение объема ЛЖ, что является главной причиной возникновения парадоксального пульса у больных с тампонадой сердца. 2 PW РЕ 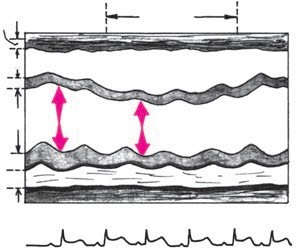 Уменьшениеколлабированиянавдохенижнейполойвены.Как было показано выше, в норме во время вдоха за счет отрицательного давления в плевральной полости про- исходит увеличение венозного притока крови к правому сердцу. В результате нижняя полая вена на вдохе спадается, причем глубокий вдох сопровождается уменьшением диаметра нижней полой вены более чем на 50% от исходных значений. При развитии тампонады сердца степень коллабирования нижней полой вены после глубокого вдоха уменьшается (менее 50%). Уменьшениеколлабированиянавдохенижнейполойвены.Как было показано выше, в норме во время вдоха за счет отрицательного давления в плевральной полости про- исходит увеличение венозного притока крови к правому сердцу. В результате нижняя полая вена на вдохе спадается, причем глубокий вдох сопровождается уменьшением диаметра нижней полой вены более чем на 50% от исходных значений. При развитии тампонады сердца степень коллабирования нижней полой вены после глубокого вдоха уменьшается (менее 50%).Размеры полости ПЖ и ЛЖ обычно уменьшены. Наиболее важный признак, соот- ветствующий феномену парадоксального пульса, – это изменение объемов полостейжелудочковвзависимостиотфаздыхания: на вдохе увеличиваются размеры ПЖ и уменьшаются размеры ЛЖ, а на выдохе увеличиваются размеры ЛЖ и уменьшают- ся размеры ПЖ. Эти изменения, как правило, сопровождаются парадоксальными дви- жениями МЖП: на вдохе она смещается в сторону ЛЖ, а на выдохе – в сторону ПЖ (рис. 12.14). Во время выдоха может наблюдаться диастолическийколлапсПЖ, когда его свободная стенка соприкасается с МЖП. Это указывает на то, что давление в полости перикарда начинает превышать диастолическое давление в ПЖ. 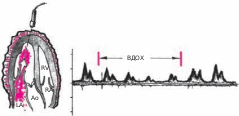 Рис. 12.15. Изменение во время дыхания амплитуды допплеровского сигнала трансмитрального диастолического потока крови у больного с выпотным перикардитом и тампонадой сердца. 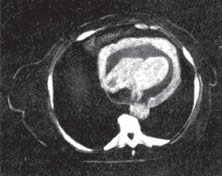 Рис. 12.16. Компьютерная томограмма больного с перикардиальным выпотом, осложненным там- понадой сердца. Рис. 12.16. Компьютерная томограмма больного с перикардиальным выпотом, осложненным там- понадой сердца.При допплеровском исследовании можно обнаружить значительное повышение давле-ния в ПЖ, ПП, а также давления наполнения ПЖ, которое иногда становится равным давлению наполнения ЛЖ. При допплеровском исследовании можно выявить также колебаниязначенийскоростипо-токакровиввыносящемтрактеЛЖи трансмитральногодиастолическогопотокакро-ви: она увеличивается во время выдоха и уменьшается во время вдоха (рис. 12.15). Эти при- знаки соответствуют выявляемому клинически у больных с подострой тампонадой сердца феномену парадоксального пульса и дыхательным колебаниям систолического АД. Наконец, у больных с тампонадой сердца, так же как у всех пациентов с выпотным перикардитом, выявляются расхождениелистковперикардаи наличиежидкостивпо-лостиперикарда. Рентгенологическое исследованиеПри значительном выпоте в полости перикарда размеры тени сердца увеличены, а конту- ры сглажены. Тень сердца располагается срединно. При рентгеноскопии можно заметить резкое снижение амплитуды пульсации контуров сердца или пульсация не определяется совсем. В то же время пульсация аорты и ствола легочной артерии сохранена. При нако- плении в полости перикарда сравнительно небольшого количества экссудата (менее 200– 300 мл) рентгенологическая картина может оказаться практически нормальной. При рент- генологическом исследовании у больных с тампонадой сердца обращает на себя внимание также нормальный легочный рисунок и отсутствие признаков застоя крови в легких. Высокой информативностью обладает метод компьютерной рентгеновскойтомо-графии. На рисунке 12.16 представлена компьютерная томограмма, зарегистрированная у больного с перикардиальным выпотом, осложненным тампонадой сердца. Югулярная флебограммаГлавной особенностью югулярной флебограммы, зарегистрированной у больных с тампо- надой сердца, является слабо выраженная или отсутствующая волна Y, которая соот- ветствует по времени фазе быстрого наполнения ПЖ (см. рис. 12.17). Это говорит о том, что диастолическое наполнение ПЖ и соответственно опорожнение ПП и югулярных вен резко нарушены из-за высокого давления в полости перикарда. На флебограмме фиксиру- ется только отрицательная волна Х, соответствующая систоле ПЖ. Катетеризация полостей сердцаПри катетеризации полостей сердца обнаруживают значительное повышение среднего давления в ПП, которое на 2–3 мм рт.ст. превышает давление в полости перикарда. Именно 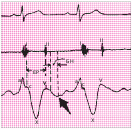 Рис. 12.17. Югулярная флебограмма, зарегист- рированная у больного с тампонадой сердца. Сохраняется Х-коллапс, возникающий во время периода изгнания крови (ЕР), тогда как волна Y, соответствующая фазе быстрого наполнения желудочка (БН), сглажена (стрелка). Рис. 12.17. Югулярная флебограмма, зарегист- рированная у больного с тампонадой сердца. Сохраняется Х-коллапс, возникающий во время периода изгнания крови (ЕР), тогда как волна Y, соответствующая фазе быстрого наполнения желудочка (БН), сглажена (стрелка).этот градиент давления обеспечивает в условиях развившейся тампонады сердца медлен- ное диастолическое наполнение ПЖ. Часто давление в ПП повышается настолько, что ста- новится почти равным ДЗЛА, диастолическому давлению в легочной артерии и ПЖ. Такое «выравнивание давлений» – один из характерных, хотя и неспецифических, признаков тампонады сердца. Так же как и на югулярной флебограмме, на кривой давления в ПП определяются пологийилиотсутствующий Y-спади крутой Х-спад. Феномен парадоксального пульса выявляется на кривой давления в ЛЖ. Пункция полости перикардаПункция полости перикарда у больных экссудативным перикардитом, в том числе ослож- ненным тампонадой сердца, проводится с диагностической и лечебной целями. Основны- ми показаниями к проведению пункции являются: нарастающие симптомы тампонады сердца (обычно пункция проводится экстрен- но, по жизненным показаниям, с целью эвакуации жидкости и уменьшения сдавле- ния сердца); подозрение на гнойныйэкссудативный перикардит; отсутствие тенденции к рассасыванию экссудата (затяжноетечениевыпотного пе- рикардита); уточнение природывыпотного перикардита. Пункция перикарда противопоказана при значительных нарушениях в системе гемо- стаза и геморрагическом синдроме. Техникапункции Существует несколько способов пункции перикарда. Наиболее распространенной и без- опасной считается методика Марфана. Пункцию осуществляют в положении больного лежа на спине с приподнятым на 30° головным концом кровати. Такое положение обес- печивает скопление выпота в нижней части полости перикарда (рис. 12.18). Пункцию де- лают под местной анестезией (например, 1% раствор лидокаина) в надчревной области, примерно на 0,5 см левее мечевидного отростка. Для пункции чаще используют длинную иглу, присоединенную к шприцу. К игле зажимом присоединяют проводник, соединенный с электродом грудного отведения ЭКГ. Иглу вводят под углом 45° к поверхности грудной клетки по направлению к левому плечевому суставу до соприкосновения ее с париетальным листком перикарда. Об этом Контакт с перикардом 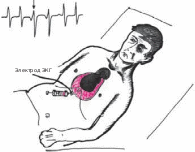 Рис. 12.18. Пункция полости перикарда (схема). свидетельствует появление на ЭКГ негативных комплексов QRS (см. рис. 12.18, вверху). Иглу продвигают еще на 2–3 см в полость перикарда. Если на ЭКГ внезапно регистрирует- ся подъем сегмента RS–Т, это указывает на контакт иглы с миокардом. В этом случае иглу следует потянуть назад, в полость перикарда. Подъем сегмента RS–Т при этом исчезает. Потягивая поршень шприца на себя, удаляют содержимое полости перикарда. В по- лость вводят раствор фурациллина или антибиотиков и иглу удаляют. Иногда в полости пе- рикарда оставляют мягкий тефлоновый катетер, с помощью которого осуществляют посто- янное дренирование полости, повторные промывания и введение лекарственных средств. Катетер должен быть удален не позже чем через 48–72 ч после его постановки. Описанная методика пункции полости перикарда достаточно безопасна и редко приво- дит к развитию осложнений, к числу которых относятся: прокол миокарда; гемоторакс или пневмоторакс; воздушная эмболия; нарушения сердечного ритма; инфекция. Исследование перикардиальной жидкости Диагностическая пункция позволяет провести: оценку физико-химических свойств перикардиального выпота; цитологическое исследование клеточного состава выпота; бактериологическое исследование; иммунологические тесты. Изучение физических свойств полученной жидкости позволяет прежде всего диффе- ренцировать экссудат от накопления в полости перикарда жидкости невоспалительного генеза (транссудата). Такое скопление в полости перикарда транссудата, получившее на- звание «гидроперикард», встречается при целом ряде патологических состояний: сердечной недостаточности (правожелудочковой или бивентрикулярной); заболеваниях, сопровождающихся гипоальбуминемией и снижением онкотического давления плазмы; заболеваниях, при которых имеются выраженные нарушения сосудистой проницае- мости; кахексии; гипотиреозе; марантических отеках. Транссудат при гидроперикарде прозрачен, содержание белка в нем не превышает 30 г/л, плотность ниже 1,018, проба Ривальта отрицательная. Воспалительный экссудат отличается более высоким содержанием белка (более 30 г/л), более высокой удельной плотностью (более 1,018) и положительной пробой Ривальта. Важное диагностическое значение имеет характер экссудата (серозный, фибринозный, гнойный, геморрагический), который нередко можно оценить макроскопически. Цитологическое и бактериологическое исследование полученной жидкости про- водят с целью уточнения природы выпотного перикардита. Так, преобладание в пунктате нейтрофилов характерно для гнойных экссудатов, возбудителями которых являются стреп- тококки, пневмококки, грамотрицательные бактерии и другие, а высокое содержание лим- фоцитов характерно, например, для туберкулезных перикардитов. При подозрении на заболевания соединительной ткани жидкость исследуют на наличие антинуклеарных антител и LЕ-клеток. |
