Физа. экзамен физа. Итоговое по разделу Общая физиология Теоретические вопросы
 Скачать 0.79 Mb. Скачать 0.79 Mb.
|
|
На сфигмограмме аорты и крупных артерий различают две основные части – подъем и спад. Подъем кривой - анакрота – возникает вследствие повышения АД и вызванного этим растяжения, которому подвергаются стенки артерий под влиянием крови, выброшенной из сердца в начале фазы быстрого изгнания. Отражает скорость изгнания крови из сердца в систолу. Затем происходит спад пульсовой волны – катакрота, соответствует диастоле. В тот момент, когда желудочек начинает расслабляться, и давление в его полости становится ниже, чем в аорте, кровь, выброшенная в артериальную систему, устремляется назад к желудочку. Давление в артериях резко падает, и на СФГ крупных артерий появляется глубокая выемка - инцизура. Самая низкая точка инцизуры соответствует полному закрытию полулунных клапанов аорты. Дикротический подъем обусловлен отраженной волной крови от сомкнутых клапанов аорты и, как следствие, вторичным повышением давления. Если нарушена целостность полулунных клапанов, дикротический подъем сглаживается. Последующий плавный спуск кривой соответствует равномерному оттоку крови из центральных сосудов в периферические во время диастолы. Конфигурация СФГ существенно меняется при патологии клапанного аппарата аорты: стеноз, недостаточность. Регистрируют центральную (с а. carotis) и периферическую (с a. radialis) сфигмограмму. Различаются по амплитуде и времени возникновения, и по разнице во времени рассчитывают скорость распространения пульсовой волны. В норме СРПВ составляет 7-10 м/с. Показатель возрастает при повышении жесткости артериальной стенки (атеросклероз). 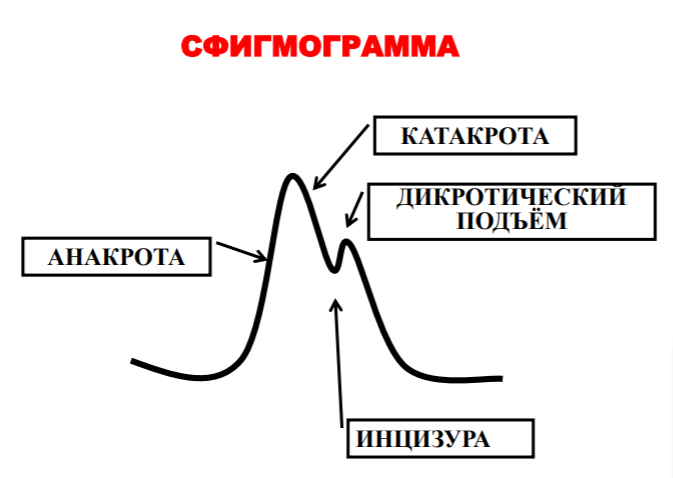 Венный пульс - колебание давления в крупных венах, связанное с периодическим затруднением оттока крови в полости сердца. Флебография - метод регистрации венного пульса. Волны а, с, v. а - повышение давления, обусловленное систолой предсердий. атриум (сокращение предсердий) с - фаза быстрого изгнания крови (сдавление яремной вены сонной артерией) - передаточная волна. каротис. v - окончание систолы желудочков. вентрикулюс. затруднение поступления крови в сердце из-за наполнения желудочков Методы регистрации явлений, связанных с движением крови по сосудам: а) баллистокардиография – метод регистрации смещения тела в пространстве при очередных сердечных выбросах; б) динамокардиография – метод регистрации изменения центра тяжести тела в разные фазы сердечного цикла. в) УЗИ сердца г) УЗИ сосудов 5. Звуковые проявления сердечной деятельности. Происхождение тонов сердца, их характеристика. Фонокардиография, ее функциональные возможности. Звуковые проявления сердечной деятельности 1. Тоны 2. Шумы 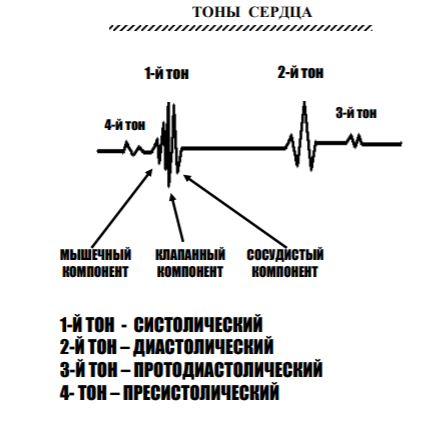 Выслушиваются ухом, стетоскопом, фонендоскопом, регистрируются с помощью метода фонокардиографии (ФКГ). Ухом, как правило, выслушиваются I и II тоны, аускультация I тон – систолический – протяжный (0,07-0,13 сек), низкий, в начале фазы изометрического сокращения. I тон соответствует зубцу R на ЭКГ. Компоненты тона: - звук захлопывающихся атриовентрикулярных клапанов, - вибрация стенок желудочков и папиллярных мышц. II тон – диастолический – короткий (0,06-0,1 сек), звонкий, в начале диастолы. Компоненты тона: - звук захлопывающихся клапанов аорты и легочного ствола, - вибрация стенок аорты и легочного ствола. III и IV тоны регистрируются на ФКГ (при определенных частотных режимах регистрации). III тон – протодиастолический, в фазу быстрого наполнения желудочков. Компоненты тона: - вибрация стенок желудочков при турбулентном токе крови. IV тон – пресистолический – в конце диастолы желудочков, систола предсердий. Компоненты тона: - вибрация стенок желудочков, связанная с нагнетанием в них дополнительной порции крови за счет систолы предсердий. Фонокардиограмма По ФКГ можно определить: - Фазу сердечного цикла. - Частоту сердечных сокращений. - Ритмичность сердцебиений. - Нарушения условий для тока крови (стеноз, недостаточность клапанов). Шумы проявляются вследствие недостаточности клапанного аппарата или стеноза отверстия клапана, либо при сочетанном поражении. - систолические, диастолические; - убывающие, нарастающие, ромбовидные. 6. Электрические проявления сердечной деятельности. Физиологические основы электрокардиографии. Оценка автоматии, возбудимости и проводимости сердечной мышцы по ЭКГ. Холтеровское (суточное) мониторирование ЭКГ. Методы регистрации электрических проявлений: 1. Векторкардиография – метод регистрации направления электрической оси сердца в ходе сердечного цикла. 2. Электрокардиография – метод регистрации процесса распространения возбуждения по сердцу. Элементы ЭКГ: 1. Зубцы – показывают отклонение разности потенциалов от электронейтрального уровня. Могут быть положительные (P, R, T) и отрицательные (Q, S). 2. Сегменты – участки изолинии, заключенные между двумя соседними зубцами (P-Q, S-T, T-P). 3. Интервалы – как правило, включают в себя сегмент и прилегающие к нему зубцы (P-Q, S-T, Q-T, желудочковый комплекс QRS). Оценка физиологических свойств сердечной мышцы по ЭКГ (оцениваются 3 из 4-х свойств). Автоматия: 1. Частота сердечных сокращений. 2. Ритмичность сердечных сокращений. 3. Локализация очага возбуждения. Проводимость: 1. Продолжительность элементов ЭКГ. 2. Направление электрической оси сердца. Возбудимость: 1. Вольтаж зубцов. Виды отведений: 1. От конечностей а) биполярные (по Эйнтховену): I(ПР-ЛР), II(ПР-ЛН), III(ЛР-ЛН) стандартные отведения, формируют треугольник Эйнтховена, на стороны которого проецируется электрическая ось сердца. б) униполярные, усиленные (по Гольдбергеру): аVR, аVL и аVF. aV – "усиленный вольтаж (англ. аббревиатура)" с правой (Right), левой (Left) руки и левой ноги (Foot). Эти отведения регистрируют разность потенциалов между одной из конечностей, на которой установлен активный положительный электрод данного отведения, и средним потенциалом двух других конечностей. 2. Грудные а) биполярные (по Нэбу): D, A, I, формируют малый треугольник Эйнтховена непосредственно на грудной клетке (удобно регистрировать ЭКГ при физической нагрузке). б) униполярные, усиленные (по Вильсону): V1-V6; могут регистрироваться дополнительно V7-V9. Позволяют детально исследовать состояние стенок желудочков и установить локализацию патологического процесса. 3. Полостные (пищеводные, из сосудов сердца). Холтеровское (суточное) мониторирование ЭКГ. Измерение АД в течение суток (днем каждые 15 мин, ночью – 30 мин). Оценивают суточные колебания АД (норма 10-25%, т.е ср. ур. ночного АД не менее, чем на 10% ниже ср. дневного АД). Данный метод позволяет оценивать риск развития гипертонии, ее тяжесть, дать более точный прогноз развития болезни. 7. Функциональная классификация кровеносных сосудов. Основные характеристики движения крови по большому и малому кругу кровообращения (кровяное давление, объемная и линейная скорости кровотока, ламинарность потока). Функциональная классификация сосудов 1. Упруго-растяжимые (аорта и легочная артерия). Сосуды эластического типа, принимающие порцию крови за счет растяжения стенок, обеспечивают непрерывный, пульсирующий ток крови, формируют в динамике систолическое и пульсовое давление в большом и малом кругах кровообращения, определяют характер пульсовой волны. 2. Транзиторные (крупные, средние артерии и крупные вены). Сосуды мышечно - эластического типа, почти не подвержены нервным и гуморальным влияниям, не влияют на характер кровотока. 3. Резистивные (мелкие артерии, артериолы и венулы). Сосуды мышечного типа, вносят основной вклад в формирование сопротивления току крови, существенно изменяют свой просвет под действием нервных и гуморальных влияний. Гладкомышечные волокна, циркулярно расположены. Изменяют просвет, изменяется общее перефирическое сопротивление. Вазоконстрикция, вазодилятация Важнейшую роль играют артериолы. Они окончательно гасят пульсирующие характеристики кровотока, в них перестает регистрироваться пульсовое давления, стабилизируются характеристики объемной и линейной скорости кровотока. Изменение просвета артериол существенно изменяет сопротивление кровотоку и выраженно изменяет давление в артериальной системе. Они «краны ССС», регулируют объем крови, оттекающей из артериальной системы и притекающей к обменным сосудам. 4. Обменные (капилляры). В этих сосудах происходит обмен между кровью и тканями. Содержат 1 слой эндотелия, тонкая базальная мембрана для обменных процессов между кровью и тканями. 5. Емкостные (мелкие и средние вены). Сосуды, в которых находится основной объем крови. Хорошо реагируют на нервные и гуморальные воздействия. Обеспечивают адекватный возврат крови к сердцу. Изменение давления в венах на несколько мм.рт.ст. увеличивает количество крови в емкостных сосудах в 2-3 раза. 6. Шунтирующие (артерио-венозные анастомозы). Обеспечивают переход крови из артериальной системы в венозную, минуя обменные сосуды (при кровопотерях). 7. Сосуды-сфинктеры (прекапиллярные и посткапиллярные). Определяют зональное включение и выключение обменных сосудов в кровоток. В системе кровообращения можно выделить три области 1. Область высокого давления (артериальная – большой и малый круги кровообращения), содержит 15-20% общего объема крови и характеризуется высоким давлением. 2. Область транскапиллярного обмена. 3. Область большого объема (венозная – большой и малый круги кровообращения), содержит 75-80% общего объема крови и характеризуется сравнительно низким давлением. Движение крови по сосудам характеризуется тремя показателями: 1. Кровяное давление – это давление крови на стенку сосуда и впереди лежащую порцию крови. Определяется соответствием объема кровеносного сосуда и крови в нем находящейся. 2. Объемная скоростью кровотока (ОСК) – количество крови, которое проходит через поперечное сечение сосуда за единицу времени. Системная ОСК на любом участке сосудистого русла постоянна, т.е. за единицу времени через общее сечение капиллярного ложа проходит такое же количество крови, как и через аорту. ОСК в отдельном сосуде при прочих равных условиях зависит от площади поперечного сечения сосуда. Чем она больше, тем больше ОСК в сосуде. мл/сек. не меняется 3. Линейная скорость кровотока (ЛСК) – это скорость перемещения частиц крови вдоль стенки сосуда за единицу времени и рассчитывается по формуле: 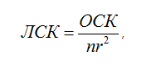 лск обратно пропорц площади попер сечения, оск прямопропорц лск обратно пропорц площади попер сечения, оск прямопропорцгде ОСК – объемная скорость кровотока в сосуде, а знаменатель – площадь поперечного сечения сосуда. ЛСК наибольшая в аорте (0,5-0,6 м/сек), наименьшая на уровне капилляров (0,5-1мм/сек). ЛСК обратно пропорциональна (меняется) суммарному поперечному сечению сосудов. В норме для кровообращения характерен ламинарный ток крови, т.е. в крови образуются слои, в которых частицы двигаются параллельно оси сосуда с относительно постоянной скоростью, при чем частицы, находящиеся в центре сосуда, движутся с максимальной скоростью, которая постепенно убывает от слоя к слою к стенке сосуда. При достижении критической скорости движения крови, ламинарность нарушается, образуются завихрения, слои смешиваются, кровоток приобретает характер турбулентного. Турбулентность потока, как правило, возникает при сужении просвета сосуда, при этом значительно возрастает гидродинамическая нагрузка на эндотелий сосудов, другие элементы сосудистой стенки, что приводит к дальнейшим ее патологическим изменениям. 8. Системная гемодинамика, факторы ее определяющие. Основные законы гидродинамики и использование их для объяснения движения крови по сосудам. Характеристика основных показателей гемодинамики (системное АД, ОПС, сердечный выброс, венозный возврат, ЦВД, ОЦК). Основные параметры, характеризующие системную гемодинамику: I. Системное артериальное давление. II. Общее периферическое сопротивление. III. Сердечный выброс. IV. Работа сердца. V. Венозный возврат крови к сердцу. VI. Центральное венозное давление. VII. Объем циркулирующей крови. I. Системное артериальное давление Давление в устье аорты (можно обозначить как среднее артериальное давление) прямо пропорционально объему крови, выбрасываемому за 1 мин. Артериальное давление – это давление крови на стенку артерии и впереди лежащую порцию артериальной крови. 1. Систолическое давление – регистрируется в фазу систолы. 2. Диастолическое давление – регистрируется в фазу диастолы. 3. Пульсовое давление (ПД = СД - ДД), исчезает на уровне артериол (с этого уровня регистрируется непульсирующий кровоток). 4. Среднее динамическое давление – такая величина давления, которая бы при непульсирующем токе крови оказывала такой же гемодинамический эффект, который возникает реально при пульсирующем кровотоке. Ср.Д.Д. меньше, чем среднеарифметическая величина между систолическим и диастолическим давлением. Ср. Д. Д. = ДД + 1/3 ПД Факторы, определяющие АД 1. Факторы, влияющие на ОЦК. 2. Факторы, влияющие на периферическое сопротивление. 3. Факторы, влияющие на МОК (УО, ЧСС, венозный возврат крови к сердцу). При измерении центрального артериального давления кровавым (прямым) методом можно получить кривую, на которой регистрируются волны 1-го, 2-го и 3-го порядков. Волны 1-го порядка – частота 60-80 в минуту, связаны с сердечным циклом. Волны 2-го порядка – частота 14-18 в минуту, связаны с дыханием (падение давления в большом круге кровообращения на вдохе). Волны 3-го порядка – частота 5-6 в минуту, связаны с автоматией сосудодвигательного центра Боковое давление – измеряется некровавыми (косвенными) методами: а) пальпаторный (метод Рива-Роччи), оценивает СД. б) аускультативный (метод Короткова), оценивает СД, ДД и ПД. в) осциллографический метод – определяется количественно среднее динамическое давление, а также СД, ДД и ПД. В покое АД по данным ВОЗ: - систолическое: 100-139 мм рт. ст. - диастолическое: 60-89 мм рт. ст. Пластичная константа. АД с возрастом повышается, есть возрастные нормы АД. II. Общее периферическое сопротивление сосудов (ОПС) Под общим периферическим сопротивлением понимают сопротивление сосудистой системы току крови. ОПС зависит от длины сосуда, его радиуса и вязкости крови, которые нередко изменяются независимо друг от друга. ОПС повышается при гипертонической болезни. Наибольшее периферическое сопротивление создают артериолы. Они обладают высокой чувствительностью к нервным и гуморальным влияниям. Изменение периферического сопротивления прежде всего влияет на уровень диастолического давления. III. Сердечный выброс Под сердечным выбросом понимают количество крови, выбрасываемое сердцем в сосуды. Для его характеристики в клинической практике используют 2 понятия: 1. Минутный объем кровообращения (МОК). 2. Ударный (систолический) объем крови. Минутный объем кровообращения - характеризует общее количество крови, перекачиваемое левым или правым отделом сердца в течение 1 минуты. В норме в покое МОК составляет 4-6 л/мин. IV. Работа сердца Важнейшими факторами, определяющими МОК, являются: 1) ударный (систолический) объем крови (УО), 2) частота сердечных сокращений (ЧСС), 3) венозный возврат крови к сердцу. МОК= УО*ЧСС Ударный (систолический) объем крови - количество крови, которое нагнетается каждым желудочком в магистральный сосуд (аорту или легочную артерию) при одном сокращении сердца. Ударный объем и МОК определяются при помощи Эходопплеркардиографии (ЭХОКГ) V. Венозный возврат крови к сердцу Это объем венозной крови, притекающей к сердцу по нижней и верхней полым венам. В покое венозный возврат = 4-6 л/мин, причем на верхнюю полую вену приходится треть, а на нижнюю полую – две трети этого объема. Выделяют 2 группы факторов, участвующих в формировании венозного возврата: 1 группа представлена факторами, которые объединяет общий термин «vis a tegro», «действующие сзади». - 13 % энергии, сообщенной потоку крови сердцем; - сокращение скелетной мускулатуры («мышечное сердце», «мышечная венозная помпа»); - переход жидкости из ткани в кровь в венозной части капилляров; - наличие клапанов в крупных венах (препятствуют обратному току крови); - констрикторные (сократительные) реакции венозных сосудов на нервные и гуморальные воздействия. 2 группа представлена факторами, которые объединяет общий термин «vis a fronte», «действующие спереди»: - присасывающая функция грудной клетки. При вдохе отрицательное давление в плевральной полости увеличивается и это приводит к снижению центрального венозного давления, к ускорению кровотока в венах. - присасывающая функция сердца. Осуществляется за счет понижения давления в правом предсердии (ЦВД) до нуля в диастолу. VI. Центральное венозное давление (ЦВД) – давление в правом предсердии. Снижение ЦВД до –4 мм рт. ст. ведет к усилению венозного возврата (далее не влияет), при увеличении ЦВД более 12 мм рт. ст. венозный возврат крови к сердцу тормозится. Изменение венозного давления на несколько мм.рт.ст. ведет к изменению притока крови в 2-3 раза. От венозного возврата крови к сердцу зависит наполнение крови сердца в диастолу (конечно-диастолический объем), а значит, это опосредовано влияет (особенно при нагрузках) на величину ударного объема (через изменение резервного объема) и, как следствие, - на величину МОК. Эти изменения приводят к соответствующим изменениям АД. VII. Объем циркулирующей крови (ОЦК) У мужчин составляет в среднем 5,5 л (75-80 мл/кг), у женщин - 4,5 л (около 70 мл/кг). ОЦК делится в соотношении 1:1 на 2 части: 1) непосредственно циркулирующую по сосудам; 2) депонированную (селезенка, печень, легкие, подкожные сосудистые сплетения - депо крови). Некоторая часть депонированной крови постоянно обновляется. Под действием нервных и гуморальных факторов большая часть депонированной крови легко мобилизуется в кровоток. При этом увеличивается венозный возврат, возрастает МОК, а также повышается АД, в большей степени диастолическое. 9. Методы оценки основных показателей гемодинамики (АД, сердечный выброс, ОЦК), их функциональные возможности. 10. Кровяное давление. Артериальное давление. Факторы, обусловливающие величину артериального давления. Влияние УО, ОПС и ОЦК на АД. Виды артериального давления. Артериальное давление в различных артериальных сосудах. Венозное давление, факторы его определяющие. Центральное венозное давление. Венозное давление в различных венозных сосудах. Кровяное давление. В отводящих от сердца сосудах в диастолу: а) легочной ствол - 15 мм рт. ст. б) аорта - 70-80 мм рт. ст. Артериальное давление – это давление крови на стенку артерии и впереди лежащую порцию артериальной крови. 1. Систолическое давление 2. Диастолическое давление 3. Пульсовое давление (ПД = СД - ДД), исчезает на уровне артериол (с этого уровня регистрируется непульсирующий кровоток). 4. Среднее динамическое давление – такая величина давления, которая бы при непульсирующем токе крови оказывала такой же гемодинамический эффект, который возникает реально при пульсирующем кровотоке. Ср.Д.Д. меньше, чем среднеарифметическая величина между систолическим и диастолическим давлением. Ср. Д. Д. = ДД + 1/3 ПД Факторы, определяющие АД 1. Факторы, влияющие на ОЦК. 2. Факторы, влияющие на периферическое сопротивление. ОПС зависит от длины сосуда, его радиуса и вязкости крови Наибольшее периферическое сопротивление создают артериолы. Изменение периферического сопротивления прежде всего влияет на уровень диастолического давления. 3. Факторы, влияющие на МОК (УО, ЧСС, венозный возврат крови к сердцу). Влияние УО, ОПС, ОЦК на АД · ОПС сосудов зависит от тонуса артериол. При их спазме ОПС и АД повышаются · ОЦК – чем больше крови, тем сильнее ее давление на сосудистые стенки, тем выше АД. · Сердечный выброс или минутный объем крови (МОК) · На систолическое давление в большей степени влияет МОК, в меньшей – ОЦК; диастолическое давление в основном зависит от ОПС и от ОЦК Давление в аорте 130 мм рт ст, крупные а- 100 мм рт ст, мелкие а- 60 мм рт ст, артериальный конец капилляра – 30 мм рт ст, (здесь самое большое ОПС) венозный конец капилляра - 12 мм рт ст, венула- 10 мм рт ст, вены мелкие- 5 мм рт ст, полые вены-0 мм рт ст. Центральное венозное давление (ЦВД) – давление в правом предсердии. Снижение ЦВД до –4 мм рт. ст. ведет к усилению венозного возврата, при увеличении ЦВД более 12 мм рт. ст. венозный возврат крови к сердцу тормозится. Изменение венозного давления на несколько мм.рт.ст. ведет к изменению притока крови в 2-3 раза. От венозного возврата крови к сердцу зависит наполнение крови сердца в диастолу (конечно-диастолический объем), а значит, это опосредовано влияет на величину ударного и на величину МОК. Эти изменения приводят к соответствующим изменениям АД. Венозное давление – давление крови, циркулирующей в венах Факторы · разность давлений в начальном и конечном отделах вен · мышечный насос · венозные клапаны Присасывающая способность сердца 11. Микроциркуляция. Функциональная классификация капилляров, их характеристика. Капиллярный кровоток, его особенности. Механизм обмена жидкости и различных веществ между кровью и тканями. Микроциркуляция - движение крови в тканях по сосудам, диаметром менее 200 мкм. Структурно-функциональная единица микроциркуляции - сосудистый модуль. Составные части сосудистого модуля: артериола, метартериола или прекапилляр, капилляры, посткапилляры, венулы, артериоло-венулярные анастомозы. Основная часть - капилляры. При централизации кровообращения по анастомозам кровь сбрасывается из артериального в венозное русло. При этом нарушаются обменные процессы в тканях. Общие свойства капилляров: - Диаметр – 5-7 мкм, длина 0,5-1,1 мм - Общее количество – 40 миллиардов - Суммарная длина всех капилляров – 100.000 км (длина экватора – 40 000 км) - Наименьшая линейная скорость крови – <1 мм/с - Наибольшая площадь поверхности на единицу массы ткани – >50 см2/г - Очень малое расстояние между кровью и клетками ткани – <50 мкм Стенка капилляра состоит из одного слоя эндотелия и тонкой соединительнотканной базальной мембраны. В зависимости от ультраструктуры стенки выделяют три типа капилляров: соматический, висцеральный и синусоидный. 1. Стенка капилляров соматического типа образована сплошным слоем эндотелиальных клеток, в мембране которых имеется огромное количество мельчайших пор, диаметром 4-5 нм. Этот тип капилляров характерен для кожи, скелетных и гладких мышц, миокарда, легких. Стенки таких капилляров хорошо пропускают воду, растворенные в ней кристаллоиды, малопроницаемы для белков. 2. В капиллярах висцерального типа в мембранах эндотелия имеются фенестры - «окошечки», которые представляют собой пронизывающие цитоплазму отверстия, диаметром 40-60 нм, образованные тончайшей мембраной. Такой тип капилляров в почках, кишечнике, эндокринных железах, т.е. в органах, в которых всасывается большое количество воды с растворенными в ней веществами. 3. Капилляры синусоидного типа имеют прерывистую стенку с большими просветами. Эндотелиальные клетки отделены друг от друга щелями, в области которых базальная мембрана отсутствует. Они находятся в селезенке, печени, костном мозге. Обеспечивают высокую скорость проницаемости для жидкости, а также для белков и клеток крови (к механизму гемолиза). Все капилляры также можно разделить на: - магистральные, образуют кратчайший путь для движения крови по микроциркуляторному руслу; - боковые капилляры, которые отходят от артериального конца магистральных капилляров и впадают в его венозный конец. Боковые капилляры образуют капиллярную сеть. Диаметр и скорость кровотока в них ниже, чем в магистральных. Проходя через большинство из них, эритроциты изменяют свою форму. Их функционирование определяется режимом работы магистральных капилляров. Между органами капилляры распределены неравномерно, больше капилляров в органах с высоким уровнем метаболизма, например: число капилляров/1 мм2 поперечного сечения в сердце в 2 раза больше, чем в скелетных мышцах. Кроме того, капилляры можно разделить на: - функционирующие (открытые) • дежурные капилляры (25%) • плазматические капилляры (10%) - закрытые (резервные, молчащие) капилляры (65%). В покое функционируют 20-30 % капилляров (дежурные капилляры), в работающих органах количество функционирующих капилляров увеличивается в 2-3 раза. Скорость кровотока в капиллярах - 0,5-1,0 мм/с. Низкая скорость кровотока в капиллярах и огромная их поверхность создает необходимые условия для обмена веществ между кровью и тканями. Кровяное давление в капиллярах: на артериальном конце - 30 – 35 мм рт. ст., на венозном - 10-12 мм рт. ст. (в большинстве капилляров). В ряде сосудистых регионов имеются особенности гидростатического давления в капиллярах. В капиллярах почечных клубочков – 65-70 мм рт. ст. (это обеспечивает высокий уровень фильтрации), в капиллярах, оплетающих почечные канальцы - 14-18 мм рт. ст. В легочных капиллярах гидростатическое давление составляет 6-7 мм рт. ст. (МКК). Транскапиллярный обмен осуществляется с помощью активных и пассивных механизмов. В основе пассивного транспорта лежит фильтрационное давление (ФД). Фильтрация – движение жидкости и растворённых веществ через мембрану вследствие разницы давлений по обе её стороны. Согласно модели транскапиллярного обмена Старлинга, величина ФД и его вектор (направление) зависят от соотношения между гидростатическим давлением (ГД) и онкотическим давлением (ОД). На артериальном конце капилляра величина гидростатического давления крови (ГДкр) составляет 30-35 мм рт. ст., а онкотического давления крови (ОДкр) – 18-20 мм рт. ст. Определенный вклад в окончательное формирование ФД вносят гидростатическое давление в тканях (ГДтк) – (-3)-(-9) мм рт. ст. (отрицательное) и онкотическое давление в тканях (ОДтк) – 4,5 - 5,0 мм рт. ст. Фильтрационное давление рассчитывается по формуле: ФД = ГД - ОД, а точнее ФД = (ГДкр - ГДтк) - (ОКкр - ОДтк) На артериальном конце капилляра ФД = 30 - 20 = 10 мм рт. ст. ФД = (30 - (-5) - (20 - 5 ) = 20 мм рт. ст. Фильтрация идет по направлению из капилляра в ткань. На середине капилляра ГДкр становится равным ОДкр. К венозному концу капилляра ГДкр составляет 10-12 мм рт. ст. ГДтк приближается к 0. ОДкр в венозном конце капилляра 22-23 мм рт. ст. (увеличивается за счет всасывания воды), а ОДтк составляет 5,0-5,5 мм рт. ст. На венозном конце капилляра ФД = 12 - 20 = -8 мм рт. ст. ФД = (10 - 0 ) - (22,5 - 5,5) = -7 мм рт. ст., то есть жидкость с растворимыми в ней веществами возвращается из ткани в капилляры – реабсорбция. 12. Особенности гемодинамики в различных сосудистых регионах. Легочное кровообращение, коронарное кровообращение, мозговое кровообращение, их характеристика и особенности. Кровоток в легких осуществляется по двум системам - по малому и большому кругу кровообращения. Систолическое давление в легочной артерии 20-25, диастолическое -10. Низкое АД объясняется высокой растяжимостью сосудов, широким просветом, меньшей длиной и поэтому малым сопротивлением току крови. Артерии малого круга тонкостенны, им присущи эластические свойства. Гладкомышечные волокна имеются только в мелких артериях и прекапиллярных сфинктерах. Легочные капилляры короче и шире системных, проницаемость небольшая. Скорость кровотока в капиллярах зависит от фазы работы сердца: в систолу интенсивнее. Вены и венулы легко растяжимы. Базальный тонус незначителен. МОК может возрасти в 3-4 раза, зависит от венозного притока из большого круга. Капилляры во всех тканях, кроме легких, расположены в интерстиции и защищены от сдавливания. Кровоток в коронарных сосудах определятся напряжением миокарда и давлением крови в аорте. В начале систол кровоток имеет обратное направление, в начале фазы изгнания начинает восстанавливаться. Максимальный кровоток в левой сонной артерии наблюдается в начале диастолы. В диастолу коронарный кровоток возрастает пропорционально проделанной в систолу работе по перемещению объема крови против сил давления. Кровоток может возрастать за счет увеличения линейного тока крови. Коронарные сосуды не имеют анастомозов - если нарушается кровоток в сосуде, то развивается инфаркт в определенном участке миокарда. Головной мозг снабжается кровью из бассейна внутр сонных и позвоночных артерий. Венулы и мелкие вены не обладают емкостной функцией, т.к не растяжимы. Венозная кровь оттекает от мозга по яремной вене. Резервных капилляров мало, в покое функционируют почти все. Поэтому увеличение кровотока в микрососудах мозга связано с повышением линейной скорости кровотока. Характерен эффект централизации кровоснабжения - направление крови к головному мозгу и миокарду при снижении АД. Ухудшение кровоснабжения нарушает нормальную деятельность нейронов. 13. Особенности гемодинамики в различных сосудистых регионах. Почечный кровоток, печеночный кровоток, кровоток в скелетных мышцах, их характеристика и особенности. Особенности кровотока в нижних конечностях. Сокращение мышц уменьшает кровоток в артериях и обеспечивает продвижение крови к сердцу в венах. В сосудах мышц ярко выраженная рабочая гиперемия Кровоснабжение в почках гидростатическое давление в капиллярах клубочков 50-70 мм.рт.ст., т.е. в 2 раза выше чем в других капиллярах. Базальный тонус почечных сосудов высокий. Это позволяет обеспечить относительно стабильный кровоток при колебании системного давления от 70 до 180 мм.рт.ст. Печеночное 1.В печеной артерии кровяное давление 100-120 мм.рт.ст. В воротной вене давление около 10 мм.рт.ст., в синусоидах 5 мм.рт.ст, в печеночных венах 2-3мм. рт. ст. 2. Величина кровотока 1,0-1,5 л/мин (20-30% от МОК). Через портальную систему 70-80% этого объема, по артериальной системе 20-30%. При максимальной дилятации через печень может проходить до 5 л/мин. 3. В норме постоянство кровотока поддерживается за счет реципрокных артерио-портальных взаимоотношений. Усиление кровотока через портальную систему при функциональной гиперемии ЖКТ уменьшает артериальную перфузию печени, и наоборот снижение портального кровотока усиливает артериальную перфузию. 4. Венозный ток осуществляется ритмично в зависимости от фаз дыхательного цикла. При вдохе усиливается приток крови по портальной вене из-за механического сдавления сосудистого ложа ЖКТ, отток крови по печеночным венам и нижней полой вене так же увеличивается за счет присасывающего действия грудной клетки. 14. Лимфатическая система, ее функции. Лимфообразование, его механизм. Факторы, обеспечивающие движение лимфы по лимфатическим сосудам. Регуляция лимфообразования и лимфотока. Совокупность лимфатических сосудов и лимфатических узлов. Функция: дренажная - удаление продуктов обмена и избытка воды Защитная - транспорт антигенов и антител Кроветворная - образуются лимфоциты и моноциты Транспортная Возврат белков, липидов, электролитов в кровь Главным фактором образования лимфы является градиент фильтрационного давления. Лимфа формируется из интерстициальной жидкости, давление в которой колеблется около 0. Давление в лимф капиллярах ниже атмосферного. Пиноцитоз обеспечивает транспорт веществ в полость лимф капилляра через эндотелий.. В лимф сосуды попадает только незначительная часть жидкости, которая не реабсорбируется обратно в кровеносный капилляр, она в виде лимфы возвращается в кровяное русло. Факторы, обеспечивающие движение лимфы по лимфатическим сосудам: Сократительная способность лимф сосудов Пульсация близлежащих артериальных сосудов Клапанный аппарат Присасывающая способность грудной клетки Регуляция лимфообразования и лимфооттока. Симпатическая НС – увеличит лимфоотток Гистамин, серотонин, вазопрессин - усиливают лимфоотток Окситоцин наоборот 15. Сосудистый тонус, его виды. Базальный тонус, его характеристика, местная гуморальная регуляция базального тонуса. Неврогенный тонус. Механизм изменения тонуса гладкой мышцы. Сосудодвигательный центр, его эфферентные влияния. Роль БАВ в дистантной регуляции сосудистого тонуса. Сосудистый тонус – длительное напряжение сосудистой стенки, которое обеспечивает оптимальную емкость сосудистого русла, а также создает дополнительное сопротивление кровотоку. 2 вида сосудистого тонуса: 1. Базальный (миогенный) 2. Неврогенный Базальный тонус Если денервировать сосуд и устранить источники гуморальных воздействий, можно выявить базальный тонус сосудов. Различают: а) электрогенный компонент – обусловлен спонтанной электрической активностью миоцитов сосудистой стенки. Наибольшая автоматия – у прекапиллярных сфинктеров и артериол. б) неэлектрогенный компонент (пластический) – обусловлен растяжением мышечной стенки из-за давления на нее крови. Показано, что автоматия гладкомышечных клеток усиливается под влиянием их растяжения. Возрастает также и их механическая (сократительная) активность (т.е. наблюдается положительная обратная связь: между величиной АД и сосудистым тонусом). Регуляция сосудистого тонуса Местная гуморальная регуляция 1. Сосудорасширяющие: а) Неспецифические метаболиты – всегда препятствуют сужению сосудов, а так же вызывают их расширение – метаболическая регуляция. К ним относятся: СО2, угольная кислота, Н+, молочная кислота, закисление (накопление кислых продуктов), снижение напряжения О2., увеличение осмотического давления вследствие накопления низкомолекулярных продуктов, оксид азота/NO/ (продукт инкреции эндотелия сосудов). б). Специфические метаболиты, обладающие местным и дистантным действием: 1. Сосудорасширяющие – ацетилхолин, гистамин, брадикинин, некоторые простагландины, простациклин, секретируемый эндотелием, может опосредовать свой эффект через оксид азота. 2. Сосудосуживающие – катехоламины, серотонин, некоторые простагландины, эндотелин 1 – продукт инкреции эндотелия сосудов, а так же тромбоксан А2, выделяемый тромбоцитами при агрегации. Неврогенный тонус Неврогенный тонус обусловлен деятельностью сосудодвигательного центра (СДЦ) в продолговатом мозге, на дне IV желудочка представлен двумя отделами: прессорным и депрессорным. Прессорный отдел находится в постоянном тонусе и через центры симпатической нервной системы посылает импульсы к сосудистой стенке. Депрессорный отдел вызывает расширение сосудов, понижая тонус прессорного отдела. Причины, влияющие на тонус сосудодвигательного центра 1. Импульсы от рефлексогенных зон: а) сосудистые от баро- и хеморецепторов вызывают рефлексы, так называемые собственные сосудистые рефлексы: - раздражение барорецепторов через сосудодвигательный центр понижает сосудистый тонус - раздражение хеморецепторов через сосудодвигательный вызывает повышение сосудистого тонуса. б) внесосудистые (кожа, брюшина – болевые рецепторы, холодовые рецепторы, рецепторы натяжения). Вызывают рефлексы, так называемые сопряженные сосудистые рефлексы. Вызывают увеличение сосудистого тонуса через сосудодвигательный центр. 2. Кортикальные влияния Условные рефлексы (предстартовое повышение АД у спортсменов). Влияние ВНС на сосудистый тонус Большинство сосудов имеет только симпатическую иннервацию. Эффект симпатических влияний на тонус сосудов зависит от того какой вид адренорецепторов (альфа- или бета-адренорецепторы) преобладает в данной сосудистой структуре. Некоторые сосуды (органов малого таза, слюнных желез) иннервируются и через ПНС. Возбуждение парасимпатики вызывает активное увеличения просвета сосудов (снижение сосудистого тонуса). 16. Регуляция системной гемодинамики. Система мониторирования АД и ОЦК. Рефлексогенные зоны, их характеристика. Система гомеостатирования АД, закономерности функционирования. Объем циркулирующей крови (ОЦК), факторы его определяющие. Система гомеостатирования ОЦК, закономерности функционирования. Регуляция гемодинамики делится на нервную и гуморальную регуляцию Нервная регуляция делится на ВНС и Рефлексогенную регуляцию ВНС делится на Симпат и ПНС При активации СИМПАТ сужение сосудов - повышение АД Увеличение ЧСС - повышение АД Расширение коронарных сосудов, артерий скелетных мышц, легких При активации ПАРАСИМП Расширение сосудов - снижение АД Снижение ЧСС - снижение АД Сужение коронарных сосудов, артерий скелетных мышц Рефлексогенная регуляция делится на БЕЗУСЛОВНУЮ И УСЛОВНУЮ Безусловная на рефлексогенные зоны сосудистого русла и вне сосудистого русла Сосудистого русла: дуга аорты, синус каротикус, устья полой вены, емкостные сосуды Вне сосудистого русла - болевые рецепторы, сосуды сузятся и давление повысится Гуморальная регуляция Снизят АД серотонин, АКТГ, вазопрессин, альдостерон Повысят АД брадикинин, гистамин, атриопептид Мониторинг осуществляется афферентными системами, нервные окончания которых способны воспринимать изменение давления и изменение объема циркулирующей крови. Обозначаются общим термином – барорецепторы. Барорецепторы имеются во всех отделах сосудистого русла, в том числе и в сердце. Зоны скопления этих рецепторов обозначаются как рефлексогенные зоны: рефлексогенные зоны сердца и сосудистые рефлексогенные зоны. Рефлексогенные зоны сердца Барорецепторы в сердце относятся к рецепторам растяжения, имеются в предсердиях и желудочках. В распределении рецепторов характерна асимметрия – значительно больше рецепторов в левом желудочке, много в области верхушки сердца, вокруг выхода аорты и легочной артерии. Информируют о растяжении желудочков кровью, т.е. о степени их наполнения. Сосудистые рефлексогенные зоны Выделяют 3 группы рецепторов: 1. Барорецепторы, воспринимающие ритмические колебания АД, обусловленные систолой и диастолой. 2.Механорецепторы, информируют об изменении объема крови. 3. Вибрационные рецепторы, воспринимают изменение давления, связанное с вихревым (турбулентным) движением крови. Механизмы гомеостатирования АД Импульсация от барорецепторов идет в ЦНС, к структурам продолговатого мозга. 1. При повышении АД возникающая импульсация приводит к: торможение симпатических центров спинного мозга и снимает симпатические влияния на сосуды и сердце, т.е.: 1) уменьшается тоническое влияние симпатики на кровеносные сосуды (артериолы), 2) снижается общее периферическое сосудистое сопротивление (ОПС), 3) тормозятся положительные хроно- и инотропные влияния на сердце, которые вызывает симпатика. Б) Во-вторых: афферентная импульсация от барорецепторов сопряженно повышает тонус центров вагуса и это: 1) оказывает на сердце отрицательный хроно- и инотропные эффекты, следовательно: 2) уменьшается систолический выброс, 3) снижается частота сердцебиений (ЧСС), 4) уменьшается МОК (УО х ЧСС). Как следствие всего этого - снижается венозный возврат крови к сердцу. Все это нормализует АД. 2. При снижении АД, напротив: 1) тормозится активность центров вагуса (снимается тормозящий вагусный эффект на сердце); 2) активируются через сосудодвигательный центр спинальные симпатические центры. Это вызывает: - сужение кровеносных артериол, - повышение ОПС, - учащение и усиление работы сердца, - увеличение венозного возврата крови к сердцу и МОК. Все это нормализует АД. Гомеостатирование АД - золотое правило гемодинамики. Механизмы гомеостатирования ОЦК 1. При увеличении ОЦК (гиперволемия) возникает избыточное растяжение предсердий. Это вызывает: 1) рефлекторное расширение артериол большого круга кровообращения 2) выделение из предсердий большого количества атриопептида 3) снижается активность ренин-ангиотензин-альдостероновой системы, что сопровождается: - дилятаций сосудов, - увеличением объема сосудистого русла, - торможением действия альдостерона в почках, а значит: - выделение натрия и воды из организма увеличивается, - уменьшение выделения вазопрессина (антидиуретического гормона) и тем самым: - способствует выведению воды из организма. Все это нормализует ОЦК и обеспечивает соответствие его объему кровеносного русла, т.е. нормализуется не только объем, но и АД. 2. При снижении ОЦК (гиповолемия) импульсация от волюморецепторов поступает в центральную нервную систему и достигает супраоптического и паравентрикулярных ядер гипоталамуса. Их возбуждение запускает 2 цепочки: Первая – гипоталамус – передняя доля гипофиза (усиление секреции АКТГ) – кора надпочечников (усиление секреции альдостерона и, как следствие: 1) усиление реабсорбции натрия, а следом за ним и 2) воды в почках, 3) ускоряется всасывание воды в ЖКТ, 4) формируется чувство жажды, 5) потребление воды увеличивается. Вторая – гипоталамус – задняя доля гипофиза (усиливается выработка вазопрессина (антидиуретического гормона) и, как следствие, усиление реабсорбции воды в почках. Обе цепочки ведут к задержке воды в организме, к усилению ее потребления, а значит, в конечном итоге, к восстановлению ОЦК. Дополнительные механизмы: 1. Дополнительно снижение кровотока через почки активирует ренин-ангиотензин-альдостероновую систему. 2. Снижение объема циркулирующей крови приводит к падению АД и это включает механизмы гомеостатирования АД. Регуляция ОЦК через осморецепторы Выделяют два понятия: увеличение (гиперосмолярность) или снижение (гипоосмолярность) осмотического давления. Величина осмотического давления воспринимается осморецепторами супраоптического и паравентрикулярного ядер гипоталамуса. 1. Гиперосмолярность, возникающая при потере жидкости (уменьшении объема) стимулирует выработку вазопрессина (антидеуретического гормона), он действует на V2 – рецепторы в почках: 1) изолированно усиливает реабсорбцию воды, 2) задерживает воду в организме, тем самым способствуя: 3) нормализации объема циркулирующей крови, формирует чувство жажды. 2. Гипоосмолярность, возникающая при избытке жидкости в организме, вызывает торможение выделения вазопрессина (антидиуретического гормона) и, как следствие: обильное мочеотделение. 3. Кроме того, первично на увеличение осмолярности могут среагировать осморецепторы воротной вены - реакция на увеличение суммы солей (сразу после еды – жажда, увеличение приема воды и т.д.) Реализация эффекта идёт также через гипоталамус и стимуляцию выделения АДГ (вазопрессина). 17. Регуляция работы сердца. Саморегуляция сердечной деятельности. Законы саморегуляции. Нервная регуляция деятельности сердца. Гуморальная регуляция деятельности сердца. Кардиальные рефлексы. Регуляцию сердца можно разделить на саморегуляцию, нервную и гуморальную регуляцию 1. Закон Франка-Старлинга - сила сердечных сокращений пропорциональна степени растяжения миокарда в диастолу. СИЛА СЕРДЕЧНЫХ СОКРАЩЕНИЙ ЗАВИСИТ ОТ КОЛИЧЕСТВА КРОВИ В ЖЕЛУДОЧКАХ 2. Закон Анрепа – чем больше давление в аорте, тем сильнее сила СС, сила сердечных сокращений возрастает пропорционально повышению сопротивления (давления крови) в артериальной системы. 3. Закон Боудича –при повышении ЧСС повышается сила СС. «Лестница Боудича». Закон выполняется до частоты сердечных сокращений 150-180 уд./мин. Нервная регуляция подразделяется на ВНС и рефлексогенная регуляция ВНС делится на Парасим и симп регуляцию Симпатиика при активации повышает ЧСС- + хронотропный эффект Повышается ССС- + инотропный эффект Повышается возбудимость + батмотропный эффект Повышается проводимость +дромотропный эффект В покое ПАРАСИМПАТИКА уменьшается ЧСС – хронотропный эффект Уменьшается сила – инотропный эффект Активация так же перерезка волокон ПСНС, иннервирующих сердце – положительный хронотропный эффект Рефлексогенная регуляция делится на безусловную и условную Безусловная Делится на рефлексогенные зоны сосудистого русла и вне сосудистого русла Сосудистого русла: дуга аорты - барорецепторы, (нерв ПСНС), который при раздражении барорецепторов рефлекторно снижает частоту сердечных сокращений. Синус каротикус - хеморецепторы, например, если много СО2, будет увеличение ЧСС и СС Устье полых вен - механорецепторы, увеличение объема циркулирующей крови вызывает дополнительное раздражение волюморецепторов устий полых вен, что приводит к увеличению частоты сердцебиений. Емкостные сосуды - волюморецепторы Рефлексогенные зоны вне сосудистого русла Рефлекс Данини Ашнера - при надавливании на глазные яблоки происходит урежение ЧСС Рефлекс Гольца - раздражение петель кишечника приводит к урежению ЧСС Болевые рецепторы, повышение ЧСС, при запредельной боли - снижение Гуморальная регуляция деятельности сердца В данной регуляции принимают участие неспецифические и специфические метаболиты. Делится на повышающие и понижающие ЧСС СО2 оказывает прямое и рефлекторное влияние на сердце. Ацетилхолин оказывает прямое действие, урежая ЧСС. Простагландины вызывают положительные хроно- и инотропный эффекты. Адреналин прямо и рефлекторно вызывает эффекты, характерные для активации симпатической ВНС. Ангиотензин, кортикостероиды, глюкагон, тироксин повышают ЧСС. |
