Лекции по патологической анатомии. Лекции по патологической анатомии профессора Даниленко В. И
 Скачать 4.98 Mb. Скачать 4.98 Mb.
|
|
Рекомендуемая дополнительная литература: И.В.Давыдовский «Общая патология человека» М.1969. «Общая патология человека»Руководство для врачей, М.1990. педиатрам: Патологическая анатомия болезней плода и ребенка М.Медицина.1989.т2. глава –Болезни обмена Смешанные дистрофии (патология пигментов) "Cмешанными" называют дистрофии при которых структурные проявления нарушений метаболизма выражены как в паренхиматозных, так и в стромальных тканях. К смешанным дистрофиям относятся эндогенные пигментации, нарушения обмена нуклеопротеидов и минеральных веществ. В этой лекции будут освещены некоторые вопросы патанатомии нарушений обмена пигментов. Пигменты выполняют важные функции: участвуют в тканевом дыхании (гемоглобин, цитохромы); пищеварении (желчь); деятельности нервной системы (серотонин); защищают от воздействия лучевой энергии (меланин); кроветворении (ферритин); и др. Классификация эндогенных пигментов (часто встречающихся)  Гемоглобин. В норме находится в эритроцитах. При массивном гемолизе (переливание иногрупной крови, гемолитические яды, синдром длительного раздавливания, анаэробная инфекция и др.) может переходить в активную форму ферритина (вазопаралитическое и гипотензивное действие) и метгемоглобин (гипоксия и интоксикация). Наступает коллапс, сгущение крови, прекращение клубочковой фильтрации, обтюрация канальцев почек кровяным детритом - "гемоглобинурийный нефроз" (рис.1), что может привести к почечной недостаточности и смерти.
Гемосидерин. - увеличение количества этого пигмента называется гемосидерозом. В интересах клиники, по распространенности можно выделять очаговый, региональный и генерализованный гемосидероз. . Очаговый гемосидероз (буро-коричневатое окрашивание) возникает в зоне кровоизлияний вследствие поглощения гемоглобина "сидеробластами" и "сидерофагами" (гистиоциты, эндотелий, эпителий). В крупных кровоизлияниях гемосидероз характерен для периферии гематом (зона "живых" тканей). В центре крупных кровоизлияний (в зонах разрушенных тканей) внеклеточно возникает не гемосидерин, а гематоидин. Перераспределение и "старение" пигментов позволяет определять время существования кровоподтеков ("синяки" желтеют, зеленеют, потом становятся коричневатыми).
 Генерализованный гемосидероз наблюдается при внутрисосудистом гемолизе: 1 - болезни системы органов кроветворения (анемии, лейкозы); 2 - гемолитические яды (змеиный яд, уксусная кислота, бертолетовая соль, некоторые виды грибов, свинец); 3 - инфекции (сепсис, малярия, бруцеллез, возвратный тиф, сифилис.); 4 - переливания иногруппной , резус-несовместимой крови. Выраженность гемосидероза служит показателем гемолиза и отражает степень выраженности анемии. Селезенка, лимфатические узлы, костный мозг у таких больных становятся бурыми. Нагляднее всего генерализованный гемосидероз наблюдается в случаях гемохроматоза (заболевания возникающего у взрослых вторично - вследствие избыточного употребления железосодержащих препаратов; повторных переливаний крови; хронического алкоголизма). При вторичном гемохроматозе содержание железа повышается как в тканях, так и в сыворотке крови. Развивается гемосидероз печени (рис 4, 5), поджелудочной железы. эндокринных органов, сердца,. В результате наступают в разной степени выраженные сахарный (бронзовый) диабет; пигментный цирроз печени и пигментная кардиомиопатия, что в сочетании обычно приводит к смерти
Билирубин не содержит железа и белка, формируется в гистиоцитарно-макрофагальной системе. Последовательность превращений билирубина в норме представлены на схеме: 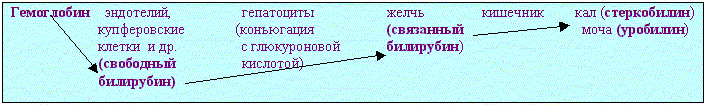 Для выявления билирубина есть реакция Гмелина, при которой пигмент дает сначала зеленое, а затем синее или пурпурное окрашивание. Нарушения обмена билирубина (желтухи)-связаны с расстройствами его образования и выделения. Степень желтухи сильно колеблется от внешне едва заметной (желтоватый оттенок кожи и склер) до резко выраженной, когда кожа приобретает интенсивное желто-шафранное или темно-оливковое окрашивание. Степень желтухи не всегда пропорциональна концентрации билирубина в крови. Не всякое желтое окрашивание кожи это желтуха. Желтушность может наблюдаться при введении акрихина, пикриновой кислоты, употреблении каротина. Различают три вида желтух: 1 - гемолитическая (надпеченочная), 2 - паренхиматозная (печеночная), 3 - механическая (подпеченочная). Гемолитическая (надпеченочная) желтуха характеризуется повышенным образованием билирубина в связи с увеличенным распадом (гемолизом) эритроцитов. Причины гемолитической желтухи те же, что и общего гемосидероза: Билирубин усиленно выделяется кишечником, но не почками, поскольку несвязанный (непрямой) билирубин, липидо а не водорастворим, он не выделяется с мочой . Обычно у взрослых несвязанный билирубин не оказывает токсического воздействия на паренхиматозные органы. У новорожденных при резус-конфликте может развиваться билирубиновая энцефалопатия, при которой несвязанный билирубин накапливается в базальных ядрах мозга.Это приводит к некрозам и может стать причиной смерти. Паренхиматозная(печеночная), желтуха возникает при дистрофии и некрозах гепатоцитов (инфекции: вирусный гепатит-болезнь Боткина; желтая лихорадка, малярия; интоксикации: отравления фосфором, мышьяком, 4х хлористым углеродом; аутоинтоксикации -при патологии беременности и др). Вследствие поражения гепатоцитов надпеченочный билирубин не полностью деполимеризируется. Из-за транспозиции рибосом связанный билирубин и желчные кислоты секретируются как в желчь, так и в кровь. Связанный билирубин появляется в моче, кал гипохоличен. В почках и в других паренхиматозных органах возникают дистрофические изменения, что сопровождается полиорганной недостаточностью. Механическая (подпеченочная) желтуха развивается при закупорке желчных путей (желчнокаменная болезнь, рак), что приводит к холестазу. Все фракции желчи проникают в кровь, вызывая желтуху. Билирубин не попадает в кишечник (ахолия). При механической желтухе происходит расширение и разрыв желчных протоков капилляров(рис.6, 7), развивается холемия, которая вызывает не только интенсивную окраску кожи (рис.8), но и явления общей интоксикации, главным образом от воздействия желчных кислот. Снижается гемокоагуляция, возникают множественные кровоизлияния (геморрагический синдром). Накопление билирубина в клетках печени приводит к дистрофии, некрозу, а позже - к билиарному циррозу и хронической печененочной недостаточности  Патологические гемоглобиногеннвые пигменты:
Малярийный пигмент (гемомеланин) темно-бурые гранулы синтезируемые плазмодиями малярии, паразитирующими в эритроцитах. На меланин похож только внешне. При разрушении эритроцитов малярийный пигмент фагоцитируется макрофагами селезенки, печени, костного мозга, лимфатических узлов, головного мозга. Эти органы становятся аспидно-серыми. Формалиновый пигмент - указывает на ошибки в фиксации материала (был использован кислый формалин),проявляется появлением в гистологических препаратах черных, темно-коричневых игл, гранул или хлопьев.Чтобы препараты можно было изучать в микроскопе их нужно фиксировать в формалине забуференном мелом (1кг мела на 10 кг. формалина Порфирин - антогонист меланина (повышает чувствительность к свету).. У больных порфирией на открытых частях тела на лице, на руках, шее возникают ожоги, пузыри, язвы , затем атрофия кожи с ее депигментацией. Кости и зубы становятся коричневыми, моча красная. Причины порфирии: интоксикации (отравления свинцом, барбитуратами); авитаминоз РР (при пеллагре); врожденные дефекты нарушения обмена. Протеиногенные пигменты Меланин - черно-бурый пигмент..Клетки с этим пригментом (меланоциты и меланофаги) содержатся в эпидермисе, дерме, радужной и сетчатой оболочках глаз, в мягкой мозговой оболочке. Возникновение загара является адаптивной защитной биологической реакцией. Нарушения обмена меланина выражаются в гипер- или гипо-меланозах. Они бывают приобретенные и врожденные; распространенные и локализованные. Распространенный приобретенный гипермеланоз ("сверхзагар"-адиссоновая болезнь) характерен для поражений надпочечников(туберкулез, опухоли, амилоидоз); авитаминозов (пелагра, цинга). Распространенный врожденный гипермеланоз (пигментная ксеродерма) выражается в пятнистой пигментации кожи с ороговением (предрак). Очаговый приобретенный гипермеланоз: толстой кишки (у людей, страдающих хроническими запорами); пигментные пятна кожи (веснушки, лентиго); пигментные невусы, меланомы (рис.10,11,12). 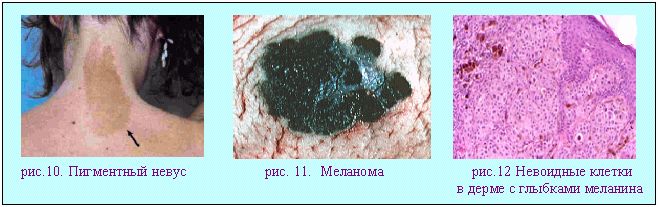 Распространенный гипомеланоз или альбинизм проявляется отсутствием очень светлой кожей, бесцветными волосами и радужкой. Очаговый приобретенный гипомеланоз (лейкодерма, витилиго). Встречается при лепре; сифилисе; сахарном диабете. Липидогенные пигменты: Липофусцин - мелко гранулярный золотисто-коричневый пигмент. Липофусциноз наблюдается чаще всего у пожилых лиц при истощении (кахексии), хронических заболеваниях (бурая атрофия миокарда, печени). Липофусцин также назван пигментом "изнашивания". Причинами его накопления могут быть лекарственные интоксикации (аналгетики), повышенные нагрузки (липофусциноз миокарда при пороке сердца).  Нарушение обмена липохромов Липохромы придают желтую окраску жировой клетчатке (рис. 14), коре надпочечников, желтому телу яичников. При сахарном диабете пигмент накапливается в жировой клетчатке, коже, костях. При резком исхудании (кахексия) происходит увеличение концентрации липохромов в жировой клетчатке, которая становится охряно-желтой.  рис.15. Окрашенная липохромами жировая клетчатка человека. (брыжеечка аппендикса). рис.15. Окрашенная липохромами жировая клетчатка человека. (брыжеечка аппендикса). Нарушения кровообращения - 1 Кровообращение - это перемещение крови по сердечно-сосудистой системе. Под расстройствами кровообращения понимают нарушения: 1 - кровенаполнения (полнокровие и малокровие), 2 - проницаемости стенки сосудов (кровотечение и плазморрагия), 3 - реологии - тока крови (стаз, сладж, тромбоз, эмболия). Полнокровие (гиперемия) - увеличение объема крови в каком либо отделе кровеносной системы. 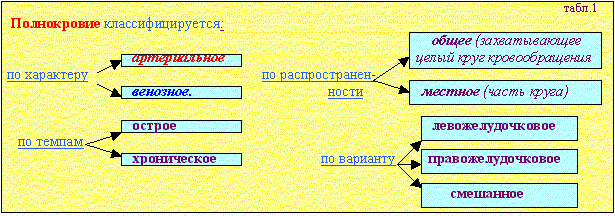 
Для будущего клинициста важно понимание морфогенеза острого и хронического общего венозного полнокровия прежде всего по левожелудочковому варианту (по малому кругу кровообращения). 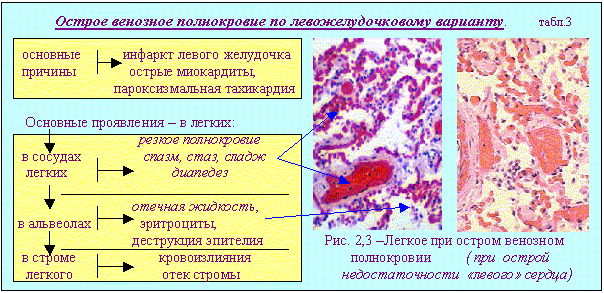 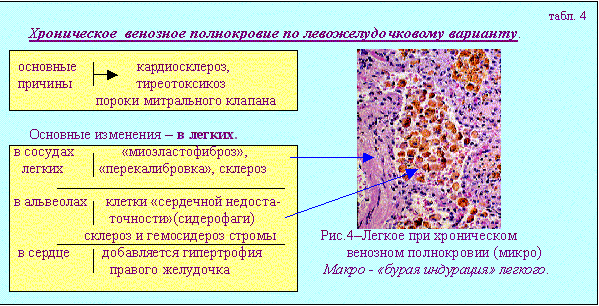 Хроническое общее венозное полнокровие по право-желудочковому варианту характеризуется следующими признаками (см. табл.5). 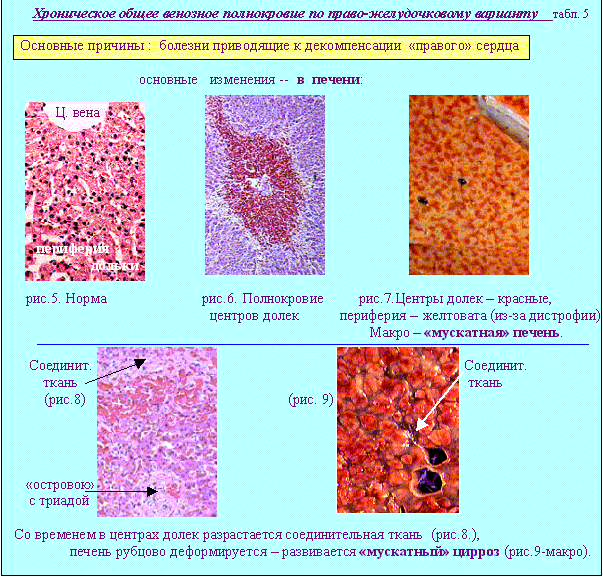 Выделение вариантов хронического общего венозного полнокровия возможно только на ранних стадиях сердечной недостаточности. На более продвинутых этапах этой патологии избирательное поражение органов сменяется распространенными изменениями. Появляется похолодание и синюшность (цианоз) слизистых. и кожи (нос, уши, губы, кончики пальцев). Затем присоединяются отеки подкожной клетчатки (анасарка). К изменениям легких и печени добавляются атрофические и склеротические изменения в селезенке и почках (цианотическая индурация). Развивается либо резкое исхудание, либо отечный синдром, а затем наступает смерть. Кровотечение -процесс перемещения крови за пределы кровяного русла. Причинами кровотечений являются: 1 - разрыв стенки сосуда(травмы) или стенки сердца (инфаркты -рис.14) 2 - разъедание (при опухолях, язвах), 3 - диапедез (повышение проницаемости стенки сосуда - рис.10). Наиболее часто встречаются кровотечения из матки (metrorragia); из носа (epistaxis); из желудка с выделением черного кала (melena); из легких - кровохаркание (haemoptoe). В результате кровотечений возникают кровоизлияния (скопления крови вне кровяного русла). Кровоизлияния делятся на наружные и внутренние. В интересах клиники внутренние кровоизлияния принято разделять на: 1 - кровоизлияния в полости (гемоторакс, гемоперитонеум, гемоперикард). 2 - кровоизлияния видимые с поверхностей ( мелкоточечные - петехи - рис.10, крупнопятнистые -экхимозы-рис.12, многочисленные мелкие - пурпура). 3 - кровоизлияния в толщу органов без образования полостей и разрушения тканей - геморрагическая инфильтрация-рис.13. 4 - кровоизлияния с образованием полостей выполненных разрушенными тканями и кровяным детритом с свертками - гематома-рис.15. 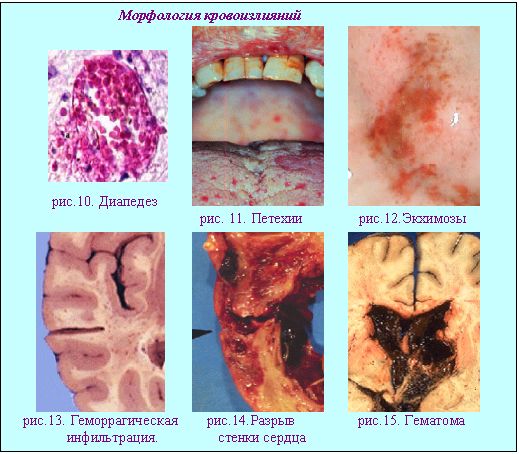 Дополнительные источники: http://pathology.medic.donetsk.ua/Lectur es/Blood_Sup_2.htm http://rusmedzone.aiq.ru/statyi/Blood_Su p.htm Тромбоз, эмболия, шок, нарушения лимфообращения и содержания тканевой жидкости. План лекции: 1 - Тромбоз (процесс свертывания крови) и тромбообразование (формирование материального объекта – тромба, три части сформированного тромба.), 2 - Три местных условия определяющие возникновение тромба в конкретном месте и важнейшие общие условия способствующие тромбообразованию, 3 - Этапы развития неосложненного тромба. Изменения тромба: благоприятные и неблагоприятные, 4 - Отличия белых, красных, смешанных и гиалиновых тромбов, 5 - Морфология тромбоэмболического синдрома, 6 - Три вида эмболии , виды эмболов, условия их возникновения и особенности эмболии каждым из них, 7 - Морфологическая картина шока, понятие о "шоковых органах", 8 - Основные виды отеков, морфология органов и тканей при отеке, характеристики транссудата. "Наше самочувствие зависит от циркуляции крови" (студенческая мудрость) Введение- Кровь-«типичная неньютоновская жидкость» ее характеристики изменяются в зависимости от температуры, давления, вязкости (свойство оказывать сопротивление одной частицы относительно другой). Существует РЕОЛОГИЯ-наука о течении вязких тел. РЕОГРАФИЯ-метод исследования кровенаполнения органов и тканей. Неньютоновский характер течения крови усиливается при обезвоживании, замедлении тока крови. Вязкость крови повышается при атеросклерозе, инфаркте миокарда, сахарном диабете. Иначе говоря, понимание состояний крови является весьма важным для врачей. Первой важной проблемой которую мы будем рассматривать в этой лекции будет ТРОМБООБРАЗОВАНИЕ - процесс прижизненного образования свертка крови в просвете сосудов или в полостях сердца. ,который начинается с ТРОМБОЗА-химического процесса прижизненного свертывания крови в сосудистом русле. Свертывание крови не всегда патология. Как физиология это наблюдается в послеродовом периоде в сосудах матки. Как биологически целесообразное явление, тромбоз важен при ранениях. Отдельные варианты локализации тромбов формируют особые синдромы: 1-при фурункулах носа-тромбоз глубоких лицевых вен , 2-воспалении среднего уха- тромбоз синусов твердой мозговой оболочки, 3-тромбоз вен голеней (ошибочно именуемый «тромбофлебитом» на самом деле «флеботромбоз» т.е невоспалительный процесс-обнаруживается у 50% умерших со сроками госпитализации более 48 часов, 4-тромбоз геморроидальных вен , 5-тромбоз коронарных артерий, который ведет к «инфаркту миокарда», 6-тромбоз искусственных клапанов и сосудиствых протезов(актуальность этого варианта тромбоза возрастает в последнее время) и др.Особой проблемой педиатрии является тромбоз пупочных сосудов.). Уже этот весьма неполный перечень клинических проблем показывает насколько важно разбираться в патогенезе тромбообразования.(схема 1). 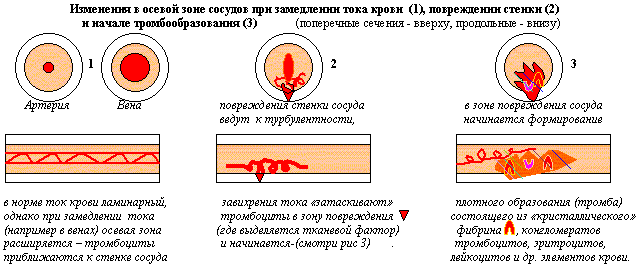 |