Струков Патологическая анатомия. Литература для студентов медицинских институтов А. И. Струков В. В. Серов Патологическая анатомия Издание второе
 Скачать 16.97 Mb. Скачать 16.97 Mb.
|
|
Рис. 432. Флюороз. Множествен- ные участки разрушения эмали — пятна (наблюдение А. А. Жаво- ронкова). Различают четыре степени флюорозного по- ражения зубов (Р. Д. Га- бович) :1 степень — очень слабое поражение, при кото- ром с трудом обнаружи- ваются единичные, мелкие фарфороподобные или мело- видные пятна и полоски, расположенные на губной, язычной половине поверхности зуба и охватывающие не более */з его поверхности. II степей ь — слабое поражение: видны фарфороподобные и меловидные пятна и полоски, занимающие около половины поверхности коронки зуба. Встречаются также и пигментированные пятна, но поражение локализовано только в эмали и не касается дентина. III степень- умеренное поражение (рис. 432): наблюдаются сливные пятна, занимающие более половины поверхности зуба. Пятна темно-желтого и коричневого цвета. Разрушается не только эмаль, но и дентин. IV степень- сильное поражение, при котором образуются единичные и множественные эрозии эмали разной формы как бесцветные, так и пигментированные от желто-коричневой до черной окраски. При поражениях III и IV степени наблюдаются выраженные расстройства минерализации, вследствие чего зубы становятся хрупкими, ломкими, легко стираются и разрушаются. Флюороз зубов — это только одно из проявлений заболевания, которое легко обнаруживается при амбулаторном обследовании и является точным индика- тором наличия эндемического очага загрязненности фтором внешней среды. Помимо зубов, при флюорозе страдают многие системы организма: костно-су- ставная, эндокринная, желудочно-кишечный тракт, органы чувств, ЦНС. Та- ким образом, фтор обладает высоким токсическим действием на организм. Вопрос о соотношении флюороза и кариеса продолжает изучаться. РЕАКТИВНЫЕ ИЗМЕНЕНИЯ ПУЛЬПЫ Под влиянием разнообразных внешних и внутренних факторов в пульпе могут наблюдаться расстройства крово- и лимфообращения, атрофические, дистрофические и воспалительные изменения. Они возникают в связи с общи- ми нарушениями обмена в организме или на почве местных процессов (ка- риес, пульпиты и т. п.). Из общих факторов, влияющих на состояние пульпы, особенно большое значение имеют авитаминозы и другие нарушения питания и обмена веществ, влияющие на трофику организма. Расстройства крово- и лимфообращения в пульпе также проявляются в результате местных и общих процессов. Так, в пульпе наблю- даются малокровие, все виды полнокровия, кровоизлияния, тромбоз и эмбо- лия сосудов, отек. А. И. Абрикосов указывал, что в отдельных случаях вну- трипульпарное кровоизлияние может послужить причиной развития пульпита. Атрофия пульпы в первую очередь касается клеток. Сначала умень- шается число одонтобластов, затем соединительнотканных клеток (пульпоци- тов). На фоне обеднения клетками отчетливо выступает несколько склерози- рованная соединительнотканная основа пульпы, приобретая сетчатый вид (сетчатая атрофия пульпы). 614 Дистрофические изменения развиваются в одонтобластах в виде их гидропии. Сначала вакуоли мелкие, затем их размер увели- чивается и в конечном итоге наступает гибель одонтобластов. Могут по- являться очаги мукоидного набухания и фибриноидного набухания коллаге- новых волокон пульпы. Имеются указания (П. В. Сиповский), что в одонтобластах может наблю- даться жировая дистрофия, которая касается как цитоплазмы, так и отростков (например, при кариесе). Некроз пульпы может развиться при гнойном пульпите при закры- той полости, при сообщении полости пульпы с кариозной полостью, а при проникновении анаэробной гнилостной флоры может развиться гангрена пульпы. Причиной некроза пульпы являются лучевые, термические воздей- ствия, химические вещества, в том числе и медикаментозные. Гиалиноз может наблюдаться в стенках сосудов и коллагеновых волок- нах, что ведет к обеднению пульпы клетками и запустеванию просвета сосу- дов. Иногда в пульпе при атрофических состояниях встречаются мелкие ами- лоидные тельца. Довольно часто в пульпе наблюдается кальциноз (петри - фикаты пульпы). Наличие значительных отложений солей кальция в пульпе нарушает в ней обменные процессы, что отражается на состоянии твердых тканей зуба, а при наличии кариеса ухудшает его течение. Кроме пе- трификатов, в пульпе часто образовываются дентикли. Д сн т и к л и представляют собой округло-овальные образования, локали- зующиеся в одних случаях свободно в пульпе, в других — пристеночно, соеди- няясь с дентином зуба, или внутри массы дентина (интерстициальные дентикли). Различают высоко- и низкоразвитые дентикли. Высокораз- витые дентикли по своей структуре близки заместительному дентину и образуются в результате деятельности сохранившихся одонтобластов, ана- логично образованию заместительного дентина. Низкоразвитые ден- тикли представляют собой участки кальциноза соединительной ткани и их появление наблюдается в атрофичной склерозированной пульпе. Появление высокоразвитых дентиклей свидетельствует о возникновении в тканях зуба ре- активных процессов в связи с повышенной деятельностью одонтобластов. Дентикли особенно часто встречаются при хронических пульпитах и болезнях пародонта. Внутрипульпарные кисты (одиночные и множественные) обра- зуются в исходе различных патологических процессов в пульпе. ПУЛЬПИТ Пульпит — воспаление зуба. Причины пульпита разнообразны, но роль инфекции — ведущая, хотя редко пульпит может развиваться и в асептических условиях. Чаще всего пульпит осложняет средний и особенно глубокий кариес зуба, когда микробы и их токсины проникают в пульпу или через расши- ренные дентинные канальцы, или непосредственно через узкую полосу размяг- ченного дентина дна кариозной полости при пенетрации ее. Реже инфекция может проникать в пульпу через апикальное отверстие зуба при периодонтите, пародонтозе при наличии патологического зубодесневого кармана, очень ред- ко — лимфогенным и гематогенным путем при сепсисе. Пульпит может вы- звать травма зуба, воздействие физических факторов, например, термиче- ских — при обработке зуба под искусственную коронку, лучевых и декомпрес- сионных. Химические факторы, в том числе и медикаментозные, исполь- зуемые при лечении зуба и в качестве пломбировочных средств, также могут стать причиной развития пульпита. Интенсивность и характер воспаления в пульпе зависят не только от микробов и их токсинов (ассоциация стрепто- 615 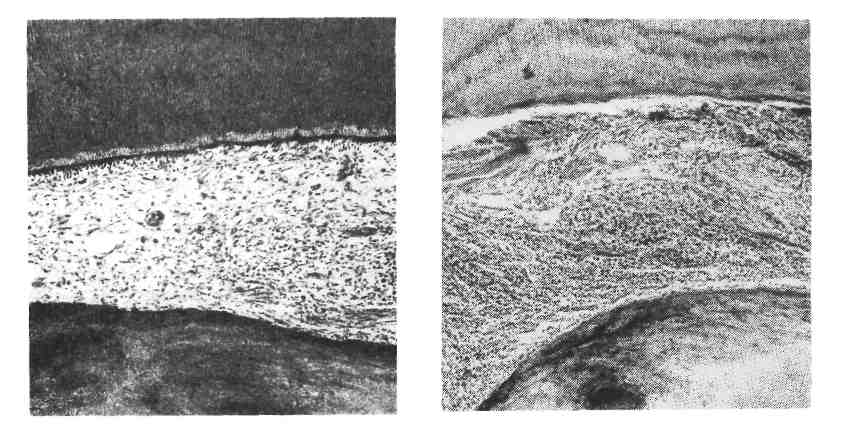 Рис. 433. Острый серозный пульпит при глубоком кариесе. Вверху - правильно расположенные дентиновые трубочки, внизу - образование заместительного дентина, трубочки отсутствуют. Рис. 434. Гнойный пульпит при глубоком кариесе. Гангренозный пульпит может развиться из острого после частич- ной гибели пульпы. В сохранившейся части пульпы, где имеются признаки серозного воспаления, образуется грануляционная ткань, отграничивающая мертвые массы. Гипертрофический (гранулирующий) пульпит характери- зуется хроническим продуктивным воспалением. Полость зуба заполнена гра- нуляционной тканью, которая иногда может заполнять также и сообщаю- щуюся с полостью зуба кариозную полость. В этих случаях образуется полип пульпы. Он мягкий, красноватого цвета, легко кровоточащий. Поверхность его может быть изъязвлена или эпителизирована за счет эпителия десны. При этой форме пульпита может наблюдаться лакунарное рассасывание участков дентина макрофагами с замещением его остеодентином (Б. И. Мигунов). Со- зревание грануляционной ткани приводит к склерозу. Могут обнаруживаться петрификаты и дентикли. Осложнения и исходы пульпита зависят от характера воспаления и его рас- пространенности. Серозный пульпит при устранении причины может рассасы- ваться. Гнойный пульпит, особенно его диффузная форма, может закончиться гибелью пульпы с переходом в хронические формы. Хронические пульпиты заканчиваются атрофическими, дистрофическими, склеротическими процесса- ми (см. «Реактивные изменения пульпы»). Частым осложнением пульпита является периодонтит. ПЕРИОДОНТИТ Периодонтитом называется воспаление околокорневых тканей зуба. Этиология и патогенез. Причиной периодонтита являются инфекция, трав- ма, химические вещества, в том числе и медикаментозные. Значение инфекции в развитии периодонтита очень велико, так как она не только сама вызывает развитие воспаления, но и присоединяется к другим патогенным факторам. 617 Основную роль играют стрептококки, другие представители микробной флоры имеют меньшее значение. Пути проникновения инфекта разные: внутризубной и внезубной. Вну- тризубной (нисходящий) путь является наиболее частым, развитию периодонтита предшествует пульпит. Внезубной путь может быть кон- тактным из окружающих тканей и, реже, восходящим— лимфо- генный или гематогенный путь. Патологическая анатомия. По локализации в периодонте выделяют апи- кальный (верхушечный) и маргинальный (краевой, десневой) перио- донтит. По течению периодонтит может быть острым, хроническим и хрони- ческим с обострением. Среди острых периодонтитов наибольшее значение имеет верху- шечный периодонтит. Острый апикальный периодонтит может быть се- розным и гнойным. При серозной форме отмечается воспалительная ги- перемия тканей в области верхушки зуба, отек их с отдельными нейтрофила- ми. Очень быстро серозный экссудат становится гнойным. При этом в результате гнойного расплавления тканей может образоваться острый абс- цесс или диффузная инфильтрация распадающимися нейтрофилами околовер- хушечной ткани с переходом процесса на лунку зуба, десну и переходную складку. При этом в мягких тканях щеки, переходной складки, нёба, регио- нарных к пораженному зубу, может развиваться перифокальное серозное во- спаление с выраженным отеком тканей, называемое флюсом (parulis). При тяжелом течении гнойное воспаление в периодонте может распростра- няться на периост, а затем и на костный мозг альвеолярного отростка. Возни- кает периостит, возможно развитие остеомиелита. В процесс могут вовлекаться регионарные лимфатические узлы. Гнойный периодонтит премо- ляров верхней челюсти, проецируемых в верхнечелюстную (гайморову) пазу- ху, может завершиться развитием гнойного гайморита. Острый про- цесс в периодонте может длиться от 2 — 3 сут до 2 нед и закончиться выздоровлением или переходом в хроническую форму. Среди хронических периодонтитов верхушечный периодонтит может быть трех видов: гранулирующим, гранулематозным и фиброзным. При гранулирующем периодонтите в области верхушки зуба от- мечается образование грануляционной ткани с большей или меньшей инфиль- трацией ее нейтрофилами. Может наблюдаться остеокластическое рассасыва- ние компактной пластинки альвеолы, цемента, а иногда дентина корня пораженного зуба. При этом виде периодонтита в десне могут образоваться свищевые ходы, через которые периодически выделяется гной. При г рану- лематозном периодонтите по периферии околоверхушечного ско- пления грануляционной ткани образуется фиброзная капсула, плотно спаян- ная с тканями, окружающими верхушку зуба. Этот вариант гранулематозного периодонтита носит название простой гранулемы. Среди клеточного пролиферата преобладают фибробласты, встречаются макрофаги, лимфо- циты, плазматические, ксантомные клетки, кристаллы холестерина, иногда ги- гантские клетки типа клеток инородных тел. Костная ткань альвеолярного от- ростка, соответствующая расположению гранулемы, подвергается резорбции. При обострении воспаления гранулема может нагнаиваться. Наиболее часто встречается второй вариант гранулематозного периодонтита — сложная, или эпителиальная гранулема (рис. 435). Ее отличие от простой гра- нулемы заключается в том, что в ней образуются тяжи многослойного пло- ского эпителия, пронизывающего грануляционную ткань. Происхождение эпи- телия в гранулеме связывают с пролиферацией остатков одонтогенного эпителия (островки Малассе), допускают также возможность проникновения эпителиальных клеток десны через свищевые ходы. Третий вариант грануле- 618 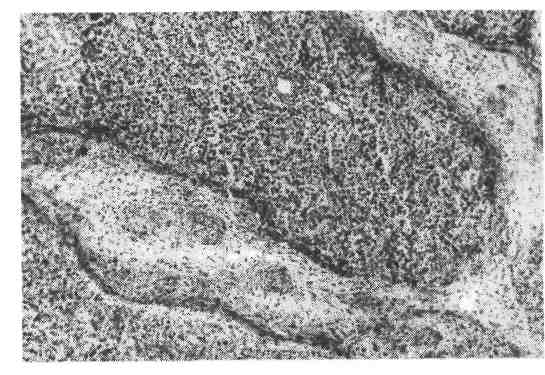 Рис. 435. Эпителиальная гранулема. матозного периодонтита — кистогранулема. Морфогенетически она свя- зана с эпителиальной гранулемой и представляет собой кистозную полость с эпителиальной выстилкой. Формирование кистогранулемы связывают с нагноением, дистрофически- ми и некробиотическими процессами в грануляционной ткани. Кистогрануле- ма может иметь 0,5 — 0,8 см в диаметре. Дальнейшая эволюция кистограну- лемы ведет к образованию радикулярной кисты челюсти (см. с. 633). Фиброзный периодонтит представляет собой исход гранулирую- щего периодонтита, обусловленного созреванием грануляционной ткани при отсутствии обострения процесса. Любой из видов хронического верхушечного периодонтита может обо- стряться при неблагоприятных условиях и нагнаиваться. ПЕРИОСТИТ, ОСТЕОМИЕЛИТ ЧЕЛЮСТНЫХ КОСТЕЙ И ОДОНТОГЕННАЯ ИНФЕКЦИЯ Периостит — воспаление периоста, которое может быть простым, гнойным, фиброзным, оссифицирующим и специфическим (туберкулезный, сифилитический). Простой периостит обычно развивается при травме челюстных ко- стей. В области травмы появляется отек тканей, кровоизлияния в надкостницу и мелкоклеточные инфильтраты с единичными нейтрофилами. Гнойный периостит возникает как осложнение гнойного перицемен- тита, когда гной по гаверсовым и фолькмановским каналам челюстных ко- стей проникает в надкостницу и здесь скапливается. Гнойное воспаление мо- жет переходить на надкостницу по лимфатическим сосудам или по венозным путям из лунок зуба. Периостит локализуется чаще в области альвеолярного отростка и ре- же—в теле челюсти (Б. И. Мигунов). Очаг гнойного воспаления обычно рас- полагается с одной стороны альвеолярного отростка челюсти, наружной (ве- стибулярной) или внутренней (язычной или нёбной). Нередко плотная ткань надкостницы препятствует распространению гнойного процесса, вследствие чего образуется поднадкостничный абсцесс с отслоением надкостницы и ско- плением гноя между ней и костной тканью. Образование поднадкостничного гнойника может сопровождаться перифокальным отеком прилежащих мягких тканей. Однако одновременно в прилежащем корковом отделе челюсти на- блюдается лакунарная резорбция костной ткани со стороны гаверсовых кана- 619 лов и костномозговых пространств. Гнойный периостит может привести к расплавлению надкостницы и прилежащих к ней мягких тканей и образо- ванию свищей, открывающихся чаще в полость рта и реже через кожные покровы лица. Фиброзный периостит проявляется в утолщении периоста и на- блюдается обычно в исходе простого периостита. В утолщенной надкостнице иногда образуется кость и тогда говорят об оссифицирующем пе- риостите. Специфический периостит имеет черты специфическо- го воспаления (см. с. 135). Остеомиелит — воспаление костного мозга челюстных костей, которое чаще наблюдается в нижней челюсти соответственно молярам при их кариесе, осложненном прогрессирующим гнойным перицементитом. Вначале разви- вается гнойное воспаление костномозговых пространств альвеолярного от- ростка. Находящиеся в этом очаге костные балочки подвергаются лакунарной или гладкой резорбции и истончаются. В дальнейшем в связи с тромбозом кровеносных сосудов встречаются участки некроза костной ткани, происходит отслоение этих участков от сохранившейся кости и образуется костный секвестр, окруженный гнойным экссудатом и располагающийся в так на- зываемой секвестральной полости. В сохранившейся костной ткани с внутренней стороны секвестральной полости разрастается грануляционная ткань, появляется пиогенная мембрана, которая выделяет лейкоциты в секвестральную полость. В наружных слоях грануляционной ткани разви- вается волокнистая соединительная ткань, образующая капсулу, отграничи- вающую секвестральную полость от костной ткани. Так развивается в челю- сти гнойное секвестральное воспаление. При этом может на- ступить гнойное размягчение в каком-либо участке секвестральной капсулы и надкостницы. Это приводит к образованию свища, который открывается в полость рта или кожные покровы. Стенка свищевого хода выстлана грану- ляционной тканью, особенно развитой в области наружного отверстия свище- вого хода. После выхода секвестра и удаления гноя наступает регенера- ция костных балочек, которая ведет к заполнению дефекта, образо- вавшегося при секвестральном воспалении. Одонтогенная инфекция осложняет гнойный пульпит, гнойный периодонтит и пародонтоз, гнойный перицементит, гнойный периостит и остеомиелит. Наблюдается гнойное воспаление прилежащих мягких тканей лица и полости рта с развитием в них абсцессов, флегмоны, перифокального отека и свищевых ходов. Так формируется в костно-лицевой системе очаг гнойной стоматогенной (одонтогенной) инфекции с разнообразной флорой, но чаще всего стафилококком и стрептококком. Такие очаги могут быть источ- ником одонтогенного сепсиса, возможность развития которого ста- новится особенно вероятной при переходе гнойного воспаления на стенку вены и возникновении тромбофлебита. Надо, однако, отметить, что одонтогенный сепсис может развиться и при наличии только гнойного пуль- пита, гнойного периодонтита, периодонтального кармана, корневых гранулем или остеомиелита без поражения прилежащих мягких тканей в случаях повы- шенной реактивности больного, иммунодефицитного состояния или особо ви- рулентной инфекции. Удаление таких гнойных хронически текущих стома- тогенных очагов снимает интоксикацию и способствует выздоровлению. ПАРОДОНТОЗ (АЛЬВЕОЛЯРНАЯ ПИОРЕЯ) Пародонтоз — хроническое заболевание, для которого характерно об- нажение корней зуба на почве дистрофических и воспалительных изменений тканей пародонта. Зубы расшатываются и выпадают. 620 |
