Методичка по пропеде УМК. Методические разработки для студентов гоу впо пгма им ак. Е. А. Вагнера Росздрава Кафедра пропедевтики внутренних болезней Утверждаю Зав кафедрой пропедевтики внутренних болезней, д м. н. В. Ю. Мишланов 01. 09. 2009
 Скачать 22.42 Mb. Скачать 22.42 Mb.
|
|
Ответ: Пневмония. Хрипы влажные звучные (консонирующие). Тестовые вопросы для оценки исходного уровня знаний:
а) две доли б) три доли
а) четыре стадии пневмонии б) три стадии пневмонии
а) четыре стадии пневмонии б) три стадии пневмонии
а) синдрома уплотнения легочной ткани б) синдрома гидроторакса
а) плеврит б) менингит в) сердечно-сосудистая недостаточность г) гепатит, нефрит д) все выше перечисленное Тестовые вопросы для самоконтроля подготовки к занятию: 1. Ниже приведены 6 характеристик различных типов дыхательных звуков: 1) звук дыхания слышен на протяжении всего вдоха и 1/3 выдоха. 2) звук дыхания слышен в течение всего вдоха и выдоха. 3) звук дыхания имеет «мягкий» тембр. 4) звук дыхания имеет «грубый» тембр. 5) звук похож на дыхание, выслушиваемое над гортанью. 6) звук не похож на дыхание, выслушиваемое над гортанью. Выберите 3 характеристики, наиболее характерных для:
Варианты ответов: а) 2,3,6; б) 2,4,6; в) 1,3,5; г) 2,4,5; д) 1,3,6 Ответы: 1.-д, 2.-б, 3.-г. 2. Какое дыхание (основной дыхательный шум) выслушивается при следующих заболеваниях:
Варианты ответов: а) ослабленное везикулярное; б) патологическое бронхиальное Ответы: 1. а, 2. б. 3. Какое дыхание выслушивается при следующих заболеваниях:
Варианты ответов: а) ослабленное везикулярное; б) амфорическое; в) жёсткое. Ответы: 1. - в, 2. - а, 3. - б, 4. - а. Итоговый тестовый контроль. 1. Назовите симптомы, характерные для экссудативного плеврита? А) кашель; б) одышка; в) кровохарканье; г) боль в грудной клетке; д) лихорадка; е) озноб. Правильный ответ: б, д, е. 2. Назовите симптомы, характерные для крупозной пневмонии? А) острое начало; Б) постепенное начало; В) лихорадка; Г) кашель с гнойной мокротой; Д) кашель со слизистой мокротой; Е) кашель со ржавой мокротой; Ж) кровохарканье; З) одышка; И) боль в грудной клетке при глубоком дыхании. Правильный ответ: а, в, е, з, и. 3. Для какого заболевания характерен кашель со ржавой мокротой? А) крупозная пневмония; Б) очаговая пневмония; В) сухой плеврит; Г) экссудативный плеврит. Правильный ответ: а. 4. Назовите симптомы, характерные для очаговой пневмонии? А) острое начало; Б) постепенное начало; В) лихорадка; Г) кровохарканье; Д) кашель со ржавой мокротой; Е) кашель со слизистой мокротой; Ж) кашель с гнойной мокротой. Правильный ответ: б, в, е. 5. Для какого заболевания характерно отставание одной половины грудной клетки при дыхании? А) крупозная пневмония; Б) очаговая пневмония; В) сухой плеврит; Г) экссудативный плеврит. Правильный ответ: а, в, г. 6. При каком заболевании голосовое дрожание и бронхофония не определяются ? А) крупозная пневмония; Б) очаговая пневмония; В) сухой плеврит; Г) экссудативный плеврит. Правильный ответ: Г. 7. Какие симптомы характерны для сухого плеврита ? А) кашель со ржавой мокротой; Б) сухой кашель; В) кровохарканье; Г) одышка; Д) лихорадка; Е) боли в грудной клетке при дыхании и кашле. Правильный ответ: б, д, е. 8. При каком заболевании определяется абсолютная тупость? А) крупозная пневмония; Б) очаговая пневмония; В) сухой плеврит; Г) экссудативный плеврит. Правильный ответ: г. 9. Какой перкуторный звук выслушивается над треугольником Гарлянда? А) Тупой; Б) Легочный; В) Тимпанический; Г) Притупленный; Д) притупленно-тимпанический. Правильный ответ: д. 10. Какой перкуторный звук выслушивается над треугольником Раухфуса-Грокко? А) тупой; Б) легочный; В) тимпанический. Правильный ответ: а. 2 вариант. 1. Для какой пневмонии характерны боли в грудной клетке при дыхании и кашле? А) для очаговой пневмонии; Б) для крупозной пневмонии. Правильный ответ: Б. 2. В какую стадию крупозной пневмонии возникает тупой перкуторный звук? А) в первую; Б) во вторую; В) в третью. Правильный ответ: Б. 3. Для какой пневмонии характерно отставание одной половины в акте дыхания? А) для очаговой; Б) для крупозной. Правильный ответ: Б. 4. В какой стадии крупозной пневмонии возникает при перкуссии притупленно-тимпанический звук? А) в первую; Б) во вторую; В) в третью. Правильный ответ: А, В. 5. Назовите симптомы характерные для формирования абсцесса легкого? А) умеренный лейкоцитоз; Б) высокий лейкоцитоз; В) субфебрильная лихорадка; Г) кашель с гнойной мокротой; Д) гектическая лихорадка; Е) кашель со ржавой мокротой; Ж) кровохарканье; З) одышка; И) боль в грудной клетке при глубоком дыхании. Правильный ответ: Б, Д, З. 6. Назовите симптомы характерные для вскрытия абсцесса легкого? А) умеренный лейкоцитоз; Б) высокий лейкоцитоз; В) субфебрильная лихорадка; Г) кашель с гнойной мокротой; Д) гектическая лихорадка; Е) кашель со ржавой мокротой; Ж) кровохарканье; З) одышка; И) боль в грудной клетке при глубоком дыхании. Правильный ответ: А, В, Ж. 7. Какие изменения в мокроте характерны для абсцесса легких? А) эозинофилия; Б) обильная кокковая флора; В) лейкоциты; Г) плоский цилиндрический эпителий; Д) альвеолярный эпителий; Е) эластические волокна. Правильный ответ: Б, В, Д, Е. 8. Какой кашель характерен для сухого плеврита? А) сухой; Б) влажный. Правильный ответ: Б. 9. В какой стадии крупозной пневмонии выслушивается крепитация? А) в первую; Б) во вторую; В) в третью. Правильный ответ: А, В. 10. Как изменится голосовое дрожание при эксудативном плеврите? А) Ослабнет; Б) усилится; В) не изменится; Г) исчезнет. Правильный ответ: Г. Блок информации, разработанный на кафедре: 1.методическая разработка, 2.лекционный материал, 3.ситуационные задачи, 4.тестовые задания для самоконтроля подготовки к занятию. Рекомендованная литература: Основная литература: 1.Лекционный материал. 2.Мухин Н.А., Моисеев В.С. Пропедевтика внутренних болезней: учебник для вузов. М.: ГЭОТАР-Медиа; 2007, 848 с. Дополнительная литература: 1.Атлас. Пропедевтика внутренних болезней. Под редакцией Регинова И.М., перевод с английского. М.: ГЭОТАР-Медиа; 2003, 701 с. 2.Гребцова Н.Н. Пропедевтика в терапии: учебное пособие. М.: Эксмо, 2008. – 512 с. 3.Ивашкин В.Т., Султанов В.К., Драпкина О.М. Пропедевтика внутренних болезней. Практикум. М.: Литтера; 2007, 569 с. 4.Струтынский А.В., Баранов А.П., Ройтберг Г.Е., Гапоненков Ю.П. Основы семиотики заболеваний внутренних органов. М.: МЕДпресс-информ; 2004, 304 с. 5.Типовые тестовые задания для итоговой государственной аттестации выпускников высших медицинских учебных заведений по специальности 060101 (040100) «Лечебное дело». В 2-х частях. Москва. 2006. 6.Руководство по клиническому обследованию больного. Пер. с англ. / Под ред. А.А. Баранова, И.Н. Денисова, В.Т. Ивашкина, Н.А. Мухина.- М.: "ГЭОТАР-Медиа", 2007.- 648 с. 7.Чучалин А.Г. Основы клинической диагностики. Изд. 2-е, перераб. и доп. / А.Г. Чучалин, Е.В. Бобков.- М.: ГЭОТАР-Медиа, 2008.- 584 с. 5.Работа на занятии: План проведения занятия:
Место проведения: 1.учебная комната, 2.палата. Оснащенность занятия: 1.тематические больные, 2.стетоскоп, 3.УИРС, 4.список тестовых вопросов, ситуационных задач, 5.компьютер (и/или проектор), 6.таблицы, схемы, 7.тематические слайды из лекционного материала. Длительность занятия – 2 академических часа. Форма отчетности: 1.устный ответ студента при опросе, оцениваемый преподавателем; 2.результаты тестирования; 3.результат решения ситуационных задач; 4.оценка за практические навыки. Методические рекомендации для студентов 3 курса подготовлены д.м.н. Мишлановым В.Ю. ГОУ ВПО ПГМА им. ак. Е.А. Вагнера Росздрава Кафедра пропедевтики внутренних болезней Утверждаю: Зав. кафедрой пропедевтики внутренних болезней, д.м.н. ______ В.Ю. Мишланов 01.09.2009 Симптоматология абсцесса легких, бронхитов, ХОБЛ Методическая разработка для студентов Курс -III семестр ….6. Факультет: лечебный Продолжительность занятия: 2 академических часов Место проведения: кардиологическое отделение МУЗ ГКБ№4 Пермь 2009 1. Тема занятия. Симптоматология абсцесса легких, бронхитов, ХОБЛ Симптоматология пневмонии, синдром уплотнения легочной ткани. 2. Значение изучаемой темы для последующего обучения в вузе и будущей практической деятельности. Заболевания, при которых наблюдается инфильтрация легочной ткани, в сочетании с кровохарканьем, бронхитическим и бронхообструктивным синдромами довольно часто встречаются в практике терапевтов, хирургов, фтизиатров, педиатров, инфекционистов. Своевременно и качественно проведенных дифференциальный диагноз между пневмонией, раком легкого, абсцессом легкого, бронхоэктазами, туберкулезом легких, ТЭЛА, эозинофильным инфильтратом позволяет назначить правильное лечение и спасти жизнь пациентов. 3. Цель практического занятия: продолжение изучения темы «симптомы пневмонии», изучение синдрома уплотнения легочной ткани у больных с абсцессом легкого, туберкулезом, эозинофильным инфильтратом. Студент должен знать: - определение понятия синдром уплотнения легочной ткани, абсцесс легкого, туберкулез, эозинофильный инфильтрат; - этиологию данных заболеваний (предрасполагающие и провоцирующие факторы); - дополнительные синдромы при абсцессе, туберкулезе легких, эозинофильном инфильтрате; - план и методы обследования больного с указанными заболеваниями. Студент должен уметь: -собрать анамнез у больного с синдромом уплотнения легочной ткани; -провести осмотр больного, пальпацию и перкуссию грудной клетки, аускультацию легких; - интерпретировать данные дополнительных методов обследования (ОАК, анализ мокроты, спирография, рентгенография); 4. Самоподготовка к занятию. Цель самоподготовки: повторение пройденного материала по методике обследования пульмонологического больного и теоретическим аспектам темы.
Базисные разделы для повторения, полученные студентом на смежных дисциплинах:
Разделы для повторения, полученные ранее по дисциплине пропедевтика внутренних болезней: 1.лекционный материал по теме: симптомы пневмонии; 2.сведения основной и дополнительной литературы по изучаемой теме; 3.конспекты работы на практическом занятии по теме. Работа с методической разработкой кафедры по теме занятия. Изучить материал, решить ситуационные задачи и ответить на тестовые вопросы, выполнить задание в рабочих тетрадях. Вопросы для повторения и изучения при подготовке к занятию: 1.Абсцесс легкого, основные синдромы, методы диагностики. 2.Хронический бронхит (определение, основные синдромы, дополнительные методы обследования). 3.ХОБЛ, определение, медико-социальная значимость. 4.Этиология и патогенез ХОБЛ, Значение борьбы с курением в решении проблемы ХОБЛ. 5.Клиническая картина и основные синдромы ХОБЛ. 6.Классификация ХОБЛ. 7.Дополнительные методы обследования больного ХОБЛ (ОАК, анализ мокроты, спирография, рентгенологическое обследование). 1.Синдром очагового уплотнения легочной ткани. Синдром очагового уплотнения легочной ткани наиболее часто связан с заполнением альвеол воспалительной жидкостью и фибрином, например, при пневмонии, кровью при инфаркте легкого, или замещением доли легкого соединительной тканью (пневмосклероз, карнификация доли легкого) вследствие длительного течения воспаления легкого, или опухолевой тканью. Частой жалобой таких больных является одышка. При осмотре грудной клетки можно выявить отставание "больной" половины грудной клетки в акте дыхании. Голосовое дрожание над очагом уплотнения усилено. Над зоной уплотнения отмечаются притупление перкуторного звука или тупость – в зависимости от степени замещения воздуха экссудатом или другой тканью – до бедренной (печеночной) тупости. Смещаются границы легких в зависимости от локализации очага уплотнения (ложное смещение). При этом пораженный участок легкого может быть больше нормального, например, при скоплении в альвеолах экссудата, замещении опухолевой тканью, или меньше, при замещении воздушной ткани соединительной. При аускультации – патологическое бронхиальное дыхание над очагом уплотнения, усиление бронхофонии, а при наличии внутриальвеолярной экссудации – крепитация или, при скоплении жидкого секрета в бронхах – звучные (консонирующие) хрипы той же локализации. Рентгенологическое исследование выявляет очаг затемнения (т.е. уплотнения) на фоне темной воздушной легочной ткани. 2.Синдром полости в легком. Синдром полости в легком встречается при абсцессе или туберкулезной каверне, распаде опухоли легкого, когда крупная полость свободна от содержимого и сообщается с бронхом. Другой разновидностью полостных образований являются кисты легких, которые могут быть заполнены жидкостью или содержать воздух. Кисты бывают врожденными и приобретенными, например, после пневмонии, разрешившейся с остаточными явлениями. Морфологической особенностью кисты является наличие соединительнотканной оболочки. При этом различают тонкостенные кисты, угрожаемые внезапным разрывом и осложнением пневмотораксом, и кисты с толстыми стенками. При осмотре грудной клетки больных с полостными образованиями в легком отмечается отставание "больной" половины в акте дыхания. Голосовое дрожание над полостью усилено вследствие резонанса звуковых волн. Перкуторно над крупной полостью, расположенной на периферии легкого, определяется тимпанический звук; при очень больших размерах полости возможен металлический оттенок тимпанического звука. При аускультации над полостью, сообщающейся с бронхом, выслушивается амфорическое дыхание, усиление бронхофонии, а при наличии содержимого в полости – средне- и/или крупнопузырчатые влажные хрипы. Внимание! Если на периферии выслушиваются средне- и крупнопузырчатые хрипы следует думать о наличии в данном участке легкого полости, так как на периферии нет бронхов среднего и крупного калибра. Рентгенологическое исследование подтверждает наличие полости в легком. 3.Синдром жидкости в плевральной полости (гидроторакс). Синдром скопления жидкости в плевральной полости (гидроторакс) наблюдается при транссудате (скоплении невоспалительной жидкости, например, при сердечной недостаточности), при экссудативном плеврите (воспаление плевры), гнойном плеврите (эмпиеме плевры), который характеризуется наличием в плевральной полости гнойного экссудата (пиоторакс). При развитии плеврита могут быть боли в грудной клетке на стороне поражения, повышение общей температуры тела до 40о С, слабость, одышка различной степени выраженности. Описанные симптомы чаще появляются в тех случаях, когда экссудативному плевриту предшествовал фибринозный. Если этого не было, то у больного постепенно появляется чувство тяжести, переполнения "больной" половины грудной клетки. Большинство больных принимают вынужденное положение (преимущественно на "больном" боку), ограничивающее смещение средостения. При осмотре отмечается асимметрия грудной клетки за счет увеличения "больной" половины, ограничение дыхательных экскурссий (отставание "больной" половины в акте дыхания), возможны сглаженность и выбухание межреберных промежутков на стороне поражения. Кожа в нижних отделах грудной клетки бывает отечной и ее складка на стороне поражения оказывается более толстой, чем на «здоровой» (симптом Витриха). Перкуторные границы сердца и средостения смещаются в сторону, противоположную "больной" стороне. Пальпаторно, на стороне поражения, над нижними отделами, определяется ослабление или отсутствие (в зависимости от количества жидкости в полости плевры) голосового дрожания. При перкуссии – притупление перкуторного звука, или тупость. Верхняя граница притупления перкуторного звука имеет дугообразную верхнюю границу, максимально возвышающуюся по задней подмышечной линии (линия Соколова-Эллиса-Дамуазо). Это объясняется тем, что перкуторная граница идет по уровню, на котором слой жидкости имеет толщину, достаточную для того, чтобы уловить притупление перкуторного звука. Поскольку в плевральной полости давление отрицательное, то жидкость стремиться к максимальному распространению вдоль плевральных листков и движется вверх против гидростатических сил. Поэтому толщина слоя плевральной жидкости оказывается наибольшей в заднелатеральном отделе плевральной полости, где определяется высшая точка притупления. Спереди и сзади от нее слой жидкости постепенно истончается, в результате чего точки, на уровне которых удается уловить укорочение перкуторного звука, располагаются все ниже. Нижние границы легких смещены кверху ("истинное" смещение). Описанные ранее тонкие перкуторные феномены (треугольник Гарланда – притупление с тимпаническим оттенком на стороне поражения выше и медиальнее тупости, обусловленной скопившейся жидкостью; Кораньи-Раухфуса-Грокко – притупление на стороне, противоположной поражению, ограниченное продолжением линии Соколова, Эллиса-Дамуазо и диафрагмой, определяемой как продолжение нижнего края легкого) в настоящее время потеряли практическое значение (рис. 1). 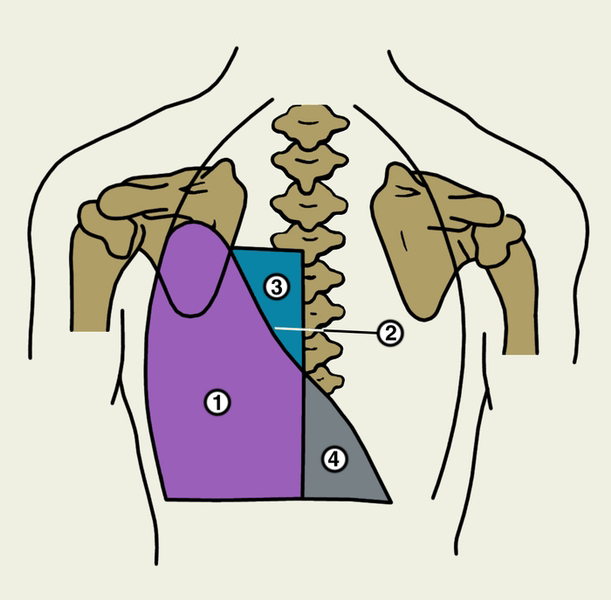 Рис. 1. Перкуторные границы зон тупости при гидротораксе. 1. Зона экссудата. 2. Линия Соколова-Эллиса-Дамуазо. 3. Треугольник Гарленда. 4. Треугольник Раухфусса-Грокко. Считают, что свободный плевральный экссудат может быть определен перкуторно, если его объем превышает 300 – 500 мл, а повышение уровня на одно ребро примерно соответствует увеличению количества жидкости на 500 мл. При осумкованных плевритах границы выпота могут быть атипичными. Дыхательные шумы над зоной притупления обычно ослаблены, в случаях большого выпота дыхание над ним не определяется вовсе. Рентгенологическое исследование, как правило, делает диагноз вполне достоверным, хотя выпот менее 300 - 400 мл может не выявляться и этим методом. Важнейшим диагностическим методом является плевральная пункция, которая должна осуществляться у всех больных с подозрением на выпот. Она позволяет окончательно подтвердить наличие экссудата и получить материал для исследования, имеющего большое диагностическое значение. Пункцию осуществляют в VII – VIII межреберье по задней подмышечной линии. После извлечения пунктата оценивают его общее количество, цвет, консистенцию и т.д., а затем подвергают тщательному лабораторному исследованию. Для воспалительного экссудата считаются характерными относительная плотность выше 1018, и содержание белка более 3%, тогда как относительная плотность менее 1015 и содержание белка менее 2% свидетельствует о транссудации. К сожалению, в значительной части случаев эти показатели попадают в неопределенный интервал (относительная плотность от 1015 до 1018 и белок от 2 до 3%). Определенное значение в заключении о характере плевральной жидкости имеет проба Ривальта (капля пунктата, опущенная в слабый раствор уксусной кислоты, при воспалительном характере выпота дает "облачко" помутнения вследствие выпадения в осадок серомуцина. 4.Синдром скопления воздуха в плевральной полости (пневмоторакс). Синдром скопления воздуха в полости плевры встречается либо при сообщении бронхов с плевральной полостью (при разрыве абсцесса или туберкулезной каверны расположенных субплеврально), либо при искусственном пневмотораксе (введение воздуха в плевральную полость с лечебной целью при больших кавернах легких), либо при травме грудной клетки – травматический пневмоторакс, который является результатом открытого или закрытого повреждения грудной клетки, часто сопровождается переломом ребер, острые края которых и являются непосредственной причиной ранения легкого. Клинические симптомы пневмоторакса следующие: боли в грудной клетке, резкая одышка, тахикардия, тахипноэ. При осмотре отмечается асимметрия грудной клетки за счет увеличения "больной" ее половины (в которой произошло накопление воздуха), отставание больной половины в акте дыхания (т.е. наблюдается неравномерность участия обеих половин в акте дыхания). Голосовое дрожание, определяемое при пальпации над областью скопления воздуха, резко ослаблено или отсутствует, что зависит от количества воздуха в плевральной полости (воздух плохой проводник звуковых волн). При перкуссии определяется тимпанический звук, а при большом количестве воздуха в плевральной полости может появляться металлический оттенок тимпанического звука. Границы легких не определяются. При аускультации дыхание и бронхофония над "больной" половиной резко ослаблены или не проводятся на поверхность грудной клетки. Следует отметить, что физические симптомы становятся вполне отчетливыми лишь при спадении легкого на 40% и более. Рентгенологическая картина выраженного пневмоторакса достаточно характерна. При рентгеноскопии и, особенно, на рентгенограмме на пораженной стороне обнаруживают спадение легкого, отграниченного от плевральной полости висцеральной плеврой. На фоне спавшегося легкого прозрачность фона понижена, а легочный рисунок усилен. Наоборот, вне легкого прозрачность фона повышена, а сосудистый рисунок отсутствует. 5.Синдром компрессионного ателектаза. Ателектаз – состояние легочной ткани, при котором альвеолы не содержат воздуха, в результате чего их стенки спадаются. Ателектаз, который развивается в результате сдавления легочной ткани извне, называется компрессионным ателектазом. Компрессионный ателектаз, чаще дистелектаз (дистелектазом называется состояние, при котором воздухонаполненность ткани легкого существенно снижается) наблюдается при сдавлении легкого плевральным выпотом, находящимся в плевре воздухом, крупной опухолью. При осмотре грудной клетки больных с массивным выпотом в плевральную полость (экссудативный плеврит как причина компрессионного ателектаза) можно увидеть асимметрию грудной клетки за счет увеличения "больной" половины, которая отстает в акте дыхания. При пальпации – над "больной" половиной резистентность грудной клетки повышена, голосовое дрожание усилено (поджатая легочная ткань стала более плотной, а значит лучше стала проводить звуковые волны). Перкуторно отмечается притупленный или тупой звук над поджатым легким, что зависит от степени сдавления легкого. Границы легкого на стороне поражения смещены кверху ("истинное" смещение границ), ограничена подвижность нижнего легочного края. Выраженность ограничения подвижности также зависит от степени сдавления легкого. Аускультативно, над сдавленным легким, выраженое ослабление везикулярного дыхания; при значительном сдавлении легочной ткани возможно появление патологического бронхиального дыхания, а на границе с экссудатом – крепитации. Бронхофония над поджатым легким усилена. 6.Синдром обтурационного ателектаза. Причиной обтурационного ателектаза чаще всего бывает нарушение проходимости бронха, вследствие чего легочная ткань, дистальнее места закупорки, спадается. Обтурационный ателектаз может встречаться уже у новорожденных (при аспирации околоплодных вод), при пороках развития (бронхомаляция и другие пороки). Наиболее частыми причинами ателектаза у взрослых являются закупорка бронха опухолью, инородным телом, рвотными массами (аспирационный ателектаз), вязким бронхиальным секретом, сгустками крови, нарушение бронхиальной проходимости вследствие сдавления бронха извне (опухолью, увеличенными лимфатическими узлами), перегиба, травматического разрыва бронха, рефлекторного спазма бронхиальной мускулатуры (рефлекторный ателектаз) и т.д. Ателектаз может возникнуть в окружности инфекционных очагов в легком вследствие обтурации мокротой мелких бронхов (парапневмонический ателектаз). Нередко он развивается в послеоперационном периоде, преимущественно после вмешательств на легких, из-за бронхиальной гиперсекреции и нарушения механизма откашливания (послеоперационный ателектаз). Этот вид ателектаза может способствовать возникновению других послеоперационных осложнений (пневмония, эмпиема плевры). По распространенности ателектаз может быть тотальным, долевым, сегментарным, дольковым, дисковидным. По форме различают конусовидные (ограниченные сегментом), пятнистые (ограниченные дольками, ацинусами), полосовидные или пластинчатые (ограниченные зонами коллатерального дыхания) ателектазы. При осмотре грудной клетки таких больных отмечается асимметрия за счет уменьшения "больной" половины, отставание этой половины в акте дыхания. Резистентность "больной" половины грудной клетки уменьшается, голосовое дрожание над зоной ателектаза при полной закупорке бронха не определяется. Перкуторный звук над зоной ателектаза, при полной закупорке бронха, тупой. В зависимости от локализации ателектаза смещаются верхние или нижние границы легких, меняется подвижность нижнего легочного края. При полной закупорке приводящего бронха все дыхательные шумы над зоной ателектаза отсутствуют. Рунтгенологически при тотальном ателектазе выявляется интенсивное затемнение всего легочного поля, смещение органов средостения и купола диафрагмы в направлении ателектазированного легкого. Ателектазированная доля выглядит затемненной и уменьшенной в объеме, остальные отделы легкого компенсаторно расширяются и прозрачность их увеличивается. Для ателектаза сегмента типична клиновидная или треугольная тень, вершиной направленная к корню, что лучше выявляется на профильных рентгенограммах («синдром средней доли»). 7.Абсцесс легкого, основные синдромы, методы диагностики. Абсцесс легкого – это местное гнойное воспаление легких с образованием полости в легком. В зависимости от характера выделяют аэробные и гангренозные (анаэробные) абсцессы. По течению заболевания выделяют острые (до 6 недель), подострые (от 6 недель до 3 месяцев) и хронические (более 3-х месяцев). Абсцессы бывают первичные (посттравматические, гематогенные, бронхогенные) и вторичные (на фоне бронхоэктазов). Абсцесс легкого встречается у мужчин в 8 раз чаще, чем у женщин. Основные синдромы:
План обследования (ОАК, анализ мокроты общий и на возбудителя туберкулеза, бактериологическое исследование мокроты, ФБС, КТ грудной клетки, СПГ (нарушения по рестриктивному типу). УИРС (задание для обязательного письменного ответа в тетради, как итог самостоятельной работы студента): 1.Изобразить схему этиологии и патогенеза ХОБЛ. 2.Отразить современную классификацию ХОБЛ. 3.Нарисовать таблицу с отображением алгоритма обследования больного бронхитом. Обучающие ситуационные задачи: Задача № 1. Больной 62 лет поступил по поводу нарастающей одышки, преимущественно экспираторного типа. Много лет курит по 1,5-2 пачки сигарет в сутки. Несколько лет отмечает кашель с трудно отхаркиваемой вязкой мокротой, отделение которой ухудшилось за последний месяц. Температура не повысилась. Принимал бета-2 агонисты и эуфиллин без эффекта. Объективно: признаки эмфиземы легких. При аускультации дыхание с удлиненным выдохом, сухие протяжные хрипы на выдохе. АД 180/105 мм рт.ст. Пульс - 90 в минуту. При рентгенографии: усиленный легочный рисунок, эмфизема легких. Спирография: ЖЕЛ – 74%, проба Тиффно - 55%, ОФВ1/ЖДЕЛ 49%. Вопросы. 1. Назовите физикальные признаки эмфиземы легких и ее патогенез. 2. Признаки и главные механизмы бронхиальной обструкции? 3. Возможные причины артериальной гипертензии? Ответы. 1. Бочкообразная малоподвижная грудная клетка; опущение нижних границ легких; коробочный звук; ослабленное дыхание. 2. Экспираторная одышка, дыхание с удлиненным выдохом и сухие хрипы на выдохе, низкие ОФВ1/ФЖЕЛ и проба Тиффно. 3. Гипертоническая болезнь, пульмогенная гипертензия. Последняя может быть связана с гипоксемией, увеличением сердечного выброса, а также с частым применением вазопрессорных средств. Задача № 2. В ноябре к участковому врачу обратился больной К., 37 лет, с жалобами на появление надсадного кашля в первую половину дня с затруднением дыхания и одышкой при физической нагрузке. При расспросе было установлено, что с 15 летнего возраста пациент курит по 1 пачке сигарет ежедневно. Окончил профессиональное училище и работает электросварщиком в течение 10 лет. Кашель появился более 10 лет назад, но был редким, одышка не беспокоила, обострения заболевания ассоциировались с простудными явлениями и возникали 1-2 раза в год. В последние годы стала появляться одышка при физической нагрузке, постоянный кашель. Последнее обострение заболевания имеет затяжной характер, надсадный кашель, одышка, потливость сохраняются около месяца. При объективном обследовании: носовое дыхание сохранено, грудная клетка имеет равные передне-задний и боковой размеры, резистентна при пальпации, перкуторно - коробочный оттенок перкуторного звука в нижних отделах, аускультативно – дыхание жесткое, сухие рассеянные хрипы выслушиваются преимущественно в фазу выдоха. Со стороны других систем органов без особенностей. Вопросы. 1. Какое обследование должен назначить врач для подтверждения диагноза ХОБЛ. 2. Какая тяжесть заболевания у больного. 3. Какие воспалительные клетки играют ведущую роль в поражении бронхов. Ответы. 1. Врач должен исследовать функцию внешнего дыхания, провести рентгенологическое обследование органов дыхания, микроскопически и бактериологически исследовать мокроту больного, назначить рутинные параклинические методы. При выявлении нарушения бронхиальной проходимости провести пробу с сальбутамолом. 2. Учитывая отсутствие указаний на наличие гнойной мокроты и симптомов интоксикации у больного с бронхитическим и бронхообструктивным синдромами следует думать о ХОБЛ. 3. Воспаление в бронхах при ХОБЛ обусловлено преимущественным скоплением нейтрофилов в бронхиальной стенке. 4. Подтверждение признаков бронхиальной обструкции при исследовании функции внешнего дыхания и признаков необратимой бронхиальной обструкции при проведении пробы с сальбутамолом требует проведения дифференциального диагноза в рамках синдрома необратимой бронхиальной обструкции. Тщательное рентгенологическое исследование и бронхоскопия позволяют исключить большинство заболеваний онкопатологии, соединительной ткани, аномалии развития, поражение сердечно-сосудистой системы. Тестовые вопросы для самоконтроля подготовки к занятию: 1. Какие аускультативные признаки указывают на наличие бронхиальной обструкции? А) ослабление везикулярного дыхания, появление жесткого дыхания; Б) наличие сухих жужжащих, гудящих или свистящих хрипов во время выдоха; В) появление свистящих хрипов при форсированном выдохе. Ответ: б, в. 2. Какие основные механизмы бронхиальной обструкции определяют поражение бронхов у больных ХОБЛ: А) бронхоспазм? Б) продукция вязкого слизистого секрета и образование слизистых пробок? В) отек слизистой бронхиального дерева? Г) склероз стенки бронха? Ответ: б, в, г. 3. При хронических обструктивных заболеваниях легких возможны все осложнения кроме: а) правожелудочковой недостаточности б) эритроцитоза в) дыхательной недостаточности г) левожелудочковой недостаточности д) бронхогенного рака Ответ: г. 4. Какой фактор не участвует в механизме удушья при бронхиальной астме? а) альвеолярный отек б) отек слизистой бронхов в) бронхоспазм г) повышенная секреция слизи д) нарушение выделения мокроты Ответ: а. 5. Какой показатель лучше всех показывает бронхиальную обструкцию? а) диффузионная способность (по СО2) б) остаточный объем легких в) максимальная вентиляция легких (МВЛ) г) проба Тиффно д) жизненная емкость легких (ЖЕЛ) Ответ: г. Блок информации, разработанный на кафедре: 1.методическая разработка, 2.лекционный материал, 3.ситуационные задачи, 4.тестовые задания для самоконтроля подготовки к занятию. Рекомендованная литература: Основная литература: 1.Лекционный материал. 2.Мухин Н.А., Моисеев В.С. Пропедевтика внутренних болезней: учебник для вузов. М.: ГЭОТАР-Медиа; 2007, 848 с. Дополнительная литература: 1.Атлас. Пропедевтика внутренних болезней. Под редакцией Регинова И.М., перевод с английского. М.: ГЭОТАР-Медиа; 2003, 701 с. 2.Гребцова Н.Н. Пропедевтика в терапии: учебное пособие. М.: Эксмо, 2008. – 512 с. 3.Ивашкин В.Т., Султанов В.К., Драпкина О.М. Пропедевтика внутренних болезней. Практикум. М.: Литтера; 2007, 569 с. 4.Струтынский А.В., Баранов А.П., Ройтберг Г.Е., Гапоненков Ю.П. Основы семиотики заболеваний внутренних органов. М.: МЕДпресс-информ; 2004, 304 с. 5.Типовые тестовые задания для итоговой государственной аттестации выпускников высших медицинских учебных заведений по специальности 060101 (040100) «Лечебное дело». В 2-х частях. Москва. 2006. 6.Руководство по клиническому обследованию больного. Пер. с англ. / Под ред. А.А. Баранова, И.Н. Денисова, В.Т. Ивашкина, Н.А. Мухина.- М.: "ГЭОТАР-Медиа", 2007.- 648 с. 7.Чучалин А.Г. Основы клинической диагностики. Изд. 2-е, перераб. и доп. / А.Г. Чучалин, Е.В. Бобков.- М.: ГЭОТАР-Медиа, 2008.- 584 с. 8.Мишланов В.Ю. и соавт. Оценка противоинфекционной защиты у больных хроническими заболеваниями легких и реабилитация на курорте Усть-Качка, 2002.- 20 с. 9.Иммунные механизмы воспалительных процессов при заболеваниях внутренних органов: учебное пособие / И.П. Корюкина, А.В. Туев, В.Ю. Мишланов, Э.С. Горовиц.- Пермь: ГОУ ВПО ПГМА им. ак. Е.А. Вагнера Росздрава, 2008.- 150 с. 10.Иммунодефицитные состояния: диагностика и лечение в клинике внутренних болезней: учебное пособие / И.П. Корюкина, А.В. Туев, В.Ю. Мишланов, Э.С. Горовиц.- Пермь: ГОУ ВПО ПГМА им. ак. Е.А. Вагнера Росздрава, 2008.- 168 с. 5. Содержание занятия. План проведения занятия: 1.Организационные вопросы – 5 мин. 2.Проверка и коррекция исходного уровня знаний – 20 мин. 3.Курация больных пневмонией под контролем преподавателя – 25 мин. 4.Итоговый контроль: анализ полученных при курации больных данных, работа с рентгенограммами – 25 мин. 5.Решение ситуационных задач – 10 мин. 6.Подведение итогов занятия, вопросы деонтологии и этики, задание на дом – 5 мин. Место проведения: 1.учебная комната, 2.палата. Оснащенность занятия: 1.тематические больные, 2.стетоскоп, 3.УИРС, 4.список тестовых вопросов, ситуационных задач, 5.компьютер (и/или проектор), 6.таблицы, схемы, 7.тематические слайды из лекционного материала. Длительность занятия – 2 академических часа. Форма отчетности: 1.устный ответ студента при опросе, оцениваемый преподавателем; 2.результаты тестирования; 3.результат решения ситуационных задач; 4.оценка за практические навыки. Методические рекомендации для студентов 3 курса подготовил д.м.н. Мишланов В.Ю. ГОУ ВПО ПГМА им. ак. Е.А. Вагнера Росздрава Кафедра пропедевтики внутренних болезней Утверждаю: Зав. кафедрой пропедевтики внутренних болезней, д.м.н. ______ В.Ю. Мишланов 01.09.2009 Симптоматология острого и хронического бронхитов Методическая разработка для студентов Курс -III семестр ….6. Факультет: лечебный Продолжительность занятия: 2 академических часов Место проведения: кардиологическое отделение МУЗ ГКБ№4 Пермь 2009 1. Тема занятия. Симптоматология острого и хронического бронхитов. 2. Значение изучаемой темы для последующего обучения в вузе и будущей практической деятельности. Бронхиты, в особенности ХОБЛ - одно из наиболее распространенных заболеваний современного общества, совращающее продолжительность жизни, снижающее ее качество, требующее больших затрат на лечение. Согласно данным ВОЗ, ХОБЛ занимает 4-е место среди причин смерти в мире в возрасте старше 45 лет. ХОБЛ – заболевание, характеризующееся ограничением скорости воздушного потока, которое обратимо не полностью. Ограничение скорости воздушного потока является прогрессирующим и связано с патологическим воспалительным ответом легких на действие ингалируемых патогенных частиц или газов. Своевременное и правильное лечение этого заболевания может контролировать симптомы, предупреждает его обострения и прогрессирование, позволяет сохранить трудоспособность пациентов. 3. Цель практического занятия: изучить основные клинические проявления бронхитов, их этиологию, патогенетические механизмы, клинические проявления и методы диагностики. Студент должен знать: - определение острого и хронического бронхитов; - этиологию (предрасполагающие и провоцирующие факторы) и патогенез бронхитов; - определение и особенности хронической обструктивной болезни легких (ХОБЛ); - синдромы и их патогенез при бронхитах; - план и методы обследования больного бронхитами. Студент должен уметь: -собрать анамнез у больного бронхитом; -провести осмотр больного, пальпацию и перкуссию грудной клетки, аускультацию легких; - интерпретировать данные дополнительных методов обследования (ОАК, анализ мокроты, спирография). 4. Самоподготовка к занятию. Цель самоподготовки: повторение пройденного материала по методике обследования пульмонологического больного и теоретическим аспектам темы.
Базисные разделы для повторения, полученные студентом на смежных дисциплинах:
Разделы для повторения, полученные ранее по дисциплине пропедевтика внутренних болезней:
Работа с методической разработкой кафедры по теме занятия. Изучить материал, выполнить задание в рабочих тетрадях. Вопросы для повторения и изучения при подготовке к занятию: 1.Острый бронхит (определение понятия, синдромы, дополнительные методы обследования). 2.Хронический бронхит (определение, основные синдромы, дополнительные методы обследования). 3.ХОБЛ, определение, медико-социальная значимость. 4.Этиология и патогенез ХОБЛ, Значение борьбы с курением в решении проблемы ХОБЛ. 5.Клиническая картина и основные синдромы ХОБЛ. 6.Классификация ХОБЛ. 7.Дополнительные методы обследования больного ХОБЛ (ОАК, анализ мокроты, спирография, рентгенологическое обследование).
Определение: острый бронхит – это острое воспалительное заболевание слизистой оболочки бронхов преимущественно вирусной природы. Клинические проявления острого бронхита представлены преимущественно двумя синдромами: бронхитическии и бронхообструктивным.  Рис. 1. Клинические проявления бронхитического синдрома. Согласно рис. 1, ведущим клиническим симптомом бронхитического синдрома у больного острым бронхитом является кашель. Для острого бронхита вирусной этиологии чаще характерен сухой кашель, мокрота скудная светлая или желтого цвета появляется спустя несколько дней от начала заболевания. Острый бронхит также характеризуется синдромом инфекционной интоксикации (лихорадки). В большинстве случаев повышение температуры тела является первым признаком заболевания, она достигает фебрильных цифр, сопровождается ознобами, жаром, при снижении температуры могут быть поты, но эти симптомы выражены не так значительно, как при развитии крупозной пневмонии. При инфекции вирусом парагриппа, респираторно-синтициальным вирусом, аденовирусом может развиваться бронхообструктивный синдром, обусловленный отеком мелких дыхательных путей и бронхоспазмом (рис. 2).  Рис. 2. Механизм развития бронхиальной обструкции. Бронхообструктивный синдром может появляться у исходно здоровых лиц, но закономерно усиливается у больных хроническими бронхообструктивными заболеваниями: бронхиальной астмой и хронической обструктивной болезнью легких. Клинические проявления бронхиальной обструкции разнообразны и заключаются, прежде всего, в усугублении сухого надсадного кашля в ночные или утренние часы, а также днем, появлении одышки при физической нагрузки и/или удушья в ночные и утренние часы. Максимальное проявление симптомов в ночные и утренние часы специфично для бронхообструктивного синдрома. В эти часы преобладает тонус блуждающего нерва (n. Vagus), стимулирующего спазм гладкой мускулатуры бронхов. При остром бронхите появляются изменения общего анализа крови. Дополнительные методы обследования выявляют: - ОАК: воспалительные изменения лейкоформулы; - Микроскопия мокроты: нейтрофилы; - Спирография: снижение объема форсированного выдоха за 1 секунду (ОФВ1).
Хронический бронхит это собирательное понятие, представленное несколькими нозологическими формами, симптомы, которых соответствуют определению хронического бронхита (рис. 3). В некоторых клинических случаях, когда уточнение нозологической формы затруднено, требует глубокого дорогостоящего обследования, врач пользуется общей терминологией: хронический бронхит.  Рис. 3. Определение и основные нозологические формы хронических бронхитов. Основные клинические синдромы, характерные для хронических бронхитов: бронхитический и бронхиальной обструкции. В отличие от острого бронхита, имеющего в большинстве случаев вирусную этиологию, хронический бронхит в большом проценте случаев сопровождается микробной колонизацией дыхательных путей, но не во всех случаях микробы являются этиологическими факторами этого заболевания. Например, бронхиальная астма представляет собой аллергическое воспаление дыхательных путей и сопровождается атопическим синдромом. Хронический бронхит может быть профессиональным заболеванием, когда этиологическим фактором служат частицы производственной пыли. Для хронического бронхита характерно выделение достаточно большого количества мокроты (30-50 мл), причем в периоды обострения заболевания ее количество возрастает, характер становится гнойным, цвет – зеленым. Во время таких обострений у больного может повышаться температура тела – синдром инфекционной интоксикации.
Определение. Это заболевание, характеризуемое частично необратимым ограничением воздушного потока. Ограничение воздушного потока, как правило, имеет неуклонно прогрессирующий характер и вызвано аномальной воспалительной реакцией легочной ткани на раздражение различными патогенными частицами и газами. Следовательно, ХОБЛ представляет собой хроническое воспаление дыхательных путей, следствием которого является малообратимая или необратимая бронхиальная абструкция. Заболевание развивается под влиянием определенных факторов риска, первое место среди которых занимает курение и воздействие промышленных полютантов. Заболевание характеризуется неуклонно прогрессирующей бронхиальной обструкцией. ХОБЛ - одно из наиболее распространенных заболеваний современного общества, совращающее продолжительность жизни, снижающее ее качество, требующее больших затрат на лечение. Согласно данным ВОЗ, ХОБЛ занимает 4-е место среди причин смерти в мире в возрасте старше 45 лет. ХОБЛ – заболевание, характеризующееся ограничением скорости воздушного потока, которое обратимо не полностью. Ограничение скорости воздушного потока является прогрессирующим и связано с патологическим воспалительным ответом легких на действие ингалируемых патогенных частиц или газов. Своевременное и правильное лечение этого заболевания может контролировать симптомы, предупреждает его обострения и прогрессирование, позволяет сохранить трудоспособность пациентов.
|
