Методичка по пропеде УМК. Методические разработки для студентов гоу впо пгма им ак. Е. А. Вагнера Росздрава Кафедра пропедевтики внутренних болезней Утверждаю Зав кафедрой пропедевтики внутренних болезней, д м. н. В. Ю. Мишланов 01. 09. 2009
 Скачать 22.42 Mb. Скачать 22.42 Mb.
|
|
Принципы лечения острого и хронического бронхита. Лечение больного зависит от основного заболевания – нозологической формы. Острый бронхит имеет, как правило, вирусную этиологию. В этом случае рекомендуется назначать отхаркивающие средства: йодид калия, бромгексин, лазолван, а также растительные препараты ил корня солодки, багульника, корня алтея, девясила высокого, подорожника, фиалки трехцветной и др. Противовирусные средства обычно не назначают, так как большинство из них является токсичными, и не приводят к сокращению сроков течения заболевания. Острый бронхит может развиваться под влиянием специфических возбудителей: коклюш, хламидийная инфекция, микоплазменная, менингеальная (Neiseria meningitidis) и др. В этих случаях требуется соответствующая антибактериальная терапия. Диагноз хронического бронхита в настоящее время ставиться редко. В большинстве случаев методы дифференциальной диагностики позволяют уточнить наличие бронхиальной астмы, ХОБЛ, брнхоэктазов, профессионального заболевания, рака легкого или другого патологического состояния, проявляющегося бронхитическим синдромом. Для каждого заболевания существуют соответствующие эффективные программы лечения. К сожалению, по причине высокой себестоимости лабораторной диагностики, диагноз хламидийного или микоплазменного бронхита устанавливается редко. Вероятно, существуют и другие инфекционные возбудители, вызывающие хроническое воспаление стенки бронха. В аналогичных ситуациях пациент остается с неопределенным диагнозом: хронический бронхит. Для назначения дифференцированной терапии применяют следующую классификацию хронического бронхита: простой катаральный необструктивный бронхит, хронический обструктивный бронхит (в настоящее время выделен в отдельную нозологическую форму ХОБЛ), гнойный необструктивный бронхит (встречается редко), хронический гнойно-обструктивный бронхит с бронхоэктазами. В настоящее время назначение отхаркивающих средств при хроническом бронхите не рекомендуется, потому что их механизм действия заключается в увеличении образования бронхиального секрета, увеличивается количество мокроты, которая раздражает нервные окончания дыхательных путей, вызывая усиление кашля. В большинстве случаев назначают препараты, подавляющие образование бронхиального секрета из группы холинолитиков – ипратропия бромиб или тиотропий в виде ингаляций. Положительный эффект оказывают мероприятия улучшающие микроциркуляцию в бронхиальной стенке: массаж, магнитное поле на грудную клетку, микроволновая терапия, но их эффективность остается не доказанной. Применяют спелеотерапию, ингаляции йодобромной водой, сухоуглекислые ванны, талассотерапию. При уверенности в участии инфекционных агентов в развитии заболевания применяют ингаляции 1 % раствором диоксидина, отвара сосновых почек, настой шалфея, ромашки, подорожника или слабый раствор камфорного спирта или камфорного масла, а также экстракта эвкалипта. Лечение хронического неуточненного бронхита представляет сложную задачу, решение которой необходимо доверять пульмонологу, необходимо стремиться к максимальному уточнению диагноза, что позволит назначить правильную и эффективную терапию. УИРС (задание для обязательного письменного ответа в тетради, как итог самостоятельной работы студента): 1.Перечислить факторы, вызывающие образование бронхоэктазов. 2.Перечислить клинические проявления бронхоэктатической болезни. 3.Нарисовать таблицу с отображением алгоритма обследования больного бронхитом. Обучающие ситуационные задачи: Задача 1. Больной Б., 62 года. В анамнезе субфебрильная температура 3 месяца, упорный сухой кашель. Больной курит около 40 лет. Потеря веса до 10 кг за последний месяц. Выделить основные синдромы, Определите первоочередные диагностические мероприятия. Ответ. Синдромы интоксикации и бронхитический. Диагностический поиск – ХОБЛ и рак легкого. План обследования: СПГ, КТ грудной клетки, ФБС. Тестовые вопросы для самоконтроля подготовки к занятию: 1. КАКИЕ ПОБОЧНЫЕ ДЫХАТЕЛЬНЫЕ ШУМЫ ХАРАКТЕРНЫ ДЛЯ СЛЕДУЮЩИХ ЗАБОЛЕВАНИЙ: 22. Очаговая пневмония Варианты ответов: 23. Крупозная пневмония а) сухие хрипы (стадия прилива) б) крупнопузырчатые влажные 24. Крупозная пневмония хрипы (звучные) (стадия опеченения) в) мелкопузырчатые влажные 25. Абсцесс легкого звонкие хрипы после вскрытия г) крепитация 26. Приступ бронхиальной д) отсутствуют астмы 27. Обострение хронического бронхита 2. ДЛЯ КАКОГО ЗАБОЛЕВАНИЯ ХАРАКТЕРЕН ПРИВЕДЕННЫЙ РЕЗУЛЬТАТ АНАЛИЗА МОКРОТЫ?: 1) Количество 15 мл Варианты ответов: Запах отсутствует Цвет "ржавый" а) очаговая пневмония Характер слизистый Консистенция вязкая б) крупозная пневмония Микроскопия: эпителий 2-4 в п/зр в) абсцесс легкого альвеолярные нет макрофаги г) бронхиальная астма лейкоциты 20-30 в п/зр эритроциты 30-40 в п/зр д) хронический бронхит эозинофилы нет эластические нет волокна флора диплококки Френкеля спирали Куршмана нет кристаллы Шарко-Лейдена нет атипичные клетки нет 2) Количество 10 мл Запах отсутствует Цвет бесцветная Характер слизистый Консистенция вязкая Микроскопия: эпителий 3-5 в п/зр альвеолярные нет макрофаги лейкоциты 5-7 в п/зр эритроциты нет эозинофилы сплошь эластические ++ волокна флора отсутствует спирали Куршмана + кристаллы Шарко-Лейдена +++ атипичные клетки нет 3. ДЛЯ КАЖДОГО ИЗ ПРИВЕДЕННЫХ НИЖЕ БРОНХОЛЕГОЧНЫХ СИНДРОМОВ УКАЖИТЕ НАИБОЛЕЕ ХАРАКТЕРНЫЕ ИЗМЕНЕНИЯ ГРУДНОЙ КЛЕТКИ: 5. Гидроторакс Варианты ответов: 6. Пневмоторакс а) уменьшение половины грудной клетки, ее за- падение и отставание в акте дыхания 7. Обтурационный б) увеличение половины грудной клетки и сгла- ателектаз живание межреберных промежутков в нижних отделах, отставание в акте дыхания 8. Уплотнение доли в) только отставание половины грудной клетки легкого в акте дыхания 9. Полость в легком г) "бочкообразная" форма грудной клетки д) увеличение половины грудной клетки и сглаживание межрёберных промежутков, 10. Эмфизема легких отставание в акте дыхания 4. УКАЖИТЕ, КАК ИЗМЕНЯЕТСЯ ГОЛОСОВОЕ ДРОЖАНИЕ ПРИ СЛЕДУЮЩИХ ЗАБОЛЕВАНИЯХ: 11. Крупозная пневмония (стадия Варианты ответов: опеченения) 12. Абсцесс легкого после вскры- а) усиление с одной стороны тия б) ослабление с одной стороны 13. Эмфизема легких в) усиление с обеих сторон 14. Рак крупного бронха с полным г) ослабление с обеих сторон обтурационным ателектазом д) отсутствие изменений 15. Массивный пневмоторакс е) отсутствие с одной стороны 16. Экссудативный плеврит (одно- сторонний, с небольшим коли- чеством жидкости) 17. Спонтанный клапанный пневмоторакс 18. Хронический бронхит без эмфиземы легких 19. Бронхопневмония справа с поверхностным очагом воспаления 5. УКАЖИТЕ НАИБОЛЕЕ ХАРАКТЕРНЫЕ ВИДЫ ПЕРКУТОРНЫХ ЗВУКОВ ПРИ СЛЕДУЮЩИХ СИНДРОМАХ И ЗАБОЛЕВАНИЯХ: 20. Очаговая пневмония Варианты ответов: 21. Крупозная пневмония (стадия опеченения) а) ясный легочной 22.Крупозная пневмония (стадия прилива) б) притупленный или тупой 23. Спонтанный пневмоторакс (закрытый) в) тимпанический 24. Гидроторакс г) коробочный 25. "Сухой" плеврит д) притупленный с тим- 26. Эмфизема легких паническим оттенком 27. Вскрывшийся абсцесс легкого 28. Обтурационный ателектаз (полный) 29. Компрессионый ателектаз Блок информации, разработанный на кафедре: 1.методическая разработка, 2.лекционный материал, 3.ситуационные задачи, 4.тестовые задания для самоконтроля подготовки к занятию. Рекомендованная литература: Основная литература: 1.Лекционный материал. 2.Мухин Н.А., Моисеев В.С. Пропедевтика внутренних болезней: учебник для вузов. М.: ГЭОТАР-Медиа; 2007, 848 с. Дополнительная литература: 1.Атлас. Пропедевтика внутренних болезней. Под редакцией Регинова И.М., перевод с английского. М.: ГЭОТАР-Медиа; 2003, 701 с. 2.Гребцова Н.Н. Пропедевтика в терапии: учебное пособие. М.: Эксмо, 2008. – 512 с. 3.Ивашкин В.Т., Султанов В.К., Драпкина О.М. Пропедевтика внутренних болезней. Практикум. М.: Литтера; 2007, 569 с. 4.Струтынский А.В., Баранов А.П., Ройтберг Г.Е., Гапоненков Ю.П. Основы семиотики заболеваний внутренних органов. М.: МЕДпресс-информ; 2004, 304 с. 5.Типовые тестовые задания для итоговой государственной аттестации выпускников высших медицинских учебных заведений по специальности 060101 (040100) «Лечебное дело». В 2-х частях. Москва. 2006. 6.Руководство по клиническому обследованию больного. Пер. с англ. / Под ред. А.А. Баранова, И.Н. Денисова, В.Т. Ивашкина, Н.А. Мухина.- М.: "ГЭОТАР-Медиа", 2007.- 648 с. 7.Чучалин А.Г. Основы клинической диагностики. Изд. 2-е, перераб. и доп. / А.Г. Чучалин, Е.В. Бобков.- М.: ГЭОТАР-Медиа, 2008.- 584 с. 8.Чучалин А.Г. Хронические обструктивные болезни легких.- М., 1998. 9.Глобальная инициатива диагностики, лечения и профилактики Хронической обструктивной болезни легких. Пересмотр 2003 г. //Национальные институты здоровья США, Национальный институт сердца, легких и крови, 2003 г.- 96 с. 10.Хронические обструктивные болезни легких: дифференциальная диагностика и лечение на курорте "Усть-Качка": методические рекомендации /Мишланов°В.Ю., Туев°А.В., Корюкина°И.П., Сидоров°Д.В.: Пермь, 2002.- 26°с. 11.Мишланов В.Ю. и соавт. Оценка противоинфекционной защиты у больных хроническими заболеваниями легких и реабилитация на курорте Усть-Качка, 2002.- 20 с. 12.Туев А.В. Хронические бронхообструктивные заболевания и сердечно-сосудистая система / А.В. Туев, В.Ю. Мишланов.- Пермь: Пресстайм, 2008.- 184с. 5. Содержание занятия. План проведения занятия: 1.Организационные вопросы – 5 мин. 2.Проверка и коррекция исходного уровня знаний – 20 мин. 3.Курация тематических больных под контролем преподавателя – 25 мин. 4.Итоговый контроль: анализ полученных при курации больных данных, работа с рентгенограммами – 25 мин. 5.Решение ситуационных задач – 10 мин. 6.Подведение итогов занятия, вопросы деонтологии и этики, задание на дом – 5 мин. Место проведения: 1.учебная комната, 2.палата. Оснащенность занятия: 1.тематические больные, 2.стетоскоп, 3.УИРС, 4.список тестовых вопросов, ситуационных задач, 5.компьютер (и/или проектор), 6.таблицы, схемы, 7.тематические слайды из лекционного материала. Длительность занятия – 2 академических часа. Форма отчетности: 1.устный ответ студента при опросе, оцениваемый преподавателем; 2.результаты тестирования; 3.результат решения ситуационных задач; 4.оценка за практические навыки. Методическая разработка для студентов 3 курса л/ф (семестр…6) составлена доцентом кафедры пропедевтики внутренних болезней Думлером Андреем Артуровичем. ГОУ ВПО ПГМА им. ак. Е.А. Вагнера Росздрава Кафедра пропедевтики внутренних болезней Утверждаю: Зав. кафедрой пропедевтики внутренних болезней, д.м.н. ______ В.Ю. Мишланов 01.09.2009 Симптомы бронхиальной астмы, эмфиземы легких, других обструктивных заболеваний бронхов, неотложная помощь. Методическая разработка для студентов Курс -III семестр ….6. Факультет: лечебный Продолжительность занятия: 2 академических часов Место проведения: кардиологическое отделение МУЗ ГКБ№4 Пермь 2009 1. Тема занятия. Симптомы бронхиальной астмы, эмфиземы легких, других обструктивных заболеваний бронхов, неотложная помощь. 2. Значение изучения данной темы для последующего обучения в вузе и дальнейшей практической деятельности. Нарушение проходимости дыхательных путей является частым проявлением различных заболеваний органов дыхания и сердечно-сосудистой системы. Среди таких болезней лидерами по распространенности являются бронхиальная астмы, хроническая обструктиная болезнь легких, бронхоэктатическая болезнь, первичная эмфизема легких, бронхогенный рак, стриктуры бронхов, инородные тела бронхов, болезни, сопровождающиеся увеличением бронхопульмональных лимфоузлов (саркоидоз и др.), многие аномалии развития легких. 3. Цель практического занятия: изучить основные клинические проявления бронхиальной астмы, отличительные особенности этих симптомов от других бронхообструктивных заболеваний, принципы оказания неотложной помощи при приступе удушья. Студент должен знать: - определение бронхиальной астмы; - определение и механизмы формирования эмфиземы легких; - принципы изучения функции внешнего дыхания; - характерные признаки эмфиземы; - классификацию обострения бронхиальной астмы; - принципы оказания неотложной помощи при приступе бронхиальной астмы. Студент должен уметь: -собрать анамнез у больного бронхообструктивным заболеванием; -провести осмотр больного, пальпацию и перкуссию грудной клетки, аускультацию легких; - интерпретировать данные дополнительных методов обследования (ОАК, анализ мокроты, спирография, рентген грудной клетки, компьютерная томография); -пользоваться индивидуальным ингалятором и обучить пользованию больного. 4. Самоподготовка к занятию. Цель самоподготовки: повторение пройденного материала по методике обследования пульмонологического больного и теоретическим аспектам темы. 1.Студент должен знать анатомию и физиологию системы органов дыхания, функцию внешнего дыхания в норме и патологии. 2.Студент должен уметь собрать анамнез у больного с патологией органов дыхания, провести осмотр, пальпацию, перкуссию грудной клетки, аускультацию легких. Базисные разделы для повторения, полученные студентом на смежных дисциплинах:
Разделы для повторения, полученные ранее по дисциплине пропедевтика внутренних болезней:
Работа с методической разработкой кафедры по теме занятия. Изучить материал, выполнить задание в рабочих тетрадях. Вопросы для повторения и изучения при подготовке к занятию: 1.Механизмы формирования бронхиальной обструкции. 2.Клинические проявления синдрома бронхиальной обструкции. 3.Эмфизема легких, определение, основные симптомы, методы обследования. 4.Механизмы формирования эмфиземы легких. 5.Классификация обострений бронхиальной астмы. 6.Принципы оказания неотложной помощи при приступе бронхиальной астмы.
Определение: Эмфизема легких – это анатомическая альтерация легких, характеризующаяся патологическим расширением воздушных пространств, расположенных дистальнее терминальных бронхиол, и сопровождающееся деструктивными изменениями альвеолярных стенок. Выделяют первичную (диффузную) и вторичную, локальную (на фоне предшествующих заболеваний) эмфизему легких. Основной причиной вторичной эмфиземы является ХОБЛ. Клиническая картина.
Дополнительные методы исследования.
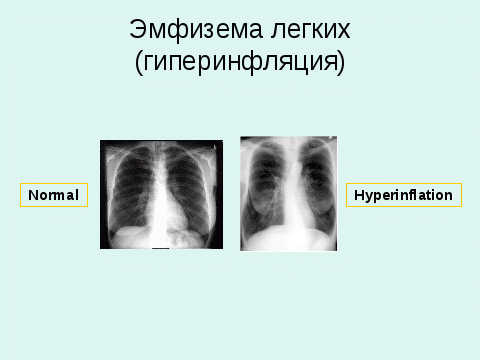 Рис. 1. Рентгенологические изменения при эмфиземе легких
Причиной формирования первичной эмфиземы легких является врожденный дефицит альфа1-антитрипсина – фермента, синтезируемого печеночными клетками. В ряде случаев наблюдается вторичный дефицит альфа1-антитрипсина при хронической интоксикации алкоголем, продуктами нефтепереработки, хронической дыхательной недостаточности. Данный фермент отвечает за своевременную инактивацию протеолитических ферментов, высвобождаемых нейтрофилами и другими клетками, участвующими в воспалении с поражением бронхиол и паренхимы легких. Неограниченное действие этих ферментов (трипсин, химотрипсин, эластаза, катепсины и др.) приводит к разрушению эластического каркаса легочной ткани. Под действием давления воздуха, повышенного в результате бронхиальной обструкции, происходят разрывы межальвеолярных перегородок. В дальнейшем перестройка легочной ткани заключается в формировании более грубой соединительной ткани с образованием крупных полостей – булл. Нарушение функции внешнего дыхания у больных эмфиземой легких включает механизм раннего экспираторного закрытия бронхиол в фазу выдоха (бронхоклазия). Данный механизм заключается в том, что во время выдоха при участии дыхательной мускулатуры в грудной клетке повышается давление. Повышенное давление воздуха в эмфизематозных буллах, расположенных центрально, приводит к сдавлению бронхиол, стенки которых лишены хрящевой и мышечной оболочек. Возникает препятствие эвакуации воздуха, что создает проблему гипервоздушности легких, вызывает еще большую нагрузку на альвеолярные перегородки. Эмфизема легких может быть преимущественно центролобулярной, панлобулярной или смешанной.
Легкий приступ удушья (или обострения БА)
Среднетяжелый приступ удушья (обострения)
Тяжелый приступ удушья (обострения)
Обострение крайней степени тяжести
Лечение легкого приступа удушья (обострения) начинают с В2-агонистов 3-4 раза в течение 1 часа. В случае хорошего ответа на терапию больной должен быть направлен на консультацию врача для определения тактики лечения. При неполном ответе, что определяется снижением пиковой скорости выдоха до 60-80% в течение 1-2 часов, необходимо добавить перорально глюкокортикоиды, продолжить ингаляции В2-агонистов каждые 4 часа (24-48 часов), консультация врача должна быть осуществлена в течение дня для определения тактики дальнейшего лечения. Прогрессирующее ухудшение и снижение пиковой скорости выдоха менее 60% в течение часа является показанием для госпитализации в клинику. Лечение обострения средней тяжести начинают с ингаляции В2-агонистов (фенотерол или сальбутамол) через спейсер или небулайзер 3 - 4 раза в течение 1 часа в сочетании с пероральным приемом глюкокортикоидов при мониторинге состояния больного каждые 15-30 минут на протяжении 1-3 часов. В случае хорошего ответа на лечение в течение 1 часа - пиковая скорость выдоха более 70%, отсутствие расстройства дыхания, эффект В2-агонистов сохраняется в течение 4 часов - больного не госпитализируют. Рекомендуется продолжение ингаляций В2-агонистов каждые 4 часа, продолжить прием пероральных глюкокортикоидов, консультация врача для определения тактики лечения и проведения образовательного курса. При неполном ответе на лечение в течение 1-2 часов, снижении пиковой скорости выдоха до 50-70%, сохранении симптомов астмы, показана немедленная госпитализация в клинику. Ухудшение состояния требует неотложной терапии. Тяжелое обострение требует неотложной интенсивной терапии. Больного немедленно следует госпитализировать в клинику. В2-агонисты ингалируют постоянно через небулайзер, назначают глюкокортикоиды перорально или внутривенно. Мониторинг состояния больного осуществляют каждые 15-30 минут. В случае хорошего ответа на лечение: пиковая скорость выдоха или объем форсированного выдоха за 1 секунду более 70%, нет расстройства дыхания, ответ на В2-агонисты сохраняется в течение 4 часов, продолжают начатую терапию. При неполном ответе на лечение (пиковая скорость выдоха или объем форсированного выдоха за 1 секунду 50-70%, сохраняются симптомы астмы) - пероральные глюкокортикоиды назначают по 2 таблетки каждые 2 часа из расчета 30-60 мг в сутки в пересчете на преднизолон, продолжают ингаляцию В2-агонистов. Плохой ответ на лечение тяжелого обострения бронхиальной астмы - прогрессирующее нарастание симптомов, снижение пиковой скорости выдоха до 50-30% от наилучшего для больного значения, снижение РаО2 менее 60 мм рт.ст. и увеличение РаСО2 более 45 мм рт.ст. - требует срочной госпитализации больного в отделение интенсивной терапии, ингаляционные В2-агонисты ингалируют до 5 мг через небулайзер с кислородом, следует добавить ингаляционные холинолитики (ипратропиум бромид 0.5-1 мл через небулайзер), глюкокортикоиды 30-60 мг в пересчете на преднизолон в течение суток, оксигенотерапия, решается вопрос о назначении теофиллинов короткого действия (если больной не получает пролонгированные теофиллины). При угрожающем состоянии - проведение искусственной вентиляции легких. Показания для проведения интубации и искусственной вентиляции легких (признаки угрозы остановки дыхания)
УИРС (задание для обязательного письменного ответа в тетради, как итог самостоятельной работы студента): 1.Изобразить схему патогенеза бронхиальной астмы. 2.Отразить современную классификацию бронхиальной астмы. 3.Нарисовать таблицу с отображением данных спирограммы в норме и при бронхиальной обструкции. Обучающие ситуационные задачи: Задача 1. У больного приступ бронхиальной астмы. А) Опишите положение больного. Б) Охарактеризуйте выражение лица. Ответ: А) ортопноэ с опорой на руки; Б) испуганное. Задача 2. У больного эмфизема лёгких. А) Охарактеризуйте особенности перкуторного звука. Б) Назовите условия для его возникновения. Ответ: А) коробочный или типпанический; Б) коробочный перкуторный звук формируется при перкуссии над крупными буллами, расположенными субплеврально, волна колебания тканей под влиянием удара молоточка о плессиметр достигает ближайшей стенки буллы и отражается. При отсутствии крупных булл возникает тимпанический звук, отражающий колебания плотных стенок гипервоздушных альвеол, трансформированных в воздушные мешочки, с нарушенной газообменной функцией. Задача 3. У больного снижена эластичность лёгких и повышена их воздушность А) Опишите высоту стояния верхушек и нижнюю границу лёгких Б) Охарактеризуйте подвижность нижнего края лёгких Ответ: А) высокое стояние верхушек легких (более 4 см над ключицей), опущение нижнего легочного края (ниже VII межреберья по средней подмышечной линии); Б) снижение подвижности нижнего легочного края (менее 6 см). Тестовые вопросы для самоконтроля подготовки к занятию: 1. ИЗ ПРИВЕДЕННЫХ НИЖЕ 11 ПРИЗНАКОВ ВЫБЕРИТЕ 6, НАИБОЛЕЕ ХАРАКТЕРНЫХ ДЛЯ ПРИСТУПА БРОНХИАЛЬНОЙ АСТМЫ: 1) кашель с трудноотделяемой стекловидной мокротой 2) кашель с пенистой серозной мокротой 3) приступ удушья 4) положение ортопноэ 5) тупой перкуторный звук над нижними отделами легких 6) коробочный перкуторный звук над легкими 7) бронхиальное дыхание 8) жесткое дыхание с удлиненным выдохом 9) отеки на ногах 10) сухие свистящие хрипы больше выслушиваются на выдохе 11) увеличение печени Варианты ответов: а) 1,3,5,6,9,11 б) 2,4,6,8,10,11 в) 1,2,5,6,9,10 г) 1,3,4,6,8,10 д) 3,5,7,8,9,10 Ответ: г). 2. ДЛЯ КАКОГО ЗАБОЛЕВАНИЯ ХАРАКТЕРЕН ПРИВЕДЕННЫЙ РЕЗУЛЬТАТ АНАЛИЗА МОКРОТЫ?: 1. Количество 15 мл Запах отсутствует Цвет "ржавый" Характер слизистый Консистенция вязкая Микроскопия: эпителий 2-4 в п/зр альвеолярные макрофаги нет лейкоциты 20-30 в п/зр эритроциты 30-40 в п/зр эозинофилы нет эластические волокна нет флора диплококки Френкеля спирали Куршмана нет кристаллы Шарко-Лейдена нет атипичные клетки нет 2. Количество 10 мл Запах отсутствует Цвет бесцветная Характер слизистый Консистенция вязкая Микроскопия: эпителий 3-5 в п/зр альвеолярные макрофаги нет лейкоциты 5-7 в п/зр эритроциты нет эозинофилы сплошь эластические волокна ++ флора отсутствует спирали Куршмана + кристаллы Шарко-Лейдена +++ атипичные клетки нет Варианты ответов: а) очаговая пневмония б) крупозная пневмония в) абсцесс легкого г) бронхиальная астма д) хронический бронхит 3. Выберете правильную комбинацию мер помощи при приступе бронхиальной астмы:
Варианты ответов: а) 1,3,5,8. б) 2,4,6,7. в) 1,2,5,6. г) 1,3,4,8. д) 3,5,7,8. Ответ: а). Блок информации, разработанный на кафедре: 1.методическая разработка, 2.лекционный материал, 3.ситуационные задачи, 4.тестовые задания для самоконтроля подготовки к занятию. Рекомендованная литература: Основная литература: 1.Лекционный материал. 2.Мухин Н.А., Моисеев В.С. Пропедевтика внутренних болезней: учебник для вузов. М.: ГЭОТАР-Медиа; 2007, 848 с. Дополнительная литература: 1.Атлас. Пропедевтика внутренних болезней. Под редакцией Регинова И.М., перевод с английского. М.: ГЭОТАР-Медиа; 2003, 701 с. 2.Гребцова Н.Н. Пропедевтика в терапии: учебное пособие. М.: Эксмо, 2008. – 512 с. 3.Ивашкин В.Т., Султанов В.К., Драпкина О.М. Пропедевтика внутренних болезней. Практикум. М.: Литтера; 2007, 569 с. 4.Струтынский А.В., Баранов А.П., Ройтберг Г.Е., Гапоненков Ю.П. Основы семиотики заболеваний внутренних органов. М.: МЕДпресс-информ; 2004, 304 с. 5.Типовые тестовые задания для итоговой государственной аттестации выпускников высших медицинских учебных заведений по специальности 060101 (040100) «Лечебное дело». В 2-х частях. Москва. 2006. 6.Руководство по клиническому обследованию больного. Пер. с англ. / Под ред. А.А. Баранова, И.Н. Денисова, В.Т. Ивашкина, Н.А. Мухина.- М.: "ГЭОТАР-Медиа", 2007.- 648 с. 7.Чучалин А.Г. Основы клинической диагностики. Изд. 2-е, перераб. и доп. / А.Г. Чучалин, Е.В. Бобков.- М.: ГЭОТАР-Медиа, 2008.- 584 с. 8.Чучалин А.Г. Бронхиальная астма. -М., 1997 (тома 1,2). 9.Туев А.В., Мишланов В.Ю. Бронхиальная астма: иммунитет, гемостаз, лечение.- Пермь, 2001.- 220 с. 10.Глобальная инициатива диагностики, лечения и профилактики Бронхиальной астмы. Пересмотр 2006 г. //Национальные институты здоровья США, Национальный институт сердца, легких и крови, 2006 г.- 96 с. 11.Хронические обструктивные болезни легких: дифференциальная диагностика и лечение на курорте "Усть-Качка": методические рекомендации /Мишланов°В.Ю., Туев°А.В., Корюкина°И.П., Сидоров°Д.В.: Пермь, 2002.- 26°с. 12.Мишланов В.Ю. и соавт. Оценка противоинфекционной защиты у больных хроническими заболеваниями легких и реабилитация на курорте Усть-Качка, 2002.- 20 с. 13.Туев А.В. Хронические бронхообструктивные заболевания и сердечно-сосудистая система / А.В. Туев, В.Ю. Мишланов.- Пермь: Пресстайм, 2008.- 184с. 5. Содержание занятия. План проведения занятия: 1.Организационные вопросы – 5 мин. 2.Проверка и коррекция исходного уровня знаний – 20 мин. 3.Курация больных бронхиальной астмой, эмфиземой легких под контролем преподавателя – 25 мин. 4.Итоговый контроль: анализ полученных при курации больных данных, работа с рентгенограммами – 25 мин. 5.Решение ситуационных задач – 10 мин. 6.Подведение итогов занятия, вопросы деонтологии и этики, задание на дом – 5 мин. Место проведения: 1.учебная комната, 2.палата. Оснащенность занятия: 1.тематические больные, 2.стетоскоп, 3.УИРС, 4.список тестовых вопросов, ситуационных задач, 5.компьютер (и/или проектор), 6.таблицы, схемы, 7.тематические слайды из лекционного материала. Длительность занятия – 2 академических часа. Форма отчетности: 1.устный ответ студента при опросе, оцениваемый преподавателем; 2.результаты тестирования; 3.результат решения ситуационных задач; 4.оценка за практические навыки. Методическая разработка для студентов 3 курса л/ф (семестр…6) составлена доцентом кафедры пропедевтики внутренних болезней Думлером Андреем Артуровичем. ГОУ ВПО ПГМА им. ак. Е.А. Вагнера Росздрава Кафедра пропедевтики внутренних болезней Утверждаю: Зав. кафедрой пропедевтики внутренних болезней, д.м.н. ______ В.Ю. Мишланов 01.09.2009 Симптоматология бронхиальной астмы. Методическая разработка для cтудентов Курс -III семестр ….6. Факультет: лечебный Продолжительность занятия: 2 академических часов Место проведения: кардиологическое отделение МУЗ ГКБ№4 Пермь 2009 1. Тема занятия. Симптоматология бронхиальной астмы. 2. Значение изучения данной темы для последующего обучения в вузе и дальнейшей практической деятельности. Бронхиальная астма – одно из наиболее распространенных заболеваний в пульмонологии, часто нарушающее трудоспособность больных и являющееся причиной их инвалидизации. Своевременное и правильное лечение того заболевания может контролировать симптомы, предупреждает обострения и позволяет сохранить трудоспособность пациентов. 3. Цель практического занятия: изучить основные клинические проявления бронхиальной астмы, этиологию, патогенетические механизмы, клинические проявления и методы диагностики заболевания. Студент должен знать: - определение бронхиальной астмы; - этиологию (предрасполагающие и провоцирующие факторы); - патогенез бронхиальной астмы, включая патогенез аллергического воспаления в бронхах; - классификацию; - синдромы бронхиальной астмы; - план и методы обследования больного бронхиальной астмой; - принципы оказания неотложной помощи при приступе бронхиальной астмы. Студент должен уметь: -собрать анамнез у больного бронхиальной астмой; -провести осмотр больного, пальпацию и перкуссию грудной клетки, аускультацию легких; - интерпретировать данные дополнительных методов обследования (ОАК, анализ мокроты, спирография); -пользоваться индивидуальным ингалятором и обучить пользованию больного. 4. Самоподготовка к занятию. Цель самоподготовки: повторение пройденного материала по методике обследования пульмонологического больного и теоретическим аспектам темы. 1.Студент должен знать анатомию и физиологию системы органов дыхания, функцию внешнего дыхания в норме и патологии. 2.Студент должен уметь собрать анамнез у больного с патологией органов дыхания, провести осмотр, пальпацию, перкуссию грудной клетки, аускультацию легких. Базисные разделы для повторения, полученные студентом на смежных дисциплинах:
Разделы для повторения, полученные ранее по дисциплине пропедевтика внутренних болезней:
Работа с методической разработкой кафедры по теме занятия. Изучить материал, выполнить задание в рабочих тетрадях. Вопросы для повторения и изучения при подготовке к занятию: 1.Определение понятия бронхиальная астма, распространенность заболевания, медико-социальное значение проблемы. 2.Этиология и патогенез бронхиальной астмы. 3.Симптомы бронхиальной астмы (синдромы бронхиальной обструкции, бронхитический, дыхательной недостаточности). 4.Классификация бронхиальной астмы. 5.Дополнительные методы обследования больного бронхиальной астмой (ОАК, анализ мокроты, спирография, рентгенологическое обследование). 6.Лечение бронхиальной астмы.
Астма - хроническое воспалительное заболевание дыхательных путей, в котором принимают участие многие клетки: тучные клетки, эозинофилы и Т-лимфоциты. У предрасположенных лиц это воспаление приводит к повторяющимся эпизодам хрипов, одышки, тяжести в грудной клетке и кашлю, особенно ночью и/или ранним утром. Эти симптомы обычно сопровождаются распространенной, но вариабельной обструкцией бронхиального дерева, которая, по крайней мере, частично, обратима спонтанно или под влиянием лечения. Воспаление также вызывает содружественное увеличение ответа дыхательных путей на различные стимулы. Распространенность заболевания составляет 3–7% взрослого населения. Отсутствие лечения заболевания может способствовать развитию тяжелой инвалидизации в молодом возрасте.
Известны следующие факторы риска развития БА. Предрасполагающие факторы обуславливают склонность индивидуума к болезни. Прежде всего, речь идет об атопии – повышенность способности вырабатывать иммуноглобулин Е в ответ на контакт с аллергенами окружающей среды. Причинными факторами называют аллергены и некоторые химические факторы, вызывающие начало заболевания. Усугубляющие факторы способствуют развитию обострений заболевания или играют дополнительную роль в развитии бронхиальной астмы. К таким факторам относят курение, загрязнение воздуха, вирусную респираторную инфекцию, малый вес при рождении, плохое питание и некоторые другие. Обсуждение роли этих факторов продолжается. Триггерные факторы являются необходимыми для обострения заболевания. Провоцирующими факторами обострения может быть дополнительная экспозиция причинно значимых аллергенов, профессиональных факторов, физическая нагрузка, холод, вдыхание раздражающих газов или воздействие чрезвычайных эмоциональных факторов. Концепция патогенеза бронхиальной астмы предусматривает содружество двух типов аллергических реакций: немедленного типа и отсроченной или поздней фазы аллергической реакции, связанной с воспалением. Немедленная аллергическая реакция развивается по традиционным представлениям - в результате взаимодействия виновного аллергена с иммуноглобулином класса E на поверхности тучных клеток и базофилов, следствием которого является высвобождение гистамина, медленно реагирующей субстанции и других биологически активных веществ. Второй тип аллергической реакции развивается по законам аллергического воспаления, которое предусматривает участие большого спектра медиаторов и клеточных элементов в формировании бронхиальной обструкции, прежде всего эозинофилов и высвобождаемых ими патогенных белков: эозинофильного катионного белка, большого щелочного белка, эозинофильной пероксидазы и эозинофильного белка Х. Большой щелочной белок и эозинофильный катионный белок принимают активное участие в повреждении эпителия дыхательных путей у больных бронхиальной астмой, вызывают воспалительные изменения. Бронхиальная гиперреактивность является следствием воспалительной реакции бронхов на воздействие аллергенов и высвобождение провоспалительных биологически активных веществ.
 Рис. 1. Симптомы бронхиальной астмы
Критерии оценки течения бронхиальной астмы
Контролируемая БА
Частично контролируемая БА Один из перечисленных признаков:
Н  еконтролируемая БА еконтролируемая БА
+ Снижение ПСВ, регистрируемые еженедельно Классификация БА по тяжести течения и лечение БА легкого интермиттирующего течения
|
