Методическое пособие Методические рекомендации к практическим занятиям по частной патологической анатомии приднестровский государственный университет им. Т. Г. Шевченко
 Скачать 327.78 Kb. Скачать 327.78 Kb.
|
|
Учебно-методическое пособие Методические рекомендации к практическим занятиям по частной патологической анатомии ПРИДНЕСТРОВСКИЙ ГОСУДАРСТВЕННЫЙ УНИВЕРСИТЕТ им. Т. Г. ШЕВЧЕНКО Кафедра нормальной и патологической анатомии УЧЕБНО-МЕТОДИЧЕСКОЕ пособие Методические рекомендации к практическим занятиям по частной патологической анатомии УДК ББК У Частная патологическая анатомия : Учебно-методическое пособие. – Тирасполь 2011. – 190 с. Учебно-методическое пособие включает:
Данное учебно-методическое пособие предназначено для подготовки студентов 3 курса к практическим занятиям по патологической анатомии, способствует лучшему усвоению теоретических знаний и практических навыков при изучении частной патанатомии. Составители: Пищенко Е. Е., Андрус С. Н., Нарбутавичюс В. И. Рецензенты: д.м.н., профессор Г. И. Подолинный Зав. клинической лабораторией ГУ РКБ, вед. специалист МЗиСЗ С. И. Махиб Утверждено Научно-методическим советом ПГУ им. Т. Г. Шевченко Протокол № от 2011 г. Составление: Пищенко Е. Е., Андрус С. Н. Нарбутавичюс В. И. Тирасполь, 2010 г. ВВЕДЕНИЕ При составлении учебно-методического пособия использовались современные литературные данные. В нем изложены основные ЗУНы необходимые при изучении таких частных процессов, как: атеросклероз, гипертоническая болезнь, цереброваскулярные заболевания, ИБС, миокардиты, кардиомиопатии, васкулиты, ревматические болезни, болезни органов дыхания, болезни ЖКТ, болезни МВС, болезни желез внутренней секреции, болезни половых органов и молочных желез и патологии беременности, инфекционные и бактериальные инфекции. Одновременно, в учебно-методическом пособии приведены классификационные принципы, даны определения, терминология. Целью данного учебного пособия является повышение уровня теоретических знаний с формированием алгоритма практических навыков и умений. Задачами данного учебно-методического пособия являются изучение частной патологии; иметь представление о дифференциально-диагностических морфологических признаках между данными нозологиями; научно обоснованно отвечать на поставленные вопросы при изучении частной патологии. Тема № 1 Атеросклероз. Гипертоническая болезнь. Цереброваскулярные заболевания. Цель занятия: Научиться определять этиологию, патогенез, морфогенез и морфологию атеросклероза, гипертонической болезни и цереброваскулярных заболеваний; знать патологическую анатомию клинико-морфологических форм атеросклероза и гипертонической болезни; различать данные клинико-морфологические формы руководствуясь морфологической характеристикой. Приступая к занятию, студент должен знать:
В процессе занятия студент должен овладеть следующими навыками и уметь:
Терминология. Классификационные принципы, определения. Атеросклероз - хроническое заболевание, возникаю щее в результате нарушения жирового и белкового об мена, характеризующееся поражением артерий эласти ческого и мышечно-эластического типов в виде очаго вого отложения в интиме липидов и белков, а также реактивного разрастания соединительной ткани. Ос новным морфологическим выражением атеросклероза является бляшка, суживающая просвет артерии, в ре зультате чего возникает недостаточность кровоснабже ния органов. •Атеросклероз - наиболее часто встречающаяся разно видность артериосклероза, отражающая нарушение ме таболизма липидов и белков (метаболический артерио склероз). •Атеросклероз и связанная с ним патология - ишемическая болезнь сердца и цереброваскулярные болезни вышли на первое место среди причин смерти в эконо мически развитых странах. •Атеросклероз - полиэтиологическое заболевание, свя занное с влиянием различных экзогенных и эндоген ных факторов, из которых основное значение имеют наследственные, средовые и пищевые. Факторы риска. а. Возраст (частота увеличивается с возрастом). б. Пол (чаще встречается у мужчин). в. Семейная предрасположенность. г. Гиперлипидемия (гиперхолестеринемия) и дислипопротеидемия. д. Гипертензия. е. Курение. ж. Сахарный диабет. •Кроме того, имеют значение стресс, гиподинамия, тучность, гиперурикемия. Патогенез. Из многочисленных теорий патогенеза атеросклероза наибольшего внимания заслуживают липопротеидная теория и теория реакции на повреждение. А. Липопротеидная теория объясняет развитие атеро склероза нарушением систем, обеспечивающих синтез и катаболизм липопротеидов, развитием гиперлипидемии, образованием модифицированных (измененных) ЛПНП и ЛПОНП и переводом регулируемого рецепторного процесса захвата липопротеидов на нерегули руемый. Б. Теория реакции на повреждение в качестве иници ального фактора атерогенеза (возникновения атеросклеротической бляшки) рассматривает повреждение сосудов, которое может быть вызвано разнообразными факторами: гиперлипидемией, механическим воздейст вием, стрессом, иммунными механизмами, токсинами, вирусами или другими инфекционными агентами, гемодинамическими факторами (гипертензией, повтор ными спазмами, неправильными турбулентными пото ками крови в области ветвления сосудов и пр.). Стадии патогенеза атеросклероза. 1. Развитие атерогенной дислипопротеидемии (в большин стве случаев), сопровождающейся появлением модифици рованных липопротеидов, которые усиленно захватывают ся эндотелиальными клетками (с помощью рецепторов к Р-ЛПОНП и скавенджер-рецепторов) и переносятся в субэндотелиальное пространство. 2. Повреждение эндотелия модифицированными липопротеидами или другими факторами (вирусы, иммунные ком плексы, бактериальные токсины и пр.). 3. Повышение сосудистой проницаемости и инссудация плазменных компонентов, в том числе липопротеидов, в ин тиму. 4. Адгезия тромбоцитов и моноцитов к эндотелию (под влиянием адгезинов, экспрессируемых при его поврежде нии); миграция моноцитов в интиму, превращение их в акти вированные макрофаги и продукция многочисленных цитокинов (интерлейкин-1, тромбоцитарный фактор роста, фактор некроза опухоли), усиливающих миграцию и пролиферацию клеток. 5. Миграция в интиму и пролиферация гладкомышечных клеток (ГМК) под влиянием тромбоцитарного фактора роста,выделяемого макрофагами, эндотелием и самими ГМК, кото рые принимают синтетический фенотип (обычно преобладает сократительный фенотип), синтезируют коллагеновые и элас тические волокна, протеогликаны, т.е. создают основу атеросклеротической бляшки. 6. Дальнейшая модификация липопротеидов в интиме (преимущественно пероксидация под воздействием факторов, вырабатываемых макрофагами), образование комплексов с протеогликанами, захват их макрофагами, которые при исто щении систем утилизации и выведения (прежде всего лизосом) заполняются липидами и превращаются в ксантомные клетки. Часть ксантомных клеток образуется из ГМК, кото рые, обладая рецепторами к модифицированным ЛПОНП, нерегулируемо поглощают их. 7. Последующие изменения бляшки связаны с новообразо ванием в ней капилляров под воздействием факторов роста (ФР), привлечением других клеточных элементов, Т- и В-лимфоцитов, фибробластов, некрозом центральных отде лов, склерозом, гиалинозом, обызвествлением. Морфологические изменения. Обычно поражаются артерии эластического (аорта) и мышечно-эластического (крупные органные артерии) типа, значи тельно реже в процесс вовлекаются мелкие артерии мышеч ного типа. I. Макроскопические изменения отра жают динамику процесса. 1. Жировые пятна и полоски: • участки желтого или желто-серого цвета (пятна), кото рые иногда сливаются и образуют полоски, но не воз вышаются над поверхностью интимы; 2. Фиброзные бляшки: • плотные овальные или округлые, белые или желто-белые образования, возвышающиеся над поверхностью интимы, часто сливаются, придают интиме бугристый вид и суживают просвет артерии; • наиболее часто поражаются те участки сосудов, кото рые испытывают гемодинамическое (механическое) воздействие — в области ветвлений и изгибов артерий. 3. Осложненные поражения. а. Фиброзные бляшки с изъязвлением (атероматозная язва). б. Кровоизлияния в толщу бляшки (интрамуральная ге матома). в. Образование тромботических наложений на месте изъ язвления бляшки. • С осложненными поражениями связаны развитие ин фаркта (при остром тромбозе), эмболия как тромботическими, так и атероматозными массами, образование аневризмы сосуда в месте его изъязвления, а также ар териальное кровотечение при разъедании стенки сосуда атероматозной язвой. 4. Кальциноз, или атерокальциноз завершающая фаза атеросклероза, которая характеризуется отложением солей кальция в фиброзных бляшках, т.е. их обызвествлени ем. • Различные виды атеросклеротических изменений не редко сочетаются, что свидетельствует о волнообраз ном течении атеросклероза. П. Микроскопические (морфогенетические) стадии. 1. Долипидная. • Характерны изменения, отражающие общие нарушения метаболизма при атеросклерозе, повышение проницае мости и повреждение интимы. Электронно -микроскопическая картина: в субинтимальном слое выявляют капли липидов, бел ков плазмы, фибриногена (фибрина). Уже в ранних стадиях можно наблюдать пролиферацию ГМК и макрофагов. 2. Липоидоз. •Характерна очаговая инфильтрация интимы, особенно ее поверхностных отделов, липидами (холестерином), липопротеидами, белками, появление ксантомных кле ток (гладкомышечные клетки и макрофаги, цитоплазма которых заполнена липидами). •Приводит к образованию жировых пятен и полос, микроскопически выявляется при окраске Суданом 3 3. Липосклероз. • Характерно разрастание соединительнотканных эле ментов интимы на участках отложения и распада липидов и белков, что приводит к формированию фиброз ной бляшки. 4. Атероматоз. •Характерен распад центральных отделов бляшки с об разованием жиробелкового детрита, в котором обнару живаются кристаллы холестерина. • В краях бляшки определяются многочисленные сосу ды, врастающие из vasa vasorum, а также ксантомные клетки, лимфоциты, плазматические клетки. •Наружный слой гиалинизированной соединительной ткани, отграничивающий атероматозные массы от про света сосуда, носит название «покрышка бляшки». •Мышечная оболочка часто атрофируется, иногда под вергается атероматозному распаду, вследствие чего бляшка в некоторых случаях достигает адвентиции. • В связи с разрушением новообразованных сосудов про исходит кровоизлияние в толщу бляшки (интрамуральная гематома). 5. Изъязвление. • Возникает при разрушении покрышки бляшки (атероматозная язва) - дефект интимы часто прикрывается тромботическими массами. 6.Атерокалъциноз. •Выпадение солей кальция в атероматозные массы с развитием дистрофического обызвествления. Клинико-морфологические формы ате росклероза. • В зависимости от преимущественной локализации в том или ином сосудистом бассейне, осложнений и исходов, к которым он приводит, выделяют: атеросклероз аорты, венечных артерий сердца, артерий головного мозга, артерий почек, артерий кишечника, артерий нижних конечностей. • При каждой из названных форм могут наблюдаться двоякие изменения. а. Медленное сужение питающей артерии атеросклеротической бляшкой приводит к хронической недоста точности кровоснабжения и ишемическим изменени ям дистрофии и атрофии паренхимы, диффузно му мелкоочаговому склерозу стромы. 6. Острая окклюзия питающей артерии, обычно связан ная с осложненными поражениями — кровоизлияни ем в бляшку, тромбозом, приводит к острой недоста точности кровоснабжения и развитию некроза — ин фаркта, гангрены. • Кроме того, в ряде случаев глубокие атероматозные язвы могут привести к развитию аневризмы, т.е. выбу ханию стенки артерии на участке поражения с последу ющим ее разрывом и кровоизлиянием. Под артериальной гипертензией понимают стойкое по вышение артериального давления: систолического - выше 140 и диастолического - выше 90 мм рт.ст. • В большинстве случаев (в 90 —95 %) причину гипертензии установить не удается. Такую гипертензию назвали первичной и выделили как самостоятельную нозологи ческую форму - гипертоническую болезнь (за рубе жом чаще используют термин «эссенциальная гипер тензия»). • Артериальная гипертензия, являющаяся симптомом ка кого-либо другого заболевания, называется вторичной, или симптоматической. Виды симптоматических гипертензий: а. Почечные (связанные с заболеваниями почек или почечных сосудов - реноваскулярные). б.Эндокринные (при болезни или синдроме Иценко - Кушинга; первичном и вторичном альдостеронизме, феохромоцитоме и пр.). в. Нейрогенные (при повышении внутричерепного дав ления в связи с травмой, опухолью, абсцессом, кровоизлия нием; при поражении гипоталамуса и ствола мозга; связан ные с психогенными факторами). г. Прочие (обусловленные коарктацией аорты и другими аномалиями сосудов; увеличением объема циркулирующей крови при избыточном переливании, полицитемии и др.). Гипертоническая болезнь хроническое заболева ние, основным клиническим проявлением которого яв ляется длительное и стойкое повышение артериального давления (гипертензия). Описана как самостоятельное заболевание нейрогенной природы, как «болезнь неотреагированных эмоций» отечественным клиницистом Г.Ф. Лангом (1922). Основные факторы риска (патогене тические факторы). 1. Наследственная предрасположенность. 2. Хроническое психоэмоциональное перенапряжение (частые стрессы, конфликтные ситуации и пр.). 3. Избыточное потребление соли. Кроме того, определенную роль играют тучность, куре ние, малоподвижный образ жизни (гиподинамия). Патогенез. • Развитие артериальной гипертензий может быть обу словлено дефектами любых звеньев (прессорных и депрессорных) механизма, определяющего нормальное давление (баростат). • Главную же роль в закреплении, хронизации артери альной гипертензий играют почки. • Предложено несколько теорий патогенеза гипертони ческой болезни, которые по-разному трактуют сущ ность пускового (инициального) патогенетического звена. 1. Теория Г.Ф. Ланга и А.Л. Мясникова. - Инициальный патогенетический фактор развития гипертонической болез ни - психоэмоциональное перенапряжение со снижением тормозного влияния коры головного мозга, оказываемого ею в норме на подкорковые вегетативные центры, прежде всего прессорные, что вызывает их стойкое перевозбуждение. 2. Теория A. Guyton и соавт.- Инициальный фактор раз вития гипертонической болезни - генетически обусловлен ный дефект почечно-объемного механизма регуляции АД, за ключающийся в снижении способности почки выводить Na и воду в ответ на неизбежные эпизоды повышения АД, обу словленные различными причинами. Триггер (пусковой механизм) — повышенное потребление соли. 3. Мембранная теория Ю.В. Постнова и С.Н. Орлова. - Инициальный фактор - генерализованный наследственный Дефект мембранных ионных насосов клетки, включая гладкомышечные клетки стенок артериол, что приводит к избытку Са + и Na+ в цитоплазме гладкомышечных клеток и вызывает их спазм, а также повышение чувствительности к прессорным факторам. • Перечисленные теории не исключают, а дополняют друг друга. • При артериальной гипертензий в мелких мышечных ар териях и артериолах возникают структурные изменения, включающие гиперплазию и гипертрофию гладких мышечных клеток, гиалиноз (склероз). Это приводит к утолщению стенки и сужению просвета сосуда и еще большему увеличению периферической сосудистой резистентности, в результате чего артериальная гипертензия становится стойкой. • Морфологические изменения при гипертонической бо лезни отличаются большим разнообразием, отражаю щим характер и длительность ее течения. Характер течения гипертонической болезни может быть злокачественным (злокачественная гипертензия) и доброка чественным (доброкачественная гипертензия). I. Злокачественная гипертензия. • В настоящее время злокачественная гипертензия встре чается редко. • Уровень диастолического давления превышает 110 - 120 мм рт.ст. • Может возникать первично или осложнять доброкаче ственную гипертензию. • Быстро прогрессирует, приводя к летальному исходу (в отсутствие адекватной терапии) через 1 - 2 года. • Возникает преимущественно у мужчин в возрасте 35 - 50 лет, иногда до 30 лет. Морфологические изменения. • Фибриноидный некроз сосудов с присоединяющимся тромбозом и связанные с ними органные изменения: инфаркты, кровоизлияния, быстро развивающаяся по чечная недостаточность. • Двусторонний отек диска зрительного нерва, сопро вождающийся белковым выпотом и кровоизлияниями в сетчатку. • В почках развивается злокачественный нефросклероз (Фара), для которого характерны фибриноидный не кроз артериол и капиллярных петель клубочков, отек и геморрагии. Макроскопическая картина: вид почек зави сит от наличия и длительности предсуществующей доброкаче ственной фазы гипертензии, в связи с чем поверхность может быть гладкой или гранулированной. Характерны петехиальные кровоизлияния, которые придают почке пестрый вид. • Быстрое прогрессирование процесса приводит к разви тию почечной недостаточности и смерти. • В головном мозге развивается фибриноидный некроз артериол, отек, геморрагии. II. Доброкачественная гипертензия. • Учитывая длительное развития болезни, выделяют три стадии, имеющие определенные морфологические раз личия: доклиническую, распространенных изменений артерий, изменений органов в связи с изменением арте рий и нарушением внутриорганного кровообращения. Гипертонический криз резкое повышение артери ального давления в связи со спазмом артериол - может воз никать в любой стадии. Морфологические изменения при кризе. а. Спазм артериол: гофрированность и деструкция базальной мембраны эндотелия со своеобразным распо ложением его в виде частокола. б. Плазматическое пропитывание. в. Фибриноидный некроз стенки артериолы. г. Тромбоз. д. Диапедезные кровоизлияния. 1. Доклиническая стадия. • Характеризуется эпизодами повышения артериального давления - транзиторной гипертензией. • В артериолах и мелких артериях обнаруживают ги пертрофию мышечного слоя и эластических структур, при кризе признаки спазма артериол, плазматичес кое пропитывание и фибриноидный некроз. • В сердце возникает умеренная компенсаторная гипер трофия левого желудочка, которая не сопровождается расширением полостей концентрическая гипертро фия. 2. Стадия распространенных изменений арте рий. • Характеризуется стойким повышением артериального давления. • В артериолах и мелких артериях мышечного типа об наруживают гиалиноз (исход плазматического пропи тывания) или артериолосклероз. Артериологиалиноз отмечается в почках, головном мозге, поджелудочной железе, кишечнике, сетчатке глаза, капсуле надпочеч ников. • В артериях эластического, мышечно-эластического и мышечного типов развиваются: а. Эластофиброз - гиперплазия и расщепление внутренней эластической мембраны, склероз. б. Атеросклероз, имеет ряд особенностей: -носит более распространенный характер, захваты вая артерии мышечного типа, чего не бывает в от сутствие артериальной гипертензии; -фиброзные бляшки имеют циркулярный харак тер, а не сегментарный, что приводит к более зна чительному сужению просвета сосуда. • Возрастает степень гипертрофии миокарда. В связи с относительной недостаточностью кровоснабжения (увеличение массы сердца, изменения артериол и арте рий) развиваются жировая дистрофия миокарда и миогенное расширение полостей сердца — эксцентрическая гипертрофия миокарда, диффузный мелкоочаговый кардиосклероз, появляются признаки сердечной деком пенсации. 3. Стадия изменений органов в связи с изменени ем артерий и нарушением внутриорганного крово обращения. • Вторичные изменения органов могут развиваться мед ленно на почве артериоло- и атеросклеротической ок клюзии сосудов, что приводит к атрофии паренхимы и склерозу стромы. • При присоединении тромбоза, спазма, фибриноидного некроза (во время криза) возникают острые измене ния — кровоизлияния, инфаркты. • Наиболее характерны кровоизлияния в головной мозг: они могут быть мелкими, возникающими путем диапедеза, либо крупными с разрушением ткани мозга — ге матомы. Гематомы обычно развиваются при разрыве микроаневризм, которые возникают, как правило, вследствие гиалиноза и фибриноидного некроза; их особенно часто обнаруживают в мелких перфорирую щих артериях головного мозга (диаметром менее 1 мм) преимущественно подкорковых ядер и субкортикально го слоя. В исходе кровоизлияний в ткани мозга образу ются ржавые кисты. • В почках развивается артериолосклеротический нефросклероз, или первично-сморщенные почки, в основе которых лежит артериологиалиноз с последующим раз витием атрофических и склеротических изменений. Микроскопическая картина: стенки арте риол значительно утолщены вследствие накопления в интиме гомогенных бесструктурных масс гиалина, просвет сужен, местами облитерирован. Клубочки коллабированы (спавшие ся), многие замещены соединительной тканью или массами гиалина. Канальцы атрофированы. Количество межуточной соединительной ткани увеличено. Сохранившиеся нефроны компенсаторно гипертрофированы. Макроскопическая картина: почки значитель но уменьшены в размерах, поверхность их мелкозернистая (за падающие участки соответствуют атрофированным нефронам, выбухающие — оставшимся гипертрофированным клубочкам). На разрезе отмечаются истончение коркового и мозгового слоев, разрастание жировой клетчатки вокруг лоханки. • Артериолосклеротический нефросклероз может привес ти к развитию хронической почечной недостаточности. Клинико-морфологические формы ги пертонической болезни. • На основании преобладания при гипертонической бо лезни сосудистых, геморрагических, некротических и склеротических изменений в сердце, мозге или почках выделяют ее сердечную, мозговую и почечную клинико-морфологические формы. 1. Сердечная форма гипертонической болезни, как и сердечная форма атеросклероза, составляет сущ ность ишемической болезни сердца. 2. Мозговая форма гипертонической болезни, как и атеросклероз сосудов мозга, в настоящее время стала основой цереброваскулярных заболеваний. 3. Почечная форма гипертонической болезни ха рактеризуется как острыми, так и хроническими изме нениями а. Острые изменения: -артериолонекроз (морфологическое выражение зло качественной гипертензии), обычно приводящий к острой почечной недостаточности и заканчивающий ся летально; - инфаркты почек, возникающие вследствие тромбоэм болии или тромбоза артерий. б. Хронические изменения: -артериолосклеротический нефросклероз, развиваю щийся при доброкачественном течении гипертоничес кой болезни. Прогноз и причины смерти. • Большинство людей с доброкачественной формой ги пертонической болезни умирают от сердечной недоста точности, инфаркта миокарда, мозгового инсульта (ишемического или геморрагического) или интеркуррентных заболеваний. • Примерно у 5 % больных гипертонической болезнью развивается злокачественная гипертензия, и они умира ют от почечной, сердечной недостаточности или мозго вого инсульта. • Очень небольшое число больных старше 60 лет умира ют от почечной недостаточности, обусловленной атероартериолосклеротическим нефросклерозом. Цереброваскулярная болезнь (ЦВБ) (или инсульт) – это остро развивающееся расстройство мозгового кровообращения, сопровождающееся очаговыми анатомическими повреждениями вещества мозга и выраженными нарушениями функции центральной нервной системы. Острое нарушение мозгового кровообращения в головном мозге обозначают как церебральный инсульт, в спинном мозге – спинальный инсульт. Заболевания, при которых чаще всего развиваются инсульты, - это гипертоническая болезнь, атеросклероз с поражением внечерепных сосудов, снабжающих кровью головной мозг, внутримозговых сосудов или одновременно тех и других. Нередко отмечается сочетание атеросклероза с гипертонической или симптоматической артериальной гипертензией. Факторы риска развития инсультов (ЦВБ) 1. Генетическая предрасположенность к сосудистым заболеваниям. 2. Гиперлипидемия, связанная с нарушением метаболизма липидов. 3. Артериальная гипертензия. 4. Гипергликемия. 5. Ожирение. 6. Недостаточная физическая активность. 7. Курение. 8. Возраст. 9. Повторные стрессы и длительные нервно-психические перенапряжения. При сочетании трех и более неблагоприятных факторов предрасположенность к инсультам увеличивается. В патогенезе ЦВБ наиболее значимы следующие факторы: 1. Нарушение нервной регуляции сосудов, приводящее к стойкому спазму, парезу или параличу мозговых артерий и артериол, что вызывает замедление тока крови, развитие гипоксии, дистонию сосудов, повышение проницаемости сосудистой стенки, отек и диапедезные кровоизлияния. 2. Морфологические изменения сосудов, обуславливающие уменьшение проходимости артериол. 3. Закупорка сосуда. 4. Недостаточность коллатерального кровообращения. 5. Расстройство общей гемодинамики. 6. Изменение биохимических и физико-химических свойств крови. Сосудистая энцефалопатия может быть самостоятельной формой нарушения мозгового кровообращения или фоном поражения головного мозга. В зависимости от ведущего сосудистого заболевания энцефалопатию подразделяют (см.табл.) на гипертоническую ангиоэнцефалопатию и атеросклеротическую энцефалопатию. ПАТОЛОГОАНАТОМИЧЕСКАЯ КЛАССИФИКАЦИЯ ЦВБ 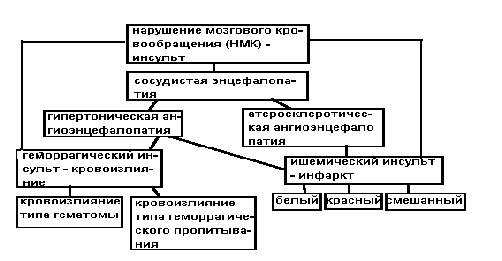 МОРФОЛОГИЧЕСКИЕ ИЗМЕНЕНИЯ ПРИ ГИПЕРТОНИЧЕСКОЙ АНГИОЭНЦЕФАЛОПАТИИ состоят из комплекса изменений в артериях и веществе мозга при артериальной гипертонии. Во внутримозговых артериях могут быть два вида острых деструктивных изменений: а) - плазматическое пропитывание стенок сосудов; - фибриноидный некроз с набуханием стенок сосудов; - милиарные аневризмы сосудов и пристеночные тромбы; - кровоизлияния; - гиалиноз; - атеросклероз; - облитерация сосудов. б) - дистрофические изменения и некроз гладких мышц средней оболочки артерий. В патогенезе острых деструктивных изменений артерий мозга при артериальной гипертонии (АГ) имеет значение вазоспазм при сосудистых кризах, приводящий или к парезу сосудистой стенки с последующей плазморрагией или к некрозу гладких мышц средней оболочки. В ткани мозга наблюдаются мелкие очаги нарушения мозгового кровообращения ишемического и геморрагического характера: - небольшие свежие и организующиеся очаги кровоизлияния - гипертонические малые глубинные инфаркты, измеряемые миллиметрами; -глиомезодермальные рубчики и небольшие (лакунарные) кисты с гемосидерофагами и без них. Клинически - острые сосудистые кризы или переходящие нарушения мозгового кровообращения. Гипертоническая ангиоэнцефалопатия может быть самостоятельным заболеванием или фоном для развития нарушений мозгового кровообращения как геморрагического, так и ишемического характера (малые инфаркты с исходом в мелкие полости - лакуны). МОРФОЛОГИЧЕСКИЕ ИЗМЕНЕНИЯ ПРИ АТЕРОСКЛЕРОТИЧЕСКОЙ АНГИОЭНЦЕФАЛОПАТИИ включают в себя комплекс изменений: а) поражение сосудов мозга, характерных для атеросклероза; б) мелкоочаговые нарушения мозгового кровообращения (НМК), обусловленные ишемией с изменениями небольших или единичных групп нейронов до некроза с формированием корковых или малых глубинных (лакунарных) инфарктов, измеряемых в миллиметрах. Причины смерти при ЦВБ:
|
