Т опография: опография:
Тощая кишка начинается на уровне тела II поясничного позвонка слева, как продолжение двенадцатиперстной кишки. Ее петли лежат в левой верхней части брюшной полости.
Подвздошная кишка является продолжением тощей кишки. Она занимает правую нижнюю часть брюшной полости и заканчивается в области правой подвздошной ямки, переходя в слепую кишку.
Т
Рисунок 42 . Топография тощей и подвздошной кишки.
онкая кишка лежит как бы в рамке, образованной:
сверху поперечной ободочной кишкой,
с боков — восходящей и нисходящей,
внизу петли кишки могут спускаться в малый таз
спереди- большой сальник
Иногда часть петель располагается спереди от ободочной кишки.
По отношению к брюшине: тощая и подвздошная кишка лежат интраперитонеально, прикрепляются к задней стенке брюшной полости брыжейкой.
Кровоснабжение .
Чревный ствол ( из a.mesenteriks superior (a.intestinalis jejunalis at ilei)).
Отток через систему портальной вены.
Иннервация.
Афферентная иннервация обеспечивается передними ветвями нижних грудных и верхних поясничных спинномозговых нервов (спинальная иннервация), а так же rr.intestinales n. vagi ( бульбарная иннервация).
Симпатическая иннервация обеспечивается волокнами plexus intestinalis, которое формируется из plexus coeliacus по ходу артерий, снабжающих орган кровью.
Парасимпатическая нервация обеспечивается rr.intestinales n. vagi.
Лимфоотток:
Отток лимфы осуществляется в nodi lymphoidei mesenterici superiors, coeliaci et ileoclici
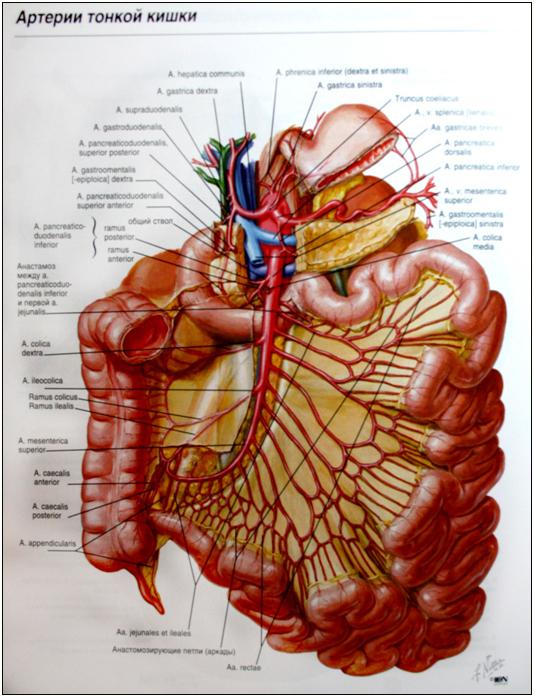
Рисунок 43. Кровоснабжение тонкой кишки.
Поверхности скольжения.
Поверхности скольжения существуют либо непосредственно, либо посредством брюшины.
Это:
1.Печень, желчный пузырь, общий желчный проток.
2.Поджелудочная железа.
3.Поперечно-ободочная кишка.
4.Желудок
5.Поясничная мышца.
6.В случае птоза может сочленяться с органами половой системы.
Брыжейка тонкой кишки.
От зоны Трейца до слепой кишки. На уровне Трейевой связки -2 см в высоту, далее увеличивается до 12 см снова снижается к зоне слепой кишки. От трейца горизонтальными петлями идет тощая кишка. Она переходит в подвздошную на уровне бифуркации аорты. Петли подвздошной кишки идут вертикально, они всегда медиальнее восходящей кишки. Заканчивается подвздошная кишка на уровне илеоцекального угла. Здесь брыжейка очень короткая. В течение жизни она может удлиняться. С этой зоны отходит брыжейка аппендикса. В области илеоцекального угла брюшина образует 2 складки: илеоцекальную и илеоколическую. В норме илеоцекальный угол должен быть подвижен и должен хорошо раскрываться до 90 град.
Мотильность тонкой кишки.
Направление мобильности на вдохе – движение по часовой стрелке.
На выдохе – против часовой стрелки.
При работе с тонкой кишкой остеопатическое воздействие можно последовательно оказывать на следующие структуры:
Связка Трейца (дуодено-еюнальный сфинктер)- в разделе «Двенадцатиперстная кишка».
Двенадцатиперстная кишка - в разделе «Двенадцатиперстная кишка».
Корень брыжейки тонкой кишки.
Тоще-подвздошный сегмент.
Коррекция:
Фасциальное расслабление корня брыжейки.
ИПП: Лежа на спине, ноги согнуты.
ИПВ: С правой стороны от пациента, к нему лицом. Установить правую руку в проекции корня брыжейки так, чтобы 3-й палец правой руки укладывался по оси корня брыжейки, кончик 3-его пальца в проекции flexura duodenojejunalis (связки Трейтца), основание кисти в проекции илеоцекального клапана.
Ввести корень брыжейки в « преднапряжение» (мягко погрузиться в ткани). Левой рукой поверх правой усиливать давление. Оставаться так до расслабления тканей.
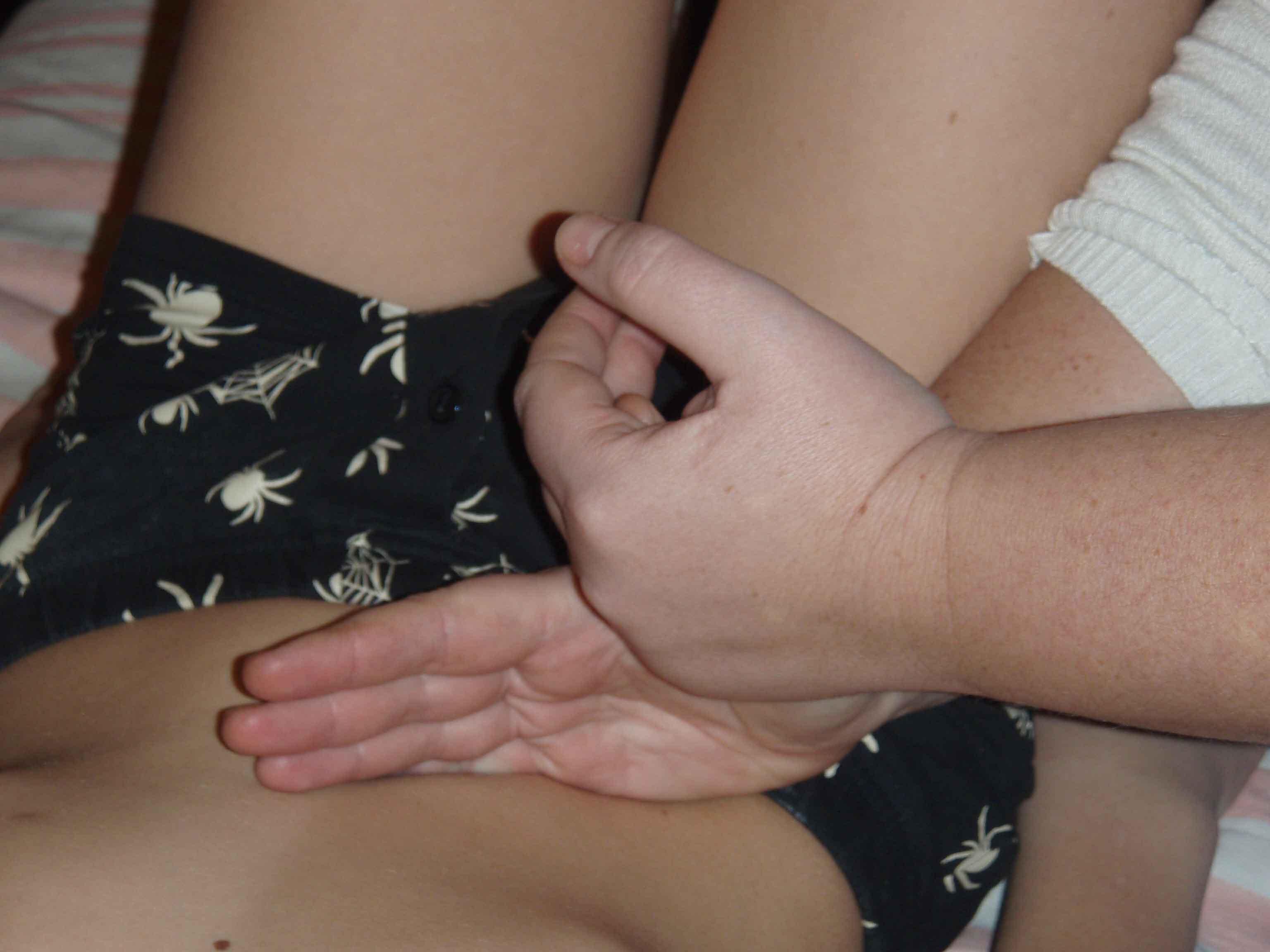
Рисунок 44. Расслабление брыжейки тонкой кишки ( пациент в положении лежа на спине).
Тракция (растяжение) корня брыжейки .
ИПП: Лежа на спине, ноги согнуты.
ИПВ: Стоя у правого плеча или у головы.
Установить руки в проекции корня брыжейки: гипотенар правой кисти на передней брюшной стенке в проекции илеоцекального перехода, гипотенар левой кисти в области дуоденоеюнального перехода. Кисти рук в форме чаши.
Предварительно сместив кожу латерально в стороны, мягко погрузиться в ткань, создав «преднапряжение». Ребром ладони захватить корень брыжейки.
1 фаза: На вдохе тянуть к правому плечу пациента до барьера.
2 фаза: На выдохе удерживать.
С каждым дыхательным циклом увеличивать барьер. Повторять 3-4 раза до ощущения расслабления.
Диагностическая пальпация тонкого кишечника.
ИПП: Лежа на спине. Ноги согнуты для расслабления передней брюшной стенки.
ИПВ: Сбоку от пациента, кисть лежит плашмя на передней брюшной стенке.
Кончиками пальцев осуществляется давящее движение, изменяя силу давления в области тонкого кишечника, через расслабленную брюшную стенку, вглубь и регистрирует функциональные и структурные изменения. Обратить внимание на изменение тонуса, напряжения, болезненность, сопротивляемость тканей.
Коррекция:
Ритмическая мобилизация тоще - подвздошного сегмента.
ИПП: Лежа на спине.
ИПВ: Сбоку от пациента. Кисти в форме «чаши».
Представить, что пупок-это центральная часть колеса, а прикрепления тоще-подвздошного сегмента- спицы колеса. Кисти несколько раз поменяют свое положение, каждый раз укладываясь на тонкую кишку по «ободу колеса». После введения петель кишечника в «преднапряжение», ритмично подтягивать его (обод колеса) вверх и медиально (в направлении пупка). Верхняя часть петель кишечника будет тянуться медиально и несколько вниз.
Аналогичную технику можно выполнять в положении пациента сидя или лежа на левом боку.
Релаксация локальных зон тонкого кишечника.
ИПП: Лежа на спине, ноги согнуты, стопы стоят на кушетке.
ИПВ: Справа от пациента. Пальпаторно через ткани передней брюшной стенки врач определяет зону наибольшего напряжение и болезненности петель тонкого кишечника, пальцами обеих кистей, наложенными друг на друга, создает в ней «преднапряжение» в дорсальном и других актуальных направлениях. Пациент выполняет несколько кашлевых толчков, акцентирую свое внимание на направлении кашлевого толчка в брюшную полость, а именно в зону фиксации пальцев рук врача. После 3- 5 кашлевых толчков наступает релаксация фиксированного локального участка тонкого кишечника.
Техника мобилизации тонкой кишки.( «Техника велосипедного колеса»).
ИПП.Больной на спине.
ИПВ.Врач справа стоит на уровне таза. Врач кладет руки на пространство между реберной дугой и подвздошной Костю слева, выбирая из этого пространства петли тощей кишки. Выбирает их ковшом и осуществляет тракцию всем телом в сторону брыжейки, ощущая под пальцами зоны напряжения, врач повторяет действия до ощущения высвобождения. Врач перемещает руки в левую подвздошную область, не захватывая сигму, и осуществляет тракцию в сторону правого плеча. Тонкую кишку из правого фланга высвобождаем , отталкивая от себя прямыми руками с упором на 1-е пальцы. Обойдя по векторам всю тонкую кишку, захватываем ее целиком в области центра живота и делаем небольшую тракцию и поворот по часовой стрелке 3 раза.
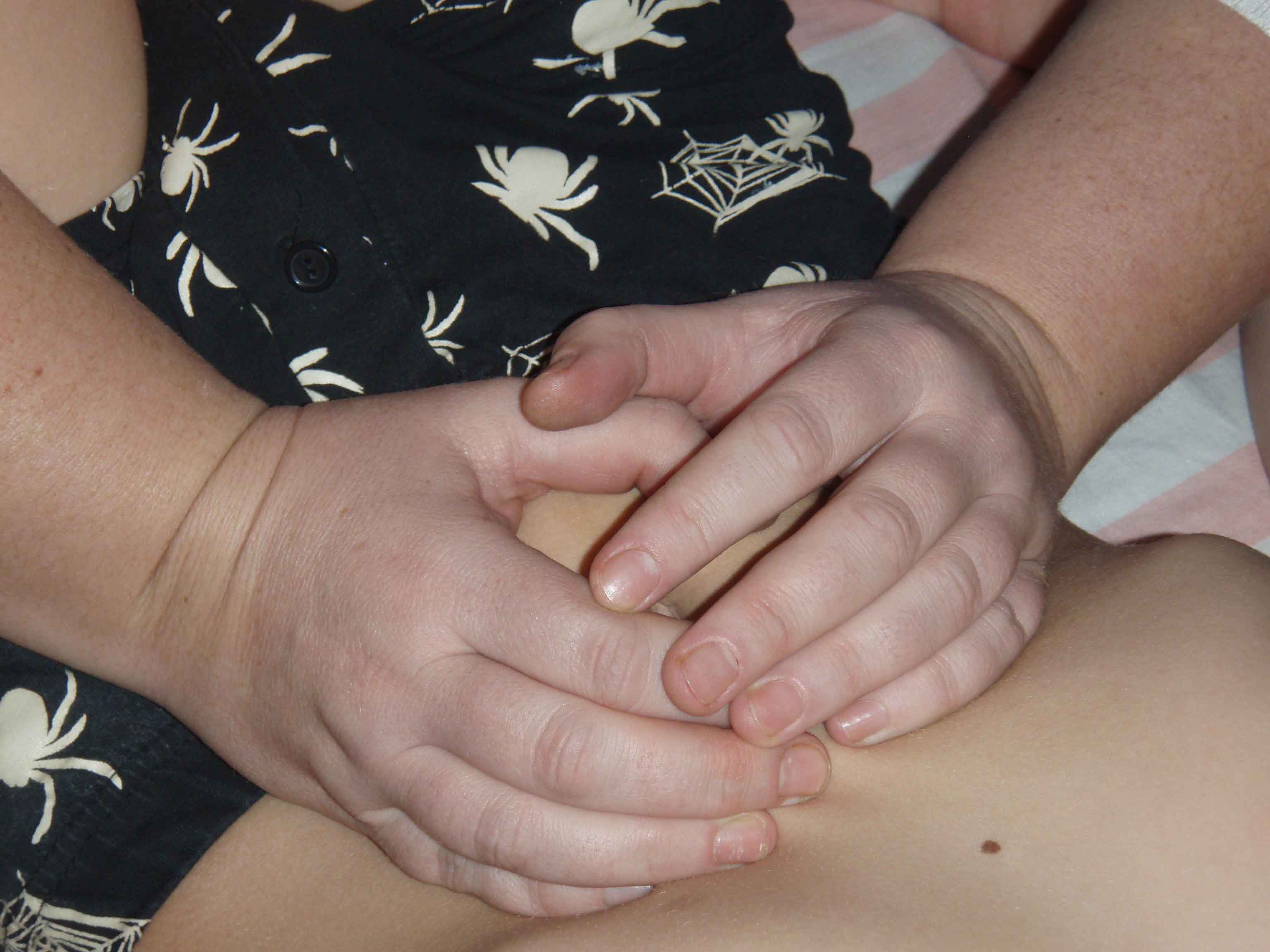
Рисунок 45. Техника мобилизации тонкой кишки.
Техника раскрытия илеоцекального угла.
ИПП. Пациент на спине.
ИПВ. Врач стоит на уровне таза справа лицом к голове больного.
Находим слепую кишку, смотрим ее подвижность.
Находим по передней аксиллярной линии нисходящую кишку и по ней спускаемся к илеоцекальному углу. Оцениваем угол между подвздошной и восходящей ободочной кишкой и угол между слепой и подвздошной кишкой. В норме они приближаются каждый к 90 град. Если один из углов меньше, то его надо раскрывать.
Ставим наперекрест руки, соединяя гороховидными костями. Больной выполняет, врач удерживает напряжение. На выдох раскрываем угол до ощущения свободы движения.Re-test.
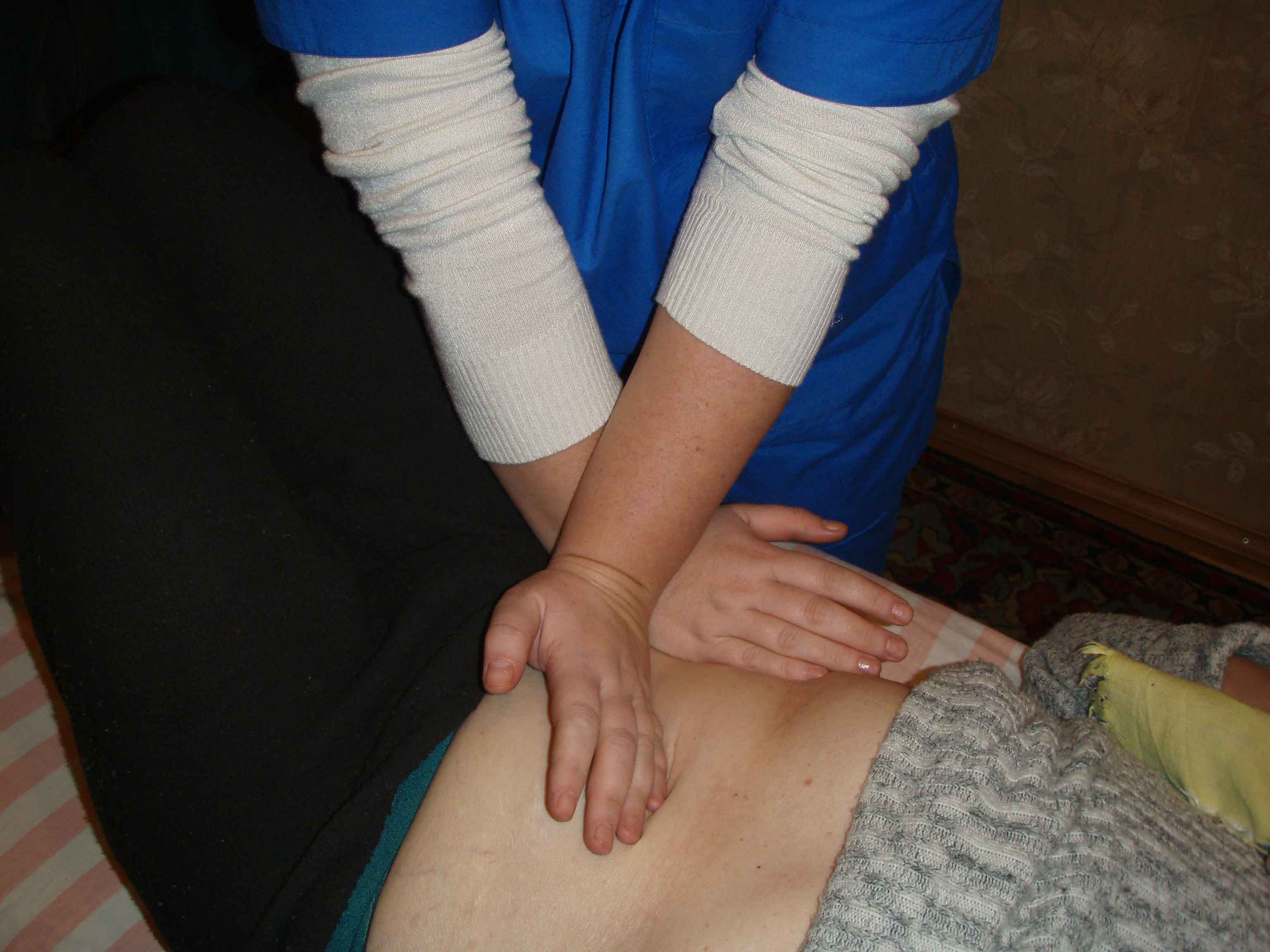
Рисунок 46. Техника раскрытия илеоцекального угла.
Мотильность тонкой кишки.
В фазе «экспир» весь кишечный тракт, в том числе тощая и подвздошная кишка, совершает выраженную ротацию по часовой стрелке.
Диагностический тест:
ИПП: Лежа на спине.
ИПВ: Стоя справа от пациента.
В тестировании тоще-подвздошного сегмента участвуют обе руки – одна укладывается слева, другая- справа вокруг пупка .
Интерпретация: В норме фазе «экспир» руки движутся соответственно медиально-вниз и медиально-вверх, то есть они приближаются друг к другу и к срединной оси в результате движения по часовой стрелке. При отсутствии такого движения следует перейти к технике коррекции.
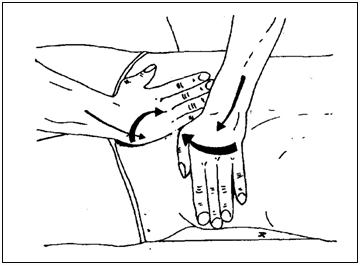
Рисунок47 Мотильность тонкой кишки.
Коррекция:
Техника индукции.
ИПП и ИПВто же, что и при тесте мотильности.
То же положение врача и пациента, что и при тесте мотильности.
Рука врача расслаблена. Пальпаторный аккорд.
Следуем за превалирующим движением до still point. Re-tesnt.
ГЛАВА 5.8 ТОЛСТАЯ КИШКА.
Intestinumcrdssum( толстая кишка), простираясь от конца тонкой кишки до заднепроходного отверстия, разделяется на следующие части:
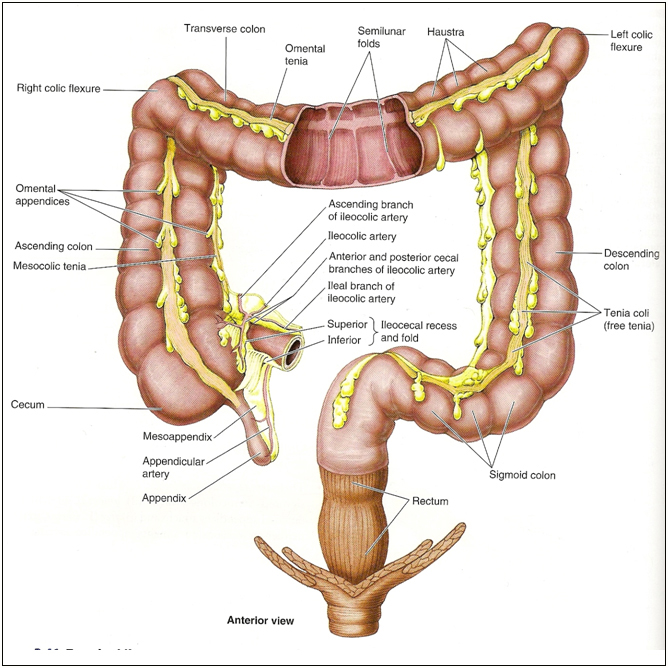
Рисунок 48.Толстая кишка.
1)cecum(слепая кишка) с червеобразным отростком, (appendix vermiformis);
2) colon ascendens( восходящая ободочная кишка);
3) colon transversum,(поперечная ободочная кишка);
4) colon descendens,(нисходящая ободочная кишка);
5) colon sigmoideum (S-образная), и
6) rectum(прямая кишка).
М
.
есто перехода восходящей ободочной кишки в поперечную выделяют как правый ободочный изгиб - flexura coli dextra (печеночная кривизна), а место перехода поперечной ободочной кишки в нисходящую — как левый ободочный изгиб flexura coli sinistra (селезеночную кривизну).
Топография :
Слепая кишка располагается в правой подвздошной ямке. Дно слепой кишки (ее нижний конец) проецируется на расстоянии 4—5 см кверху от середины паховой связки.
Восходящая ободочная кишка располагается в правой боковой области живота и является непосредственным продолжением слепой кишки до правого подреберья, где она переходит в правый изгиб (печеночный угол). Правый изгиб ободочной кишки (flexura coli dextra), или печеночный угол располагается в правом подреберье и представляет собой сегмент толстой кишки, соответствующий переходу восходящей ободочной кишки в поперечную ободочную, чаще под углом, открытым книзу и кпереди, реже — под острым углом (70-80). Правый изгиб соприкасается с нижней поверхностью правой доли печени (спереди и сверху) и дном желчного пузыря. С заднемедиальной стороны от него располагается нисходящая часть двенадцатиперстной кишки, а сзади — нижний полюс правой почки. Печеночный угол удерживается брюшиной, усиленной тремя специальными связками (рис 40):
П равая печеночно-кишечная связка (от нижнего края печени к печеночному углу и правой почке) равая печеночно-кишечная связка (от нижнего края печени к печеночному углу и правой почке)
Цисто-дуоденальная связка (от желчного протока к печеночному углу и двенадцатиперстной кишке)
Правая диафрагмально- кишечная связка ( от диафрагмы к печеночному углу)
Рисунок 49. Топография толстой кишки.
Поперечная ободочная кишка начавшись в правом подреберье, переходит в собственно надчревную и пупочную области, а затем достигает левого подреберья, где переходит в левый изгиб ободочной кишки (селезеночный угол). Левый изгиб ободочной кишки, flexura coli sinistra, или селезеночный угол, представляет собой переход поперечной ободочной кишки в нисходящую ободочную и располагается в левом подреберье на уровне хряща IX ребра или восьмого межреберного промежутка. Он образует острый угол, открытый книзу (50-60 ), и располагается примерно на 4 см выше и глубже (дорсальное) правого изгиба, в связи с чем левый изгиб наиболее трудно доступен при обследовании и мобилизации ободочной кишки. Вверху левый изгиб подходит к нижнему полюсу селезенки, а сзади примыкает к левой почке, отделенной от него брюшиной и забрюшинной клетчаткой. Селезеночный угол соединен с диафрагмой, желудком и брюшной стенкой левой диафрагмально-кишечной связкой.
Нисходящая ободочная кишка располагается в левой боковой области живота.
Сигмовидная кишка находится в левой подвздошной ямке и простирается от уровня подвздошного гребня до левого крестцово-подвздошного сустава.
Прямая кишка расположена в полости малого таза.
Рисунок50 . Связки толстой кишки.
Особенности строения толстой кишки:
Общая длина толстой кишки колеблется от 1,0 до 1,5 м. Ширина в области cecum достигает 7 см, отсюда постепенно уменьшается, составляя в нисходящей ободочной кишке около 4 см. По своему внешнему виду толстая кишка отличается от тонкой, кроме более значительного диаметра и наличием:
1) особых продольных мышечных тяжей, или лент( teniae coli)
2) характерных вздутий( haustra coli) и
3) отростков серозной оболочки( appendices epiploicae) содержащих жир.
Teniae coli,( ленты ободочной кишки), числом три, начинаются у основания червеобразного отростка и, располагаясь приблизительно на равных расстояниях друг от друга, тянутся до начала rectum. Teniae заменяют собой продольный мышечный слой ободочных кишок, который здесь не образует сплошного пласта, и разделяется на три ленты:
1) tenia libera( свободная лента ) идет по передней поверхности слепой кишки (cecum) и восходящей кишки ( colon ascendens); на поперечноободочной кишке ( colon transversum) она вследствие поворота поперечной ободочной кишки вокруг своей оси переходит на заднюю поверхность, а на нисходящей кишке вновь переходит на переднюю поверхность;
2) tenia mesocolica( брыжеечная лента) идет по линии прикрепления брыжейки поперечной кишки, откуда и получается название брыжеечной ленты;
3) tenia omentalis( сальниковая лента) идет по линии прикрепления большого сальника на поперечноободочной кишке ( colon transversum) и продолжению этой линии на других отделах толстой кишки. Гаустры толстой кишки ( Haustra coli) заметны изнутри в виде мешкообразных углублений; снаружи они имеют вид выпячиваний, расположенных между лентами. Они способствуют обработке непереваренных остатков пищи. Haustra исчезают, если teniae вырезать, так как происхождение haustra зависит от того, что teniae несколько короче самой кишки.
Строение:
1.Слизистая оболочка толстой кишки не имеет ворсинок, и поэтому она отличается от слизистой оболочки тонкой кишки своей гладкостью. В слизистой оболочке содержатся только кишечные железы и солитарные фолликулы.
2.Мышечная оболочка состоит из двух слоев: наружного — продольного и внутреннего — циркулярного. Сплошным является только внутренний - циркулярный.
Расположение толстой кишки по отношению к брюшине:
Слепая кишка и аппендикс – интраперитонеально, у слепой кишки брыжейки нет, аппендикс имеет собственную брыжейку.
Ободочная кишка
восходящая ободочная кишка – мезоперитонеально.
поперечная ободочная кишка - интраперитонеально, имеет брыжейку. Корень брыжейки поперечной ободочной кишки, radix mesocolon transversum, начинается справа на уровне II поясничного позвонка и заканчивается слева на уровне I поясничного позвонка.
нисходящая ободочная кишка- мезоперитонеально
сигмовидная кишка- интраперитонеально, имеет брыжейку. Корень брыжейки сигмовидной ободочной кишки , radix mesocolon sigmoidei, фиксируется слева на уровне IV-V поясничных позвонков.
Прямая кишка(rectum)- Проксимальный отдел прямой кишки располагается интраперитонеально. Средняя часть мезаперитонеально. Корень брыжейки прямой кишки, radix mesorecti, фиксируется в области крестца, на уровне I-III крестцовых позвонков.
Кровоснабжение толстой кишки:
Ободочная кишка снабжается кровью из двух сосудистых магистралей: верхней брыжеечной артерии, a. mesenterica superior, и нижней брыжеечной артерии, a. mesenterica inferior.
Слепая кишка: a. ileocolica из a. mesenterica superior
Восходящая ободочная кишка: a. colica dextra из a. mesenterica superior
Поперечно ободочная кишка: из анастомоза arcus Riolani, образованного a. colica media из a. mesenterica superior из a. colica sinistra из a. mesenterica inferior
Нисходящая ободочная кишка: a. colica sinistra из a. mesenterica inferior
Сигмовидная ободочная кишка: aa. sigmoideae из a. mesenterica inferior
Отток крови осуществляется по соименным венам в v. portae.
Иннервация:
Иннервация ободочной кишки осуществляется симпатической и парасимпатической частями вегетативной нервной системы и висцерочувствительными нервными проводниками. Источниками вегетативной иннервации являются верхнее брыжеечное сплетение, нижнее брыжеечное сплетение и межбрыжеечное сплетение связывающее предыдущие, к которому подходят парасимпатические волокна от truncus vagalis posterior. От перечисленных сплетений к брыжеечному краю толстой кишки подходят нервные ветви, rr. colici, которые и проникают в толщу стенки, где формируют внутристеночные нервные сплетения. Слепая кишка и правая половина ободочной кишки иннервируются преимущественно из верхнего брыжеечного сплетения, левая половина — из нижнего брыжеечного сплетения. Из всех отделов наиболее богат рецепторными образованиями илеоцекальный отдел, в частности valva ileocaecalis.
По ходу толстой кишки нервные волокна формируют так называемое plexus colicus:
Афферентная иннервация: посегментная иннервация – от передних ветвей нижних грудных и верхних поясничных спинномозговых нервов, а так же по rr. colici n. Vagi.
Симпатическая иннервация обеспечивается волокнами plexus coeliacus по ходу артерий, снабжающих орган кровью.
Парасимпатическая иннервация обеспечивается rr. colici n. vagi, а так же nn. Splanchini pelvini от nuclei parasympathici sacrales.
Лимфоотток:
От слепой кишки- в nodi lymphoidei caecales, ileocolici, mesenterici superiores et lumbales dextri;
От восходящей ободочной кишки- в nodi lymphoidei paracolici, colici dextri, mesenterici superiores et lumbales dextri;
От поперечной ободочной кишки- в nodi lymphoidei paracolici, mesenterici superiores et lumbales dextri;
От нисходящей ободочной кишки- в nodi lymphoidei paracolici, colici sinistri, mesenterici inferiores et lumbales sinistri;
От сигмовидной ободочной кишки- в nodi lymphoidei sigmoidei, mesenterici inferiors et lumbales sinistri.
Colon ascendens( восходящая ободочная кишка) Контактирует с:
1.квадратной мышце поясницы (quadratus lumborum),
2.подвздошно-реберной мышце (mm. iliacostalis )
3.нижней части правой почки
4.нередко отделяется от передней брюшной стенки петлями тонкой кишки
Связи поперечной ободочной кишки (Colon transversum):
1.сверху с ней соприкасается печень, желчный пузырь, желудок, хвостовая часть pancreas и нижний конец селезенки.
2.Спереди прикрыта на большем своем протяжении большим сальником.
3.сзади поперечная ободочная кишка пересекает нисходящую часть 12-п.к.(pars descendens duodeni), головку pancreas.
4.посредством брыжейки ( mesocolon г transversum) прикрепляется к задней брюшной стенке
Связи ниcходящей кишки(Colon descendens ) :
1.Спереди с петлями тонкой кишки.
2.сзади она прилежит к диафрагме, ниже к квадратной мышце поясницы ( m. quadratus lumborum).
3.с латеральным краем левой почки.
Связи сигмовидной кишки:
1.Спереди сигмовидную кишку прикрывают петли тонкой кишки.
2.Пустая сигмовидная кишка средней величины обычно располагается большей своей частью в полости малого таза, достигая правой стенки последнего.
Мобильность толстой кишки.
Во время вдоха во фронтальной плоскости флексуры следуют за куполом диафрагмы и движутся вниз и несколько медиально примерно на 3 см.
В сагиттальной плоскости флексуры движутся вперед и вниз. Суммарно движение: сверху вниз, спереди назад, латеро- медиально.
Поперечно-ободочная кишка вниз во фронтальной плоскости.
Тест мобильности восходящей и нисходящей кишки.
ИПП.Больной на спине с согнутыми ногами. Валик под головой.
ИПВ. Врач со стороны тестируемой кишки . Захватываем кишку ( 1 палец снизу кишки, 2 - 4 пальцы сверху). Врач совершает внутреннюю ротацию и трансляцию к пупку затем обратное движение. Эти два движения должны быть свободными и равноамплитудными. Если это движение ограничено , то это может быть из-за фасции Тольда ( если ограничена наружная трансляция), если ограничена внутренняя трансляция , то это может быть из-за спаек, хронических воспалений, опухоли.
Рисунок 51.Пальпация нисходящей ободочной кишки.
Техника восстановления мобильности восходящей и нисходящей кишки.
Выполняем прямую или не прямую технику.
Показания:
1.Улучшение мобильности толстой кишки
2.Запоры
3.Высвобождение фасции Тольда (обменные нефропатии, аллергии).
4.Аднекситы.
5.Хронические колиты.
ИПП. Как при тесте.
ИПВ. Поза шевалье.
При выполнении прямой ( полупрямой техники) врач одной рукой захватывает кишку, метакарпальные суставы другой руки на остистые отростки L1-2. Совершаем прямыми руками разнонаправленные движения сначала в сторону хорошего движения, затем в сторону ограничения. До ощущения расслабления.
Техника мобилизации купола слепой кишки.
ИПП.Пациент лежит на спине с согнутыми ногами.
ИПВ. Врач стоит на уровне грудной клетки слева лицом к ногам больного.
В начале движения кожа предварительно смещается латерально. Концы пальцев мягко погружаются в ткань, цепляют крючком слепую кишку с наружней стороны. Легкая тракция (ввести слепую кишку в состояние «преднапряжения»). Далее слепая кишка ритмично накатывающим движением смещается кнутри и возвращается обратно. Завершить технику тягой к левому плечу пациента.

Рисунок 52. Мобилизация купола слепой кишки.
Илеоцекальный клапан (Баугиниева заслонка).
Проекция на поверхность живота: Если провести воображаемую линию, соединяющую пупок и SIAS и поделить ее на равные три части. Проекция илеоцекального клапана находится в точке, соответствующей 1/3 от SIAS (точке Мак-Бурнея).
Диагностический тест:
ИПП: Лежа на спине.
ИПВ: Справа от пациента, лицом к нему. Большим или 2-м, 3-м пальцем правой руки встать на точку проекции илеоцекального клапана. «Пальпаторный аккорд» на илеоцекальный клапан (мягко погрузиться в ткань, почувствовать под пальцами «бугорок» клапана).
Прослушивание мотильности ткани.
Затем произвести ротацию пальцами вправо или влево, сравнивая объём пассивного смещения тканей.
Интерпретация: В норме все сфинктеры организма ритмично закручиваются по часовой стрелке и обратно. То есть под пальцами можно почувствовать ритмичное закручивание ткани по часовой стрелке («инспир») и обратно (« экспир»). Если такового движения нет, это может свидетельствовать о следующем:
наличие общего спазма сфинктера
фиксированность сфинктера в открытом положении – инспир (движение по часовой стрелке)
фиксированность сфинктера в закрытом положении – экспир (движение против часовой стрелки)
На проблему так же указывает ограничение объема смещения тканей при их закручивании пальцами.
Коррекция:
Релаксация илеоцекального клапана.
Прямые техники:
Начальная тракция с последующим резким снятием напряжения по типу рикойла (в положении пациента лежа на спине).
Ввести ткань в «преднапряжение». Закрутить по часовой стрелке (против барьера). Удерживать до расслабления. При необходимости в конце техники на вдохе совершить резкий отскок пальцев вверх в воздух по типу рикойла.
Ритмическая мобилизация (в положении пациента лежа на спине).
Ввести ткань в «преднапряжение». Ритмично усиливать ротационное движение по часовой стрелке до достижения релиза.
Непрямые техники:
Индукционная техника (в положении пациента лежа на спине).
Лечение состоит в следовании за доминантным движением и акцентировании его до достижения релиза.
Деинвагинация илеоцекального соединения (мобилизация илеоцекального угла).
ИПП: Лежа на спине.
ИПВ: Справа от пациента, лицом к нему.
2-й, 3-й палец левой руки фиксируют caecum в левой подвздошной области, латеральнее проекции илеоцекального клапана. 2-й, 3-й пальцы правой руки захватывает ileum, медиальнее проекции илеоцекального клапана.
Ввести ткань в «преднапряжение».
Фаза 1: На вдохе удерживать данное положение.
Фаза 2: На выдохе фиксировать caecum, оттягивать в сторону ileum до достижения нового этапа «преднапряжения». Выполнять до расслабления тканей.
Тестирование и коррекция печеночного угла.
ИПП. Сидя на кушетке.
ИПВ. Врач стоит за спиной больного. Левая стопа врача стоит на кушетке. Врач устанавливает руки в проекции печеночного угла ( правая рука на восходящей кишке, левая –на ободочной). Врач кифозирует больного, чтобы глубже войти. Врач производи правую латерофлексию за счет отведения левого бедра и левую ротацию (прямая техника). Через 8 секунд ждем расслабления. Выходим на новый физиологический барьер. re-test.
Рисунок 52. Раскрытие печеночного угла ободочной кишки.
При выполнении непрямой техники врач выполняет левую латерофлексию и правую ротацию.
Тестирование и коррекция селезеночного угла.(Т7-9).
ИПП. Сидя на кушетке.
ИПВ. Врач стоит за спиной больного. Правая стопа врача стоит на кушетке. Врач устанавливает руки в проекции печеночного угла ( правая рука на восходящей кишке, левая –на ободочной). Врач кифозирует больного , чтобы глубже войти. Врач производи левую латерофлексию за счет отведения левого бедра и правую ротацию( прямая техника). Через 8 секунд ждем расслабления . Выходим на новый физиологический барьер. re-test.
Рисунок 53. Раскрытие селезеночного угла ободочной кишки.
При выполнении непрямой техники врач выполняет правую латерофлексию и левую ротацию.
Ритмическая мобилизация правой части поперечно- ободочной кишки.
ИПП: Лежа на спине, ноги согнуты.
ИПВ: Слева от пациента, в изголовье, лицом к ногам пациента.
Кисти лежат одна на другой на правой реберной дуге. Концы пальцев на левом внутреннем крае поперечной ободочной кишки.
В начале движения кожа предварительно смещается латерально и каудально. Затем, в момент выдоха и во время дыхательной паузы, пальцы мягко погружаются в ткань, захватывают крючком правую часть поперечной ободочной кишки. Легкая тракция (ввести кишку в состояние «преднапряжения»). Далее кишка ритмично смещается в направлении правого плеча и возвращается обратно.
Ритмическая мобилизация левой части поперечно- ободочной кишки.
ИПП: Лежа на спине, ноги согнуты.
ИПВ: Слева от пациента, в изголовье, лицом к ногам пациента.
Кисти лежат одна на другой на левой реберной дуге. Концы пальцев на левом внутреннем крае поперечной ободочной кишки.
В начале движения кожа предварительно смещается латерально и каудально. Затем, в момент выдоха и во время дыхательной паузы, пальцы мягко погружаются в ткань, захватывают крючком левую часть поперечной ободочной кишки. Легкая тракция (ввести кишку в состояние «преднапряжения»). Далее кишка ритмично смещается в направлении правого плеча и возвращается обратно.
Ритмическая мобилизация сигмовидной ободочной кишки.
ИПП: Лежа на спине, ноги согнуты.
ИПВ: Справа от пациента, лицом к ногам пациента. Установить кисти рук одна на другой в правой подвздошной ямке, латеральнее петли сигмовидной кишки.
В начале движения кожа предварительно смещается каудально. Концы пальцев мягко погружаются в ткань, цепляют крючком сигмовидную кишку снизу. Легкая тракция (ввести кишку в состояние «преднапряжения»). Далее кишка ритмично накатывающим движением смещается краниально, в направлении правого плеча и возвращается обратно. Завершить технику тягой к правому плечу пациента.

Рисунок 54. Мобилизация сигмовидной кишки.
Ритмическая мобилизация брыжейки сигмовидной кишки.
Проекция на поверхность живота: От пупка два пальца вниз и два пальца вправо- проекция начала корня брыжейки сигмовидной кишки . Брыжейка идет веерообразно к сигмовидной кишке.
ИПП: Лежа на спине, ноги согнуты.
ИПВ: Слева от пациента, лицом к голове.
Большой палец левой руки установить на точку проекции начала корня брыжейки сигмовидной кишки. Вилку 2,3 пальцев правой руки установить на крылья брыжейки. Создать в тканях «перднапряжение». Левая рука- фиксирующая. Правую руку ритмически смещать в сторону левого тазобедренного сустава, растягивая брыжейку.
Rectum (прямая кишка ).
Прямая кишка, являясь последним отделом толстой кишки, служит для скопления и выведения каловых масс. Начинаясь на уровне мыса, она опускается в малый таз впереди крестца, образуя два изгиба в передне-заднем направлении: один, верхний, обращенный выпуклостью кзади, соответственно вогнутости крестца —(flexurа sacrdlis); второй, нижний, обращенный в области копчика выпуклостью вперед, — промежностный ( flexura perinedlis).
По отношению к брюшине в прямой кишке различают три части: верхнюю, где она покрыта брюшиной интра- перитонеально, с короткой брыжейкой — mesorectum, среднюю — расположенную мезоперитонеально, и нижнюю — экстраперитонеальную.
Стенка прямой кишки состоит из слизистой и мышечной оболочек и расположенными между ними мышечной пластинки слизистой оболочки ( lamina muscularis mucosae, и подслизистой основы, tela subrmicosa).
Кольцевидное пространство между синусами и заднепроходным отверстием носит название геморроидальной зоны( zona Itemorrhoicldlis); в толще его находится венозное сплетение( plexus hemorrhoidais) (болезненное расширение этого сплетения называется геморроем, вызывающим сильное кровотечение, геморею, откуда и произошло название этой области).
Мышечная оболочка( tunica musculari), состоит из двух слоев: внутреннего — циркулярного и наружного — продольного.
Топография прямой кишки.
Позади прямой кишки находятся крестец и копчик, а спереди у мужчин она примыкает своим отделом, лишенным брюшины, к семенным пузырькам и семявыносящим протокам, а также к лежащему между ними непокрытому участку мочевого пузыря, а еще ниже — к предстательной железе. У женщин прямая кишка спереди граничит с маткой и задней стенкой влагалища на всем его протяжении, отделенная от него прослойкой соединительной ткани прямокишечно-влагалищный карман (septum rectovaginale).
Кровоснабжение и лимфоотток прямой кишки.
Артерии - ветвями верхней и нижней брыжеечной артерии (a. mesenterica superior et a. mesenterica inferior). Кроме того, к среднему и нижнему отделу прямой кишки подходят ветви из внутренней подвздошной и верхней и нижней прямокишечной (a. iliaca interna — аа. rectales med. et inf). При этом нижняя прямокишечная артерия (a. rectal is inf.) является ветвью собственной внутренней артерии (а. pudenda interna).
Вены впадают через верхнюю брыжеечную вену (v. mesenterica superior) и нижнюю брыжеечную вену (v. mesenterica inferior) в полую вену (v. portae). Из среднего и нижнего отделов прямой кишки отток венозной крови происходит во внутреннюю подвздошную вену (v. iliaca interna) (в систему нижней полой вены).
Отводящие лимфатические сосуды толстой кишки впадают в узлы, расположенные по питающим ее артериям (20—50 узлов).
Иннервация.
Преганглионарные симпатические волокна выходят из боковых рогов спинного мозга V-XII грудного сегментов, идут в симпатический ствол по rami communikantes albi и далее в составе nn. Splanchnici majores (VI-IX) до промежуточных узлов, участвующих в образовании солнечного и нижнего брыжеечного сплетений ( ganglia celiaka и ganglia Mesentericus sup. et inf.). прямая кишка из нижнего брыжеечного сплетения pl. Mesentericus . inf.).
Эфферентная парасимпатическая иннервация для сигмовидной и прямой кишки (colon sigmoideum и rectum) — висцеральные и тазовые нервы (nn. splanchnici pelvini)). Прямая кишка в связи с наличием в ее стенке не только гладкой, но и поперечнополосатой мускулатуры (m. sphincter ani externus) иннервируется не только вегетативными нервами, но и анимальным нервом — срамным нервом (n. pudendus (pars analis)). Этим объясняется малая чувствительность ампулы прямой кишки и сильная болезненность анального отверстия.
Поднятие прямой кишки.
ИПП: Лежа на спине, ноги согнуты.
ИПВ: Сбоку от пациента, лицом к ногам пациента, на уровне правого плеча.
1) Установить кисти одна на другой в лобковой области. Пальцы направлены каудально и слегка влево в направлении прямой кишки.
В начале движения кожа предварительно смещается каудально. Во время выдоха концы пальцев мягко погружаются каудально вглубь. Легкая тракция (ввести кишку в состояние «преднапряжения»). Далее кишка ритмично смещается краниально, в направлении правого плеча и возвращается обратно. Завершить технику тягой к правому плечу пациента.
2) Кисти рук развернуть друг к другу тыльными поверхностями, установить вертикально пальцами вниз в проекции прямой кишки. «Пальпаторный аккорд» на прямую кишку (концы пальцев мягко погружаются вглубь тканей). Легкая тракция (ввести кишку в состояние «преднапряжения»). На выдохе осуществлять тракцию кишки, разводя пальцы в противоположные стороны. На вдохе удерживать достигнутое положение. Повторять 3-4 раза, каждый раз выигрывая в амплитуде до нового двигательного барьера.
Рисунок 55. Поднятие прямой кишки.
М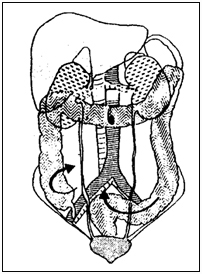 отильность. отильность.
О
Рисунок 56. Мотильность прямой кишки
бщая мотильность толстой кишки аналогична мотильности тонкой. Их невозможно разъединить. В фазе «экспир» весь кишечный тракт совершает выраженную ротацию по часовой стрелке, а слепая и сигмовидная кишка движутся медиально и вверх.
Диагностический тест:
ИПП: Лежа на спине.
ИПВ: Справа от пациента, если врач правша. Лицом к голове пациента.
Правую кисть врач плоско кладет на живот в проекции нисходящей ободочной кишки (ладонь на уровне угла сигмовидной кишки). Левую кисть в проекции восходящей ободочной кишки (ладонь на слепой кишке) .
«Пальпаторный аккорд» на толстую кишку, прослушивание ткани (почувствовать микродвижение ткани, не связанное с дыханием).
Интерпретация:
В
Рисунок57. Индукция толстой кишки
норме в фазе «экспир» обе руки одновременно совершают движение по часовой стрелке, при котором левая рука движется медиально вверх, а правая медиально вниз. В фазе «инспир» движения приобретают обратную направленность. В ряде случаев наличие проблемы характеризуется отсутствием одной из фаз движения. Илеоцекальное соединение должно так же характеризоваться цикличным движением по- и против - часовой стрелки .
Техники коррекции мотильности:
Техника индукции.
Лечение состоит в следовании за доминантным движением и акцентировании его до достижения релиза.
СПИСОК ЛИТЕРАТУРЫ
Барраль Ж.-П., Мерсьер П. Висцеральные манипуляции. Издательство МИК, 1999, 287 с.
Гайворонский И.В., Ничипорук Г.И. Функциональная анатомия пищеварительной системы, Санкт- петербург « ЭЛБИ- СПб», 2008, 71 с.
Гайворонский И.В., Ничипорук Г.И., Гайворонский А.И., Виноградов С.В. Основы медицинских знаний. Санкт-Петербург СпецЛит, 2009
Краев А.В., под редакцией Синельникова Р.Д.Атлас анатомии человека. Москва « Медицина», 1978г., 496 с.
Сaroline Stone, Visceral and Obstetric Osteopathy, Elsevier Ltd 2007,349 c.
Мерзенюк О.С. висцеральные рефлекторные синдромы в практике мануальной медицины. Новокузнецк, 2002 г., 255 с.
Новосельцев С.В., Вчерашний Д.Б.Методические рекомендации по подготовке и защите дипломной работы для врачей-остеопатов. Издательство Санкт-петербургского Университета, 2009, 56 с.
Новосельцев С.В.Введение в остеопатию, Санкт- Петербург, Фолиант, 2009, 347 с.
Новосельцев С.В., Вчерашний Д.Б., Методические рекомендации по подготовке и защите дипломной работы для врачей- остеопатов, Издательство Санкт-Петербургского Университета, 2009 г.56 с.
Привес М.Г., Анатомия человека, С-Пб МАПО, 2009г, 720с.
Фейц О., Моффет Д. Наглядная анатомия. Москва, Издательская группа ГЭОТАР-Медиа, 2006г,167 с
Чикуров Ю.В. Лечение внутренних органов методами висцеральной остеопатии. Москва «Триада-Х», 2006, 157 с.
Юдин В.Г. Топографическая анатомия живота. Иваново 1996,150 с.
«Фасции: анатомия,дисфункции,лечение» Серж Паолетти Sergio Paoletti 1998г
Anatomy Trains: Myofascial Meridians for Manual and Movement Therapists (Paperback) by Thomas W. Myers (Author), Leon Chaitow (Author), Deane Juhan
Пьер Трико. «Тканевый подход в остеопатии: модель тела, наделенного сознанием»: руководство для врачей: пер. с фр. под ред. И.А. Егоровой - 2008.-512 с.
Янош Сентаготаи, Ференц Кишш. Анатомический атлас человеческого тела. Медицина. Будапешт.1962г
М.Г.Привес, Н.К.Лысенков, В.И.Бушкович.Анатомия человека. Изд. Медицина.1989 г
|
 Скачать 11.77 Mb.
Скачать 11.77 Mb.