МетодичкаЖКТ. Методическое пособие остеопатические приемы диагностики и коррекции органов желудочно кишечного тракта. СанктПетербург
 Скачать 11.77 Mb. Скачать 11.77 Mb.
|
Глава 5. Органы ЖКТ, расположенные в брюшной полости.5.1.ПЕЧЕНЬ. Печень - самая крупная пищеварительная железа организма, вырабатывающая желчь. У взрослого человека печень составляет около 2,5% от массы тела, в среднем 1,5 кг у взрослых мужчин и 1,2 кг у женщин. Функции: 1.Детоксикация. Барьерная функция. 2.Желчеобразование (участие в процессе пищеварения). 3.Иммунная(эндотелий печеночных капилляров и купферовы клетки обладают фагоцитарными свойствами). 4.Участие в углеводном обмене ( синтез из всасываемых углеводов гликогена). 5.Участие в белковом обмене. 5а.Дезаминирование — удаление азотсодержащих аминогрупп из аминокислот — позволяет использовать последние, например, для синтеза углеводов и жиров. 5б.Переаминирование — это перенос аминогруппы от аминокислоты на кетокислоту с образованием другой аминокислоты . 5в.Печень участвует в процессах кроветворения, в частности синтез многих белков плазмы крови — альбуминов, альфа- и бета-глобулинов, транспортных белков для различных гормонов и витаминов, белков свёртывающей и противосвёртывающей систем крови. . 6.Синтез гормонов (эстрогенов). 7.В эмбриональном периоде – синтез эритроцитов. 8.Дезактивация гормонов щитовидной железы. 9. В печени синтезируются также кетоновые тела (продукты метаболизма жирных кислот) холестерин, его эфиры, липиды и фосфолипиды, липопротеиды, а так же ферменты, которые активно участвуют в преобразовании пищи в 12-перстной кишке и прочих отделах тонкого кишечника. 10. Пополнение и хранение депо некоторых витаминов (особенно велики в печени запасы жирорастворимых витаминов А, D, водорастворимого витамина B12), а также депо катионов ряда микроэлементов — металлов, в частности катионов железа, меди и кобальта; Топография: 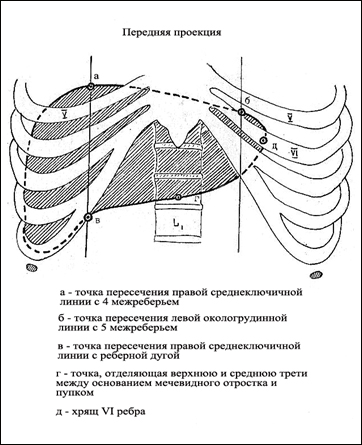 Проецируется на переднюю брюшную стенку в надчревной области.
В месте середины между левой сосковой и левой грудинной линиями достигает V-го м/р. Нижняя граница начинается в Х межреберье справа по linea axillaries med. dextra , пересекает IX-X реберный хрящи справа, за тем влево вверх пересекая реберную дугу на уровне VII левого реберного хряща и соединяется с верхней границе в V межреберье. Строение:
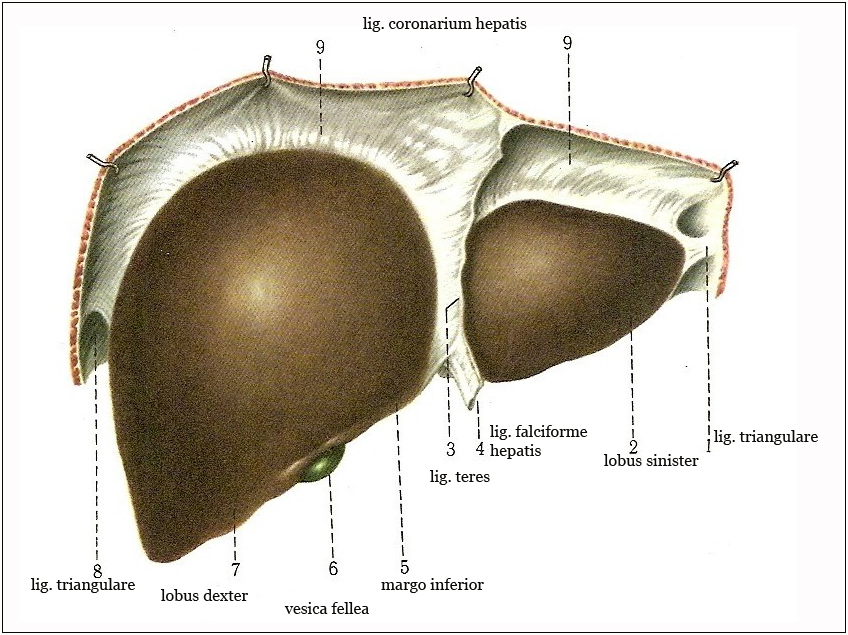 Рисунок 9. Связки печени. По отношению к брюшине печень располагается мезоперитонеально (вся покрыта брюшиной за исключением задней поверхности, где печень непосредственно прилежит к диафрагме). Брюшина спаяна с печенью фиброзной оболочкой, формирующей капсулу печени (капсула Глиссона). Особенности сосудов печени: 1.Получает артериальную и венозную кровь. 2.Через ворота в вещество печени входят a.hepatika propria( отходит от чревного ствола и делится в ткани печени на aa. interlobularis) и v.porta ( несет кровь от непарных органов брюшной полости и делится в печени на vv.interlobularis). 3.В веществе долек из aa. и vv. interlobularis образуются капиллярные сети , из которых в конечном счете образуются vv.hepatеcae. 4. Vv.hepatecae впадают в v.cava inferior. 5. Во внутриутробном периоде функционирует пупочная система вен, которая после рождения облитерируется. Иннервация: Осуществляется ветвями блуждающих нервов и печеночным (симпатическим) сплетением. Нервные волокна формируют печеночное сплетение:
Лимфоотток: осуществляется в nodi lymphoidei hepatici, coeliaci, lumbales dextri et phrenici superiores et inferioresВзаимосвязи: 1.Диафрагма. Опосредованная связь с плевральной полостью. 2.Ребра. 3.Желудок (с левой долей печени) 4.Печеночный изгиб поперечно-ободочной кишки (передняя поверхность печени). 5.Правая почка( задняя поверхность печени). 6.Желчный пузырь. 7.Нижняя полая вена. 8.Двенадцатиперстная кишка. Связки печени: 1.Венечная связка. Это крепкий фиброзный тяж, проходящий вдоль задней поверхности печени, состоящий из двух листков , как и все абдоминальные связки. Ее прикрепления к диафрагме – это правая и левая треугольные связки. Эти связки участвуют в желчетоке внутри печени. Воздействуя на эти связки, мы устраняем дискинезию желчных ходов. Эти связки представляют собой зоны расхождения листков венечной связки. 2.Левая треугольная связка. 3.Правая треугольная связка. 4.Серповидная связка – подвешивающая связка. Она соединяет верхнюю выпуклую часть печени с диафрагмой и передней брюшной стенкой и делит печень на правую и левую доли . 5.Гепатодуоденальная- одна из стенок малого сальника . 6.Гепаторенальная ( продолжение венечной связки)- еще одна складка брюшины, соединение с правой почкой. 7.Круглая ( заращение пупочной вены). Это продолжение серповидной связки. 8.Гепатоковальная ( 70% людей имеют портальную вену внутри печени). Нижняя полая вена хорошо работает, если хорошо работает диафрагма. 9.гепатогастрика( с малой кривизной желудка , представляет переднюю стенку малого сальника). 10.гепатоколическая. 11.Гепатодиафрагмальная. Тестирование связок печени: ИПП.Пациент сидит. ИПВ. Врач стоит за спиной. Левая стопа врача на столе, голень и бедро плотно прижаты к боку пациента. Правая рука врача перехватывает через правое плечо пациента, левая рука врача под плечом пациента слева. Кубитальная часть кистей с запасом кожи погружается в подреберье. Чтобы глубже войти врач наклоняет пациента чуть вентрально. Затем вернуть пациента в нейтральное положение. 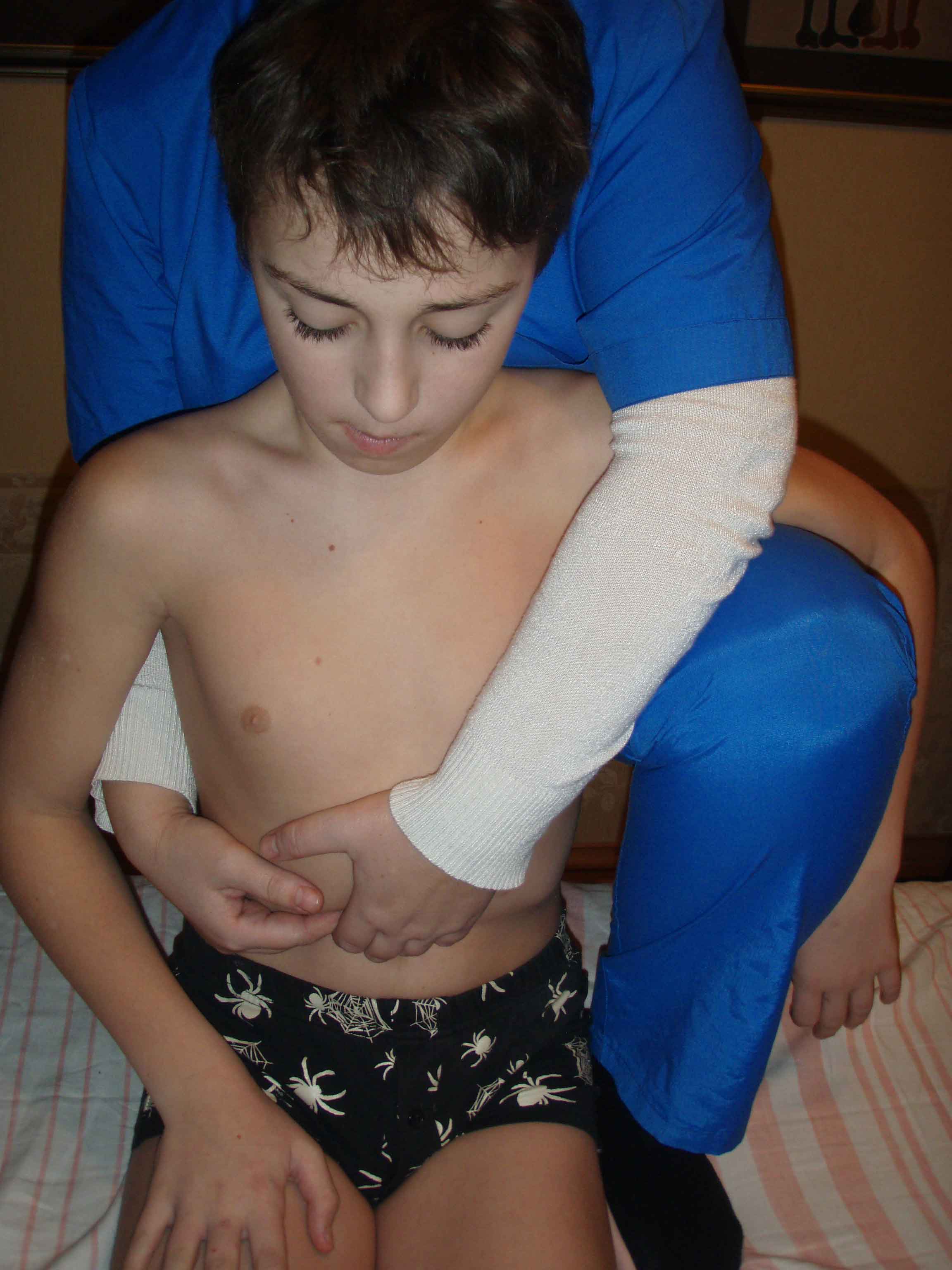 Рисунок 10. Пальпация печени сидя. 1.Пальпируем в зоне проекции желчного пузыря. Определяем наличие напряжения или болезненности. 2.Оцениваем круглую (серповидную связку) связку печени: 2-й палец одной руки в зону проекции серповидной связки в правом подреберье, палец другой руки над пупком (запас кожи). Ее натянуть на глубине париетальной брюшины. В норме она должна быть эластична , как резинка. 3. Тест Мерфи. Если он положителен, то проблемы в связках печени ( кроме серповидной). Руки заходят глубоко в подреберье. Больной в нейтральном положении. Больной делает вдох. Когда вдох дошел до рук , мы резко убираем руки. Если есть боль, то тест положителен. 4.Венечная связка. Нейтральное положение, а затем экстензия пациента ( руки в подреберье). Смотрим , как легко выполняется экстензия. Можно слегка толкнуть печень цефалически и посмотреть как она вернется. 5.Левая треугольная связка. Оцениваем трансляцией тела пациента вправо либо симметричность возвращения печени после ее цефалического подъема. 6. Правая треугольная связка. Оцениваем трансляцией тела пациента влево либо симметричность возвращения печени после цефалического подъема Коррекция связок печени. 1.Коррекция левой треугольной связки. ИПП .Как при тесте. Делаем трансляцию вправо и небольшое отведение левого плеча пациента. Натянули связку до физиологического барьера. Далее следует либо фасциальная раскрутка с выходом на новый физиологический барьер, либо re-coil на вдохе . 2.Коррекция правой треугольной связки. ИПП .Как при тесте. Делаем левую трансляцию и правую ротацию. Натянули связку до физиологического барьера. Далее следует либо фасциальная раскрутка с выходом на новый физиологический барьер, либо re-coil на вдохе . По мере расслабления увеличиваем только ротацию. 3. Коррекция венечной связки. ИПП. Как при тесте. Выйти на связку. Врач разводит руки за счет своих плеч. Делаем экстензию пациента (это тоже натягивает связку). Натянули связку до физиологического барьера. Можно добавить вдох. Либо фасциальная раскрутка, либо re-coil на вдохе . 4.Коррекция круглой связки. ИПП. Как при тесте. Можно разделить на связку 3 части и отработать одну самую напряженную часть. Для этого устанавливаем 1 или 2 пальцы обеих рук на концы напряженного участка, выполняем преднапряжение и либо фасциальная раскрутка с выходом на новый физиологический барьер, либо re-coil.  Рисунок 11. Работа на круглой связке печени. Эту связку можно отработать из положения лежа. 5.МЭТ на связках печени лежа. Принцип: врач следует за напряжением чтобы накопить энергию. ИПП. Пациент на левом боку, голова не разогнута. Правая рука пациента согнута в локте и уперта в стол перпендикулярно столу. ИПВ. Врач стоит на уровне печени со спины пациента. -осуществляем прослушивание печени на вдохе-выдохе. Какое движение придет первым, то и превалирует. Его врач и корректирует. -если дисфункция в ротации, то врач кладет ладони на бок пациента параллельно, а пациент по просьбе врача осуществляет давление ладонью в стол. -если дисфункция во флексии, то врач укладывает ладони вдоль тела вентрально и дорсально параллельно, а пациент по просьбе врача осуществляет давление верхней ягодицей в бедро врача. -если дисфункция в латерофлексии, то врач укладывает руки вентрально и дорсально, но задняя рука чуть выше, а пациент по просьбе врача тянет стол к потолку.    Рисунок 12.13.14. МЭТ на связках печени. Мобильность печени. Пассивное движение печени повторяет движение диафрагмы. Диафрагмальный толчок-движение в нижнем и частично переднем направлении. Центр диафрагмы опускается в меньшей степени, чем латеральные ее части. Латеральные части диафрагмы толкают латеральную часть печени еще вниз и медиально. Движения происходят в трех плоскостях: На вдохе. 1.В сагиттальной плоскости - флексия. Ось - лежит между двумя треугольными связками во фронтальной плоскости.. 2.Во фронтальной плоскости – латерофлексия против часовой стрелки вокруг переднее -задней оси, проходящей через левую треугольную связку печени. 3.В поперечной плоскости - ротация против часовой стрелки( ощущение , что латеральный край движется справа налево). Ось через портальную вену. На выдохе направление движения носят противоположный характер, но осуществляется по тем же осям. Тестирование мобильности печени. ИПП. Пациент на спине. Врач справа лицом к ногам пациента. Руки укладываются с двух сторон от серповидной связки ( 1-е пальцы рядом и направлены к пупку). Предплечья соединяем вместе. Проходим первую пружину. Выполняем пальпаторный аккорд. Встаем на поверхность печени. Осуществляем прослушивание суммарного движения. Затем тестируем по каждой оси в отдельности . При необходимости осуществляем коррекцию . Коррекция печеночно-желудочной связки. Связь печени и желудка осуществляется посредством малого сальника, который идёт от ворот печени до малой кривизны. Малый сальник образуют печеночно-желудочная и печеночно-дуоденальная связки . 1 вариант: Диагностический тест: Захват печени тот же, только одной правой рукой, в то время как левая рука 2,3 пальцем фиксирует малую кривизну желудка. Тянуть за печень вверх и вправо (в направлении правого плечевого сустава), при этом слушая, происходит ли растяжение между ней и пальцами левой руки. Коррекция: растяжение связки (из этого же захвата). 2,3 пальцы левой руки продолжают фиксировать малую кривизну желудка. На выдохе правой рукой тянуть печень в направлении правого плечевого сустава, на вдохе удерживать достигнутое положение. Повторять 3-4 раза, каждый раз выигрывая в амплитуде до нового двигательного барьера. 2 вариант: Диагностический тест: ИПП: Лежа на спине. ИПВ: Справа от пациента, к нему лицом. Положить кисть левой руки в проекции печени на нижние ребра, так что кончики 2,3,4 пальцев оказываются справа от мечевидного отростка, большой палец правой руки захватывает малую кривизну желудка.
Коррекция: То же положение врача и пациента.
Прочие техники коррекции мобильности. Недифференцированная техника релаксации связок печени с применением re-coil. ИПП: Лежа на спине, ноги согнуты. ИПВ: Стоя справа от пациента на уровне его таза. Основанием одной кисти врач фиксирует нижнюю поверхность печени справа у реберной дуги, основанием другой кисти фиксирует самое напряженное место в области верхней границе печени (на уровне 4, 5 ребра), предплечье перпендикулярно грудной клетке. Врач смещает руки навстречу друг другу до барьера, создавая «преднапряжение» в области печени. На вдохе врач усиливает компрессию печени, на выдохе удерживает. Повторять 3-4 раза. Затем в начале фазы очередного вдоха врач делает re-coil обеими кистями навстречу друг другу и вентрально с быстрым отпусканием рук от фиксированной зоны, как бы « встряхивая» печень. Аналогично технику можно выполнять в положении пациента лежа на левом боку. Мотильность печени. Это совокупность движения клеток самого органа. Ни от дыхания, ни от связок не зависит. Оно характеризуются меньшей амплитудой и более медленным ритмом. В экспир суммарное направление результирующей оси направлено к левому тазобедренному суставу. В инспир движение имеет противоположное направление. Коррекция мотильности. 1.ИПП.Пациент лежа. ИПВ.Врач сидит или стоит справа. Пальпаторный аккорд. Войти в ткань печени. Абстрагируемся от дыхания. Определяем превалирующее движение. Следуем за ним больше мысленно. Стилл пойнт очень короткий. Мы не индуцируем. После возвращения мы оцениваем изменилось ли оно. Уходим медленно на вдохе. Показания: гельминтозы, гепатиты, лямблиозы, снижение иммунитета, синдром Жильбера. 2.Техника помпажа печени. Цель: Восстановление мотильности печени. Идет расслабление печени, аорты, диафрагмы. Техника показана при алкогольной интоксикации, дискинезии желчных путей. ИПП:Пациент на спине, Врач справа от больного. Руки укладываются с двух сторон от серповидной связки ( 1-е пальцы рядом и направлены к пупку). Предплечья соединяем вместе, выпрямляем в локтях. Акцент на воротах печени. Войти в паренхиму печени за капсулу Глиссона. Постепенно перенести вес тела на ладони рук. Оцениваем мотильность и превалирующее движение ( там энергия органа). Объединяем все движения органа, собирая его в одну точку ( к воротам). Когда орган равномерно собран, ждем ощущения расплавления органа. Вся энергия в области фулькрума. Далее ощущения в руках жара и расширения. По – не многу даем расширяться органу , чуть придерживая, где надо. Выходим медленно на вдохе . При резком выходе может быть вагусная реакция. Противопоказания: 1.ЖКБ. 2. Холедохолитиаз. 3.Последние стадии цирроза. 4.Обострение гепатита. 5.Дети до 12 лет. Второй вариант выполнения этой техники: ИПП. Врач слева от пациента. Левая рука сверху на печени, Правая рука под печенью с правого бока. Концентрация энергии между руками. 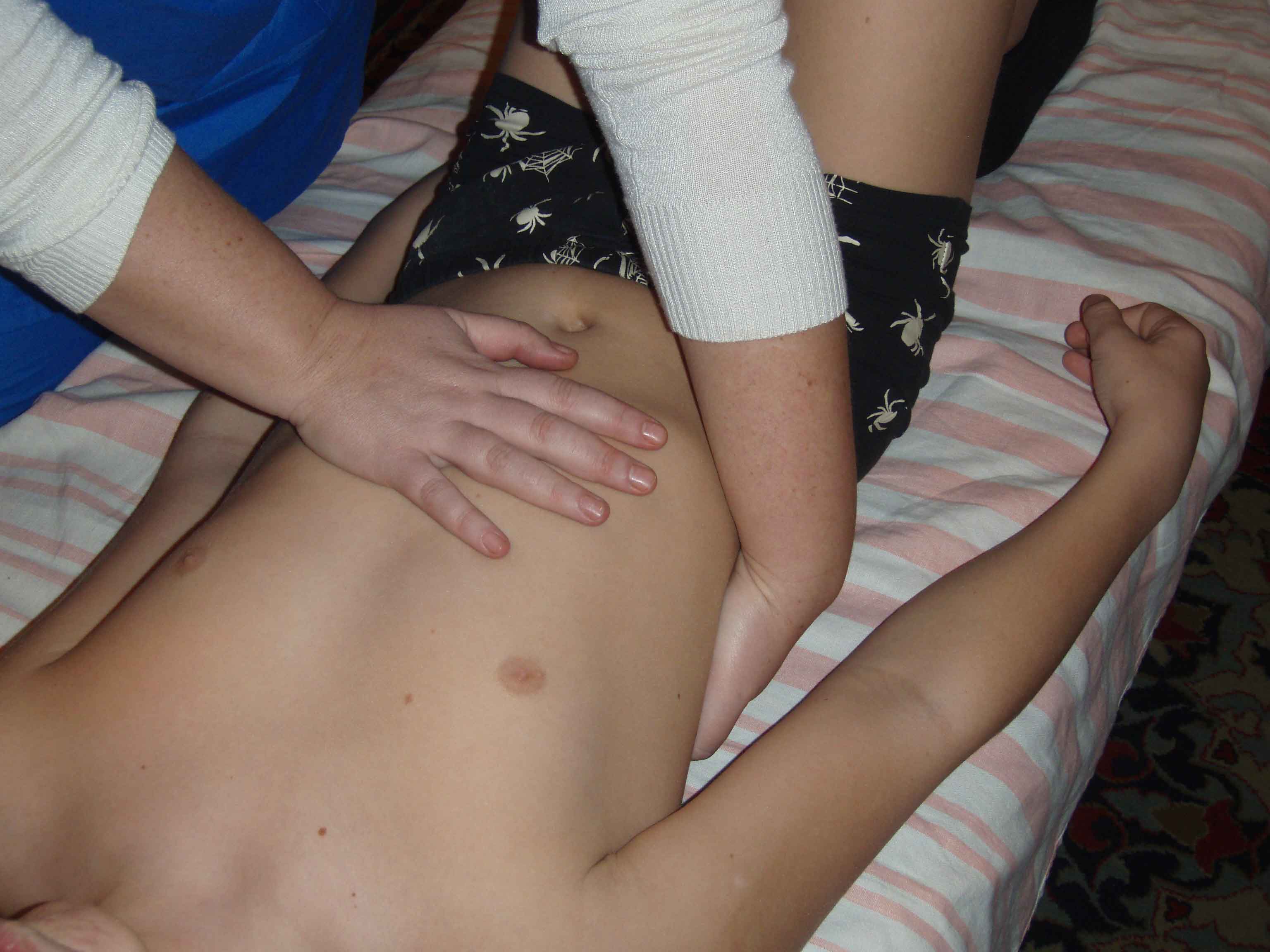 Рисунок 15. Помпаж печени. Второй вариант захвата. Критерий окончания техники – ощущение тепла под руками. Техника индукции. То же положение врача и пациента, что и при тесте мотильности. Рука врача расслаблена. Пальпаторный аккорд. Следуем за превалирующим движением движением до still point. Re-tesnt мотильности. |
