|
|
Министерство здравоохранения рк казахский национальный медицинский университет имени с. Д. Асфендиярова кафедра детских болезней
ҚР ДЕНСАУЛЫҚ САҚТАУ МИНИСТРЛІГІ
С.Ж.АСФЕНДИЯРОВ АТЫНДАҒЫ
ҚАЗАҚ ҰЛТТЫҚ МЕДИЦИНА УНИВЕРСИТЕТІ
|

|
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РК
КАЗАХСКИЙ НАЦИОНАЛЬНЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ ИМЕНИ С.Д.АСФЕНДИЯРОВА
|
КАФЕДРА ДЕТСКИХ БОЛЕЗНЕЙ №1
|
СЦЕНАРИЙ МЕДИЦИНСКОЙ СИМУЛЯЦИИ
|
Сценарий медицинской симуляции
Клинический случай: «Диагностика бронхиальной астмы у детей»
Текст сценария для стандартизированного актера (пациента) и описание его роли:
Больная 6 лет.
Жалобы: на приступообразный кашель, свистящее дыхание, одышку.
Суть вопроса
|
Формулировка вопроса для актера
|
ответ
|
Уточнения характера одышки
|
Какая одышка – трудно вдохнуть или выдохнуть?
|
Трудно выдохнуть
|
Частота приступов удушья
|
Как часто повторяются приступы и в какое время суток?
|
Приступы повторялись 1-2 раза в неделю, преимущественно в ночное время.
|
Чем провоцируются приступы удушья
|
С чем связано появление приступов удушья?
|
Приступы наблюдались после приеме в пищу сладостей и цитрусовых, в условиях пыли, сухих листьев, пыльцы растений. Настоящий приступ возник после контакта с кошкой соседей.
|
Характер мокроты
|
Как выглядит мокрота, она легко откашливается?
|
Мокрота серозно-слизистая (похожа на слюну), пенистая, не обильная.
|
Чем купируется приступ удушья
|
От чего проходит приступ удушья
|
Приступы были кратковременными и купировались самостоятельно.
|
В анамнезе: У девочки в 4 месячном возрасте диагностирован атопический дерматит. С 3-х летнего возраста, периодически, на фоне приема сладостей и цитрусовых отмечались сухость кожи и высыпания на щеках. Имели место кратковременные приступы одышки, при пыли, на пыльцу растений, купировавшиеся самостоятельно. В течение последней недели 2 раза наблюдались непродолжительные ночные приступы удушья. Первый приступ прошел самостоятельно. В этот раз приступ продолжается 1 час и не проходил.
У мамы ребенка поллиноз, у бабушки - бронхиальная астма.
Объективно: рост 109 см и вес 16 кг. Нормостенического телосложения. Питание пониженное. Кожные покровы бледные, умеренный цианоз. Дыхание учащенное, ЧДД 32 в мин. В легких дыхание везикулярное, выслушиваются сухие свистящие хрипы больше в верхних и средних отделах с обеих сторон (на «имитаторе Кплюс» код: LSAT Е 02).
Лабораторно-инструментальные исследования:
Общий анализ крови
Гемоглобин – 122 г/л
Эритроциты - 3,9х1012 /л
Цветовой показатель 0,9
Тромбоциты – 290х109/л
Лейкоциты – 6,4х109/л
Палочкоядерные нейтрофилы – 4%
Сегментоядерные нейтрофилы – 42%
Эозинофилы – 8%
Моноциты – 5%
Лимфоциты – 41%
СОЭ – 7 мм/час
|
Анализ мокроты
Цвет – белый
Характер - слизистый
Консистенция – стекловидная
Эпителий – 1-2 в п/зр
Лейкоциты – нет
Эритроциты – нет
Эозинофилы – 10 в п\зр
|
Иммунограмма
Спирометрия
|
фактическая
|
|
ЖЕЛ
|
100
|
%
|
ОФВ1
|
62
|
%
|
Индекс Тиффно ОФВ1/ЖЕЛ
|
72
|
%
|
ЧД
|
32
|
в мин
|
После пробы с сальбутамолом – ОФВ1 – 86% (+22%).

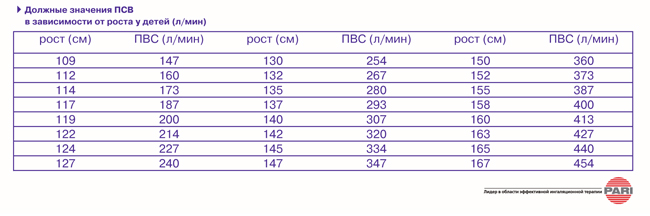
Пикфлоуметрия
Пиковая скорость выдоха – 102 л\мин
ПСВ: нижние границы нормальных величин (л\мин) для детей
Рентгенография ОГК
Эталон ответа по клиническому случаю
«Диагностика бронхиальной астмы»
№
|
Критерии оценки шагов
|
|
1
|
Сбор анамнеза
Заданы ли все вопросы?
|
Уточнение характера одышки, наличия и характера мокроты
Анамнез заболевания и жизни
Аллергоанамнез и семейный анамнез
Частота приступов удушья и время их возникновения, чем снимаются
|
2
|
Правильность проведение физикального обследования – общий осмотр
|
Наличие признаков дыхательной недостаточности – кожные покровы, есть ли цианоз
|
3
|
Аускультация легких
|
В легких дыхание везикулярное, выслушиваются сухие свистящие хрипы больше в верхних и средних отделах с обеих сторон
|
4
|
Предварительный диагноз
|
Бронхиальная астма, персистирующее течение, обострение.
|
5
|
Назначение плана обследования
|
ОАК, Общий анализ мокроты
Пикфлоуметрия
Рентгенография органов грудной клетки
Спирография, проба с сальбутамолом
|
6
|
Интерпретация ОАК
|
Эозинофилия
|
7
|
Интерпретация анализа мокроты
|
Обнаружены эозинофилы
|
8
|
Оценил показатели ПФМ
|
ПСВ = 102 70% от нормы (норма 147)
|
9
|
Интерпретация спирографии
|
тип нарушения дыхания по обструктивному типу
проба с бронхолитиком – положительная
|
10
|
Интерпретировал показатели R графии ОГК
|
признаки эмфиземы легких: горизонтальное расположение ребер, расширены межреберные промежутки, повышение прозрачности легочной ткани, корни тяжистые за счет фиброзных изменений.
|
11
|
Определение план лечения
|
- бронхолитик короткого действия (сальбутамол)
-ингаляционный кортикостероид+
бронхолитик пролонгированного действия (серетид или симбикорт)
|
12
|
Контроль эффективности лечения
|
Лечение эффективно при отсутствии эпизодов обструкции
|
13
|
Налаживание оптимального контакта с пациентом
|
Установлен оптимальный контакт
Коммуникация эффективна
|
Сценарий медицинской симуляции
Клинический случай: «Диагностика внебольничной правосторонней пневмонии, верхнедолевой, ДН 11 степени».
Мальчик, 14 лет.
Жалобы: подъем температуры тела до 39,6°С, слизистые выделения из носа, влажный кашель с небольшим количеством мокроты желто-зеленого цвета, учащение дыхания, слабость, утомляемость.
Из анамнеза заболевания: ребенок болен в течение 5 дней: отмечался подъем температуры тела до 37,5°С, появились слизистые выделения из носа, сухой кашель. Получал лечение «домашними» средствами, парацетамол. Состояние несколько улучшилось, температура снизилась, но на 5-й день заболевания отмечен подъем температуры до 39,6°С, нарастание кашля, учащение дыхания.
Из анамнеза жизни: Ребенок от третьей беременности, вторых срочных родов, протекавших без особенностей. На втором году жизни перенес ветряную оспу. ОРВИ в раннем возрасте до 6 – 7 раз в год. Аллергическая реакция на пенициллин, ампициллин. Пищевая аллергия с 5 летнего возраста.
Объективно: масса тела 45 кг, рост 168 см.
При осмотре состояние тяжелое. Кожные покровы бледные, умеренный цианоз носогубного треугольника. Отмечается влажный кашель. Частота дыхания 36 в 1 минуту. Втяжение межреберных промежутков.Перкуссия легких: при сравнительной перкуссии определяется укорочение перкуторного звука в правой надлопаточной области. Аускультация легких: дыхание ослабленное в верхних отделах справа, там же выслушиваются мелкопузырчатые хрипы. Тоны сердца громкие, шумов нет. ЧСС - 128 ударов в мин. Живот мягкий, безболезненный. Печень +1,5 см из-под реберного края, селезенка не пальпируется.
Общий анализ крови
Эритроциты - 4,2 х 1012/л
Гемоглобин - 132 г/л
Лейкоциты - 14,5 х 109/л
палочкоядерные – 8 х 109/л
сегментоядерные – 72 х 109/л
лимфоциты– 16 х 109/л
эозинофилы – 2 х 109/л
моноциты – 2 х 109/л
СОЭ - 22 мм/ч
Общий анализ мочи
Количество – 50 мл
Цвет – желтый
Прозрачность – пр
Относительная плотность – 1015
Реакция – кислая
Белок – отр
Плоский эпителий – 0 – 2 в п/зр
Лейкоциты - 1 –3 в п/зр
Слизь
Исследование мокроты на возбудителя и чувствительность к АБ
Streptococcuspneumoniae 108
цефотаксим (+)
цефазолин (-)
амоксиллин (±)
цефуроксим (+)
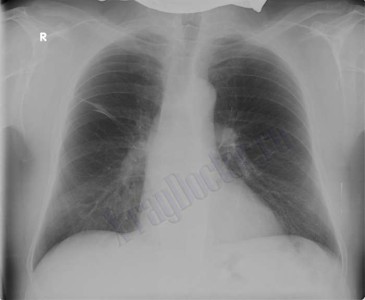
Рентгенограмма грудной клетки:
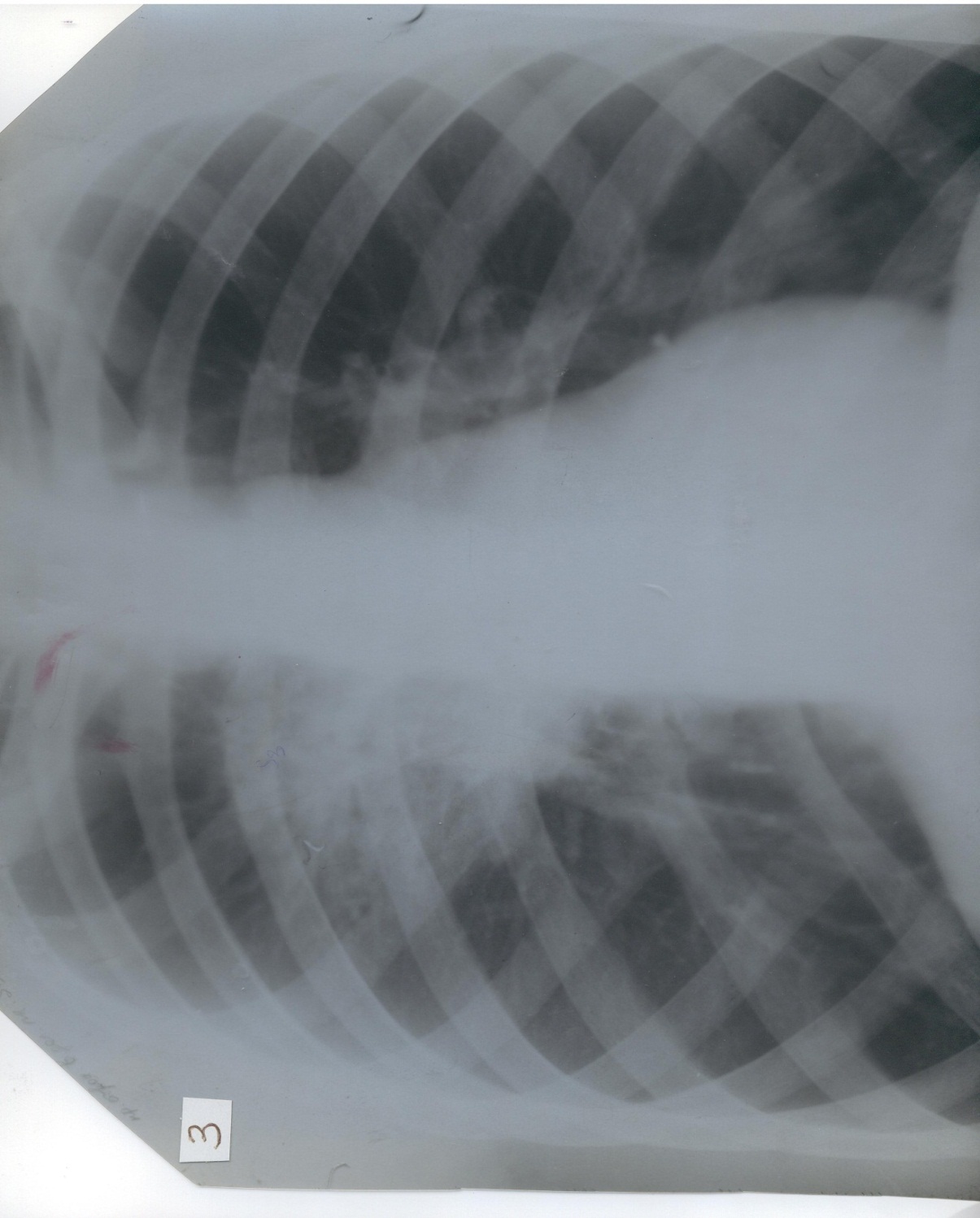 Заключение: Корни легких расширены, легочный рисунок усилен. В правой верхней доле отмечена инфильтративная тень Заключение: Корни легких расширены, легочный рисунок усилен. В правой верхней доле отмечена инфильтративная тень
Эталон ответа по клинической задаче
«Диагностика пневмонии верхнедолевой, правосторонней, внебольничной, ДН 11 степени».
№
|
Критерии оценки шагов
|
Эталон ответа
|
1
|
Выяснил жалобы, собрал анамнез заболевания
|
Жалобы: подъем температуры тела до 39,6°С, слизистые выделения из носа, влажный кашель с небольшим количеством мокроты желто-зеленого цвета, учащение дыхания, слабость, утомляемость.
Собрал анамнез morbi: ребенок болен в течение 5 дней: отмечался подъем температуры тела до 37,5°С, появились слизистые выделения из носа, сухой кашель. Получал лечение «домашними» средствами, парацетамол. Состояние несколько улучшилось, температура снизилась, но на 5-й день заболевания отмечен подъем температуры до 39,6°С, нарастание кашля, учащение дыхания.
|
2
|
Правильная интерпретация симптомов, изложенных в условиях клинической задачи
|
Оценил тяжесть состояния. Кожные покровы бледные, умеренный цианоз носогубного треугольника. Отмечается влажный кашель. Частота дыхания 40 в 1 минуту. Втяжение межреберных промежутков.
Перкуссия легких: при сравнительной перкуссии определяется укорочение перкуторного звука в правой надлопаточной области.
Аускультация легких: дыхание ослабленное в верхних отделах справа, там же выслушиваются мелкопузырчатые хрипы.
Тоны сердца громкие, шумов нет. ЧСС - 128 ударов в мин.
|
3
|
Выявил ведущие симптомы, синдромы
|
Выявил симптомы интоксикации, дыхательной недостаточности, правильно оценил тяжесть состояния
|
4
|
Обоснование предварительного диагноза
|
Пневмония правосторонняя, острое течение
|
5
|
Назначение плана обследования
|
ОАК
ОАМ
Рентгенография органов грудной клетки
Посев мокроты на флору и чувствительность к антибиотикам
|
6
|
Интерпретация ОАК, ОАМ
|
ОАК: изменения воспалительного характера: лейкоцитоз, нейтрофилез, ускоренная СОЭ;
ОАМ: патологии не выявлено;
|
7
|
Интерпретация R-граммы ОГК
|
Корни легких расширены, легочный рисунок усилен. В правой верхней доле отмечена инфильтративная тень
|
8
|
Интерпретация посева мокроты на флору и чувствительность к антибиотикам
|
Streptococcuspneumoniae, (+) цефотаксим, (-) цефазолин, (±) амоксиллин, (+) цефуроксим
|
9
|
Обоснование окончательного диагноза
|
Пневмония верхнедолевая, правосторонняя, внебольничная, острое течение, ДН 11 степени
(J18 Пневмония без уточнения возбудителя)
|
10
|
Обоснование тактики лечения
|
Обильное теплое питье и питание
Купирование лихорадки (> 38,5°С) – парацетамол 10 – 15 мг/кг до 4 раз в день;
Дезинтоксикационная терапия;
Антибактериальная терапия:
Цефотаксим 100 мг/кг в/в каждые 6 часов;
Цефуроксим 100 мг/кг в/в каждые 8 часов;
Симптоматическая терапия
|
|
Итого
|
|
Клиническая задача
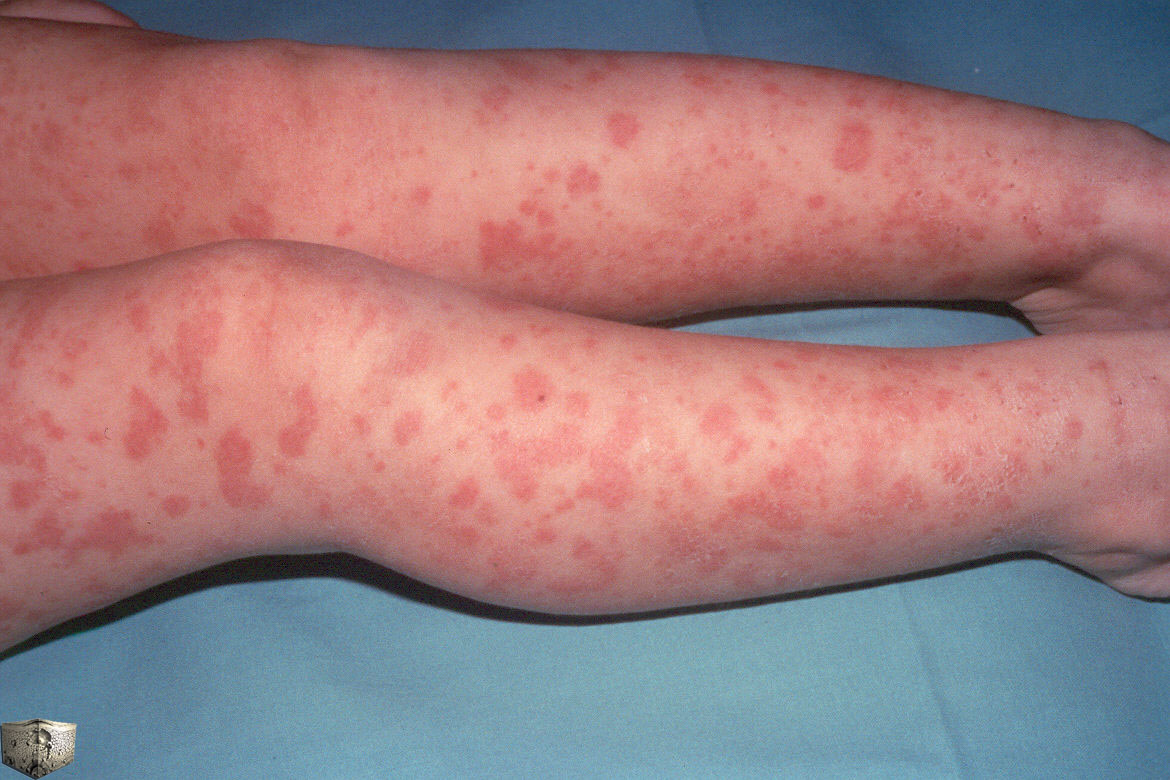
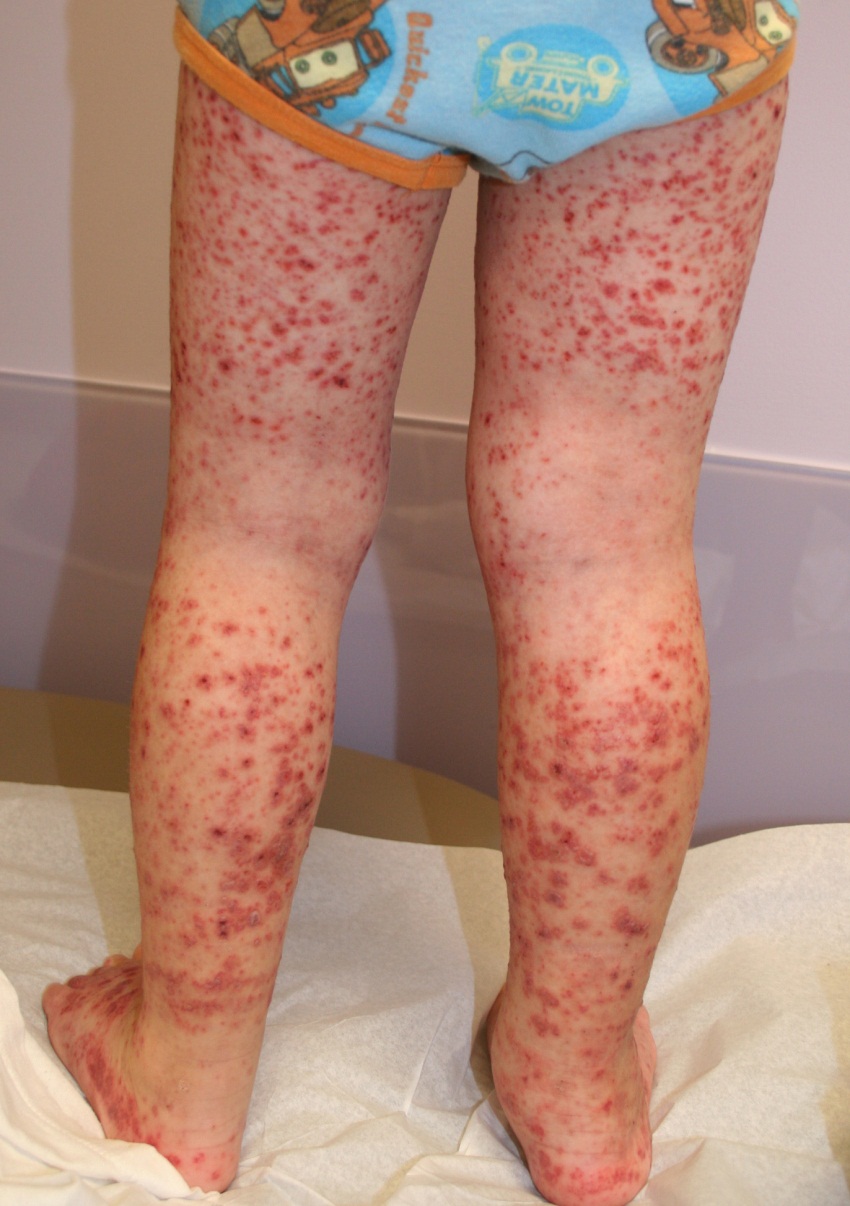
Клинический случай: «Геморрагический васкулит».
Текст клинической задачи:
Девочка Дина, 6 лет.
Жалобы на боли в голеностопных суставах, появление сыпи на руках и ногах.
Из анамнеза: за 10 дней до этого перенесла ОРВИ, лечилась амбулаторно, на 11-день состояние ухудшилось, появилась сыпь на конечностях, затем боли в животе и припухлость голеностопных суставов.
Из анамнеза жизни известно, что ребенок часто болеет простудными заболеваниями, наследственность не отягощена.
При осмотре: на коже нижних конечностей и на ягодицах обильная геморрагическая петехиально-папулезная сыпь. Отмечается припухлость, гиперемия и выраженная болезненность в области голеностопных суставов. При пальпации болезненность по всему животу, печень и селезенка не увеличены.
|
|
|
 Скачать 4.91 Mb.
Скачать 4.91 Mb.


 Заключение: Корни легких расширены, легочный рисунок усилен. В правой верхней доле отмечена инфильтративная тень
Заключение: Корни легких расширены, легочный рисунок усилен. В правой верхней доле отмечена инфильтративная тень