фзл. Общая физиология возбудимых тканей
 Скачать 1.43 Mb. Скачать 1.43 Mb.
|
|
Экстракардиальные механизмы регуляции деятельности сердца. Локализация симпатического и парасимпатического центров сердечной регуляции. Особенности и рецепторные механизмы действия норадреналина и ацетилхолина на миокард. Понятие о собственных и сопряженных рефлексах на сердце. Экстракардиальные механизмыподразделяются на нервные и гуморальные механизмы, которые осуществляются за счет структур ЦНС, внесердечных вегетативных ганглиев, желез внутренней секреции. Экстракардиальные нервные влияния осуществляются вегетативной нервной системой.Парасимпатические волокна в составе блуждающего нерва оказывают угнетающее влияние на частоту и силу сердечных сокращений, а также понижают возбудимость и проводимость сердечной мышцы. Сердце находится под постоянным тормозным влиянием со стороны блуждающего нерва. Симпатическая иннервация сердца осуществляется симпатическими волокнами в основном через β-адренорецепторы, активация которых вызывает увеличение силы и частоты сердечных сокращений. Ее влияние, в отличие от влияния блуждающего нерва, проявляется периодически. Регуляция работы сердца может осуществляться благодаря собственным рефлексам сердечно-сосудистой системы, которые возникают при раздражении рецепторов самой сердечно-сосудистой системы. Например, при снижении давления в аорте происходит рефлекторное увеличение частоты сердцебиений, при недостатке кислорода развивается рефлекторная тахикардия, а при дыхании чистым О2 – брадикардия. Эти реакции очень чувствительны: увеличение частоты сердцебиения наблюдается уже при снижении напряжения кислорода всего на 3 %, когда никаких признаков гипоксии в организме еще не обнаруживается. Они осуществляются посредством артериальных хеморецепторов, реагирующих на изменения содержания О2 в крови. При увеличении давления и растяжения полых вен и правого предсердия частота и сила сердечных сокращений увеличиваются (рефлекс Бейнбриджа). Есть еще и сопряженные кардиальные рефлексы, обусловленные раздражением рефлексогенных зон, не принимающих прямого участия в регуляции кровообращения. Например,рефлекс Гольца: урежение сердцебиений (вплоть до полной остановки сердца) в ответ на раздражение механорецепторов брюшины или органов брюшной полости (при проведении операций на брюшной полости, при нокауте у боксеров). Рефлекторная остановка сердца может быть при резком охлаждении кожи живота (например, при нырянии в холодную воду). Также брадикардия имеет место при надавливании на глазные яблоки (рефлекс Ашнера). Влияние ЦНС на работу сердца осуществляется через регуляторное воздействие гипоталамуса, лимбической системы и коры больших полушарий. В гипоталамусе находятся высшие центры регуляции вегетативных функций, которые влияют на активность симпатической и парасимпатической систем. Лимбическая система регулирует эмоциональные реакции, которые влияют на работу сердца. Гуморальная регуляция осуществляется через систему эндокринных желез и выделение биологически активных веществ.Прямое или опосредованное действие на сердце оказывают практически все биологически активные вещества, содержащиеся в плазме крови. Например, гормоны мозгового вещества надпочечников адреналин, норадреналин вызывают усиление и учащение сердцебиений. Кортикостероиды, вазопрессин, глюкагон, тироксин действуют слабее, чем адреналин, но также увеличивают силу сердечных сокращений. Сердце очень чувствительно к ионному составу протекающей крови. Недостаток в крови ионов калия, например, в результате действия мочегонных препаратов, может приводить к нарушениям сердечного ритма, недостаток кальция приводит к снижению силы сердечных сокращений. Центрысимпатическойсистемы (спинномозговой центр Якобсона)находятся в боковых рогах грудного и поясничного сегментов. Симпатическиеволокна выходят из спинного мозга на протяжении от I—II грудного до II—IV поясничного сегмента. Центральная часть парасимпатического отдела состоит из головного, или краниального, отдела и спинномозгового, или сакрального, отдела. Некоторые авторы считают, что парасимпатические центры располагаются в спинном мозге не только в области крестцовых сегментов, но и в других отделах его, в частности в пояснично-грудном отделе между передним и задним рогом, в так называемой интермедиарной зоне. Центры дают начало эфферентным волокнам передних корешков, вызывающих расширение сосудов, задержку потоотделения и торможение сокращения непроизвольных мышц волос в области -туловища и конечностей. Наибольшее физиологическое значение имеют собственные рефлексы сердечно-сосудистой системы, которые возникают чаще всего при раздражении барорецепторов магистральных артерий в результате изменения системного давления. Так, при повышении давления в аорте и каротидном синусе происходит рефлекторное урежение частоты сердцебиения. Особую группу собственных кардиальных рефлексов представляют те из них, которые возникают в ответ на раздражение артериальных хемо-рецепторов изменением напряжения кислорода в крови. В условиях гипоксемии развивается рефлекторная тахикардия, а при дыхании чистым кислородом — брадикардия. Эти реакции отличаются исключительно высокой чувствительностью: у человека увеличение частоты сердцебиений наблюдается уже при снижении напряжения кислорода всего на 3 %, когда никаких признаков гипоксии в организме обнаружить еще невозможно. Собственные рефлексы сердца проявляются и в ответ на механическое раздражение сердечных камер, в стенках которых находится большое количество барорецепторов. К их числу относят рефлекс Бейнбриджа, проявляющийся в виде тахикардии в ответ на быстрое внутривенное введение определенного объема крови. Считается, что эта реакция сердца является рефлекторным ответом на раздражение барорецепторов полых вен и предсердия, поскольку она устраняется при денервации сердца. Отрицательные хронотропные и инотропные реакции сердца рефлекторной природы возникают в ответ на раздражение механорецепторов как правых, так и левых отделов сердца. Значение интракардиальных рефлексов состоит в том, что увеличение исходной длины волокон миокарда приводит к усилению сокращений не только растягиваемого отдела сердца (в соответствии с законом Франка—Старлинга), но и к усилению сокращений других отделов сердца, не подвергающихся растяжению. Сопряженные кардиальные рефлексы представляют собой эффекты раздражения рефлексогенных зон, не принимающих прямого участия в регуляции кровообращения. К числу таких рефлексов относят рефлекс Гольца, который проявляется в форме брадикардии (до полной остановки сердца) в ответ на раздражение механорецепторов брюшины или органов брюшной полости. Возможность проявления такой реакции учитывается при проведении оперативных вмешательств на брюшной полости, при нокауте у боксеров и т. д. При раздражении некоторых экстерорецепторов (резкое охлаждение кожи области живота) может иметь место рефлекторная остановка сердца. Именно такую природу имеют несчастные случаи при нырянии в холодную воду. Сопряженным соматовисцеральным кардиальным рефлексом является рефлекс Данини—Ашнера, который проявляется в виде брадикардии при надавливании на глазные яблоки. Таким образом, сопряженные рефлексы сердца, не являясь составной частью общей схемы нейрогенной регуляции, могут оказывать влияние на его деятельность. Внесердечные гуморальные механизмы регуляции деятельности сердца. Влияние гормонов на деятельность сердца. Понятие о секреторных миоцитах, функции Na+-уретического пептида в регуляции кровообращения. Внесердечные регуляторные механизмы Нервная экстракардиальная регуляция. Эта регуляция осуществляется импульсами, поступающими к сердцу из ЦНС по блуждающим и симпатическим нервам. Подобно всем вегетативным нервам, сердечные нервы образованы двумя нейронами. Тела первых нейронов, отростки которых составляют блуждающие нервы (парасимпатический отдел автономной нервной системы), расположены в продолговатом мозге (рис. 7.11). Отростки этих нейронов заканчиваются в интрамуральных ганглиях сердца. Здесь находятся вторые нейроны, отростки которых идут к проводящей системе, миокарду и коронарным сосудам. Первые нейроны симпатической части автономной нервной системы, передающие импульсы к сердцу, расположены в боковых рогах пяти верхних сегментов грудного отдела спинного мозга. Отростки этих нейронов заканчиваются в шейных и верхних грудных симпатических узлах. В этих узлах находятся вторые нейроны, отростки которых идут к сердцу. Большая часть симпатических нервных волокон, иннервирующих сердце, отходит от звездчатого узла. Влияние на сердце блуждающих нервов впервые изучили братья Вебер (1845). Они установили, что раздражение этих нервов тормозит работу сердца вплоть до полной его остановки в диастолу. Это был первый случай обнаружения в организме тормозящего влияния нервов. При электрическом раздражении периферического отрезка перерезанного блуждающего нерва происходит урежение сердечных сокращений. Это явление называется отрицательным хронотропным эффектом. Одновременно отмечается уменьшение амплитуды сокращений — отрицательный инотропный эффект. При сильном раздражении блуждающих нервов работа сердца на некоторое время прекращается. В этот период возбудимость мышцы сердца понижена. Понижение возбудимости мышцы сердца называется отрицательным батмотропным эффектом. Замедление проведения возбуждения в сердце называется отрицательным дромотропным эффектом. Нередко наблюдается полная блокада проведения возбуждения в предсердно-желудочковом узле. Микроэлектродные отведения потенциалов от одиночных мышечных волокон предсердий показали увеличение мембранного потенциала — гиперполяризацию при сильном раздражении блуждающего нерва При продолжительном раздражении блуждающего нерва прекратившиеся вначале сокращения сердца восстанавливаются, несмотря на продолжающееся раздражение. Это явление называют ускользанием сердца из-под влияния блуждающего нерва Прямое и опосредованное действие на сердце оказывают практически все биологически активные вещества, содержащиеся в плазме крови. В то же время круг фармакологических агентов, осуществляющих гуморальную регуляцию сердца, в подлинном смысле этого слова, достаточно узок. Такими веществами являются катехоламины, выделяемые мозговым веществом надпочечников — адреналин, норадреналин и дофамин. Действие этих гормонов опосредуется B-адренорецепторами кардиомиоцитов, что и определяет конечный результат их влияния на миокард. Он аналогичен симпатической стимуляции и заключается в активации фермента аденилатциклазы и усилении синтеза циклического АМФ (3,5-циклического аденозинмоно-фосфата), с последующей активацией фосфорилазы и повышением уровня энергетического обмена. Такое действие на пейсмекерную ткань вызывает положительный хронотропный, а на клетки рабочего миокарда — положительный инотропный эффекты. Усиливающим инотропный эффект действием катехоламинов является повышение проницаемости мембран кардиомиоцитов к ионам кальция. Действие других гормонов (глюкагон, йодсодержащие гормоны щитовидной железы) на миокард неспецифическое и реализуется опосредованно, например через влияние на активность симпатоадреналовой системы. Положительное инотропное действие на сердце оказывают также гормоны коры надпочечников (кортикостероиды), вазопрессин и ангиотензин. Вместе с тем прямые положительные инотропные эффекты последних на сердце скрываются за их непрямыми эффектами, обусловленными повышением давления в аорте и увеличением объема циркулирующей крови. В регуляции деятельности сердца принимают участие и местные гуморальные факторы, образующиеся в миокарде. К таким веществам относятся аденозин, гистамин и простагландины. Аденозин, взаимодействуя с аденозиновыми рецепторами кардиомиоцитов, уменьшает пеqсмекерную активность клеток синоатриального узла и снижает скорость проведения возбуждения в атриовентрикулярном узле и в проводящей системе сердца. Это свойство аденозина используется в клинической кардиологии — для лечения пароксизмальных желудочковых тахикардии применяются соли аденозинтрифосфорной кислоты. В миокарде человека имеются два типа гистаминовых рецепторов: Н1 и Н2. Активация этих рецепторов вызывает повышение сократимости миокарда. При возбуждении Н1-рецепторов продолжительность потенциала действия кардиомиоцитов желудочков увеличивается, тогда как при возбуждении Н2-рецепторов она, напротив, уменьшается. Однако в случае массивного выброса в кровь гистамина (например, при анафилактическом шоке) происходит резкое снижение ОПСС, падение АД и, следовательно, постнагрузки сердца (давление в аорте, против которого происходит изгнание крови желудочками в систолу). В результате этих гемодинамических сдвигов сократимость миокарда снижается. В миокарде синтезируются простагландины, которые могут уменьшать симпатические влияния на сердце и коронарные артерии. Синтез проста-гландинов увеличивается при ишемии миокарда и имеет в этом случае защитный характер. Сердце проявляет чувствительность и к ионному составу протекающей крови. Катионы кальция повышают возбудимость клеток миокарда как за счет участия в сопряжении возбуждения и сокращения, так и за счет активации фосфорилазы. Повышение концентрации ионов калия по отношению к норме, составляющей 4 ммоль/л, приводит к снижению величины потенциала покоя и увеличению проницаемости мембран для этих ионов. Возбудимость миокарда и скорость проведения возбуждения при этом возрастают. Обратные явления, часто сопровождающиеся нарушениями ритма, имеют место при недостатке в крови калия, в частности в результате применения некоторых диуретических препаратов. Такие соотношения характерны для сравнительно небольших изменений концентрации катионов калия, при ее увеличении более чем в два раза возбудимость и проводимость миокарда резко снижаются. На этом эффекте основано действие кардиоплегических растворов, которые используются в кардиохирургии для временной остановки сердца. Угнетение сердечной деятельности наблюдается и при повышении кислотности внеклеточной среды. Гормональная функция сердца. Вокруг миофибрилл в клетках миокарда предсердий обнаружены гранулы, подобные тем, которые имеются в щитовидной железе или аденогипофизе. В этих гранулах образуется группа гормонов, которые высвобождаются при растяжении предсердий, стойком повышении давления в аорте, нагрузке организма натрием, повышении активности блуждающих нервов. Отмечены следующие эффекты предсерд-ных гормонов: а) снижение ОПСС, МОК и АД, б) увеличение гематокрита, в) увеличение клубочковой фильтрации и диуреза, г) угнетение секреции ренина, альдостерона, кортизола и вазопрессина, д) снижение концентрации в крови адреналина, е) уменьшение освобождения норадреналина при возбуждении симпатических нервов. В зависимости от характера внутриклеточных биосинтетических процессов различают контрактилъные и секреторные миоциты. Первые специализированы на функции сокращения, но вместе с тем сохраняют секреторную активность. Плазмолемма расслабленной клетки имеет ровную поверхность, а при сокращении становится складчатой. В центре клетки имеется палочковидное ядро, которое при сокращении клетки спиралевидно изгибается. Практически все ядра миоцитов содержат диплоидное количество ДНК. Гладкая эндоплазматическая сеть занимает примерно 2-7% объема цитоплазмы, а гранулярная сеть в контрактильных миоцитах выражена плохо. Митохондрии мелкие, сферические или овоидные, расположены у полюсов ядра. Характерной чертой гладких миоцитов является наличие множества впячиваний (кавеол) плазмолеммы, содержащих ионы кальция. Секреторные миоциты (синтетические) по своей ультраструктуре напоминают фибробласты, однако содержат в цитоплазме пучки тонких миофиламентов, расположенные на периферии клетки. В цитоплазме хорошо развиты комплекс Гольджи, гранулярная эндоплазматическая сеть, много митохондрий, гранул гликогена, свободных рибосом и полисом. По степени зрелости такие клетки относят к малодифференцированным. Предсердный натрийуретический пептид связывается со специфическим набором рецепторов: А, В и С (рецепторы ПНП). А- и В-рецепторы ответственны за основные действия гормона, а С-рецепторы находятся внутри клеток, где, связываясь с ПНП снижают его эффект. Присоединение агониста к данным рецепторам вызывает снижение объема циркулирующей крови и системного артериального давления. При этом наблюдается активация липолиза и снижение реабсорбции натрия в почечных канальцах. Эффект предсердного натрийуретического пептида противоположен действию на организм ренин-ангиотензиновой системы. Функциональная классификация сосудов. Основные параметры гемодинамики. Взаимосвязь между давлением крови, объемной скоростью кровотока и периферическим сопротивлением кровотоку. Факторы, определяющие сопротивление кровотоку. Факторы венозного возврата крови. С позиций функциональной значимости для системы кровообращения сосуды подразделяются на следующие группы: 1.Упруго-растяжимые — аорта с крупными артериями в большом круге кровообращения, легочная артерия с ее ветвями — в малом круге, т. е. сосуды эластического типа. 2.Сосуды сопротивления (резистивные сосуды) — артериолы, в том числе и прекапиллярные сфинктеры, т. е. сосуды с хорошо выраженным мышечным слоем. 3.Обменные (капилляры) — сосуды, обеспечивающие обмен газами и другими веществами между кровью и тканевой жидкостью. 4.Шунтирующие (артериовенозные анастомозы) — сосуды, обеспечивающие «сброс» крови из артериальной в венозную систему сосудов, минуя капилляры. 5.Емкостные — вены, обладающие высокой растяжимостью. Благодаря этому в венах содержится 75—80% крови. Основными параметрами, характеризующими системную гемодинамику, являются: системное артериальное давление, общее периферическое сопротивление сосудов, сердечный выброс, работа сердца, венозный возврат крови к сердцу, центральное венозное давление, объем циркулирующей крови к сердцу. Системное артериальное давление Внутрисосудистое давление крови является одним из основных параметров, по которому судят о функционировании сердечно-сосудистой системы. Артериальное давление есть интегральная величина, составляющими и определяющими которой являются объемная скорость кровотока (Q) и сопротивление (R) сосудов. Поэтому системное артериальное давление (САД) является результирующей величиной сердечного выброса (СВ) и общего периферического сопротивления сосудов (ОПСС): САД = СВ • ОПСС. Давление в крупных ветвях аорты (собственно артериальное) определяется как: АД = Q • R. 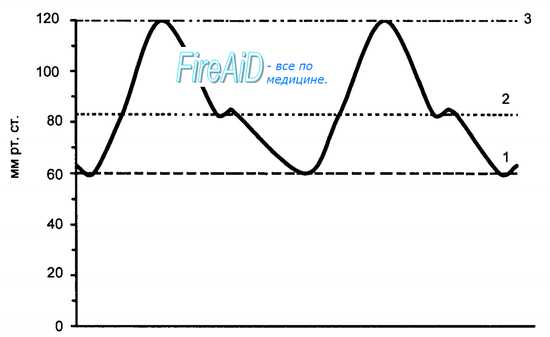 Рис. 9.2. Систолическое (3), диастолическое (1), среднее (2) и пульсовое (1—3) давление в сосудах. Применительно к артериальному давлению различают систолическое, диастолическое, пульсовое и среднее давления. Систолическое — возникает в артериях в период систолы левого желудочка сердца, диастолическое — в период его диастолы, разница между величиной систолического и диастолического давлений характеризует пульсовое давление (рис. 9.2). Выделяют также среднее давление, которое представляет собой среднюю (не арифметическую) между систолическим и диастолическим давлениями величину, которая была бы способна при отсутствии пульсовых колебаний давления крови дать такой же гемодинамический эффект, какой имеет место при естественном, колеблющемся движении крови. Среднее давление выражает энергию непрерывного движения крови. Поскольку продолжительность диастолического давления больше, чем систолического, то среднее давление ближе к величине диастолического давления и вычисляется как сумма диастолического давления плюс 1/3 пульсового. Величина внутрисосудистого давления при прочих равных условиях определяется расстоянием места его измерения от сердца. Различают поэтому аортальное давление, артериальное давление, артериолярное, капиллярное, венозное (в мелких и крупных венах) и центральное венозное (в устье полых вен) давление. В биологических и медицинских исследованиях артериальное давление выражают в миллиметрах ртутного столба (мм рт. ст.), а венозного — в миллиметрах водного столба (мм водн. ст.). У человека в покое наиболее усредненным из всех средних величин считается систолическое давление 120—125 мм рт. ст., диастолическое 70— 75 мм рт. ст. Эти величины зависят от пола, возраста, конституции человека, условий его работы, географического пояса проживания и т. д. Уровень АД не позволяет, однако, судить о степени кровоснабжения органов и тканей или величине объемной скорости кровотока в сосудах. Выраженные перераспределительные сдвиги в системе кровообращения могут происходить при неизменном уровне АД, поскольку изменения ОПСС могут компенсироваться противоположными сдвигами СВ, а сужение сосудов в одних регионах — сопровождаться их расширением в других. Одним из важнейших факторов, определяющих интенсивность кровоснабжения тканей, является величина просвета сосудов, определяющая их сопротивление кровотоку. |
