фзл. Общая физиология возбудимых тканей
 Скачать 1.43 Mb. Скачать 1.43 Mb.
|
|
Гемодинамика – это закономерности движения крови по сосудистой системе. Движение крови в последовательно соединенных сосудах, обеспечивающее ее кругооборот называютсистемной гемодинамикой. Движение крови в параллельно подключенных к аорте и полым венам сосудистых руслах, благодаря которому органы получают необходимый объем крови, называютрегионарной(органной)гемодинамикой. В соответствии с законами гидродинамики движение крови определяется двумя силами: 1. Разностью давлений в начале и конце сосуда, что способствует продвижению жидкости (крови) по сосуду. 2. Гидравлическим сопротивлением, которое препятствует току жидкости. Отношение разности давления к сопротивлению определяет объемную скорость тока жидкости и выражается уравнением: Q = (P1-P2)/R. Отсюда следует, что количество крови, протекающей в единицу времени через кровеносную систему, тем больше, чем больше разность давлений в ее артериальном и венозном концах и чем меньше сопротивление току крови. Давление в сосудистой системе создается работой сердца, которое выбрасывает определенный объем крови в единицу времени. Поэтому в артериях давление максимальное. Так как давление в месте впадения полых вен в сердце близко к 0, то уравнение гидродинамики относительно системного кровотока. Можно записать в виде: Q = P/R, или Р = Q.R, т.е. давление в устье аорты прямо пропорционально минутному объему крови и величине периферического сопротивления. Периферическое сопротивление сосудистой системы складывается из множества отдельных сопротивлений каждого сосуда. Любой из таких сосудов можно сравнить с трубкой, сопротивление которой определяется по формуле: R = 8ln/pr4, т.е. сопротивление сосуда прямо пропорционально его длине и вязкости, протекающей в нем жидкости (крови) и обратно пропорционально радиусу трубки (p - отношение окружности к диаметру). Отсюда следует, что наибольшей величиной сопротивления должен обладать капилляр, диаметр которого самый маленький. Однако огромное количество капилляров включено в ток крови параллельно, поэтому их суммарное сопротивление меньше, чем суммарное сопротивление артериол. пульсирующий ток крови, создаваемый работой сердца, выравнивается в кровеносных сосудах, благодаря их эластичности. Поэтому ток крови носит непрерывный характер. Для выравнивания пульсирующего тока крови большое значение имеют упругие свойства аорты и крупных артерий. Во время систолы часть кинетической энергии, сообщенной сердцем крови, переходит в кинетическую энергию движущейся крови. другая ее часть переходит в потенциальную энергию растянутой стенки аорты. Потенциальная энергия, накопленная стенкой сосуда во время систолы, переходит при его спадении в кинетическую энергию движущейся крови во время диастолы, создавая непрерывный кровоток. Основнымигемодинамическими показателями движения крови по сосудам являются объемная скорость, линейная скорость и скорость кругооборота. Объемная скорость определяется количеством крови, проходящей через поперечное сечение сосуда за единицу времени. Так как отток крови от сердца соответствует ее притоку к сердцу, то объем крови, протекающий за единицу времени через суммарное поперечное сечение сосудов любого участка кровеносной систем, одинаков. Объемную скорость кровотока отражаетминутный объем кровообращения. Это то количество крови, которое выбрасывается сердцем за 1 минуту. Минутный объем кровообращенияв покое составляет 4,5-5 л и является интегративным показателем. Он зависит отсистолического объема (то количество крови, которое выбрасывается сердцем за одну систолу, от 40 до 70 мл) и отчастоты сердечных сокращений (70-80 в минуту). Линейная скорость кровотока – это расстояние, которое проходит частица крови за единицу времени, т.е. это скорость перемещения частиц вдоль сосуда при ламинарном потоке. Кровоток в сосудистой системе в основном носит ламинарный (слоистый) характер. При этом кровь движется отдельными слоями. Параллельно оси сосуда. Линейная скорость различна для частиц крови, продвигающихся в центре потока и у сосудистой стенки. В центре она максимальная, а около стенки – минимальная. Это связано с тем, что на периферии особенно велико трение частиц крови о стенку сосуда. При переходе одного калибра сосуда к другому диаметр сосуда меняется, что приводит к изменению скорости течения крови и возникновению турбулентных (вихревых) движений. Переход от ламинарного типа движения к турбулентному ведет к значительному росту сопротивления. Линейная скорость также различна для отдельных участков сосудистой системы и зависит от суммарного поперечного сечения сосудов данного калибра. Она прямо пропорциональна объемной скорости кровотока и обратно пропорциональна площади сечения кровеносных сосудов: V = Q/pr2. Поэтому линейная скорость меняется по ходу сосудистой системы. Так, в аорте она равна 50-40 см/c; в артериях – 40-20; артериолах – 10-0,1; капиллярах – 0,05; венулах – 0,3; венах – 0,3-5,0; в полых венах – 10-20 см/с. В венах линейная скорость кровотока возрастает, так как при слиянии вен друг с другом суммарный просвет кровеносного русла суживается. Скорость кругооборота крови характеризуется временем, в течение которого частица крови пройдет большой и малый круги кровообращения. В среднем, это происходит за 20-25 с. 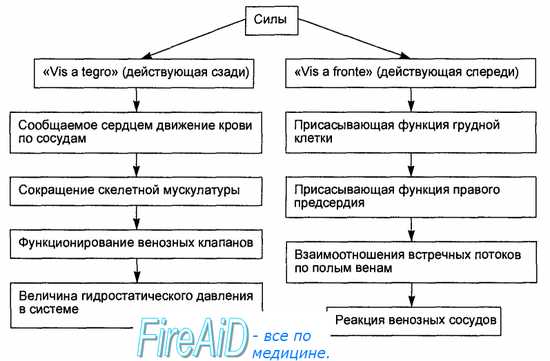 Факторы, участвующие в формировании величины венозного возврата Кровяное давление, его виды и роль. Расчет пульсового, среднего динамического давления. Давление крови в различных участках сосудистого русла. Понятие об оптимальном, нормальном и высоком артериальном давлении. Возрастные изменения артериального давления. Регистрация кровяного давления в остром опыте (волны 1, 2 и 3-го порядка). Кровяное давление — давление внутри кровеносных сосудов: внутри артерий (артериальное давление), капилляров (капиллярное давление) и вен (венозное давление). Артериальное давление зависит от силы сокращений сердца, эластичности артерий и главным образом сопротивления, которое оказывают току крови периферические сосуды — артериолы и капилляры. В известной степени величина артериального давления зависит и от свойств крови — ее вязкости, определяющей внутреннее сопротивление, а также количества ее в организме. Во время сокращения (систолы) левого желудочка в аорту выбрасывается около 70 мл крови; такое количество крови не может сразу пройти через капилляры, и поэтому эластичная аорта несколько растягивается, а давление крови в ней повышается (систолическое давление). Во время диастолы, когда аортальный клапан сердца закрыт, стенки аорты и крупных сосудов, сокращаясь под влиянием собственной эластичности, проталкивают избыток находящейся в этих сосудах крови в капилляры; давление постепенно понижается и к концу диастолы достигает минимальной величины (диастолическое давление). Разницу между систолическим и диастолическим давлением называют пульсовым давлением. Капиллярное давление зависит от давления крови в артериолах, количества функционирующих в данный момент капилляров и проницаемости их стенки. Величина венозного давления зависит от тонуса венозных сосудов и давления крови в правом предсердии. По мере удаления от сердца кровяное давление снижается. Так, например, в аорте кровяное давление 140/90 мм рт. ст. (первая цифра означает систолическое давление, вторая — диастолическое), в крупных артериальных сосудах — 110/70 мм рт. ст. В капиллярах кровяное давление снижается с 40 мм рт. ст. до 10—15 мм рт. ст. В верхней и нижней полых венах и крупных венах шеи давление может оказаться отрицательным. Регуляция кровяного давления. Кровяное давление обеспечивает продвижение крови по капиллярам организма, осуществление обменных процессов между капиллярами и межклеточной жидкостью и в конечном итоге нормальное протекание обменных процессов в тканях. Постоянство кровяного давления поддерживается по принципу саморегуляции. Согласно этому принципу любое отклонение какой-либо жизненно важной функции от нормы является стимулом для возвращения ее к нормальному уровню. Любое отклонение кровяного давления в сторону повышения или понижения вызывает возбуждение специальных барорецепторов, расположенных в стенках кровеносных сосудов. Особенно велико скопление их в дуге аорты, каротидном синусе, сосудах сердца, мозга и т. п. Возбуждения от рецепторов по афферентным нервным волокнам поступают к сосудодвигательному центру, расположенному в продолговатом мозге, и изменяют его тонус. Отсюда импульсы направляются к кровеносным сосудам, изменяя тонус сосудистой стенки и, таким образом, величину периферического сопротивления току крови. Одновременно изменяется и деятельность сердца. Вследствие этих влияний отклонившееся кровяное давление возвращается к нормальному уровню. Кроме того, на сосудодвигательный центр оказывают влияние особые вещества, вырабатывающиеся в различных органах (так называемого гуморальные воздействия). Таким образом, уровень тонического возбуждения сосудодвигательного центра определяется взаимодействием на него двух видов влияний: нервных и гуморальных. Одни влияния ведут к повышению тонуса и возрастанию кровяного давления — так называемые прессорные влияния; другие — снижают тонус сосудодвигательного центра и оказывают, таким образом, депрессорный эффект. Гуморальная регуляция уровня кровяного давления осуществляется в периферических сосудах путем воздействия на стенки сосудов особых веществ (адреналин, норадреналин и др.). Нормальное артериальное давление для человека в возрасте 16…20 лет может быть слегка понижено. Это касается и систолического, и диастолического показателя. В целом давления в покое 100/70 мм.рт.ст. является физиологической нормой. Нормы давления по возрасту (таблица представлена немного ниже) определяются следующим показателями:
Как показывает таблица давления человека, возрастные изменения касаются и верхнего, и нижнего показателей АД. Но нужно помнить, что это всего лишь усредненные клинические показатели. Артериальный пульс, его происхождение и клинико физиологические характеристики. Сфигмография, анализ сфигмограммы. Скорость распространения пульсовой волны. Артериальным пульсом называют ритмичные колебания стенки артерии ,обусловленные повышением давления в период систолы .Пульсацию можно нащупать на любой легкодоступной артерии .Пульсовая волна ,обусловлена волной повышения давления ,возникающей в аорте в момент изгнания крови из желудочков .В это время давление в аорте повышается и стенки ее растягиваются .Волна повышенного давления и вызванные этим растяжением колебания сосудистой стенки распространяются от аорты до артериол и капилляров ,где пульсовая волна гаснет. Скорость распространения пульсовой волны не зависит от скорости движения крови .Максимальная линейная скорость течения крови по артериям не превышает 0,3-0,5 м в секунду, а скорость распространения пульсовой волны в аорте 5,5-8,0 м в сек ,а в периферических артериях 6,0-9,5.С возрастом по мере уменьшения эластичности сосудов скорость кровотока в аорте увеличивается.Сфигмографи́я (греч. sphygmos пульс, пульсация + graphō писать, изображать) метод исследования гемодинамики и диагностики некоторых форм патологии сердечно-сосудистой системы, основанный на графической регистрации пульсовых колебаний стенки кровеносного сосуда.Сфигмографию осуществляют с помощью специальных приставок к электрокардиографу или другому регистратору, позволяющих преобразовывать воспринимаемые приемником пульса механические колебания стенки сосуда (или сопутствующие им изменения электрической емкости либо оптических свойств исследуемого участка тела) в электрические сигналы, которые после предварительного усиления подаются на регистрирующее устройство. Записываемую кривую называют сфигмограммой (СГ)Как самостоятельный метод С. используют для оценки состояния артериальных стенок (по скорости распространения пульсовой волны, амплитуде и форме СГ), диагностики некоторых заболеваний, в частности клапанных пороков сердца, неинвазивного определения ударного объема сердца по методу Вецлера — Бегера. По диагностическому значению С. уступает более совершенным методам, например рентгенологическим или ультразвуковым методам исследования сердца и сосудов, но в ряде случаев дает ценную дополнительную информацию и в связи с простотой исполнения доступна для применения в условиях поликлиники.Артериальная сфигмограмма отражает колебания стенки артерии, связанные с изменениями давления в сосуде на протяжении каждого сердечного цикла. Выделяют центральный пульс, отражающий колебания давления в аорте (СГ сонных и подключичных артерий), и периферический пульс (СГ бедренной, плечевой, лучевой и других артерий).На нормальной СГ сонной артерии (рис. 1) после низкоамплитудных волн а (отражает систолу предсердий) и зубца i (возникает в связи с изометрическим напряжением сердца) наблюдается крутой подъем основной волны b—с — анакрота, обусловленная открытием аортального клапана и переходом крови из левого желудочка в аорту. Этот подъем сменяется в точке с нисходящей частью волны — катакротой, формирующейся в результате преобладания в данный период в сосуде оттока крови над притоком. В начале катакроты определяется поздняя систолическая волна d, за которой следует инцизура efg. За время ef (протодиастолический интервал) происходит захлопывание аортального клапана, что сопровождается повышением давления в аорте, формирующим дикротическую волну g. Интервал времени, представленный отрезком b—e, соответствует периоду изгнания крови из левого желудочка.Свойства артериального пульсаЧастотаЧастота пульса — величина, отражающая число колебаний стенок артерии за единицу времени. В зависимости от частоты, различают пульс: -умеренной частоты — 60-90 уд./мин; -редкий (pulsusbradis) — менее 60 уд./мин; -частый (pulsustachis) — более 90 уд./мин.РитмичностьРитмичность пульса — величина, характеризующая интервалы между следующими друг за другом пульсовыми волнами. По этому показателю различают: -ритмичный пульс (pulsusregularis) — если интервалы между пульсовыми волнами одинаковы; -аритмичный пульс (pulsusirregularis) — если они различны.НаполнениеНаполнение пульса — объем крови в артерии на высоте пульсовой волны. Различают: -пульс умеренного наполнения; -полный пульс (pulsusplenus) — наполнение пульса сверх нормы; -пустой пульс (pulsusvacuus) — плохо пальпируемый; -нитевидный пульс (pulsusfilliformis) — едва ощутимый. Напряжение пульса характеризуется силой, которую нужно приложить для полного пережатия артерии. Различают: -пульс умеренного напряжения; -твёрдый пульс (pulsustardus); -мягкий пульс (pulsusmollis).ВысотаВысота пульса — амплитуда колебаний стенки артерий, определяемая на основе суммарной оценки напряжения и наполнения пульса. Различают: -пульс умеренной высоты; -большой пульс (pulsusmagnus) — высокая амплитуда; -малый пульс (pulsusparvus) — низкая амплитуда. -Форма (скорость) пульса — скорость изменения объёма артерии. Различают:• пульс умеренной формы;• скорый пульс;• медленный пульс Структурно-функциональная характеристика компонентов микроциркуляторного русла. Механизмы транскапиллярного обмена жидкости и различных веществ между кровью и тканями. Фильтрация и реабсорбция жидкости в капиллярах. В состав внугриорганного микроциркуляторного русла входят следующие сосуды: артериолы, прекапилляры, или метаартериолы, прекапиллярные сфинктеры, капилляры, посткапиллярные венулы, венулы и артериовенозные анастомозы. К кровеносным сосудам, расположенным в интерстициальном пространстве, примыкают замкнутые лимфатические капилляры и мелкие лимфатические сосуды. Совокупность всех вышеперечисленных элементов микроциркуляторного русла называется микроциркуляторной единицей, или «модулем» (рис.16). Артериолы аметром 70 мкм, содержат кольцевой слой гладких мышц, сокращение которых создает значительное сопротивление кровотоку, поэтому их называют резистивными сосудами. Их функция – регуляция уровня АД в артериях. При уменьшении просвета артериолы АД в артериях увеличивается, при увеличении падает. И. М. Сеченов. Схема артериовенозного назвал артериолы «кранами сосудистой системы». Прекапилляры, или метаартериолы, имеют диаметр от 7 до 16 мкм. В них отсутствуют эластические элементы, но их мышечные клетки обладают автоматией, т. е. способностью спонтанно генерировать импульсы. Их особенность – большая чувствительность к химическим веществам, в том числе к сосудосуживающим и сосудорасширяющим. Каждый прекапилляр заканчивается прекапиллярным сфинктером. Это последнее звено, в котором встречаются гладкомышечные клетки. От состояния сфинктера зависит число открытых и закрытых капилляров и появление так называемых «плазменных» капилляров, по которым протекает только плазма без форменных элементов, например, после кровопотери, при малокровии. Прекапиллярные сфинктеры также находятся преимущественно под контролем гуморальных факторов и химических веществ, растворенных в крови. Так, хорошо известный антагонист кальция – нифедипин (коринфар), а также бета-адреноблокатор – анаприлин (обзидан) расширяют прекапиллярные сфинктеры, улучшают капиллярную фильтрацию и снижают артериальное давление. Капилляры – самое важное звено в системе микроциркуляции, это обменные сосуды, обеспечивающие переход газов, воды, питательных веществ из сосудистого русла в ткани и из тканей в сосуды. Всего у человека 40 млрд капилляров. Капилляры – это тончайшие сосуды диаметром 5 – 7 мкм и длиной от 0,5 до 1,1 мм. Они тесно примыкают к клеткам органов и тканей, образуя обширную обменную поверхность, равную 1000 – 1500 м2, хотя в них и содержится всего 200 – 250 мл крови. Капилляр не имеет сократительных элементов, у него 2 оболочки: внутренняя – эндотелиальная и наружняя – базальная, в которую впаяны клетки-перициты. Различают три типа капилляров: 1. Соматический – эндотелий капилляра не имеет фенестр и пор, а базальный слой непрерывный (капилляры скелетных и гладких мыщц, кожи, коры больших полушарий). Капилляры данного типа непроницаемы или почти непроницаемы для крупных молекул белка, но хорошо пропускают воду и растворенные в ней минеральные вещества. 2. Висцеральный – имеет фенестрированный эндотелий и сплошную базальную мембрану. Этот тип капилляров расположен в органах (почки, кишечник, эндокринные железы), секретирующих и всасывающих большие количества воды с растворенными в ней веществами. 3. Синусоидный – это капилляры с большим диаметром, между эндотелиоцитами имеются щели, базальная мембрана прерывиста или может полностью отсутствовать. Через их стенки хорошо проникают макромолекулы и форменные элементы крови. Такого типа капилляры находятся в печени, костном мозге, се-лезенке. Количество функционирующих капилляров зависит от состояния органа. Так, в покое открыто только 25 – 35% всех капилляров. Кровь поступает в капилляр под давлением 30 мм рт.ст., а выходит под давлением 10 мм рт.ст. и течет по капилляру с очень маленькой скоростью, всего 0,5 мм/с, что создает благоприятные условия для протекания обменных процессов между кровью и тканями. Посткапиллярные венулы – это первое звено емкостной части микроциркуляторного русла. Наряду с эндотелиальными и гладкомышечными клетками в стенке вен появляются соединительно-тканные элементы, придающие ей большую растяжимость. Диаметр этих сосудов составляет от 12 мкм до 1 мм, давление – 10 мм рт.ст., скорость кровотока – 0,6–1 мм/с. Посткапиллярные венулы наряду с капиллярами относят к обменным сосудам, через стенку которых способны проходить высокомолекулярные вещества. Артериовенозные анастомозы, или шунты – это сосуды, соединяющие артериолу с венулой, минуя или в обход капиллярной сети. Они находятся в коже, легких, почках, печени, имеют гладкомышечные элементы и, в отличие от других сосудов, большое количество рецепторов и нервных окончаний, обеспечивающих регуляцию кровотока. Основные функции анастомозов заключаются: 1. в перераспределении крови к работающему органу, 2. оксигенации венозной крови; 3. поддержании постоянной температуры в данном органе или участке тела – терморегуляторная функция; 4. увеличении притока крови к сердцу. В системе микроциркуляции различают два вида кровотока: 1. Медленный, транскапиллярный, преобладает в состоянии покоя, обеспечивает обменные процессы. 2. Быстрый, юкстакапиллярный, через артериовенозные анастомозы, преобладает в состоянии функциональной активности, например, в мышцах при физической нагрузке. Так, 1 мл крови проходит через капилляры за 6 ч, а через артериовенозные анастомозы – всего за 2 с. Главным результатом микроциркуляции является транскапиллярный обмен. Обменивающиеся компоненты растворены в жидкости. Транскапиллярный обмен обеспечивается путем:- диффузии,- фильтрации,- реабсорбции,- пиноцитоза. Каждый миллилитр плазмы крови за сутки не менее 6-7 раз оказывается вне сосудов, в тканевой жидкости. До 20 л жидкости ежедневно совершает путь из капилляров и посткапиллярных венул в ткани и транспортируется обратно, через лимфу (3 л) и через сосудистую стенку (17 л). Так как в организме 10 миллиардов капилляров, то практически любая его клетка находится на расстоянии, не превышающем 30 микронов от ближайшего “обменного пункта”. Обмен жидкостью не только необходим для удовлетворения метаболических нужд тканей, но и принимает участие в стабилизации давления в микроциркуляторном русле. Механизмы обмена жидкостью между кровью и тканями были впервые раскрыты Э.Г.Старлингом (1896). Согласно классической концепции, перемещение жидкости через сосудистую стенку определяется векторным равновесием следующих сил: -гидростатическое давление в капиллярах, которое выдавливает жидкость в ткани. Величина этого давления на артериальном конце капилляров - около 30 мм рт.ст., по ходу капилляров оно падает за счёт трения до 10 мм рт. ст. на их венозном конце. Среднекапиллярное давление оценивается в 17 мм.рт. ст. -коллоидно-осмотическое (“онкотическое”) давление плазмы, которое не совпадает с общим осмотическим давлением на клеточных мембранах. Его оказывают лишь те частицы, которые не проходят свободно через капиллярную стенку. Это исключительно молекулы белка, главным образом, альбумина и a1-глобулинов. Характерно, что фибриноген почти не участвует в создании онкотического давления. Суммарное осмотическое давление на клеточной мембране оказывают все растворенные и взвешенные частицы, и оно в 200 раз выше своей коллоидно-осмотической составляющей. Но именно белковая составляющая общего давления оказывается единственно значимой для перехода жидкости через сосудистую стенку, так как солевые и неэлектролитные компоненты общего осмотического давления по обе стороны гистогематических барьеров уравновешены диффузией соответствующих, относительно низкомолекулярных веществ, скорость которой в тысячи раз больше скорости фильтрации жидкости. В норме плазменная концентрация белков более чем в 3 раза превышает интерстициальную. В мышцах и мозге, с их малопорозными капиллярами, тканевая концентрация онкотических эквивалентов еще ниже. Поэтому, белки плазмы создают онкотическое давление не менее чем в 19 мм.рт.ст., удерживающее жидкость в сосуде. К этому добавляется еще около 9 мм.рт.ст. за счет эффектаФ. Дж.Доннана (1924) - электростатической фиксации анионными белковыми молекулами избытка катионов во внутрисосудистом пространстве. Таким образом, общее удерживающее давление в 28 мм рт. ст. существует вдоль всего капилляра. -Среднее онкотическое давление тканевой жидкости составляет в обычных условиях 6 мм рт.ст. и удерживает воду в тканях. Если бы избыток белка, попадающего в ткань путем трансцитоза и при воспалениях, не реабсорбировался через лимфатическую систему, градиент онкотического давления между кровью и тканями был бы постепенно утрачен. -гидростатическое давление интерстициальной жидкости - как полагали в течение почти 70 лет после Э.Г.Старлинга, должно быть положительной величиной, сопротивляющейся выходу жидкости из сосуда. В такой интерпретации организм выглядел чем-то вроде туго набитого плюшевого мишки. Эксперименты А.Гайтона (1961) произвели переворот в представлениях о тканевом давлении. Оказалось, что под кожей между сосудами существует отрицательное (то есть, субатмосферное) присасывающее давление. В нормальных условиях давление свободной жидкости в большинстве тканей от -2 до -7 мм рт. ст. (в среднем - -6) . Присасывание тканями жидкости из капилляров и посткапиллярных венул, фактически, значительно облегчает работу сердца по перфузии тканей и оказывает определяющее воздействие на пути нормальной микроциркуляции. Давление связанной тканевым гелем воды также находится на субатмосферном уровне, но на 1-2 мм рт.ст. выше, чем в свободной фазе. Положительным тканевое давление является только в органах, находящихся в замкнутом объёме, например, в головном мозге. В остальных тканях оно становится выше атмосферного лишь при заметных отёках. Частичный вакуум под кожей способствует компактному состоянию клеток в здоровых тканях, даже в отсутствие скрепляющих соединительно-тканных структур. При его утрате в отёчной, например, воспаленной ткани ослабевают связи между клетками. Кроме диффузии имеется еще механизм, обеспечивающий обмен между внутрисосудистым и межклеточным пространством - это фильтрация и реабсорбция , происходящие в терминальном русле . Между объемами жидкости, фильтрующейся в артериальном конце капилляров и реабсорбирующейся в их венозном конце (или удаляемой лимфатическими сосудами ), в норме существует динамическое равновесие. Если это равновесие нарушается, происходит довольно быстрое перераспределение внутрисосудистого и межклеточного объема жидкости. Это перераспределение оказывает существенное влияние на функции сердечно - сосудистой системы, тем более, что внутрисосудистый объем жидкости должен поддерживаться на уровне, соответствующем потребностям организма. Интенсивность фильтрации и реабсорбции в капиллярах определяется гидростатическим давлением в капиллярах , гидростатическим давлением в тканевой жидкости , онкотическим давлением плазмы в капилляре , онкотическим давлением тканевой жидкости и коэффициентом фильтрации. Под действием гидростатического давления в капиллярах и онкотического давления тканевой жидкости жидкость выходит из капилляра в ткани, а под действием гидростатического давления в тканевой жидкости и онкотического давления плазмы в капилляре - наоборот. Коэффициент фильтрации соответствует проницаемости капиллярной стенки для изотонических растворов. Средняя скорость фильтрации во всех капиллярах организма составляет около 14 мл в мин, или 20 л в сутки. Скорость реабсорбции равна примерно 12,5 мл в 1 мин, т.е. 18 л в сутки. Полимфатическим сосудам оттекает 2 л в сутки. Фильтрация возрастает при общем увеличении кровяного давления , при расширениирезистивных сосудов во время мышечной деятельности , при перходе в вертикальное положение, при увеличении объема крови вследствие вливаний различных растворов, при повышении венозного давления (например, при сердечной недостаточности ). Реабсорбция увеличивается при снижении кровяного давления , сужении резистивных сосудов , кровопотере и т.д. Фильтрация повышается также при снижении онкотического давления плазмы (например, пригипопротеинемии ) или при накоплении осмотически активных веществ в интерстициальной жидкости . Выход жидкости в интерстициальное пространство увеличивается при повышении проницаемости капилляров, которое может быть обусловлено действием кининов , гистамина и подобных ему веществ и других агентов, выделяющихся при аллергических реакциях ,воспалении , ожогах и т.д. Если в результате недостаточной реабсорбции в капиллярах тканевая жидкость начинает накапливаться, то она быстрее удаляется по лимфатическим сосудам. Поскольку при этом из интерстициального пространства выводятся белки, онкотическое давление в нем падает, а это приводит к угнетению выхода воды в ткани и тем самым способствует поддержанию равновесия между внутрисосудистым и интерстициальным объемами жидкости . |
