Общая врачебная практика
 Скачать 1.85 Mb. Скачать 1.85 Mb.
|
* Escherichia colli;* Shigella flexneri. *! У больного ярко выраженный катар верхних дыхательных путей, гранулезный фарингит, поражение слизистых оболочек глаз (фолликулярный конъюнктивит*, длительная лихорадка, головная боль, температурная реакция с колебаниями держится 1 - 2 недели, увеличение шейных лимфоузлов, увеличение печени и селезенки. При какой из перечисленных ниже клинических форм аденовирусной инфекции характерна данная клиническая картина: * тонзиллофарингит * мезентериальный лимфаденит * пневмония * катар верхних дыхательных путей *+фарингоконъюнктивальная лихорадка *! Слизистые дужек, мягкого неба гиперемированные с цианотичным оттенком, единичные петехии. Для какого заболевания характерны такие изменения в зеве*! * аденовирусное заболевание * энтеровирусная иннфекция * парагрипп *+грипп * риновирусная инфекция *! Больной 39 лет вирусным гепатитом В, на 10-день желтушного периода жалуется на кошмарные сновидения, головокружение, чувство «провала». Объективно: нарушение ориентации во времени и пространстве, тремор кончиков пальцев, «печеночный запах» изо рта, кожные покровы, склеры интенсивно желтушные, печень мягко-эластичной консистенции. Оцените течение болезни. * тяжелое течение вирусного гепатита В * острая печеночная энцелофалопатия (ОПЭ* IV степени * ОПЭ – III степени * ОПЭ – II степени *+ОПЭ – I степени *! У больного 20 лет, стул, частый, обильный, водянистый в виде «рисового отвара», обильная многократная рвота, мышечная слабость, жажда, сухость во рту, кратковременные судороги в икроножных мышцах. Температура тела нормальная. Кожа сухая, тургор понижен, слизистые оболочки сухие, осиплость голоса. Какой степени обезвоживания соответствует состояние больного*! * Iстепени *+II степени * III степени * IV степени * нет признаков обезвоживания *! Женщина 35 лет обратилась в сельскую участковую больницу с жалобами на высокую температуру до 40°С, слабость, головную боль. Больна в течение 3-х дней. Из эпиданамнеза установлено, что больная работает ветеринарным врачом. В семье все здоровы. Объективно: на тыльной поверхности правой кисти имеется пустула размером 3 мм с серозно-геморрагическим содержимым. Отмечается отечность на всю правую руку. Положительный симптом Стефанского. Подмышечный лимфаденит справа. О каком заболевании можно думать*! *+сибирская язва, карбункулезная форма. * сибирская язва, эдематозная разновидность кожной формы * сибирская язва, септическая форма * чума, кожная форма * чума, бубонная форма *! Мужчина, 21 года поступил в приёмный покой инфекционной больницы на шестой день болезни с жалобами нас слабость, боли в правом подреберье, головную боль, отсутствие аппетита, тошноту, потемнение мочи, желтушность кожных покровов. Потемнение мочи появилось на третий день, желтушность – на четвёртый день болезни. В семье все здоровы. При осмотре состояние больной средней тяжести, кожные покровы, склеры умеренно желтушные. Печень на 3см. выступает из – под края реберной дуги, селезёнка – по её краю. В периферической крови: Лейк - 6700; п/яд – 6%, с/яд – 40%, лимф.- 42%, мон.- 12%. Билирубин общий – 137 ммоль/л; прямой – 97 мкмоль/л; АлАТ – 1,1 мккат/л. Ваш диагноз*! * Лептоспироз * Описторхоз *+Вирусный гепатит, средней тяжести * Вирусный гепатит, тяжёлое течение * Вирусный гепатит, лёгкое течение *! Женщина, 25 лет обратилась в поликлинику к участковому терапевту с жалобами на повышение температуры тела до 38,5 – 39* С, боли в животе схваткообразного характера, жидкий необильный стул до 20 раз в сутки. Заболел остро, два дня тому назад, когда на фоне нормальной температуры тела появились боли в животе, частый жидкий стул, к вечеру температура поднялась до 38,5* С, затем – до 39* С. Дома все здоровы. Объективно: температура – 38,2* С. Кожные покровы обычной окраски, влажные. Язык обложен белым налётом. Живот болезненный в левой подвздошной области, сигмовидная кишка спазмированная. Стул скудный, с примесью слизи и прожилками крови. Ваш диагноз*! *+Острая дизентерия, ср.тяжести * Острая дизентерия, лёгкое течение * Острая дизентерия, тяжелое течение * Острая дизентерия, гастроэнтероколитический вариант * Сальмонеллёз, гастроэнтероколитический вариант *! Активность инфекционного процесса при бруцеллезе наиболее адекватно отражает. * Головная боль, бессонница, головокружение. * Слабость, недомогание, быстрая утомляемость. * Снижение аппетита, тошнота. *+Лихорадка, микрополиаденит, увеличение печени. * Боли в суставах, мышцах . *! Обследованию на ВИЧ–инфекцию подлежат больные, имеющие клинические проявления в виде: * Пахового лимфаденита и субфебрилитета в течение 2-х недель *+Микрополиаденита, субфебрилитета, диареи в течение месяца, потери массы тела. * Микрополиаденита, субфебрилитета, орхоэпидимита * Микрополиаденита, субфебрилитета, полиартрита в течение одной недели * Микрополиаденита, субфебрилитета, увеличения печени, селезенки, полиартралгии *! Девочка, 2 года, вес 12 кг, температура тела 37,50С. Общих признаков опасности нет. Кашель в течение трех дней. ЧДД в покое 48 в 1 минуту. Втяжения грудной клетки, стридора, астмоидного дыхания нет. Классифицируйте проблему «кашель» по ИВБДВ. * Тяжелая пневмония или очень тяжелое заболевание *+Пневмония * Пневмонии нет, кашель или простуда * Пневмонии нет, астмоидное дыхание * Возможная бактериальная инфекция *! В поликлинику обращается женщина, 25 лет с жалобами на повышение температуры тела до 37,8, снижение аппетита, боль в горле. Эпид.анамнез: контакт с инфекционным больным отрицает. Обьективно: Кожа чистая, бледная. В зеве – на язычке, небных дужках имеются везикулезные элементы, окруженные красным венчиком. Увеличены подчелюстные, передние и задние шейные лимфоузлы. По органам без патологии. Поставьте диагноз*! * лакунарная ангина * ОРВИ, острый бронхит * фолликулярная ангина *+энтеровирусная инфекция, герпангина * дифтерия зева *! Больной Н., 26 лет, охотник, обратился к участковому врачу на 17 день болезни с жалобами на умеренную головную боль, повышенную до 38,5°C температуру тела, понижение аппетита, ознобы в вечернее время, потливость, миалгии, летучие боли в крупных суставах рук и ног. Проживает в сельской местности, эндемичной по малярии и бруцеллезу. Состояние удовлетворительное. Температура тела 37,7°C. Кожа повышенной влажности, микрополиаденит. В легких везикулярное дыхание. Тоны сердца приглушены, пульс 112 ударов в мин. АД 110/70 мм.рт.ст. Язык обложен. Живот мягкий, безболезненный. Пальпируется печень и селезенка. Что является основной терапией в лечении данного больного и почему*! * Дезинтоксикационная, потому, что основное значение в патогенезе имеет интоксикация *+Антибактериальная (этиотропная*, потому, что основное значение в патогенезе имеет бактериемия. * Противовоспалительная, потому, что основное значение в патогенезе имеет серозное воспаление * Иммунокорригирующая, потому, что основное значение в патогенезе имеет вторичный иммунодефицит * Противогистаминная, потому, что основное значение в патогенезе имеет гиперчувствительность немедленного типа *! У больного с клиническими проявлениями в виде лихорадки, в течение 10 дней постоянного характера, выраженной головной боли, нарушения сна, возбуждения, говорливости, затем заторможенности на 2-й неделе болезни, наличия обильной розеолезно-петехиальной сыпи с преимущественной локализацией на боковых поверхностях грудной клетки, симптомов Киари-Авцына, Говорова-Годелье, увеличения печени и селезенки, специфическим подтверждением диагноза могут быть положительные результаты * Бактериологического исследования крови на стерильность * Исследования крови в темном поле зрения * Исследовани крови в виде толстой капли *+Серологических реакций (РПГА,РСК*. * Серологических реакций методом парных сывороток *! Показанием для назначения антибиотиков при гриппе является * Повышение температуры тела до 400С, выраженная интоксикация. * Продолжительность лихорадки более 3-х дней. *+Присоединение вторичной инфекции. * Акатаральная форма гриппа. * Грипп у лиц пожилого возраста. *! Больная Н., 18 лет, воспитательница детского сада, обратилась к врачу с жалобами на перианальный зуд преимущественно ночью, расстройство сна, головную боль, раздражительность, потерю аппетита, боли в животе, жидкий стул со слизью, в течение последних 3-4 дней отмечает зуд, жжение в области половых органов, учащенное мочеиспускание. Ваш диагноз. * Аскаридоз. *+Энтеробиоз. * Описторхоз * Тениоз. * Тениаринхоз. *! Ребенок 9 месяцев заболел остро. Начало с повышения температуры тела до 38,60С, насморка. При поступлении: температура 39,50С, вялый, кожные покровы бледные, периоральный цианоз. Лицо одутловатое. Задняя стенка глотки разрыхлена, зернистая. Конъюнктивы глаз гиперемированы. В легких жесткое дыхание, обилие мелко - и среднепузырчатых влажных хрипов. Кашель частый, влажный. ЧДД 58 в минуту. Печень выступает из-под края реберной дуги на 3 см. Общий анализ крови: НВ 120 г\л, Эритроциты 3,5 * 10 12 лейкоциты-12,8x109/л, Э-2%, П-5%, С- 5%, Л-32%, М-6%, СОЭ-18 мм/ч. Предварительный диагноз. * Корь * Риновирусная инфекция *+Аденовирусная инфекция * Респираторно-синцитиальная инфекция * Грипп *! Больная Ж., 67 лет, обратилась в СВА с жалобами на недомогание, напряжение и подергивание мышц вокруг раны . Заболела через 12 дней после получения глубокой колотой раны правой стопы во время работы на огороде. Через 2 дня отметила затруднение жевания и открывания рта, болезненность при глотании. Затем появилось напряжение мышц лица и чувство стеснения в груди. Предпологаемый диагноз: * бешенство *+столбняк * клещевой энцефалит * раневой ботулизм * менингит *! К врачу поликлиники обратился больной с жалобами на слабость, двоение в глазах, однократную рвоту, «туман», «сетку» перед глазами. Болен в течение суток. Накануне употреблял овощные консервы домашнего приготовления с грибами.Состояние удовлетворительное. Сознание ясное. Температура тела 36,8°C. Голос громкий. Умеренный птоз с двух сторон, мидриаз, анизокория. В легких везикулярное дыхание. Тоны сердца громкие, пульс 76 ударов в мин. АД 110/60 мм.рт.ст. Язык влажный, глотание свободное. Живот мягкий, стул в норме. Какая терапия является основной у данного больного и почему*! * Этиотропная, потому что в патогенезе основным фактором является бактеремия. *+Серотерапия (введение специфической сыворотки*, потому что в патогенезе основным фактором является экзотоксин. * Дезинтоксикационная, потому что в патогенезе основным фактором является эндотоксин. * Противовоспалительная, потому что в патогенезе основное значение имеет серозное воспаление. * Десенсебилизирующая, потому что развивается ГНТ. *! Ребенок 12 месяцев, жалобы на жидкий стул, повторную рвоту, отказ от еды. При осмотре: сонливый, кожная складка расправляется медленно, глаза запавшие, не может пить. Классифицируйте состояние и определите лечение. * Диарея. Умеренное обезвоживания. План Б в течение 4-х часов * Диарея. Умеренное обезвоживания. План Б в течение 6-ти часов *+Диарея. Тяжелое обезвоживание. План Вв течение 3-х часов * Диарея. Тяжелое обезвоживание. План Вв течение 6-ти часов * Диарея. Умеренное обезвоживания. План А. Регидрон после жидкого стула *! Какой анализ необходимо провести при любой форме менингококковой инфекции * Бак посев крови * Бак посев ликвора * Бак посев мочи * Бак посев с экзантемы *+Бак посев с носоглотки *! Больной П., 24 лет, на 4-й день болезни жалуется на боль, покраснение и отечность в области нижней трети правой голени, озноб, повышение температуры тела до 39,5°C, тошноту и рвоту. Заболел остро, 3 дня назад. Эпиданамнез: работает чабаном, на подошвах ног имеются трещины. Состояние средней тяжести. Температура тела 38,9°C. В нижней трети правой голени участок яркой гиперемии с четкими неровными краями, напоминающими языки пламени, выражена отечность, при пальпации определяется болезненность преимущественно по краям, имеются два пузыря с геморрагическим содержимым, регионарный лимфаденит. Укажите диагноз * Сибирская язва, кожная форма * Чума, кожная форма * Туляремия, язвенно-бубонная форма *+Рожа, эритематозно-буллезная форма * Рожа, эритематозно-геморрагическая форма *! Больной Т., 24 лет, поступил на 2-й день болезни в тяжелом состояний. Заболел остро, с ознобом повысилась температура тела до 39,5°C, появилась головная боль, 3 раза была рвота. Час назад потерял сознание, появились судороги. Состояние тяжелое. Сознание отсутствует, сопор. Число дыханий 36 в мин. АД 180/90 мм.рт.ст. Пульс 140 ударов в минуту. Резко положительный симптом Кернига, ригидность мышц затылка на 4 поперечных пальца. Диурез – 700 мл за сутки. Укажите осложнение, которое развилось у данного больного * Инфекционно – токсический шок III степени *+Отек мозга * Острая надпочечниковая недостаточность * Острая почечная недостаточность * Отек легкого *! Больной Б., поступил на 9-й день болезни с жалобами на повышенную температуру тела до 38,7 0С, головную боль, припухлость в правой подмышечной области, язвочку на предплечье правой руки. Заболел остро с озноба и повышения температуры тела до 38, 90 С. За неделю до заболевания был на охоте, снимал шкурку с зайца. Состояние средней тяжести. Лицо гиперемировано, пастозно. Инъекция сосудов склер. В нижней трети предплечья правой руки неглубокая, кратерообразная, малоболезненная язва с приподнятыми плотными краями с серозно-гнойным отделяемым. В подмышечной области пальпируется увеличенный до размера грецкого ореха, малоболезненный с четкими контурами, подвижный лимфоузел. Диагноз: * Сибирская язва, кожная форма * Чума, кожно-бубонная форма * Лейшманиоз, кожный, антропонозный вариант * Лейшманиоз, кожный, зоонозный вариант *+Туляремия, язвенно-бубонная форма *! Больная А., 43 лет обратилась с жалобами на субфебрильную температуру, боли и припухлость коленных и правого голеностопного суставов, общее недомогание, боли в пояснице. В анамнезе – год назад перенесла острый бруцеллез. Состояние средней тяжести. Т 37,6°C. Кожа повышенной влажности. Пальпируются с горошину шейные и подмышечные лимфоузлы. Коленные суставы и правый голеностопный увеличены в объеме, движения в них ограничены из – за болей. Пальпируется печень и селезенка. Проба Бюрне 3х4 см, реакция Райта 1:50. Поставьте клинический диагноз * Подострый бруцеллез, полиартрит * Хронический бруцеллез, субкомпенсация, полиартрит *+Хронический бруцеллез, декомпенсация, ‘полиартрит * Хронический бруцеллез, компенсация, полиартрит * Резидуальный бруцеллез, артрозо – артрит коленных суставов *! Больной П., 20 лет, поступил на 3-й день болезни с жалобами на выраженную слабость, частый (до 16 раз в сутки*, обильный стул, многократную рвоту без предшествующей тошноты, жажду. 3 дня назад вернулся из туристической поездки в Индонезии. Состояние тяжелое. Сознание сохранено. Т 35,8°C. Черты лица заострены, глаза запавшие, темные круги под глазами. Слизистые сухие, цианотичны. Кожные покровы синюшны, холодные, покрыты липким потом, складка на животе не расправляется. Выражен симптом «руки прачки». Наблюдались судороги мышц конечностей. Число дыханий 38 в минуту. Тоны сердца глухие. Пульс 116 в мин., нитевидный. АД 50/0 мм.рт.ст. Язык сухой, слизистые губ с цианозом. Живот втянут, при пальпации урчание. Укажите растворы, введению которых нужно отдать предпочтение у данного больного, и почему*! * Гемодез, реополиглюкин, хлосоль, потому, что выраженная интоксикация * Полиглюкин, ацесоль, потому, что выраженная гипотония *+Хлосоль, ацесоль, квартасоль, потому, что выраженная дегидратация * Глюкоза 5%, поляризирующую смесь, потому, что сердечно-сосудистая недостаточность * Гемодез, полиглюкин, потому, что выражена интоксикация и гипотония *! В патогенезе дизентерии важную роль играют: *+Колонизация возбудителя в слизистой оболочке толстой кишки * Поражение лимфатического аппарата тонкой кишки * Поражение сердечно-сосудистой и нервной систем, обусловленное действием токсинов * Нарушение процессов переваривания и всасывания пищи * Развитие дисбактериоза *! Женщина, 16 лет, учащаяся лицея, где были случаи ОРЗ, поступила в клинику на 6 день болезни. Заболевание началось на фоне нормальной температуры и проявления насморка и кашля. На 5 день болезни внезапно появилась вялость, адинамия, резкая головная боль частая рвота, не связанная с приемом пищи. При поступлении общее состояние крайне тяжелое, сознание затуманено, на инъекции реагирует слабо. Зрачки расширены, на свет реагирует. Резко выражено ригидность мышц затылка, положительный симптом Кернинга. Отмечается общая гиперестезия. В легких везикулярное дыхание. Тоны сердца глухие, пульс 130 ударов в мин. АД – 100/50 мм.рт.ст. О каком диагнозе следует думать*! * Грипп,осложненный менингитом * Менингококковая инфекция, менингит * Аденовирусная инфекция *+Парагриппозный менингит * Вторичный гнойный менингит *! В приемный покой инфекционного стационара доставлен мужчина, 30 лет, водитель – дальнобойщик с высокой температурой до 39,2 ºС. При осмотре: лицо гиперемировано, сосуды склер инъецированы, на конъюктиве – багрово – фиолетовые пятнышки, на слизистой ротоглотки – энантемы. Наиболее вероятный диагноз: * Малярия * Бруцеллез * Клещевой сыпной тиф * Возвратный сыпной тиф *+Эпидемический сыпной тиф *! Женщина, 30 лет поступила с жалобами на субфебрильную температуру, слабость, першение в горле. Объективно: кожные покровы чистые, из носовых ходов скудное серозно-гнойное отделяемое, слизистая оболочка задней стенки глотки гиперемирована с гипертрофированными фолликулами. Какие обследования необходимо провести для уточнения диагноза*! * Люмбальная пункция * Ларингоскопия *+Бактериологическое исследование носоглоточной слизи * Бактериологическое исследование крови * Рентгенография придаточных носовых пазух *! Женщина, 29 лет, находится в инфекционной больнице с диагнозом: Острый вирусный гепатит В, средней тяжести (HbsAg*+,HBeAg*+,aHBcor IgM*+* . Из эпид.анамнеза: 2 меяца назад были тяжелые роды, перелита кровь. При обследовании крови на ВИЧ – инфекцию результат ИФА дважды сомнительный. Какой из перечисленных анализов необходимо назначить для верификации диагноза ВИЧ – инфекции*! * Реакция связывания комплемента * Иммунофлюоресцентный метод * Иммуноферментный анализ *+Иммуный блоттинг * Иммунограмма *! Мужчина, 50 лет, разделывал тушу коровы. Через 3 дня на кисти появилась папула, которая превратилась в пузырек. Позже на его месте образовалась язвочка с черным дном. Температура 38ºС, отек всей правой руки. На нижней трети безболезненная язвочка с черным дном, обильным отделяемым, вокруг валик с дочерними везикулами. Увеличены, плотной консистенции подмышечные лимфатические узлы. Выберите материал для верификации диагноза: * Кал * Моча * Кровь *+Содержимое везикул * Мазок – отпечаток с язвы *! Наиболее типичный характер стула при пищевой токсикоинфекций: * Жидкий, со слизью в виде «малинового желе» * Оформленный стул * Скудный, безкаловый стул * Жидкий, зловонный стул *+Жидкий, водянистый стул *! Мужчина 40 лет, поступил в клинику с жалобами на слабость, головную боль, боли в животе, частый стул до 10 раз. Болен 20 дней все дни понос до 5 раз, боли в животе, температура субфебрильная. При поступлении состояние относительно удовлетворительное, определяется безболезненность в правой подвздошной области, слепая кишка уплотнена. Стул жидкий, с примесью стекловидной слизи перемешанной в кровью. Поставьте предварительный диагноз*! * Остая дизентеря * Сальмонеллез * Холера *+Амебная дизентерия * Иерсиниоз *! Женщина, 20 лет, обратилась к врачу в первый день болезни. Заболела остро, повысилась температура с ознобом до 39,5 ºС, появилась головная боль в лобной области, в области глазниц, заложенность носа, боль и першение в горле, сухой кашель, мышечный боли, светобоязнь. Эпиданамнез: 3 дня назад болел ребенок. При осмотре: состояние средней тяжести, лицо гиперемировано,инъекция сосудов склер, кожные покровы влажные. Зев ярко гиперемирован. Нос золожен, дышит через рот. Дыхание везикулярное с жестковатым оттенком.Тоны сердца приглушены,пульс 108 в мин. АД 100/60 мм.рт.ст. Живот обычной формы, мягкий, безболезненный. Печень и селезенка не пальпируются. Ваш диагноз*! *+Грипп * Эпидемический сыпной тиф * Аденовирусная инфекция * Брюшной тиф * Респираторно- синцитиальная инфекция *! Женщина, 43 лет, участвовала в разделке вынужденно забитой овцы. Через 2 дня на предплечье появилась зудящееся пятно, которое превратилось в пузырек. При расчесывании пузырек вскрылся, на его месте образовалась язвочка с черным дном. Температура 38ºС. Отек всей правой руки. На нижней трети безболезненная язвочка с черным дном, обильным отделяемым,вокруг валик с дочерними пузырьками. Увеличены, плотной консистенции подмышечные лимфатические узлы. Выберите препарат для специфической терапии: *+Противосибириязвенный иммуноглобулин * Антистрептококковый иммуноглобулин * Противолистериозную сыворотку * Противотуляремийную вакцину * Противочумный пентаглобин *! Женщина 40 лет, приехала в сентябре из шоп-тура в Пакистан, где пробыла неделю. Заболела на второй день после приезда, с многократной рвоты и частого жидкого стула. Температура 36,6 ºС. Появилась слабость,судорожные подергивания конечностей, осиплость голоса. При осмотре состояние тяжелое. Кожные покровы бледные, сухие, акроцианоз, черты лица заострены. Тоны сердца приглушены, пульс частый, слабого наполнения, АД 90/60мм.рт.ст. Живот втянут. Мочится мало. Ваши первоочередные лечебные мероприятия*! * Этиотропная терапия антибиотиками *+Регидратация солевыми растворами * Введение гормонов * Введение ингибиторов протеаз * Спазмолитики *! Женщина,39 лет, заболела остро, после возращения с пикника. Температура 39,2ºС, озноб, головная боль, слабость, головокружение. Однократно была рвота. Затем появились сваткообразные боли в животе, жидкий стул, вначале каловый, обильный, со второго дня болезни стул стал скудным бескаловым, с примесью слизи и крови,до 20 раз в сутки. Отмечены тенезмы,ложные позывы. Какой препарат наиболее эффективен данного заболевания*! * Доксициклин * Линекс * Неомицин *+Ципрофлоксацин * Цефтриаксон *! Когда врач отправляет экстренное извещение в СЭС*! * После консультации инфекциониста * После бактериологического подтверждения заболевания * После госпитализации больного * После проведения дезинфекции в очаге *+При подозрении на инфекционное заболевание *! Для какого заболевания характерен лимфаденит крупный, резко болезненный с местной гиперемией и гипертермией и периаденитом*! 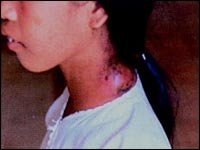 *+Чума * Бруцеллез * Туляремия * ВИЧ-инфекция * Инфекционный мононуклеоз *! Вызов участкового врача к мужчине 25 лет. Болен в течение 2-х дней: начало острое, головная боль, боли в глазных яблоках, повышение температуры тела до 39о C, сухой кашель, боли за грудиной, ломота в теле. Самостоятельно принимал терафлю, парацетамол без эффекта, обратился в поликлинику. При осмотре на 2-й день болезни отмечены в ротоглотке яркая гиперемия, гиперемия и одутловатость лица, инъекция сосудов склер, нос заложен. В легких дыхание жесткое хрипов нет. Сердечные тоны приглушены, тахикардия ЧСС 98уд/мин ,АД 100/60 мм.рт.ст. Поставьте диагноз. *+грипп * риновирусная инфекция * парагрипп * энтеровирусная инфекция * аденовирусная инфекция *! Вызов участкового врача к мужчине 25 лет. Болен в течение 2-х дней: начало острое, сильная головная боль, слабость, боли в глазных яблоках, повышение температуры тела до 39о C,заложенность носа, ломота в теле, однократное небольшое носовое кровотечение Самостоятельно принимал терафлю, парацетамол без эффекта, обратился в поликлинику. При осмотре на 2-й день болезни отмечены в ротоглотке яркая гиперемия, гиперемия и одутловатость лица, инъекция сосудов склер, нос заложен. В легких дыхание жесткое хрипов нет. Сердечные тоны приглушены, тахикардия чсс 98уд/мин ,АД 100/60 мм.рт.ст. Какой синдром является преобладающим в клинической картине*! * эксикоза * катаральный * геморрагический * артралгический *+интоксикационный *! Вызов к пациенту: жалобы на высокую температуру, боль при жевании и припухлость левой околоушной области. Болен 4 дня: t до 390С, сегодня утром появилась боль и отечность правого яичка. Об-но: t до 39,20С , левая околоушная слюнная железа увеличена, слегка болезненна, тестоватой консистенции. Симптом Мурсу слева положителен. Менингиальных знаков нет. Правое яичко увеличено, кожа мошонки гиперемирована, напряжена. Ваша тактика при установлении вероятного диагноза*! * вызвать уролога на дом * назначить обследование * назначить амбулаторное лечение *+направить больного в инфекционный стационар * направить больного в урологическое отделение *! Женщина, 32 лет, обратилась в поликлинику на 8 день болезни. С первых дней отмечала слабость, снижение аппетита, повышение температуры до 38-38,5°С., боли в горле, послабление стула. Часто употребляет салат из сырых овощей. На 2 день болезни заметила желтушность склер, изменение цвета мочи. Объективно: Состояние средней степени тяжести. Лихорадит до 38,5°С.. Полилимфаденопатия. В ротоглотке – фарингит. На коже туловища, стоп и кистей мелкая пятнисто-папулезная сыпь. Печень *+ 1,5-2 см. Выберите наиболее информативный план обследования: * кровь на стерильность * биопроба * ИФА на маркеры ВГ *+бак. анализы на зоонозы * ИФА на герпесвирусы *! Отметьте основную группу данных, обязательных для установления вероятного случая инфекционного заболевания: * Эпизоотологические данные *+Эпидемиологические данные * Клинико-лабораторные тесты * Клинические проявления болезни * Лабораторно-этиологические исследования *! Женщина, 22 лет, 1 месяц назад выписалась из инфекционного стационара с диагнозом: Острый вирусный гепатит В, средней тяжести (HbsAg*+,HBeAg*+,aHBcor IgM*+ . Из эпид.анамнеза: 2 меяца назад были тяжелые роды, перелита кровь. При обследовании крови на ВИЧ – инфекцию результат ИФА дважды сомнительный. Какой из перечисленных шагов для постановки диагноза наиболее основан *! * Реакция связывания комплемента * Иммунофлюоресцентный метод * Иммуноферментный анализ *+Иммуный блоттинг * Иммунограмма *! Вызов участкового врача к мужчине 25 лет. Болен в течении 2х дней: начало острое, сильная головная боль, боли в глазных яблоках, повышение температуры тела до 39С, носовое кровотечение, заложенность носа, ломота в теле. Самостоятельно принимал терафлю, парацетомол без эффекта, обратился в поликлинику. При осмотре на 2-ой день болезни отмечена в ротоглотке яркая гиперемия, гиперемия и одутловатость лица, инъекция сосудов склер, нос заложен. В легких дыхание жесткое, хрипов нет. Сердечные тоны приглушены, тахикардия ЧСС 98 ударов в минуту, АД 100/60 мм.рт.ст. Какой синдром является преобладающим в клинической картине*! * эксикоза * геморрагический * артралгический *+интоксикационный * катаральный *! Мужчина 42 лет, чабан обратился к врачу поликлиники по поводу боли и тяжести в правом подреберье, утомляемости в течении нескольких месяцев, похудел. Бледен, кожа с желтушным оттенком, сыпи нет. В легких- везикулярное дыхание, тоны сердца приглушены. Живот мягкий, безболезненный, печень увеличена за счет правой доли, консистенция плотная. Какой наиболее вероятный диагноз по клинико-эпидемиологическим данным*! * гепатома * абсцесс печени * амебиаз печени *+эхинококкоз * альвиококкоз печени *! Женщина, 29 лет, находится в инфекционной больнице с диагнозом: Острый вирусный гепатит В, средней тяжести (HbsAg*+,HBeAg*+,aHBcor IgM*+ . Из эпид.анамнеза: 2 меяца назад были тяжелые роды, перелита кровь. При обследовании крови на ВИЧ – инфекцию результат ИФА дважды сомнительный. Какой из перечисленных анализов необходимо назначить для верификации диагноза ВИЧ – инфекции*! * Реакция связывания комплемента * Иммунофлюоресцентный метод * Иммуноферментный анализ *+Иммуный блоттинг * Иммунограмма *! У больного 23 лет через 1,5-2,0 ч после обеда в кафе появились тошнота, рвота, боли в животе, диарея. Во время обеда ел жаренную курицу, пирожное, шоколад, пил кофе. Какой микроорганизм вероятнее всего вызвал это состояние у больного*! * Eschechiacoli * Proteus mirabilis *+Salmonella typhimurium * Staphilococcus aureus * Streptococcus faecalis *! На вызове у ребенка 3,5 лет на туловище выявлена обильная, мелкоточечная, местами сливная сыпь, фон кожи не изменен; субфебрильная температура. Пальпируются увеличенные затылочные лимфатические узлы. Предварительный диагноз: * Аллергическая сыпь *+Краснуха * Корь * Скарлатина * Ветряная оспа *! У ребенка 10-ти лет боли в горле при глотании, температура 39,2С, головные боли, гнойный налет на миндалинах.При данном заболевании стартовая терапия включает: *+Антибиотик * Парацетамол * Обработка р-ром Люголя * Ингалипт * Полоскание р-ром фурацилина *! Отметьте основную роль стандартного определения случая инфекционного заболевания: * Для установления полного клинического диагноза *+Для учета и регистрации инфекционных заболеваний * Для научных эпидемиологических исследований * Для расследования вспышек * Для сравнения заболеваемости инфекционными болезнями *! Мужчина 40 лет, поступил в клинику с жалобами на слабость, головную боль, боли в животе, частый стул до 10 раз. Болен 20 дней все дни понос до 5 раз, боли в животе, температура субфебрильная. При поступлении состояние относительно удовлетворительное, определяется безболезненность в правой подвздошной области, слепая кишка уплотнена. Стул жидкий, с примесью стекловидной слизи перемешанной в кровью. Поставьте предварительный диагноз*! *+Амебиаз * Сальмонеллез * Холера * Дизентерия * Иерсиниоз *! Обследованию на ВИЧ–инфекцию подлежат больные, имеющие клинические проявления в виде: * Пахового лимфаденита и субфебрилитета в течение 2-х недель *+Микрополиаденита, субфебрилитета, диареи в течение месяца, потери массы тела. * Микрополиаденита, субфебрилитета, орхоэпидимита * Микрополиаденита, субфебрилитета, полиартрита в течение одной недели * Микрополиаденита, субфебрилитета, увеличения печени, селезенки, полиартралгии *! Женщина 40 лет, приехала в сентябре из шоп-тура в Пакистан, где пробыла неделю. Заболела на второй день после приезда, с многократной рвоты и частого жидкого стула. Температура 36,6 ºС. Появилась слабость,судорожные подергивания конечностей, осиплость голоса. При осмотре состояние тяжелое. Кожные покровы бледные, сухие, акроцианоз, черты лица заострены. Тоны сердца приглушены, пульс частый, слабого наполнения, АД 90/60мм.рт.ст. Живот втянут. Мочится мало. Ваши первоочередные лечебные мероприятия*! * Этиотропная терапия антибиотиками *+Регидратация солевыми растворами * Введение гормонов * Введение ингибиторов протеаз * Спазмолитики *! Девушка, 17 лет, доставлена в близлежащую ЦРБ в тяжелом состоянии. Анамнез собран со слов матери. Болеет в течении 6 дней. Участковым врачом был выставлен диагноз: Корь. Тяжелое течение. При осмотре: уровень сознания-сопор, зрачки с обеих сторон средней величины, на свет реагируют. Отмечаются клонико-тонические судороги, пенистые выделения изо рта. Симптом Кернига положительный с обеих сторон. По всему телу обильная, сливная пятнисто-папулезная сыпь. Акроцианоз. Дыхание шумное, ЧД-28 в мин. Тоны сердца приглушены. Пульс ритмичный, слабого наполнения, 110 ударов в минуту. АД-110/70 мм РТ.ст. Какое осложнение вероятнее всего развилось у больного*!б * Острый менингит, отек мозга * Эпилепсия, эпилептический статус * Гнойный менингоэнцефалит * Энцефалит *+Острый менингоэнцефалит *! Мужчина 50 лет обратился к врачу поликлиники. В течение 3-х дней отмечает озноб, головную боль; отек, боль и покраснение левой голени и стопы. В 40-летнем возрасте перенес Рожу лица. Объективно: температура 39,6°С, пульс 130 уд. в мин., АД 110/70 мм рт.ст. В области левой голени и стопы яркая гиперемия, обширные геморрагии, края покраснения с неровным очертанием, границы четкие с периферическим валиком, на наружной и задней поверхности несколько больших слившихся пузырей с темным содержимым. Какой из нижеперечисленных диагнозов является наиболее вероятным*! * Первичная рожа, эритематозно-буллезная форма * Повторная рожа, эритематозно-буллезная форма * Первичная рожа, буллезно-геморрагическая форма *+Повторная рожа, буллезно-геморрагическая форма * Рецидивирующая рожа, эритематозно-буллезная форма *! Вызов участкового врача к мужчине 25 лет . болен в течении 2-х дней: начало острое, сильная головная боль, боли в глазных яблоках, повышение температуры тела до 39С, носовое кровотечение, заложенность носа, ломота в теле. Самостоятельно принимал терафлю, парацетамол без эффекта, обратился в поликлинику. При осмотре на 2-й день болезни отмечены в ротоглотке яркая гиперемия, гиперемия и одутловатость лица, инъекция сосудов склер, нос заложен. В легких дыхание жесткое хрипов нет. Сердечные тоны приглушены, тахикардия чсс 98 уд/мин. АД 100/60 мм.рт.ст. Какой синдром является преобладающим в клинической картине*! *+Интоксикационный * Артралгический * Катаральный * Эксикоза * Геморрагический *! Вызов к пациенту: жалобы на высокую температуру, боль при жевании и припухлость левой околоушной области. Болен 4 дня t до 39,2С, левая околоушная слюнная железа увеличена, слегка болезненна, тестоватой консистенции. Симптом Мурсу слева положителен. Менингеальных знаков нет. Правое яичко увеличено, кожа мошонки гиперемирована, напряжена. Ваша тактика при установлении вероятного диагноза*! * вызвать уролога на дом * назначить амбулаторное лечение *+направить больного в инфекционный стационар * направить больного в урологическое отделение * назначить обследование *! Вызов к пациенту: жалобы на высокую температуры, боль при жевании и припухлость левой околоушной области. Болен 4 дня: t до 39 градусов, сегодня утром появилась боль и отечность правого яичка. Об-но: t до 39,2градусов, левая околоушная слюнная железа увеличена, слегка болезненна, тестоватой консистенции. Симптом Мурсу слева положителен. Менингиальных знаков нет. Правое яичко увеличено, кожа мошонки гиперемирована, напряжена. Ваша тактика при установлении вероятного диагноза*! * назначить амбулаторное лечение * направить больного в урологическое отделение * вызвать уролога на дом *+направить больного в инфекционный стационар * назначить обследование *! Мужчина, 24 лет обратился к врачу в 1-ый день болезни с жалобами на насморк, головную боль, боль в горле, сухой кашель, жжение в глазах. Об-но: температура 38,5 градусов. Слизистая ротоглотки ярко гиперемированы, зернистость задней стенки глотки. Иньекция сосудов склер. Дыхание через нос затруднено. Из носа серозно-слизистые выделения. Кашель сухой. В легких жесткое дыхание, хрипов нет. Сердечные тоны ясные, ЧСС 92уд/мин, АД 100/60мм.рт.ст.. Живот мягкий, безболезненный. Назначено цефазолин 1,0*3р в/м, глюкоза 5%-500,0 в/в, супрастин 1,0 в/м, ремантадин по схеме, полоскание горла фурациллином. Найдите ошибку в назначениях: * ремантадин по схеме * полоскание горла фурациллина *+десенсибилизация * дезинтоксикация * антибиотики *! У больного 23 лет через 1,5-2,0 ч после обеда в кафе появились тошнота, рвота, боли в животе, диарея. Во время обеда ел жаренную курицу, пирожное, шоколад, пил кофе. Какой микроорганизм ВЕРОЯТНЕЕ всего вызвал это состояние*! * Eschechia coli *+Salmonella typhimurium * Staphilococcus aureus * Streptococcus faecalis * Proteus mirabilis *! Девушка,17 лет доставлена в близлежащую ЦРБ в тяжелом состоянии. Анамнез собран со слов матери. Болеет в течение 6 дней. Участковым врачом был выставлен диагноз: Корь, тяжелое течение. При осмотре: уровень сознания-сопор, зрачки с собеих сторон средней величины, на свет реагирует, отмечается клонико-тонические судороги пенистые выделения изо рта. Симптом Кернига-положительный с обеих сторон. По всему телу обильная, сливная пятнисто-папулезная сыпь. Акроцианоз. Дыхание шумное, ЧД 28 в минуту. Тоны сердца приглушены. Пульс ритмичный, слабого наполнения,110 уд/мин,АД 110/70 мм рт ст. Какое осложнение вероятнее всего развилось у больной*! * Энцефалит * Эпилепсия,эпилептический статус *+Острый менингоэнцефалит * Гнойный менингоэнцефалит * Острый менингит, отек мозга *! Женщина, 32 лет, обратилась в поликлинику на 8 день болезни.С первых дней отмечала слабость, снижение аппетита, повышение температуры до 38-38,5 С, боли в горле, послабление стула. Часто употребляет салат из сырых овощей. На второй день болезни заметила желтушность склер, изменение цвета мочи. Объективно: состояние средней степени тяжести. Лихорадка до 38,5 С. Полилимфаденопатия. В ротоглотке- фарингит. На коже туловища, стоп и кистей мелкая пятнисто-папулезная сыпь. Печень *+1,5-2 см. Выберете наиболее информативный план обследования*! * Кровь на стерильность |
