ОПХ ПрАК. Общие вопросы 1 Наложить кровоостанавливающий зажим на сосуды подкожной клетчатки. Перевязать сосуд
 Скачать 1.77 Mb. Скачать 1.77 Mb.
|
|
Мышечная лакуна расположена латерально от этой дуги, ограничена спереди и сверху паховой связкой, сзади - подвздошной костью, с медиальной стороны - подвздошно-гребенчатой дугой. Через мышечную лакуну из полости большого таза в переднюю область бедра выходит подвздошно-поясничная мышца вместе с бедренным нервом. Сосудистая лакуна располагается медиально от подвздошно-гребенчатой дуги; спереди и сверху ее ограничивает паховая связка, сзади и снизу - гребенчатая связка, с латеральной стороны - подвздошно-гребенчатая дуга, а с медиальной - лакунарная связка. Через сосудистую лакуну проходят бедренные артерия и вена, лимфатические сосуды. Бедренные грыжи – грыжи, выходящие через бедренный канал, локализующийся ниже паховой связки. В зависимости от локализации грыжевых ворот различают: а) грыжи, проходящие через мышечную лакуну б) грыжи, проходящие через сосудистую лакуну 1. позадисосудистая – позади бедренных сосудов 2. впередисосудистая – впереди бедренных сосудов 3. типичная бедренная грыжа – через бедренный канал в) грыжи, проходящие через щель в лакунарной связке По стадиям развития различают: а) начальная стадия – грыжа не выходит за пределы внутреннего отверстия бедренного канала б) интерстициальная стадия - грыжа не выходит за пределы наружного отверстия бедренного канала в) полная грыжа – грыжа проходит через бедренный канал и наружное отверстие в подкожную клетчатку передней области бедра Две группы способов операции при бедренных грыжах: 1. паховый – подходят к бедренному каналу через паховый канал 2. бедренный– подходят к бедренному каналу со сторону hiatus saphenus Техника способа Локвуда-Бассини (бедренного): 1. Подшивание lig. inguinale к надкостнице ossis pubis (способ Локвуда) 2. Подшивание margo falciformis hiati sapheni к гребешковой фасции (модификация Бассини). 1. Косой кожный разрез, проходящий через центр грыжевого выпячивания параллельно паховой связке или вертикальный разрез на 2 см выше паховой связке и на 7-8 см вниз по проекционной линии бедренных сосудов. 2. Рассекаем кожу, подкожную клетчатку, поверхностную фасцию, обнажая паховую связку. 3. Находим ниже паховой связке, максимально выделяем, обрабатываем и удаляем грыжевой мешок. При этом следует помнить о бедренной вене, расположенной латеральнее грыжевого мешка. 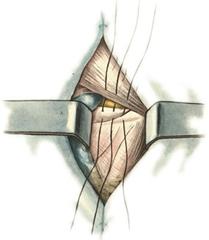 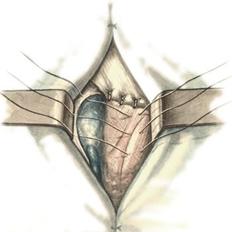 4. Прежде, чем приступить к пластике грыжевых ворот, желательно тщательно освободить тупфером связки, ограничивающие annulus femoralis (паховую, гребенчатую, лакунарную) и обнаружить бедренную вену. 4. Прежде, чем приступить к пластике грыжевых ворот, желательно тщательно освободить тупфером связки, ограничивающие annulus femoralis (паховую, гребенчатую, лакунарную) и обнаружить бедренную вену.5. Внутреннее отверстие бедренного канала ушивают нерассасывающимся шовным материалом (капрон, лавсан), сшивая нижний край паховой связки и надкостницу лобковой кости. Первым накладывают латеральный шов, защищая бедренную вену крючком Фарабефа. Полулунный край овальной ямки дополнительно подшивают к гребешковой фасции. 6. Рану послойно ушивают. Недостатки: трудность высокой перевязки грыжевого мешка и ушивания бедренного кольца; расширение пахового промежутка и возможность возникновения паховой грыжи. Техника способа Руджи-Парлавеччо (паховый): 1. Разрез параллельно и выше паховой связки. 2. Рассекают кожу, подкожную клетчатку, поверхностную фасцию. 3. Вскрывают переднюю стенку пахового канала. Содержимое выделяют и отводят кверху. 4. Свободные края внутренней косой и поперечной мышц крючком Фарабефа отводят вверх и рассекают на всем протяжении поперечную фасцию. 5. Находят и выделяют шейку грыжевого мешка, берут ее на провизорную держалку. Грыжевое содержимое вправляют в брюшную полость. 6. Обрабатывают грыжевой мешок, прошивают и перевязывают как можно выше, затем отсекают. 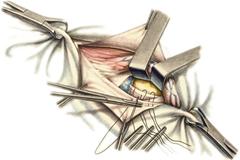 7. Тупфером освобождают паховую, лакунарную, гребенчатую связки и бедренную вену. Синтетическими нитями со стороны вены накладывают швы между паховой и гребенчатой связками и завязывают их. 8. Вторым рядом швов захватывают свободные края мышц (внутренней косой и поперечной) и подшивают их к паховой связке. 9. Содержимое пахового канала укладывают на вновь сформированное ложе, переднюю стенку ушивают в виде дубликатуры. 10. Накладывают швы на подкожную клетчатку и кожу. Н 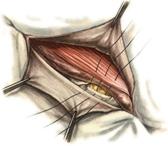 едостатки способа: нарушение целостности задней стенки пахового канала едостатки способа: нарушение целостности задней стенки пахового каналаМодификация Райха: один ряд швов, прошивая вначале мышцы, затем гребенчатую и затем паховую связки. В случае необходимости рассечения лакунарной связке (при ущемленной бедренной грыже) следует помнить о возможной «короне смерти»: в 30% случаев запирательная артерия отходит от нижней надчревной артерии и проходит позади лакунарной связки, в результате этого образуется полукольцо сосудов (сверху – нижняя надчревная артерия, изнутри – запирательная артерия, снаружи – бедренная вена). 10)Подобрать инструменты и провести пункцию коленного сустава. При пункции коленного сустава иглу вводят перпендикулярно поверхности кожи и ведут за надколенник в горизонтальной плоскости. Обычно глубина вкола иглы не более 1,5—2,5 см. Это наиболее простой, безопасный и эффективный способ пункции коленного сустава. При невозможности пунктировать коленный сустав в верхнелатеральной точке пункцию можно осуществлять в нижнелатеральной (на 1,5—2,0 см кнаружи и книзу от верхушки надколенника), иглу при этом ведут за надколенник (глубина вкола иглы 1,5—2,5 см). При пункции коленного сустава в нижнемедиальной (на 1,5—2,0 см кнаружи и книзу от верхушки надколенника) и верхнемедиальной точках (на 1,5—2,0 см кнаружи и кверху от основания надколенника) иглу ведут за надколенник к его центру (глубина вкола иглы 1,5— 2,5 см). 11)Подобрать набор инструментов для ампутации бедра. Методика проведения различных видов ампутаций. Обработка сосудов и нервов культи после ампутации. . Ампутация бедра. а  ) Конусная круговая трехмоментная ампутация бедра по Пирогову – ампутация бедра в средней и нижней трети. ) Конусная круговая трехмоментная ампутация бедра по Пирогову – ампутация бедра в средней и нижней трети.  1. Циркулярный или элиптический разрез кожи на 1/3 длины окружности бедра ниже уровня предполагаемого сечения кости с учетом сократимости кожи (3 см на задне-наружной стороне и 5 см на передне-внутренней). 2. По краю сократившейся кожи сразу до кости рассекают мышцы. Чтобы избежать двукратной перерезки седалищного нерва рекомендуют первое иссечение мышц сзади не доводить до кости. 3. Оттягивают кожу и мышцы и производим вторичное иссечение мышц до кости. 4. Ретрактором оттягивают мягкие ткани, на 0,2 см выше уровня сечения кости разрезают надкостницу и распатором сдвигают ее дистально. Перепиливают кость, удерживая конечность горизонтально, чтобы избежать перелома. 5. Перевязывают бедренную артерию и вену и другие видимые сосуды. Пересекают нервы. 6. Накладывают послойные швы на фасцию и кожу, вводят дренажи. б) Двухлоскутная ампутация бедра в нижней трети фасцио-пластическим способом (на границе между средней и нижней третью): 1   . Выкраивают два кожно-фасциальных лоскута: длинный передний и короткий задний. Для этого производят разрез кожи, подкожной клетчатки и поверхностной фасции с таким расчетом, чтобы длина переднего и заднего лоскута составляла по 1/3 длины окружности бедра на уровне окружности кости. На сократимость кожи к первому лоскуту прибавляют 3 см, ко второму – 5 см. Граница между лоскутами на передней поверхности должна проходить несколько кнаружи от проекции бедренных сосудов, а на задней – диаметрально противоположно ей. . Выкраивают два кожно-фасциальных лоскута: длинный передний и короткий задний. Для этого производят разрез кожи, подкожной клетчатки и поверхностной фасции с таким расчетом, чтобы длина переднего и заднего лоскута составляла по 1/3 длины окружности бедра на уровне окружности кости. На сократимость кожи к первому лоскуту прибавляют 3 см, ко второму – 5 см. Граница между лоскутами на передней поверхности должна проходить несколько кнаружи от проекции бедренных сосудов, а на задней – диаметрально противоположно ей.2. Ампутационным ножом рассекают мягкие ткани изнутри кнаружи. 3. Мышцы рассекают круговым разрезом и сильно оттягивают кверху. 4. По краю оттянутых мышц рассекают скальпелем надкостницу и распатором сдвигают ее книзу. Кость перепиливают. 5. Перевязывают бедренные артерии и вены, нервы пересекают бритвой. 6. Накладывают послойные швы на фасцию и кожу, вводят дренажи. в 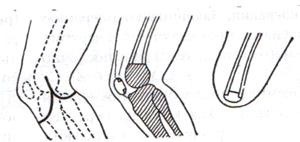 ) Костно-пластическая ампутация бедра по Гритти-Шимановскому-Альбрехту. ) Костно-пластическая ампутация бедра по Гритти-Шимановскому-Альбрехту.1. На передней поверхности коленного сустава выкраивают дугообразный лоскут, начиная на 2 см проксимальнее латерального надмыщелка бедра. Разрез сначало вертикально вниз, несколько ниже бугристости большеберцовой кости поворачивают дугообразно на медиальную поверхность и заканчивают на 2 см выше медиального надмыщелка. Передний лоскут составляет 2/3 диаметра колена. 2. На уровне поперечной кожной складки подколенной области выкраивают задний лоскут. Задний лоскут составляет 1/3 диаметра колена. 3. Оттягивают мягкие ткани передней и задней поверхности бедра вверх на 8 см выше уровня суставной щели. После этого выше надмыщелков надсекают циркулярно надкостницу и перепиливают кость. Для предупреждения соскальзывания надколенника его перепиливают так, чтобы в его средине остался четырехугольный выступ (штиф), который можно было бы вставить в костно-мозговой канал опила бедренной кости и подшить к надкостнице бедра кетгутовыми швами. Техника обработки надкостницы и кости: а) субпериостальный способ – надкостницу пересекают циркулярно дистальнее уровня предполагаемого распила кости, с помощью распатора отслаивают в проксимальном направлении, кость перепиливают и покрывают поверхность опила избытком надкостницы (предупреждает образование остеофитов и заострение кости) б) апериостальный способ – надкостница пересекается проксимальнее предполагаемого уровня распила кости на 0,5 см и отслаивается в дистальном направлении (часто приводит к образованию остеофитов). в) транспериостальный способ – кость перепиливают в непосредственной близости к пересеченной надкостнице, отступая от ее края на 1-2 мм дистальнее. 10. Перепиливая кость, необходимо соблюдать определенные правила: а) вначале делается небольшой запил для предупреждения соскальзывания пилы при перепиливании гладкой плотной поверхности кости б) кромки распила тщательно обрабатываются рашпилем, долотом и напильником для того, чтобы конец кости стал гладким и ровным (предупреждение травмирования мягких тканей в послеоперационном периоде; облегчение возможности протезирования) 11. Крупные сосуды лигируются до снятия жгута (найденные сосуды захватывают кровоостанавливающим зажимом – отдельно артерия и вена, отделяют их от окружающих тканей и лигируют кетгутом для профилактики лигатурных свищей; на крупные магистральные артерии накладывают две лигатуры, одна из которых прошивная). Мелкие сосуды перевязывают после снятия жгута. 12. Пересечение нерва производят проксимальнее уровня ампутации не менее 5-6 см. Неусеченные по всем правилам нервные стволы могут производить к образованию невром, спаянных с рубцовой тканью культи, поэтому нерв осторожно выделяют из окружающих тканей и пересекают одним движением бритвы. 13. Методы формирования культи: а) кожно-фасциальный – опил укрывается лоскутом из кожи, подкожной клетчатки и фасции б) тендо-пластический – опил укрывается сухожилиями мышц в) костно-пластический – для укрытия опила кости используется часть другой кости (использование надколенника при ампутации нижней трети бедра) г) миопластический – сшивание мышц-антагонистов над костным опилом Грудь. 1)Подобрать инструменты для торакотомии и резекции ребра. Резекция ребра Операцию выполняют с целью удаления патологически измененных ребер, для торакопластики и получения костного трансплантата. Больной полулежит на здоровом боку с валиком под нижними ребрами. Разрез кожи ведут вдоль ребра, подлежащего резекции. Рассекают фасциально-мышечные слои до надкостницы. Последнюю вскрывают вдоль наружной поверхности ребра. По краям разреза надкостницы делают две поперечные насечки. Надкостницу постепенно отслаивают от кости прямым •и изогнутым распаторами. Затем равномерными движениями реберного распатора Дуайена вдоль ребра отделяют надкостницу от задней (плев ральной) поверхности ребра. Не извлекая распатора, проводят снизу браншу изогнутых реберных ножниц и пересекают ребро с одной, а затем с другой стороны. После удаления ребра надкостницу сшивают для вос становления ложа ребра. Накладывают швы на мышцы, фасцию и кожу Крикоконикотомия-вскрытие гортани путем рассечения дуги перстневидного хряща и щитоперстневидной связки. Выполняется экстренно, когда нет времени для проведения трахеостомии (острая дыхательная недостаточность, травма гортани, обтурация ее просвета инородным телом). Варианты вскрытия трахеи на различных уровнях: 1 – тиреотомия 2 – коникотомия 3 – крикотомия 4 – верхняя трахеотомия 5 – нижняя трахеотомия Техника крикоконикотомии: 1. Одномоментным вертикальным разрезом по срединной линии шеи ниже щитовидного хряща рассекаем кожу, дугу перстневидного хряща и щитоперстневидную связку. 2. В разрез вводим зажим и раздвигаем бранши, что обеспечивает поступление воздуха в дыхательные пути. 3. После исчезновения асфиксии крикоконикотомию заменяем трахеостомией. NB! Длительное нахождение канюли вблизи перстневидного хряща обычно осложняется хондроперихондритом с последующим стенозом гортани и травмой голосового аппарата. 2)Показать топографию органов переднего средостения. Передней стенкой переднего средостения является грудина, покрытая внутригрудной фасцией, задней — передняя стенка перикарда. По бокам оно ограничено сагиттальными отрогами внутригрудной фасции и передними переходными складками плевры. На этом участке переходные складки плевры лежат очень близко друг к другу, нередко соединяясь связкой. Переднее средостение, простирающееся сверху от горизонтальной плоскости на уровне бифуркации трахеи, а снизу до диафрагмы, называют также позадигрудинным (ретростернальным) клет-чаточным пространством. Содержимым пространства являются клетчатка, внутренние грудные сосуды и передние лимфатические узлы средостения. А.et v. thoracicae intemae до уровня II реберных хрящей располагаются между плеврой и внутригрудной фасцией, ниже прободают последнюю и лежат кпереди от нее, а ниже III ребра лежат по сторонам от грудины (до 2 см от краев) между внутренними межреберными мышцами и поперечной мышцей груди. На этом же уровне передние переходные складки плевры начинают расходиться в стороны (больше слева), образуя нижний межплевральный треугольник. На нижней (диафрагмальной) стенке переднего средостения можно увидеть два грудино-реберных треугольника [Morgagni] между pars stemalis и pars costalis диафрагмы, где прилежат друг к другу внутригрудная и внутрибрюшная фасции. От фиброзного перикарда к внутригрудной фасции в сагиттальном направлении проходят верхние и нижние грудино-перикардиальные связки, ligamenta sternopericardiaca. В клетчатке переднего средостения расположены предперикардиальные лимфатические узлы. Они связаны через межреберья с лимфатическими сосудами молочной железы, в результате чего довольно часто поражаются метастазами при раке молочной железы. 3)Показать топографию органов заднего средостения Нисходящая часть аорты, pars descendens aortae, является продолжением дуги аорты и делится на грудную, pars thoracica, и брюшную, pars abdominalis, части. Грудной отдел аорты переходит в брюшной на уровне XII грудного позвонка через hiatus aorticus диафрагмы вместе с грудным протоком. Грудная аорта располагается в заднем средостении, на уровне IV—XII грудных позвонков. От нее отходят задние межреберные артерии. Сначала аорта лежит на левой стороне тел позвонков, затем приближается к срединной линии. Спереди от грудной аорты располагаются корень левого легкого, левый блуждающий нерв и задняя стенка левого предсердия. На уровне IV—VI грудных позвонков справа от аорты находится пищевод. Ниже пищевод, постепенно пересекая аорту справа налево, целиком смещается кпереди от нее. Сзади и несколько слева от аорты проходят v. hemiazygos и левые межреберные вены. Сзади и справа от грудной аорты проходит v. azygos, позади располагается грудной проток. Левая наружная полуокружность нисходящей аорты покрыта средостенной плеврой. 4)Подобрать инструменты и произвести торакоцентез 5)Подобрать инструменты и произвести пункцию плевральной полости. Виды плевральной пункции: 1. диагностическая (зачастую переходит в лечебную) 2. лечебная Показания к плевральной пункции: 1. скопление жидкости в плевральной полости (гемоторакс, хилоторакс, экссудат при пневмонии, раке легкого) 2. скопление воздуха в плевральной полости – пневмоторакс (закрытый, открытый, клапанный) Методика пункции: 1. Необходимые инструменты: а. толстая игла б. резиновая или силиконовая трубка в. шприц (обычный или Жане) или вакуумный аспиратор г. кровоостанавливающий зажим. 2. Пункция проводится при поднятой и заведенной за голову руке на стороне пункции (т.к. в этом случае расширяются межреберные промежутки) 3. Пункция проводится по верхнему краю нижележащего ребра (меньше опасность повредить сосудисто-нервный пучок) 4. Делаем местную анестезию новокаином в месте предполагаемой пункции. 5. Натягиваем кожу и иглой с трубкой, зажатой зажимом, под прямым углом к поверхности тела пунктируем грудную клетку: а) при скоплении жидкости: в 7-8 межреберье по средней подмышечной линии б) при пневмотораксе: во 2-3 межреберье по средней ключичной линии 6. При значительном выпоте в плевральной полости (1-1,5 л) не следует все аспирировать, т.к. это может вызвать резкое падение сердечного выброса. Ошибки при выполнении плевральной пункции: 1. Повреждение легкого (при пункции выше 8-ого межреберья) 2. Повреждение печени (при пункции ниже 8-ого межреберья: темная или алая кровь без пузырьков воздуха) |
