ОПХ ПрАК. Общие вопросы 1 Наложить кровоостанавливающий зажим на сосуды подкожной клетчатки. Перевязать сосуд
 Скачать 1.77 Mb. Скачать 1.77 Mb.
|
|
3)Показать «слабые места» передне-боковой брюшной стенки. Места образования прямой и косой паховых грыж. Основные слабые места передней брюшной стенки 1. Бедренный канал, его глубокое кольцо. Это место выхода из брюшной полости крупного сосудисто-нервного пучка. При появлении грыжи выходное отверстие находится на переднее-наружной поверхности бедра ниже паховой складки. 2. Белая линия живота. Грыжи могут образовываться по всей ее длине, но наиболее часто – в области пупка. Здесь фасции прямых мышц живота не прижаты плотно друг к другу, а расходятся в стороны на расстояние до трех сантиметров, огибая пупочную ямку. В результате получается два треугольника, сторонами которых являются сухожильные апоневрозы и верхняя или нижняя четверть пупочного кольца. Это самые слабые участки белой линии живота, практически лишенные фасциального и мышечного слоев. 3.Пупочное сухожильное кольцо. В период внутриутробного развития через него осуществлялась связь плода с плацентой посредством трех крупных сосудов, мочевого и желточного протоков. После рождения они запустевают, превращаясь в соединтельнотканные тяжи, пространство между которыми заполняется жировой клетчаткой. Ни мышечного, ни фасциального слоев здесь нет. Поэтому пупочные грыжи наблюдаются очень часто. 4. Паховый канал. Его стенками являются поперечная и внутренняя косая мышцы живота, апоневроз поперечной и наружной косой мышц, а также паховая связка. Паховые грыжи могут быть косыми или прямыми, прощупываться на уровне пахового канала или опускаться в мошонку у мужчин или под кожу большой половой губы у женщин. 5. Спигелева линия – это место перехода мышечных волокон в сухожильные у поперечной мышцы живота. Приобретенными слабыми местами передней брюшной стенки являются послеоперационные рубцы после любых хирургических вмешательств. 4)Показать паховый канал, паховый промежуток, треугольник. ПАХОВЫЙ КАНАЛ Расположен в области пахового треугольникаГраницы пахового треугольника :Сверху – горизонтальная линия ч/з границу между средней и наружной 1/3 паховой связки;Изнутри – наружный край прямой мышцы живота;Снаружи снизу – паховая связка.Канал имеет 2 кольца:Поверхностное (образовано волокнами апоневроза наружной косой мышцы живота, которые расщепляются на две ножки) Глубокое (соответствует латеральной паховой ямке - отверстие во внутрибрюшной фасции, через которое проходит семенной канатик у мужчин и круглая связка матки – у женщин) Канал имеет 4 стенки: переднюю – апоневроз наружной косой мышцызаднюю – поперечную (внутрибрюшную) фасциюверхнюю – нижние края внутренней косой и поперечной мышцы животанижнюю – паховая связка Пространство между нижней и верхней стенками пахового канала (или медиальной частью паховой связки и нижними краями внутренней косой и поперечной мышц живота) называется паховым промежутком. Провести пластику пахового канала по Спасокукоцкому со швами Кимбаровского. С 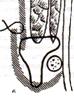 уть способа Спасокукоцкого (модицифакация способа Жирара): уть способа Спасокукоцкого (модицифакация способа Жирара):1. Подшиваем свободные края внутренней косой и поперечной мышц вместе с медиальным (верхним) лоскутом апоневроза наружной косой мышцы живота к паховой связке одним рядом швов. 2. Подшиваем латеральный (нижний) лоскут апоневроза наружной косой мышцы живота к медиальному, формируя дупликатуру. “+”: меньшая травматизация паховой связки, “-”: возможность интерпозиции мышечной ткани и ущемление ее между лоскутами апоневроза и паховой связкой с ухудшением процессов заживления. С 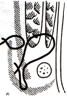 уть шва Кимбаровского: уть шва Кимбаровского:1. Прокалываем иглой медиальный (верхний) лоскут апоневроза наружной косой мышцы живота, отступя от края разреза на 1,5 см, и захватываем в шов нижние края внутренней косой и поперечной мышц живота. 2. Выкол иглы производим по направлению изнутри кнаружи у самого края того же медиального (верхнего) лоскута апоневроза наружной косой мышцы живота. 3. Прошиваем после выкола этой же лигатурой задний край паховой связки. 4. Затягиваем лигатуру, при этом медиальный лоскут апоневроза наружной косой мышцы живота подворачивается и к паховой связке подтягиваются края мышц, окутанные апоневрозом. 5. Подшиваем латеральный (нижний) лоскут апоневроза наружной косой мышцы живота к медиальному (нижнему) лоскуту, формируя дупликатуру. “+”: соединяются однородные ткани; семенной канатик остается интактным Осложнения: см. выше 5)Подобрать инструменты и произвести пластику пахового канала по Бассини. При прямых паховых грыжах укрепляют заднюю стенку пахового канала. Суть способа Бассини: 1. Семенной канатик отделяем от стенок пахового канала с помощью тупфера и отводим кнутри и кверху на держалке. 2. Под семенным канатиком накладываем 1-2 шва между наружным краем прямой мышцы живота, ее влагалищем и паховой связкой и 5-6 швов между свободными краями внутренней косой и поперечной мышц и паховой связкой, полностью закрывая таким образом паховый промежуток. 3. Семенной канатик укладываем на новообразованное мышечное ложе и поверх него сшиваем края рассеченного апоневроза наружной косой мышцы живота. Осложнения при пластике по Бассини: 1. Повреждение нижних надчревных сосудов в верхнем углу раны. 2. Зияние внутреннего бедренного кольца и возможность образования бедренной грыжи в результате чрезмерного подтягивания кверху паховой связки. 3. Повреждение бедренных артерий и вены под паховой связкой в результате ее прокола. 4. Сдавление семенного канатика во внутреннем отверстии пахового канала при нарушении техники наложения швов. 6)Подобрать инструменты и произвести пластику брюшной стенки при пупочной грыже. 7)Провести ревизию органов брюшной полости при кровотечениях и ранениях полых органов. еред ревизией брюшной полости необходимо произвести новокаиновую блокаду корня брыжейки тонкой кишки, поперечной ободочной и сигмовидной кишки (200 мл 0,25 % раствора новокаина). Ревизию начинают с желудка: тщательно проверяют малую и большую кривизну и область гепатодуоденальной связки, в которой может быть большая гематома вследствие повреждения крупных сосудов. Приливом повреждении передней стенки желудка, двенадцатиперстной кишки или поджелудочной железы следуем широко рассечь желулочно-ободочную связку и осмотреть заднюю стенку желудка поджелудочную железу и двенадцатиперстную кишку. Повреждение двенадцатиперстной кишки при сочетанной травме распознают по желчному прокрашиванию и присутствию пузырьков газа в забрюшинном пространстве. Диагностика повреждения двенaдцатиперстной кишки может быть облегчена введением во время операции через желудочный зонд раствора метиленового синего. Появление синего прокрашивания тканей в области двенадцатиперстной кишки говорит о разрыве ее стенки. При травме двенадцатиперстной кишки ее задняя стенка должна быть тшательно осмотрена после мобилизации кишки по Кохеру: в вертикальном направлении вдоль латерального края кишки рассекают брюшину и высвобождают двенадцатиперстную кишку из ее ложа тупым путем при помощи тупфера. При этом необходимо соблюдать осторожность, чтобы не повредить лежащую непосредственно под кишкой нижнюю полую вену. Ревизию тонкой кишки при сочетанной травме начинают с первой петли, располагающейся у корня брыжейки поперечной ободочной кишки несколько левее позвоночника (область связки Треитца), затем петли тонкой кишки последовательно извлекают, осматривают и погружают в брюшную полость. Обнаружение даже незначительных повреждении тонкой кишки при поздней (через 12-24 ч) операции облегчает воспалительная инфильтрация в зоне повреждения. Свертки крови, фиксированные на стенке кишки, могут прикрывать рану. Большие субсерозные гематомы следует вскрывать для исключения сообщения гематомы с просветом кишки. Особенно внимательно необходимо осматривать брыжеечный край кишки, где гематома часто скрывает место перфорации. Обнаруженные повреждения отмечают, обертывая петли салфеткой или проводя нити-держалки через брыжейку. Ревизию толстой кишки при сочетанной травме начинают с илеоцекального угла. При подозрении на повреждение забрюшинного отдела толстой кишки рассекают брюшину по наружному краю кишки на протяжении 15—20 см. Показанием к мобилизации фиксированных отделов толстой кишки являются обнаружение точечных кровоизлияний, гематом, кровоподтеков на заднем листке брюшины. При затруднении обнаружения отверстия в кишке при сочетанной травме из-за его малого диаметра следует сдавить кишку выше и ниже места повреждения и следить за выхождением газа и кишечного содержимого. К месту обнаруженных повреждений временно подводят изолирующие тампоны. Ревизию полых органов при сочетанной травме заканчивают осмотром прямой кишки и мочевого пузыря. В ходе ревизии ушивать дефекты органов не следует, так как может выявиться необходимость резекции этого органа. Исключив повреждения полых органов при сочетанной травме, хирург отдает распоряжение о начале реинфузии крови и продолжает ревизию далее, оценивая повреждение паренхиматозных органов. Ревизия печени при сочетанной травме . Ревизию проводят визуально и пальпаторно. После пальпаторной ревизии и определения локализации травмы для осмотра диафрагмальной поверхности печени необходимо выполнить мобилизацию связочного аппарата, что позволяет осуществить более широкий доступ к диафрагмальной поверхности. Для мобилизации левой доли печени ее оттесняют вниз и вправо, пересекают левую треугольную связку и часть венечной связки. В связках в ряде случаев проходят мелкие желчные протоки, поэтому на них необходимо предварительно накладывать зажимы и перевязывать кетгутом. Аналогичным образом, но оттягивая печень вниз и влево за правую долю, пересекают правую треугольную связку для мобилизации правой доли печени. Технически проще пересечь серповидную связку, однако необходимо иметь в виду, что в случае портальной гипертензии в ней могут проходить крупные сосуды, повреждение которых сопровождается интенсивным кровотечением, поэтому лигирование серповидной связки является обязательным. При травме нижнезадней поверхности печени необходимо пересечь печеночно-почечную связку. Для этого печень поднимают кверху, в результате чего связка натягивается и становится доступной для рассечения. Сосудов она не содержит. При массивном кровотечении из печени, если пережатие гепатодуоденальной связки оказалось неэффективным, используют временное пережатие нижней полой вены с целью полного выключения печени из кровообращения. Нижнюю полую вену пережимают выше и ниже печени с помощью турникетов. Для пережатия полой вены ниже печени правый изгиб толстой кишки мобилизуют и отводят медиально, после чего открывается свободный подход к нижней полой вене выше почечных сосудов. Пережатие нижней полой вены выше печени требует выполнения торакофренолапаротомии. Взятые на держалки края диафрагмы широко разводят и, отодвигая печень кпереди, с помощью диссектора подводят турникет вокруг этого короткого участка нижней полой вены. Полное выключение печени из кровообращения возможно на срок не более 20 мин. Ревизия селезенки при сочетанной травме. Отводя зеркалом влево брюшную стенку и при этом подтягивая желудок вправо, визуально и пальпаторно удается осмотреть селезенку. Наличие сгустков в области органа указывает на его повреждение. Для обнажения сосудистой ножки вдоль желудочно-ободочной связки (ближе к поперечной ободочной кишке) раскрывают дистальную часть сальниковой сумки, рассекая желудочно-ободочную связку. Вокруг сосудистой ножки с помощью диссектора подводят турникет или на артерию и вену накладывают мягкий сосудистый зажим, что обеспечивает прекращение кровотока. Ревизия поджелудочной железы при сочетанной травме. Для обзора поджелудочной железы широко рассекают желудочно-ободочную связку с перевязкой сосудов по ее длиннику. Чтобы не нарушать кровоснабжение желудка, рассечение проводят между желудочно-сальниковыми артериями и толстой кишкой. Приподнимая желудок кверху и оттесняя книзу поперечную ободочную кишку, обнажают поджелудочную железу на всем протяжении Забрюшинная гематома при сочетанной травме. При закрытой травме живота забрюшинную гематому не вскрывают, если пальпаторно целость почек не вызывает сомнений, а гематома не нарастает на глазах и очевидна ее причина — перелом костей таза или позвоночника. Быстрое нарастание гематомы, кровотечение в свободную брюшную полость, подозрение на разрыв почки являются показаниями к ее ревизии. После тракции вверх илеоцекального угла и отодвигания петель тонкой кишки над гематомой рассекают задний листок брюшины и на обильно кровоточащие (пульсирующей струей) сосуды накладывают кровоостанавливающие зажимы. 8)Подобрать набор инструментов и установить дренажи брюшной полости (при разлитом перитоните) При общем перитоните целесообразно промывание брюшной полости во время операции (лаваж), обеспечивающее наиболее эффективное очищение ее от гнойного экссудата без значительного повреждения мезотелия брюшины. При диффузном перитоните предварительно изолируют непораженные отделы полости живота марлевыми салфетками, стерильными полотенцами. Воспалительный процесс нельзя ликвидировать одноразовой санацией, поэтому рациональное дренирование приобретает в послеоперационный период первостепенное значение. При общем гнойном перитоните, независимо от причины его возникновения, осуществляют дренирование из 4 точек силиконовыми или трубочно-перчаточными дренажами. Контрапертуры накладывают в обоих подреберных и подвздошных областях. Дренажи вводят в поддиафрагмальные, подпеченочное пространства и в оба боковых канала. При этом дренаж, проведенный через левый боковой канал, погружается в малый таз. Если источником перитонита был острый гнойный панкреатит, дополнительный дренаж устанавливают в полости малого сальника. При общем перитоните, обусловленном прорывом абсцесса забрюшинного пространства, наряду с дренированием из 4 точек, трубочно-перчаточный дренаж подводят к очагу в за- брюшинном пространстве и выводят кзади. Необходимость в таком дренировании встречается при аппендиците с забрюшинным расположением червеобразного отростка, панкреатите, нагноениях забрюшинных гематом, пионефрозе, паранефрите. Дренаж в этих случаях обычно подводят через контрапертуру в поясничной области. При прорыве внутрибрюшных абсцессов после их санации трубочно-перчаточный дренаж вводят в полость абсцесса. При диффузном перитоните, не распространяющемся на верхний этаж брюшной полости, вместо дренажей в обеих подреберных областях допустимо введение микроирригаторов. Раствор антибиотиков, вводимых через тонкие трубочки в пространство под диафрагмой, будет стекать в нижний этаж брюшной полости, а отток осуществляться по трубочно-перчаточным дренажам, введенным в подвздошные области. Если диффузный перитонит вызван острым холециститом, перфоративной язвой желудка или двенадцатиперстной кишки, дренажи вводят в подпеченочное пространство и в оба боковых канала (через подвздошные области). При перитоните, ограниченном зоной таза, трубочно-перчаточные или другие дренажи вводят через контрапертуры в подвздошных областях и через боковые каналы брюшины проводят ко дну таза. При отграниченных обширных тазовых абсцессах целесообразно у женщин вводить дренаж путем задней кольпотомии, а у мужчин — через прямую кишку. Трубочный элемент дренажа, который используют также для введения в брюшную полость антисептиков, как уже указывалось, подлежит удалению на 3-4 сутки, в то время как остающийся перчаточный дренаж в эти сроки только подтягивают. Если при этом оттока жидкости не наблюдается, то перчаточный дренаж удаляют на 6—7 сутки, если же выделения продолжают поступать по дренажу, его заменяют новым и оставляют в брюшной полости до полного прекращения функционирования. Больной с дренированной брюшной полостью нуждается в тщательном динамическом наблюдении, так как сам дренаж может стать источником дополнительных осложнений (непроходимости кишечника, пролежней). 9)Показать сосуды кровоснабжающие тонкую и толстую кишку. Подобрать набор инструментов и произвести мобилизацию петли тонкой кишки. 10)Показать отделы, синтопию желудка. Проекцию блуждающих нервов и сосудов желудка. Подобрать набор инструментов для ушивания раны желудка. Начальная часть желудка из-за близкого расположения к сердцу называется кардией, cardia (pars cardiaca), самая верхняя часть тела желудка, находящаяся вверху и слева от кардии, — дном желудка, fundus gastricus, или его сводом, fornix. Большая часть желудка, в которую переходит кардиальная часть, называется телом желудка, corpus gastricum, тело переходит в пи-лорическую часть, pars pylorica. В ней, в свою очередь, выделяют привратниковую пещеру, antrum pyloricum, и канал привратника, canalis pyloricum. В клинике пилорическую часть часто называют пилороантральной. Привратник желудка, pylorus, переходит в двенадцатиперстную кишку. Кардиальная и пилорическая части разделяются линией, идущей от угловой вырезки, incisura angularis (место на малой кривизне, где ее вогнутая кардиальная часть переходит в выпуклую пилорическую) до такой же точки на большой кривизне. Передняя стенка желудка, paries anterior, всегда более выпуклая, чем задняя, paries posterior. Верхний край, более короткий и слегка вогнутый, называется малой кривизной желудка, curvatura minor; нижний край, более выпуклый и длинный, называется большой кривизной желудка, curvatura major. Синтопия желудка. Отношение желудка к брюшине. Фиксация желудка. Передняя стенка желудка прикрыта справа печенью, слева — реберной частью диафрагмы и левой долей печени; часть передней стенки желудка примыкает непосредственно к передней брюшной стенке. К задней стенке желудка прилегают органы, отделенные от нее париетальной брюшиной задней стенки сальниковой сумки: поджелудочная железа, верхний полюс левой почки, левый надпочечник. Слева и сзади к желудку прилегает селезенка. Малая кривизна прикрыта левой долей печени. Большая кривизна граничит с поперечной ободочной кишкой. Отношение желудка к брюшине Желудок расположен по отношению к брюшине интраперитонеалъно, не покрыты брюшиной лишь узкие полоски на большой и малой кривизне в месте перехода на них брюшинных листков малого сальника и желудочно-ободочной связки, считающейся в клинической анатомии началом большого сальника. Через них к желудку, как и к другим органам живота, подходят сосуды и нервы. Фиксация желудка происходит за счет пищеводно-желудочного перехода в пищеводном отверстии диафрагмы, связок желудка и тонуса передней брюшной стенки. Основным источником кровоснабжения желуцка является отходящий от аорты на уровне XII грудного или I поясничного позвонка у верхнего края поджелудочной железы чревный ствол, trancus coeliacus (треножник, или тройник, Галлера [Haller]), и его ветви: a. gastrica sinistra, a. hepatica communis, a. splenica (lienalis). Малую кривизну желудка кровоснабжают левая и правая желудочные артерии. Левая желудочная артерия, a. gastrica sinistra, отходит в забрюшинном пространстве от чревного ствола, идет под гастропанкреатической складкой и через нее достигает малой кривизны желуцка у кардии. Здесь она отдает пищеводные ветви, rr. oesophageales, и проходит далее слева направо между листками малого сальника (печеночно-желудочная связка) по малой кривизне. Ее диаметр достигает 3—5 мм. К стенкам желуцка от нее отходят передние и задние ветви. Конечные ветви артерии анастомозируют с правой желудочной артерией, образуя анастомотическую дугу по малой кривизне. Правая желудочная артерия, a. gastrica dextra, менее крупная, чаще отходит от собственной печеночной артерии, реже — от гастродуоденальной артерии или общей печеночной между листками печеночно-дуоденальной связки. Она идет справа налево и между листками печеночно-желудочнои связки анастомозирует с левой желудочной артерией. Вдоль большой кривизны желудка идут левая и правая желудочно-сальниковые артерии, которые также образуют анастомотическую дугу. Левая желудочно-сальниковая артерия, a. gastroomentalis (gastroepiploica) sinistra, отходит от селезеночной артерии между листками селезеночно-желудочной связки и идет слева направо вдоль большой кривизны желудка в желудочно-ободочной связке. Кроме ветвей к желудку, она отдает сальниковые ветви и заднюю желудочную артерию, a. gastrica posterior. Правая желудочно-сальниковая артерия, a. gastroomentalis (gastroepiploica) dextra, начинается обычно от гастродуоденальной артерии позади двенадцатиперстной кишки и идет справа налево в желудочно-ободочной связке вдоль большой кривизны желудка. Так же, как и левая, она отдает передние и задние ветви к желудку и несколько сальниковых ветвей. Дно желудка кровоснабжают короткие артерии желудка, аа. gastricae breves (от 1 до 6 ветвей), отходящие от селезеночной артерии. Они располагаются в селезеночно-желудочной связке и у стенок желудка анастомозируют с другими артериями желудка. В стенке желудка артерии образуют подсерозную, межмышечную, подслизистую и внутрислизистую сети, самой выраженной из которых является под слизистая. |
