зачет уход. Организация работы лечебных учреждений для взрослого населения. Типы лечебных учреждений. Особенности работы лечебных учреждений для взрослого населения (диспансеры, хосписы, санатории, дома престарелых, дома сестринского ухода)
 Скачать 1.42 Mb. Скачать 1.42 Mb.
|
|
Уход за ушами Больному необходимо чистить уши 2-3 раза в неделю, чтобы не образовывались серные пробки. Сера выпадает из уха в виде комочков или крошек. Они могут скапливаться в слуховом проходе и образовывать серные пробки; при этом резко снижается слух. В таких случаях проводят промывание слухового прохода. Уход за полостью носа Ходячие больные самостоятельно осуществляют гигиенический уход за носом. Тяжело больным необходимо ежедневно освобождать носовые ходы от образовавшейся корочек с помощью ватной турунды, смоченной вазелиновым маслом или глицерином 30. Помощь при отправлении физиологических потребностей пациентов разных возрастов, пациентов с тяжелым состоянием. Техника подачи судна, его обработка после использования. Техника подачи судна, его обработка после использования . Необходимое оснащение: судно, клеёнка, ширма, дезинфицирующий раствор. Если у тяжелобольного возникает позыв на дефекацию или мочеиспускание, необходимо следующее (рис. 6-6): 1. Отгородить его ширмой от окружающих, подложить под таз больного клеёнку. 2. Ополоснуть судно тёплой водой, оставив в нём немного воды. 3. Левую руку подвести сбоку под крестец больного, помогая ему приподнять область таза (при этом его ноги должны быть согнуты в коленях). 4. Правой рукой подвести судно под ягодицы больного, чтобы промежность оказалась над отверстием судна. 5. Прикрыть больного одеялом и на время оставить его одного. 6. Вылить содержимое судна в унитаз, ополоснув судно горячей водой. 7. Подмыть больного, осушить промежность, убрать клеёнку. 8. Продезинфицировать судно дезинфицирующим раствором. 31. Транспортировка больных. Правила транспортировки больных с различной патологией. Особенности транспортировки пациентов различных возрастов, тяжелобольных. Транспортировка больных. Транспортировка – перевозка и переноска больных к месту оказания медицинской помощи и лечения. Средства передвижения (каталки, носилки) обеспечиваются простынями и одеялами. Больные, которые передвигаются самостоятельно, из приёмного отделения поступают в палату в сопровождении младшего медицинского. Правила транспортировки больных с различной патологией. 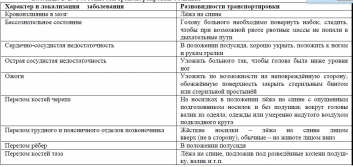 32. Термометрия. Регистрация температуры тела. Техника выполнения манипуляции, регистрация результатов, заполнение температурных листов. Правила и методика проведения термометрии. Термометрия - измерение температуры. Как правило, термометрию проводят дважды в сутки - утром натощак (в 7-8 ч утра) и вечером перед последним приёмом пищи (в 17-18 ч). По специальным показаниям температуру тела можно измерять каждые 2-3 ч. Перед измерением температуры необходимо вынуть термометр из дезинфицирующего раствора, ополоснуть, затем вытереть и встряхнуть. Основная область измерения температуры тела - подмышечная впадина; кожа должна быть сухой, так как при наличии пота термометр может показывать температуру на 0,5 °С ниже реальной. Длительность измерения температуры тела максимальным термометром - не менее 10 мин. После измерения термометр встряхивают и опускают в стакан с дезинфицирующим раствором. Прежде чем дать термометр другому больному, термометр ополаскивают проточной водой, тщательно вытирают насухо и встряхивают до снижения столбика ртути ниже отметки 35 °С. Места измерения температуры тела. • Подмышечные впадины. • Полость рта (термометр помещают под язык). • Паховые складки (у детей). • Прямая кишка (как правило, у тяжелобольных; температура в прямой кишке обычно на 0,5-1 °С выше, чем в подмышечной впадине). Регистрация результатов термометрии Измеренную температуру тела необходимо зафиксировать в журнале учёта на посту медицинской сестры, а также в температурном листе истории болезни пациента. В температурный лист, предназначенный для ежедневного контроля за состоянием больного, заносят данные термометрии, а также результаты измерения ЧДД в цифровом виде, пульса и АД, массы тела (каждые 7-10 дней), количества выпитой за сутки жидкости и количества выделенной за сутки мочи (в миллилитрах), а также наличие стула (знаком «+»). На температурном листе по оси абсцисс (по горизонтали) отмечают дни, каждый из которых разделён на два столбика - «у» (утро) и «в» (вечер). По оси ординат (по вертикали) имеется несколько шкал - для температурной кривой («Т»), кривой пульса («П») и АД («АД»). В шкале «Т» каждое деление сетки по оси ординат составляет 0,2 °С. Температуру тела отмечают точками (синим или чёрным цветом), после соединения которых прямыми линиями получается так называемая температурная кривая. Её тип имеет диагностическое значение при ряде заболеваний. Кроме графической регистрации температуры тела, на температурном листе строят кривые изменения пульса (отмечают красным цветом) и вертикальными столбиками красным цветом отображают АД. У здорового человека температура тела может колебаться от 36 до 37 °С, причём утром она обычно ниже, вечером - выше. Обычные физиологические колебания температуры тела в течение дня составляют 0,1-0,6 °С. Возрастные особенности температуры - у детей она несколько выше, у пожилых и истощённых лиц отмечают снижение температуры тела, поэтому иногда даже тяжёлое воспалительное заболевание (например, воспаление лёгких) у таких больных может протекать с нормальной температурой тела. Ситуации, при которых возможно получение ошибочных термометрических данных, сле- дующие. • Медицинская сестра забыла встряхнуть термометр. • У больного приложена грелка к руке, на которой измеряется температура тела. • Измерение температуры тела проводилось у тяжелобольного, и он недостаточно плотно прижимал термометр к телу. • Резервуар с ртутью находился вне подмышечной области. • Симуляция больным повышенной температуры тела. 33. Термометрия. Техника измерения температуры в подмышечной впадине. Нормативы показателей. Термометрия - измерение температуры. Как правило, термометрию проводят дважды в сутки - утром натощак (в 7-8 ч утра) и вечером перед последним приёмом пищи (в 17-18 ч). По специальным показаниям температуру тела можно измерять каждые 2-3 ч. Измерение температуры тела в подмышечной впадине Необходимое оснащение: максимальный медицинский термометр, ёмкость с дезинфицирующим раствором (например, 3% раствор хлорамина Б), индивидуальная салфетка, температурный лист. Порядок выполнения процедуры. 1. Осмотреть подмышечную впадину, вытереть салфеткой кожу подмышечной области насухо. 2. Вынуть термометр из стакана с дезинфицирующим раствором. После дезинфекции термометр следует ополоснуть проточной водой и тщательно вытереть насухо. 3. Встряхнуть термометр для того, чтобы ртутный столбик опустился до отметки ниже 35 °С. 4. Поместить термометр в подмышечную впадину таким образом, чтобы ртутный резерву- ар со всех сторон соприкасался с телом пациента; попросить больного плотно прижать плечо к грудной клетке (при необходимости медицинский работник должен помочь больному удерживать руку). 5. Вынуть термометр через 10 мин, снять показания. 6. Встряхнуть ртуть в термометре до отметки ниже 35 °С. 7. Поместить термометр в ёмкость с дезинфицирующим раствором. 8. Зафиксировать показания термометра в температурном листе. Температура тела в норме составляет 36-37 °С; суточные колебания обычно регистрируются в пределах 0,1-0,6 "С и не должны превышать 1 °С. Максимальную температуру тела отмечают вечером (в 17-21 ч), минимальную - утром (в 3-6 ч). В ряде случаев у здорового человека отмечается незначительное повышение температуры: • при интенсивной физической нагрузке; • после приёма пищи; • при сильном эмоциональном напряжении; • у женщин в период овуляции (повышение на 0,6-0,8 °С); • в жаркую погоду (на 0,1-0,5 °С выше, чем зимой). У детей обычно температура тела выше, чем у взрослого человека; у лиц пожилого и старческого возраста температура тела несколько снижается. Летальная максимальная температура тела составляет 43 °С, летальная минимальная температура - 15-23 °С. 34. Термометрия. Техника измерения температуры в паховой складке, прямой кишке. Особенности измерения температуры и нормативы показателей. Устройство термометров, их хранение и дезинфекция. Термометрия - измерение температуры. Как правило, термометрию проводят дважды в сутки - утром натощак (в 7-8 ч утра) и вечером перед последним приёмом пищи (в 17-18 ч). По специальным показаниям температуру тела можно измерять каждые 2-3 ч. Измерение температуры в прямой кишке Показания для измерения ректальной температуры: общее охлаждение организма, поражение кожи и воспалительные процессы в подмышечной области, определение у женщин даты овуляции (процесс разрыва фолликула и выхода яйцеклетки). Необходимое оснащение: максимальный медицинский термометр, ёмкость с дезинфицирующим раствором (например, 3% раствор хлорамина Б), вазелин, перчатки медицинские, температурный лист. Порядок выполнения процедуры. 1. Уложить больного на бок с поджатыми к животу ногами. 2. Надеть резиновые перчатки. 3. Вынуть термометр из стакана с дезинфицирующим раствором, ополоснуть, тщательно вытереть насухо. 4. Встряхнуть термометр, чтобы ртутный столбик опустился ниже 35 °С. 5. Смазать вазелином ртутный конец термометра. 6. Ввести термометр в прямую кишку на глубину 2-4 см, затем осторожно сжать ягодицы (ягодицы должны плотно прилегать одна к другой). 7. Измерять температуру в течение 5 мин. 8. Вынуть термометр, запомнить полученный результат. 9. Тщательно вымыть термометр тёплой водой и поместить его в ёмкость с дезинфицирующим раствором. 10. Снять перчатки, вымыть руки. 11. Встряхнуть термометр для снижения ртутного столбика до отметки ниже 35 °С. 12. Продезинфицировать термометр. 13. Зафиксировать показания термометра в температурном листе с указанием места измерения (в прямой кишке). Измерение температуры в паховой складке (у детей) Необходимое оснащение: максимальный медицинский термометр, ёмкость с дезинфицирующим раствором (например, 3% раствор хлорамина Б), индивидуальная салфетка, температурный лист. Порядок выполнения процедуры. 1. Во избежание кожных аллергических реакций при контакте с хлорамином Б после дезинфекции термометр нужно ополоснуть проточной водой. 2. Тщательно вытереть термометр и встряхнуть его для снижения ртутного столбика до отметки ниже 35 °С. 3. Согнуть ногу ребенка в тазобедренном и коленном суставах таким образом, чтобы термометр находился в образовавшейся складке кожи. 4. Измерять температуру в течение 5 мин. 5. Извлечь термометр, запомнить полученный результат. 6. Встряхнуть термометр для снижения ртутного столбика до отметки ниже 35 °С. 7. Поместить термометр в ёмкость с дезинфицирующим раствором. 8. Отметить результат в температурном листе с указанием места измерения («в паховой складке»). Температура тела в норме составляет 36-37 °С; суточные колебания обычно регистрируются в пределах 0,1-0,6 "С и не должны превышать 1 °С. Максимальную температуру тела отмечают вечером (в 17-21 ч), минимальную - утром (в 3-6 ч). В ряде случаев у здорового человека отмечается незначительное повышение температуры: • при интенсивной физической нагрузке; • после приёма пищи; • при сильном эмоциональном напряжении; • у женщин в период овуляции (повышение на 0,6-0,8 °С); • в жаркую погоду (на 0,1-0,5 °С выше, чем зимой). У детей обычно температура тела выше, чем у взрослого человека; у лиц пожилого и старческого возраста температура тела несколько снижается. Летальная максимальная температура тела составляет 43 °С, летальная минимальная температура - 15-23 °С. Термометр - прибор для измерения температуры. Различают следующие виды медицинских термометров, используемых для измерения температуры тела: • ртутный максимальный; • цифровой (с памятью); • моментальный (используют при измерении температуры тела у больных, находящихся в бессознательном, спящем и возбуждённом состоянии, а также при скрининговом обследовании). Ртутный термометр изготовлен из стекла, внутри которого помещён резервуар с ртутью с отходящим от него запаянным на конце капилляром. Шкала термометра в пределах от 34 до 42-43 °С имеет минимальные деления в 0,1°С Термометр называют максимальным в связи с тем, что после измерения температуры тела он продолжает показывать ту температуру, которая была обнаружена у человека при измерении (максимальную), так как ртуть не может самостоятельно опуститься в резервуар термометра без его дополнительного встряхивания. Это обусловлено особым устройством капилляра медицинского термометра, имеющего сужение, препятствующее обратному движению ртути в резервуар после измерения температуры тела. Чтобы ртуть вернулась в резервуар, термометр необходимо встряхнуть. В настоящее время созданы цифровые термометры с памятью, которые не содержат ртути и стекла, а также термометры для мгновенного измерения температуры (за 2 с), особенно полезные при термометрии у спящих детей или у больных, находящихся в возбуждённом состоянии. Правила дезинфекции и хранения медицинских термометров. 1. Промыть термометры проточной водой. 2. Подготовить ёмкость (стакан) из тёмного стекла, уложив на дно вату (чтобы не разбивался резервуар с ртутью) и налив дезинфицирующий раствор (например, 0,5% раствор хлорамина Б). 3. Уложить термометры на 15 мин в подготовленную ёмкость. 4. Вынуть термометры, ополоснуть проточной водой, вытереть насухо. 5. Уложить обработанные термометры в другую ёмкость, также заполненную дезинфицирующим раствором с маркировкой «Чистые термометры». 35. Понятие о лихорадке. Типы лихорадки. Три периода развития лихорадки. Уход за лихорадящими больными. Лихорадка Повышение температуры тела более 37 °С - лихорадка - возникает в результате воздействия на организм различных биологически активных веществ - так называемых пирогенов, в качестве которых могут выступать чужеродные белки (микробы, их токсины, сыворотки, вакцины), продукты распада тканей при травме, ожоге, воспалительном процессе, ряд лекарственных веществ и др. Повышение температуры тела на 1 °С сопровождается увеличением ЧДД на 4 дыхательных движения в минуту и учащением пульса на 8-10 в минуту у взрослых и до 20 в минуту у детей. Лихорадка - защитно-приспособительная реакция организма, возникающая в ответ на действие патогенных раздражителей и выражающаяся в перестройке терморегуляции с целью поддержания более высокого, чем в норме, уровня теплосодержания и температуры тела. В основе повышения температуры лежат изменения терморегуляции, связанные со сдвигами в обмене веществ (накоплением пирогенов). Чаще всего лихорадка возникает при инфекционных заболеваниях, но повышение температуры может иметь и чисто неврогенное происхождение (в этом случае повышение температуры тела не связано с накоплением пирогенов). Очень опасной (смертельной) может быть генетически обусловленная гиперергическая реакция детей на наркоз. Типы лихорадок в зависимости от величины температуры тела По высоте (степени) подъёма температуры тела различают следующие лихорадки. • Субфебрильная - температура тела 37-38 °С; обычно связана с консервацией тепла и задержкой его в организме в результате снижения теплоотдачи независимо от наличия или отсутствия воспалительных очагов инфекции. • Умеренная (фебрильная) - температура тела 38-39 °С. • Высокая (пиретическая) - температура тела 39-41 "С. • Чрезмерная (гиперпиретическая) - температура тела более 41 °С. Гиперпиретическая лихорадка опасна для жизни, особенно у детей. Гипотермией называют температуру ниже 36 "С.. Стадии лихорадки В развитии лихорадки выделяют три стадии. 1. Стадия подъёма температуры тела: преобладают процессы теплообразования (за счёт уменьшения потоотделения и сужения сосудов кожи понижается теплоотдача). Больной в этот период мёрзнет, испытывает озноб, головную боль, чувство «ломоты» в суставах и мышцах; могут появиться побледнение и синюшность конечностей. 2. Стадия постоянно высокой температуры тела:характерно относительное постоянство температуры тела с поддержанием её на высоком уровне(процессы теплоотдачи и теплообразования уравновешиваются). Больной жалуется на чувство жара, головную боль, сухость во рту, беспокоен; возможно затемнение сознания. Нередко развиваются учащение дыхания (тахипноэ), частое сердцебиение (тахикардия) и понижение АД (артериальная гипотензия). 3. Стадия падения температуры тела:при снижении температуры тела преобладают процессы теплоотдачи. В зависимости от характера снижения температуры тела различают лизис - медленное падение температуры тела в течение нескольких суток и кризис - быстрое падение температуры тела в течение 5-8 ч. Кризис опасен возможностью развития острой сосудистой недостаточности. Особенности ухода за лихорадящими больными Принципы ухода за лихорадящими больными в зависимости от стадии (периода) лихорадки можно кратко сформулировать следующим образом: в первый период лихорадки необходимо «согреть» больного, во второй период лихорадки следует «охладить» больного, а в третий период необходимо предупредить падение АД и сердечно-сосудистые осложнения. |
