Ответы по оперативной хирургии
 Скачать 10.11 Mb. Скачать 10.11 Mb.
|
|
98. Хирургическое лечение панариция. Панариций – гнойное воспаление тканей пальца. Виды панариция в зависимости от локализации: 1. кожный 2. околоногтевой (паронихий) 3. подногтевой 4. подкожный 5. сухожильный (гнойный тендовагинит) 6. костный 7. суставной 8. пандактилит (гнойное воспаление всех слоев и тканей пальца) Техника вскрытия панариция: 1. Обезболивание: при локализации на пальцах кисти чаще делают проводниковую анестезию по Лукашевичу-Оберсту (у основания пальца дистальнее наложенного жгута с тыльной его стороны вводят 1-2% раствор новокаина, затем, проводя иглу поочередно по латеральным сторонам основной фаланги пальца, перпендикулярно его поверхности, вводят раствор в клетчатку и анестезируют проходящие в этом месте пальцевые нервы), иногда используют внутривенный наркоз. 2. Показание для вскрытия панариция – первая бессонная ночь (характерны сильные распирающие боли) 3. Общие требования для вскрытия панариция: а) кожные складки пальцев при разрезах никогда не повреждаются б) вскрытие панариция делается так, чтобы на рабочей поверхности не было рубца в) вскрытие должно сопровождаться максимальным дренированием гнойных полостей 4. Способ вскрытия определяется видом панариция. а) кожный – располагается под эпидермисом на тыльной или ладонной поверхности любой из фаланг пальцев, отслаивается эпидермис в виде пузыря: вскрывают отслоенный эпидермис ножницами, не оставляя карманов. 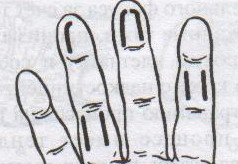 б) подкожный - при локализации воспалительного очага на концевой фаланге выполняют клюшкообразный разрез, в области средней и проксимальной фаланг - боковые разрезы (если процесс на основной фаланге – дополнительный разрез на ладони)  в) паронихия – клиновидный, П-образный и парные боковые разрезы на тыльной поверхности ногтевой фаланги. г) подногтевой - при ограниченных гнойниках клиновидная резекция ногтя с удалением гноя, при тотальном отслоении ногтя удаляют ногтевую пластинку. 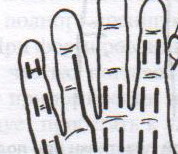 д) сухожильный – линейные разрезы по боковым поверхностям фаланг пальцев с обеих сторон 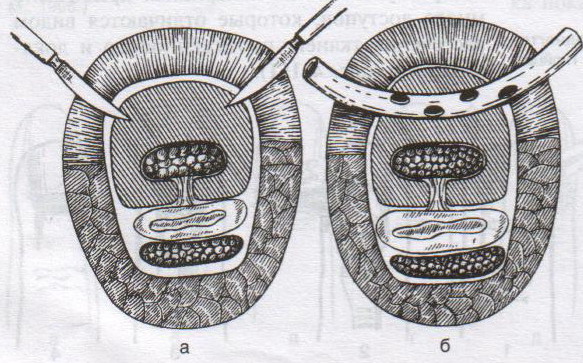 Вскрытие и дренирование синовиального влагалища 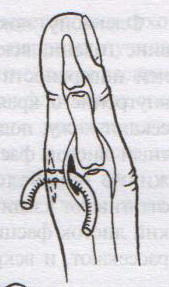 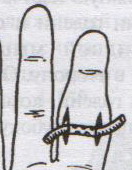 е) суставной – при наличии гноя в межфаланговом суставе выполняют артротомию - вскрытие полости сустава 2 боковыми разрезами; при деструкции суставных поверхностей производят резекцию суставных головок костей. ж) костный – клюшкообразный на дистальной фаланге, линейные боковые разрезы на средней и проксимальной фалангах ДО КОСТИ з) пандактилит – ампутация пальца. НИЖНЯЯ КОНЕЧНОСТЬ 101. Топография бедренного канала. Операции при бедренной грыже. Бедренные грыжи – грыжи, выходящие через бедренный канал, локализующийся ниже паховой связки. В зависимости от локализации грыжевых ворот различают: а) грыжи, проходящие через мышечную лакуну б) грыжи, проходящие через сосудистую лакуну 1. позадисосудистая – позади бедренных сосудов 2. впередисосудистая – впереди бедренных сосудов 3. типичная бедренная грыжа – через бедренный канал в) грыжи, проходящие через щель в лакунарной связке По стадиям развития различают: а) начальная стадия – грыжа не выходит за пределы внутреннего отверстия бедренного канала б) интерстициальная стадия - грыжа не выходит за пределы наружного отверстия бедренного канала в) полная грыжа – грыжа проходит через бедренный канал и наружное отверстие в подкожную клетчатку передней области бедра Две группы способов операции при бедренных грыжах: 1. паховый – подходят к бедренному каналу через паховый канал 2. бедренный– подходят к бедренному каналу со сторону hiatus saphenus Техника способа Локвуда-Бассини (бедренного): 1. Подшивание lig. inguinale к надкостнице ossis pubis (способ Локвуда) 2. Подшивание margo falciformis hiati sapheni к гребешковой фасции (модификация Бассини). 1. Косой кожный разрез, проходящий через центр грыжевого выпячивания параллельно паховой связке или вертикальный разрез на 2 см выше паховой связке и на 7-8 см вниз по проекционной линии бедренных сосудов. 2. Рассекаем кожу, подкожную клетчатку, поверхностную фасцию, обнажая паховую связку. 3. Находим ниже паховой связке, максимально выделяем, обрабатываем и удаляем грыжевой мешок. При этом следует помнить о бедренной вене, расположенной латеральнее грыжевого мешка. 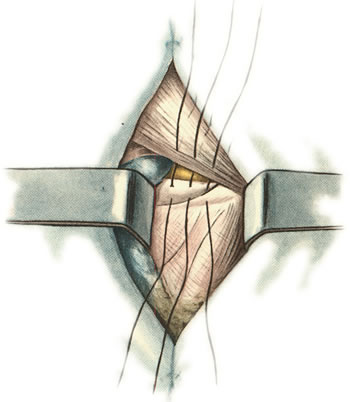 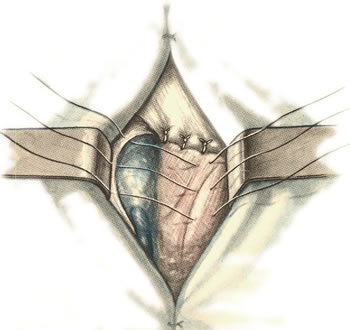 4. Прежде, чем приступить к пластике грыжевых ворот, желательно тщательно освободить тупфером связки, ограничивающие annulus femoralis (паховую, гребенчатую, лакунарную) и обнаружить бедренную вену. 4. Прежде, чем приступить к пластике грыжевых ворот, желательно тщательно освободить тупфером связки, ограничивающие annulus femoralis (паховую, гребенчатую, лакунарную) и обнаружить бедренную вену. 5. Внутреннее отверстие бедренного канала ушивают нерассасывающимся шовным материалом (капрон, лавсан), сшивая нижний край паховой связки и надкостницу лобковой кости. Первым накладывают латеральный шов, защищая бедренную вену крючком Фарабефа. Полулунный край овальной ямки дополнительно подшивают к гребешковой фасции. 6. Рану послойно ушивают. Недостатки: трудность высокой перевязки грыжевого мешка и ушивания бедренного кольца; расширение пахового промежутка и возможность возникновения паховой грыжи. Техника способа Руджи-Парлавеччо (паховый): 1. Разрез параллельно и выше паховой связки. 2. Рассекают кожу, подкожную клетчатку, поверхностную фасцию. 3. Вскрывают переднюю стенку пахового канала. Содержимое выделяют и отводят кверху. 4. Свободные края внутренней косой и поперечной мышц крючком Фарабефа отводят вверх и рассекают на всем протяжении поперечную фасцию. 5. Находят и выделяют шейку грыжевого мешка, берут ее на провизорную держалку. Грыжевое содержимое вправляют в брюшную полость. 6. Обрабатывают грыжевой мешок, прошивают и перевязывают как можно выше, затем отсекают. 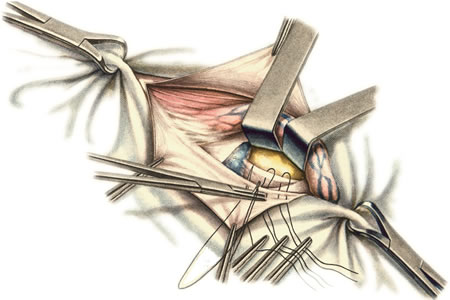 7. Тупфером освобождают паховую, лакунарную, гребенчатую связки и бедренную вену. Синтетическими нитями со стороны вены накладывают швы между паховой и гребенчатой связками и завязывают их. 8. Вторым рядом швов захватывают свободные края мышц (внутренней косой и поперечной) и подшивают их к паховой связке. 9. Содержимое пахового канала укладывают на вновь сформированное ложе, переднюю стенку ушивают в виде дубликатуры. 10. Накладывают швы на подкожную клетчатку и кожу. Н 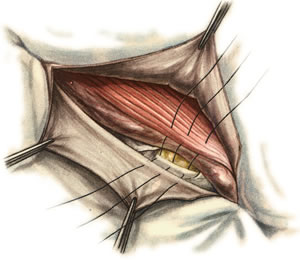 едостатки способа: нарушение целостности задней стенки пахового канала едостатки способа: нарушение целостности задней стенки пахового каналаМодификация Райха: один ряд швов, прошивая вначале мышцы, затем гребенчатую и затем паховую связки. В случае необходимости рассечения лакунарной связке (при ущемленной бедренной грыже) следует помнить о возможной «короне смерти»: в 30% случаев запирательная артерия отходит от нижней надчревной артерии и проходит позади лакунарной связки, в результате этого образуется полукольцо сосудов (сверху – нижняя надчревная артерия, изнутри – запирательная артерия, снаружи – бедренная вена). 103. Положение отломков при переломах бедренной кости на различных уровнях. а) переломы проксимального конца бедренной кости 1) переломы шейки а. медиальные – внутрисуставные; линия перелома проходит вблизи головки (субкапитальные переломы) или непосредственно через шейку бедренной кости (черезшеечные переломы). б. латеральные – внесуставные; линия перелома располагается вблизи вертелов (перелом основания шейки) При переломах шейки бедра чаще всего применяется скелетное вытяжение с приданием периферическому фрагменту положения отведения и легкого сгибания в тазобедренном и коленном суставах с устранением наружной ротации и тракцией по оси. При неэффективности консервативных мероприятий - оперативное лечение. 2) чрезвертельные и межвертельные переломы а. аддукционные - бедро приведено, шеечно-диафизарный угол уменьшен (coxa vara) б. абдукционные - бедро находится в положении отведения, шеечно-диафизарный угол увеличен (coxa valga) При этих переломах успешно применяют метод постоянного скелетного вытяжения либо оперативное лечение. б) переломы диафиза: 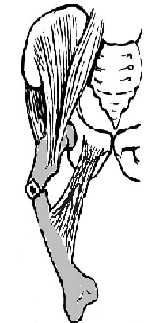 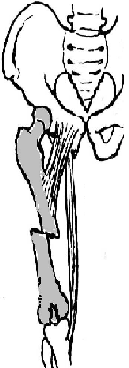 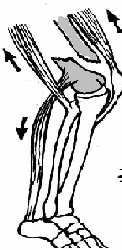 1) верхняя треть Центральный отрезок: сгибание (m. iliopsoas) с отведением (mm. gluteus medius et minimus) и вращением кнаружи (m. piriformis) Периферический отрезок: приведение (приводящие мышцы, гребенчатая мышца). 2) средняя треть – периферический отломок смещается проксимально по оси (подтягивается за счет длинных мышц передней и задней групп). Если уровень перелома на границе средней и нижней трети – проксимальный фрагмент под действием приводящих мышц приводится. 3) нижняя треть Центральные отрезок: приведение (под действием приводящих мышц). Периферический отрезок: смещается кзади (икроножная мышца) NB! Смещение периферического отростка часто приводит к повреждению подколенной артерии. Лечение диафизарных переломов проводят по показаниям методом постоянного скелетного вытяжения или оперативным путем в) переломы дистального конца (мыщелковые) – смещение отломков как при переломах диафиза в нижней трети. 109. Тактика хирурга при ранениях ягодичной артерии. При массивном кровотечении из разможенной раны ягодичной области поиск и перевязка центральных концов ягодичных артерий непосредственной в ране как правило, трудно выполнимы, а зачастую и невозможны, т.к. возникает обширная гематома и ягодичные артерии быстро уходят в глубину под ягодичные мышцы. Если и удается зажать поврежденную ягодичную артерию инструментом и остановить кровотечение, то этот инструмент необходимо оставлять в ране. Это объясняется сложными топографо-анатомическими взаимоотношениями сосудов и нервов в ягодичной области. Поэтому при ранениях ягодичной артерии показана перевязка внутренней подвздошной артерии. 1 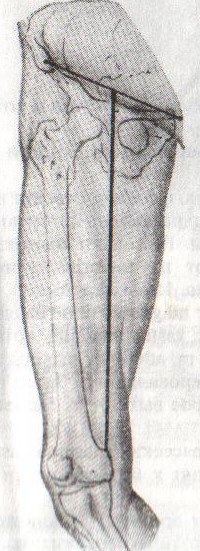 10. Обнажение и перевязка бедренной артерии в бедренном треугольнике. 10. Обнажение и перевязка бедренной артерии в бедренном треугольнике. Перевязка бедренной артерии в бедренном треугольнике осуществляется ниже отхождения a.profunda femoris (на 7-8 см ниже lig. inguinale). Техника перевязки: 1. Положение больного на спине, бедро слегка отведено в сторону и ротировано кнаружи. 2. Разрез по передне-медиальной поверхности бедра от середины паховой связки, начиная на 1-2 см выше нее и вниз на 10-12 см по ходу проекционной линии сосуда (линия Кэна – сверху вниз, снаружи кнутри от середины расстояния между верхней передней подздошной остью и лобковым симфизом к медиальному надмыщелку бедренной кости). Рассекают кожу, подкожную клетчатку, поверхностную фасцию. 3. Растягивают рану, высвобождают от клетчатки широкую фасцию бедра и область овального отверстия, где может быть видна большая подкожная вена. 4. По желобоватому зонду разрезают поверхностную пластинку fasciae latae книзу по направлению кожной раны. 5. Выделяют бедренные сосуды: бедренная артерия в ране расположена латерально, а бедренная вена медиально. 6. При перевязке артерии на этом уровне следует наложить лигатуру ниже отхождения глубокой артерии бедра, сохранив основные коллатеральные пути кровообращения. Если бедренная артерия повреждена выше отхождения глубокой артерии бедра, следует попытаться наложить сосудистый шов. Коллатеральное кровообращение при перевязке бедренной артерии восстанавливается через анастомозы между: a. glutea inferior (из a. iliaca interna) и a.circumflexa femoris lateralis (ex a. profunda femoris ex a. femoralis); a. pudenda interna (ex a. iliaca interna) и a.pudenda externa (ex a. femoralis); a. obturatoria (ex a. iliaca interna) и a.circumflexa femoris medialis (ex a. profunda femoris ex a. femoralis). 1 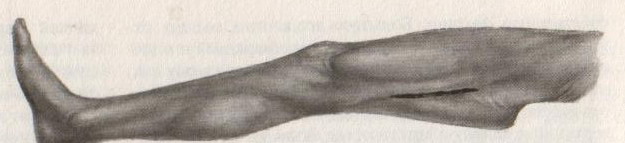 11. Обнажение и перевязка бедренной артерии в приводящем канале. 11. Обнажение и перевязка бедренной артерии в приводящем канале. 1. Положение на спине, нога согнута в коленном суставе и ротирована кнаружи. 2. Разрез кожи длиной 8-10 см по медиальной поверхности нижней трети бедра по проекционной линии сосуда (Кэна). Рассекают кожу, подкожную клетчатку, поверхностную фасцию. 3. Отводят в сторону большую подкожную вену. 4. Обнажают широкую фасцию бедра. Рассекают ее поверхностную пластинку. Обнажают m. sartorius, которую оттягивают крючком кнутри. Открывается сухожилие большой приводящей мышцы. 5. Расстягивая рану крючками у латерального края разреза обнажают m. vastus medialis, который связан плотной пластинкой с m. adductor magnus. Находят переднее отверстие Гунтерова канала (canalis vastoadductorius), через которое выходят n.saphenus и a. genus descendens. В это отверстие проводят желобоватый зонд и по нему рассекают lamina vastoadductoria на всем протяжении, подходя к бедренной артерии. 6. Спереди от бедренной артерии находится n. saphenus, а сзади – бедренная вена. 7. Перевязка должна осуществляться ниже отхождения a. genus descendens. Коллатеральное кровообращение восстанавливается за счет ветвей a. profunda femoris, которая участвует в образовании сети коленного сустава. 112. Общие принципы ампутации конечностей по экстренным показаниям (первичная, вторичная ампутация). Реплантация конечности. Ампутация – операция по удалению дистального отрезка конечности на протяжении кости или костей. Показания к ампутации: а) абсолютные: 1. травмы 2. гангрена конечности 3. злокачественные неоперабельные опухоли конечности или мягких тканей б) относительные: 1. длительно существующие трофические язвы, не поддающиеся консервативному лечению 2. хронический остеомиелит с признаками амилоидоза внутренних органов 3. неисправимые деформации конечностей 4. большие дефекты костей Классификация ампутаций: 1. первичные экстренные – выполняются в ближайшие сроки после а) ранения и травм по типу первичной хирургической обработки раны, во время которой удаляются нежизнеспособные сегменты конечности при отсутствии явлений воспаления в области поражения б) глубоких обширных ожогов и отморожений IIIб и IV степеней 2. вторичные срочные – проводятся при неэффективности мер, принятых для сохранения жизнеспособности конечности и при явно выраженном воспалительном процессе в области повреждения, угрожающем жизни больного 3. поздние плановые – выполняются при диабетической гангрене, гангрене на почве облитерирующего эндартериита, тромбозе или эмболии крупных магистральных артерий, неоперабельных злокачественных опухолях, хроническом остеомиелите и амилоидозе 4. повторные реампутации – выполняются при развитии порочной культи, не пригодной для протезирования; в случаях, когда после первичной ампутации имеет место распространение воспалительного процесса в проксимальном направлении Общие принципы ампутации: 1. При выборе уровня ампутации главенствующий принцип – максимальное сохранение длины конечности для облегчения ее протезирования (исключение – ампутация бедра в нижней трети – сложно сделать коленный протез). 2. Способы рассечения мягких тканей: а  ) круговой (циркулярный) (I) – кожа и мягкие ткани отсекают в поперечном направлении по отношению к оси конечности. Различают: ) круговой (циркулярный) (I) – кожа и мягкие ткани отсекают в поперечном направлении по отношению к оси конечности. Различают:1. гильотинную ампутацию (a) – все ткани рассекают на одном уровне 2. одномоментную (б) – после рассечения кожи по границе ее смещения рассекают мягкие ткани и кость 3. двухмоментную (в) – на границе рассеченной и смещенной кожи рассекают мышцы, кость перепиливают на уровне смещенных мышц 4. трехмоментная (г) – после рассечения и смещения кожи по ее границе пересекают поверхностные мышцы, смещают их и пересекают глубокие мышцы, смещают их и перепиливают кость. б   ) лоскутный (II) – основан на выкраивании одного или нескольких лоскутов кожи, с помощью которых укрывают культю после выполнения ампутации. Выкраивать лоскут следует так, чтобы послеоперационный рубец располагался на нерабочей поверхности культи. ) лоскутный (II) – основан на выкраивании одного или нескольких лоскутов кожи, с помощью которых укрывают культю после выполнения ампутации. Выкраивать лоскут следует так, чтобы послеоперационный рубец располагался на нерабочей поверхности культи.в) овальный (III) – рассечение кожи производят по элипсу, расположенному под углом к оси конечности. 3. Положение больного: на спине с отведенной в сторону конечностью. 4. Обезболивание: чаще общий наркоз. 5. Перед ампутацией накладывают кровоостанавливающий жгут как можно ближе к предполагаемому месту пересечения тканей для уменьшения объема кровопотери 6. Рассечение кожи и подкожной клетчатки производится скальпелем или ампутационным ножом. Одномоментно рассекается кожа, подкожная клетчатка, собственная фасция. При циркулярном методе усечения конечности разрез кожи производится дистальнее предполагаемого уровня распила кости на величину диаметра конечности с добавлением одной шестой на сокращение кожи. При выполнении операции лоскутным способом сумма длин обоих лоскутов должна равняться диаметру конечности на уровне предполагаемого распила кости с учетом сократимости тканей (один из лоскутов составляет 2/3 диаметра и выкраивается таким образом, чтобы рубец располагался на нерабочей поверхности). 7. Культю кости укрывают достаточным количеством мягких тканей во избежание образования порочной культи. 8. Пересечение мышц производится ампутационным ножом в один или несколько приемов. 9. Техника обработки надкостницы и кости: а) субпериостальный способ – надкостницу пересекают циркулярно дистальнее уровня предполагаемого распила кости, с помощью распатора отслаивают в проксимальном направлении, кость перепиливают и покрывают поверхность опила избытком надкостницы (предупреждает образование остеофитов и заострение кости) б) апериостальный способ – надкостница пересекается проксимальнее предполагаемого уровня распила кости на 0,5 см и отслаивается в дистальном направлении (часто приводит к образованию остеофитов). в) транспериостальный способ – кость перепиливают в непосредственной близости к пересеченной надкостнице, отступая от ее края на 1-2 мм дистальнее. 10. Перепиливая кость, необходимо соблюдать определенные правила: а) вначале делается небольшой запил для предупреждения соскальзывания пилы при перепиливании гладкой плотной поверхности кости б) кромки распила тщательно обрабатываются рашпилем, долотом и напильником для того, чтобы конец кости стал гладким и ровным (предупреждение травмирования мягких тканей в послеоперационном периоде; облегчение возможности протезирования) 11. Крупные сосуды лигируются до снятия жгута (найденные сосуды захватывают кровоостанавливающим зажимом – отдельно артерия и вена, отделяют их от окружающих тканей и лигируют кетгутом для профилактики лигатурных свищей; на крупные магистральные артерии накладывают две лигатуры, одна из которых прошивная). Мелкие сосуды перевязывают после снятия жгута. 12. Пересечение нерва производят проксимальнее уровня ампутации не менее 5-6 см. Неусеченные по всем правилам нервные стволы могут производить к образованию невром, спаянных с рубцовой тканью культи, поэтому нерв осторожно выделяют из окружающих тканей и пересекают одним движением бритвы. 13. Методы формирования культи: а) кожно-фасциальный – опил укрывается лоскутом из кожи, подкожной клетчатки и фасции б) тендо-пластический – опил укрывается сухожилиями мышц в) костно-пластический – для укрытия опила кости используется часть другой кости (использование надколенника при ампутации нижней трети бедра) г) миопластический – сшивание мышц-антагонистов над костным опилом |
