Ответы по оперативной хирургии
 Скачать 10.11 Mb. Скачать 10.11 Mb.
|
|
93. Обнажение и перевязка подмышечной артерии. Проекция подмышечной артерии: по линии на границе между передней и средней третью ширины подмышечной впадины или по передней границе роста волос в подмышечной впадине (по Пирогову). Техника обнажения и перевязки подмышечной артерии: 1. Положение больного: на спине, верхняя конечность отведена в сторону под прямым углом и уложена на приставной столик 2. Разрез кожи, подкожной жировой клетчатки, поверхностной фасции длиной 8-10 см несколько кпереди от проекционной линии соответственно выпуклости брюшка клюво-плечевой мышцы 3. По желобоватому зонду рассекаем переднюю стенку влагалища клюво-плечевой мышцы. 4. Отводим мышцу кнаружи и осторожно, чтобы не повредить подмышечную вену, связанную с фасцией, рассекаем заднюю стенку влагалища клюво-плечевой мышцы (которая одновременно является передней стенкой сосудистого влагалища) 5 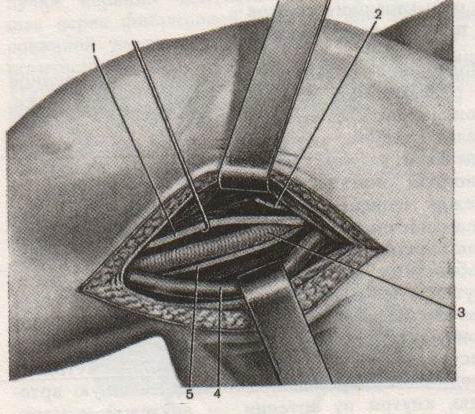 . Растягиваем края раны, выделяем элементы сосудисто-нервного пучка: спереди подмышечная артерия (3) прикрыта срединным нервов (1), латерально - мышечно-кожным нервом (2), медиально - кожными медиальными нервами плеча и предплечья (6), локтевым нервом, позади – лучевым и подмышечным нервом. Подмышечную вену (5) и кожные нервы плеча и предплечья смещают медиально, срединный нерв смещают латерально и выделяют подмышечную артерию. . Растягиваем края раны, выделяем элементы сосудисто-нервного пучка: спереди подмышечная артерия (3) прикрыта срединным нервов (1), латерально - мышечно-кожным нервом (2), медиально - кожными медиальными нервами плеча и предплечья (6), локтевым нервом, позади – лучевым и подмышечным нервом. Подмышечную вену (5) и кожные нервы плеча и предплечья смещают медиально, срединный нерв смещают латерально и выделяют подмышечную артерию.6. Артерия перевязывается двумя лигатурами (две – на центральный участок, одна – на периферический) НИЖЕ ОТХОЖДЕНИЯ tr. thyrocervicalis ВЫШЕ ОТХОЖДЕНИЯ подлопаточной артерии (a.subscapularis). Коллатеральное кровообращения развивается за счет анастомозов между надлопаточной артерией (из щитошейного ствола подключичной артерии) и артерии, огибающей лопатку (из подлопаточной артерии – ветви подмышечной артерии), а также между поперечной артерией шеи (ветвь подключичной артерии) и грудоспинной артерии (из подлопаточной артерии – ветви подмышечной артерии). 94. Обнажение и перевязка плечевой артерии. П 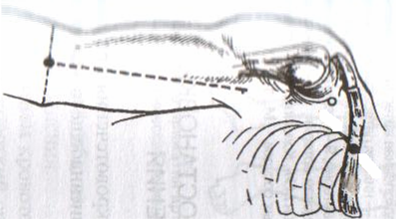 роекция плечевой артерии определяется как линия от вершины подмышечной впадины по внутреннему желобку плеча на середину расстояния между медиальным мышелком плечевой кости и сухожилием двуглавой мышцы плеча. роекция плечевой артерии определяется как линия от вершины подмышечной впадины по внутреннему желобку плеча на середину расстояния между медиальным мышелком плечевой кости и сухожилием двуглавой мышцы плеча.Обнажение и перевязка плечевой артерии возможна в: а) в средней трети плеча: 1. Положение больного: на спине, рука отведена в сторону на приставочной столик 2. Пальпаторно определяем медиальный край двуглавой мышцы плеча, затем на 2 см кнаружи от проекционной линии по выпуклости брюшка этой мышцы делаем разрез кожи, подкожной жировой клетчатки, поверхностной фасции длиной 6-8 см. 3. Растягиваем края кожной раны и по медиальному краю двуглавой мышцы рассекаем переднюю стенку ее фасциального влагалища. 4. Оттягиваем двуглавую мышцу латерально и по желобоватому зонду рассекаем заднюю стенку фасциального влагалища мышцы (которая является одновременно передней стенкой сосудистого влагалища) 5. Определяем плечевую артерию (наиболее поверхностно у края двуглавой мышцы расположен срединный нерв, под ним проходит плечевая артерия) 6. Перевязываем подмышечную артерию ниже отхождения a.profunda brachii (тогда коллатеральное кровообращение развивается через анастомозы между глубокой артерией плеча и a.collateralis ulnaris superior с возвратными ветвями лучевой и локтевой артерий) б  ) в локтевой ямке: ) в локтевой ямке:1. Положение больного: на спине, артерия отведена под прямым углом и фиксирована в положении супинации 2. Разрез кожи длиной 6-8 см в средней трети проекционной линии от точки на 2 см выше медиального мышелка плеча через середину локтевого сгиба к наружному краю предплечья. 3. Между двумя лигатурами пересекают v.mediana basilica, следя за тем, чтобы не повредить внутренний кожный нерв предплечья в медиальном углу раны 4. Тонкую фасцию и блестящие волокна трапециевидной связки Пирогова (aponeurosis m. bicipitis brachii), идущие от сухожилия двуглавой мышцы косо вниз и медиально, надсекаем скальпелем и разрезаем затем по желобоватому зонду по линии кожного разреза 5. Рану растягиваем, у медиального края сухожилия двуглавой мышцы находим плечевую артерию, несколько кнутри от нее – срединный нерв. 6. Перевязываем плечевую артерию (коллатеральное кровообращение в данной области хорошо развито за счет анастомозов между ветвями плечевой артерии и возвратными сосудами лучевой и локтевой артерий) 95. Сосудистый шов (ручной Карреля, механический шов). Операции при ранениях крупных сосудов. 1912 г., Каррель – впервые предложил методику сосудистого шва. Сосудистый шов применяется для восстановления магистрального кровотока при лечении: а) травматических и операционных повреждений сосудов б) ограниченных по протяженности аневризм, сегментарных окклюзий, тромбозов и эмболий сосудов. Материалы: нерассасывающиеся синтетические монофиламентные нити (из пролена – золотой стандарт, мерсилена, этилона, этибонда) и атравматические режуще-колющие изогнутые иглы («проникающий» кончик-острие и тонкое круглое тело). Инструменты: чаще всего используются специальные инструменты: сосудистые зажимы (бокового отжатия Сатинского, прямые и изогнутые бульдожки), ножницы-диссектор, анатомические пинцеты. Виды сосудистого шва: А. ручной шов а) циркулярный (круговой): 1. непрерывный (обвивной) 2. узловой б) боковой: 1. непрерывный (обвивной) 2. узловой; 1. поперечный 2. продольный В. механический шов – накладывается сосудосшивающими аппаратами Основные положения техники наложения сосудистого шва: 1. Достаточная мобилизация сшиваемого сосуда (до 1-2 см) 2. Тщательное обескровливание операционного поля (пережатие просвета сосуда резиновыми перчаточными полосками – турникетами, пальцем или тупфером в ране, зажимами Гепфнера и т.д.) 3. Шов накладывается через все слои стенки сосудов 4. Сшиваемые концы должны соприкасаться интимой 5. Иглу вкалывают примерно на 1 мм от края сосуда; интервал между стежками 1-2 мм. 6. Швы должны быть достаточно затянуты, сосудистый шов должен быть герметичным как по линии соприкосновения стенок сосуда, так и в местах прохождения нитей. 7. Кровоток восстанавливается снятием вначале дистального, а затем проксимального зажимов. 8. Операция на сосудах проводится в условиях гипокоагуляции (введение гепарина в вену – 5000 ЕД и местно – 2500 ЕД гепарина растворяют в 200 мл физиологичекого раствора) Методика наложения циркулярного непрерывного (обвивного) шва Карреля (в настоящее время используется лишь в микрохирургии для сшивания сосудов малого диаметра): 1. При ранении сосуда интима и медиа сокращаются и уходят проксимальнее, поэтому необходимо аккуратно иссечь избыток адвентиции. 2. Накладываем три шва-держалки на равном расстоянии друг от друга (120), сближая сшиваемые края сосуда. Для этого оба конца сосуда прошиваем тремя атравматическими нитями через все слои (один – со стороны адвентиции, другой – со стороны интимы), отступя 1,0 мм от края. Сближаем края сосудов, завязываем нити. При растягивании за концы нитей просвет сосуда приобретает треугольную форму, что гарантирует от захватывания иглой противоположной стенки при наложении обвивного шва между держалками. 3  . Ушивают последовательно грани, связывая каждый раз основную лигатуру с нитью-держалкой. . Ушивают последовательно грани, связывая каждый раз основную лигатуру с нитью-держалкой.Схема наложения циркулярного обвивного шва Карреля: а – наложение швов-держалок; б – сближение краев сосудов; в – ушивание отдельных граней сосуда; г – законченный шов сосуда. Методика А.И.Морозовой (применяется теперь в хирургии средних и крупных сосудов): 1  . Вместо трех швов-держалок применяют две. Роль третьей держалки отводится основной нити. . Вместо трех швов-держалок применяют две. Роль третьей держалки отводится основной нити.2. Накладывается обвивной шов на одну (переднюю) стенку сосуда, после чего зажимы с сосудом переворачивают на 180 и сшивают другую полуокружность сосуда. Ошибки и осложнения при наложении сосудистого шва: 1. Сужение просвета сосуда (стеноз) – возникает чаще всего из-за захватывания избыточного количества ткани. Устранение дефекта: иссечение краев сосуда по лини шва и наложение нового анастомоза конец-в-конец при циркулярном конце-концевом и поперечном боковом шве или наложение боковой венозной заплаты при продольном боковом шве. 2. Кровотечение по лини шва – возникает чаще из-за недостаточного затягивания нити, слабости сосудистой стенки при воспалении, истончении, прорезывании шва. Устранение: прикладывание тампонов, гемостатической марли к сосуду, наложение одиночных П-образных или узловых швов, фибриновый клей. 3. Тромбоз сосудов – возникает из-за ошибок в наложении шва, временного пережатия сосуда, подворачивания интимы и адвентиции. Устранение: рассечение артерии и удаление тромба, ревизия сосудов с помощью балонных катетеров. Методика наложения механического шва. Концы сосуда разбортовывают и фиксируют на втулках скрепочной и упорной частей сшивающего аппарата (Гудова, Андросова), последние соединяют и с помощью специального рычага прошивают стенки сосуда танталовыми скрепками (клипсами). Основные преимущества механического шва: быстрота наложения анастомоза; абсолютная герметичность анастомоза; отсутствие шовного материала (клипсы) в просвете сосуда; исключена вероятность развития стеноза. Операции при ранениях крупных сосудов: 1. Доступ к сосудам осуществляется в тех местах, где они расположены наиболее поверхностно (сонный треугольник для общих сонных артерий, линия Кена (от spina iliaca anterior superior до медиального мышелка бедра) для бедренной артерии и т.д.) 2. Основные виды выполняемых операций: а) наложение бокового шва раны NB! При повреждении сразу двух стенок крупного сосуда (например, при пулевом ранении) следует расширить рану передней стенки сосуда, ушить рану задней стенки из просвета сосуда, ушить рану передней стенки. б) наложение циркулярного шва (при пересечении сосудов) в) протезирование сосудов (при невозможности стянуть стенки сосуда; чаще используют протезы из политетрафторэтилена, лавсана, дакрона, гомо- и ксено-биопротезы) г) перевязка артерии – выполняется в крайнем случае при: 1. наличии обширных дефектов и повреждений сосудов, когда пострадавшему необходимы реанимационные мероприятия 2. при гнойной ране с повторным кровотечением Перевязка поврежденных артерий спасает жизнь пострадавшему, но приводит к ишемии различной степени выраженности. Особенно опасно лигирование подвздошных артерий, бедренной артерии, подколенной артерии, общей и внутренней сонной артерии, подмышечной артерии 96. Шов сухожилия (Кюнео) и нерва. Тенорафия – сшивание сухожилий. Требования к сухожильным швам: 1. Шов должен быть простым и технически выполнимым 2. Шов не должен существенно нарушать кровоснабжение сухожилий 3. При наложении шва необходимо обеспечить сохранение гладкой скользящей поверхности сухожилия и ограничиться минимальным применением нитей 4. Шов должен крепко удерживать концы сухожилий в течение длительного времени и не допускать их разволокнения. Показания для наложения сухожильного шва: а) свежие ранения с повреждением сухожилия б) сшивание сухожилий в отсроченном периоде для восстановления функции сгибателей и разгибателей Классификация сухожильных швов (по Розову В.И.): 1. швы с узелками и нитями, расположенными на поверхности сухожилия (П-образный шов Брауна для плоских сухожилий) 2. внутриствольные швы с узелками и нитями, расположенные на поверхности сухожилия (шов Ланге) 3. внутриствольные швы с узелками, погруженными между концами сухожилия (шов Кюнео) 4. другие швы (способ Киршнера – использование фасции для обертывания и соединения сухожилия) Т 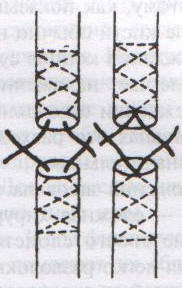 ехника сухожильного шва Кюнео: ехника сухожильного шва Кюнео:1. Оба конца длинной шелковой нити надевают на две прямые тонкие иглы. 2. Сначало делают тонкий прокол через сухожилие, отступив 1-2 см от его конца, затем прокалывают сухожилие наискось обеими иглами. В результате нити перекрещиваются. 3. Этот прием повторяют 2-3 раза, пока не доходят до конца отрезка сухожилия. 4. Потом приступают к прошиванию другого отрезка сухожилия таким же способом. 5. При затягивании нитей концы сухожилия соприкасаются. Шов нерва впервые разработал Нелатон (1863), а применил на практике Лангер (1864). Основное назначение шва: точное сопоставление иссеченных пучков поврежденного нерва при наименьшей травматизации как его самого, так и окружающих тканей, т.к. излишняя травматизация усиливает дегенеративные явления в нервном стволе и способствует развитию рубцовых тканей в его окружности. Показания к наложению шва нерва: а) полный анатомический перерыв нервного ствола б) наличие необратимых рубцовых изменений По способу наложения различают 1. эпиневральный и 2. периневральный нервные швы. Техника наложения эпиневрального шва: 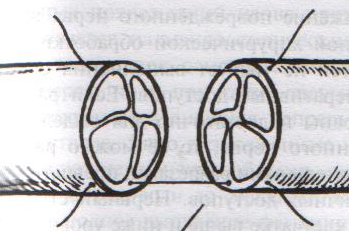  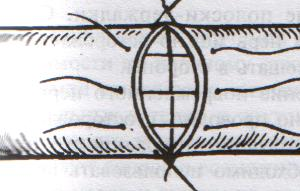 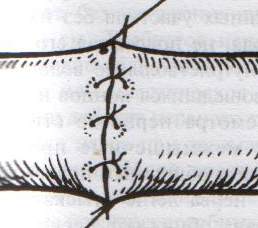 1. Выделение со стороны неизмененного участка проксимального конца нерва в направлении зоны повреждения 2. Концы нерва или неврому иссекают в пределах неизмененных тканей очень острым лезвием, чтобы линия среза была предельно ровной 3. Эпиневральный шов накладывают нитью на режущей игле. 4. Эпиневрий мобилизуют по окружности нерва, концы нерва сопоставляют. Сопоставление концов не должно быть слишком плотным (диастаз 0,5-1 мм). 5. На расстоянии 1 мм от края нерва перпендикулярно его поверхности вкалывают иглу, следя за тем, чтобы она прошла только эпиневрий 6. Иглу перехватывают иглодержателем и вводят в противоположный конец нерва изнутри. 7. Узел завязывают, оставляя конец нити длиной 3 см. 8. Аналогично накладывают второй направляющий шов под углом 180 по отношению к первому. 9. Расстягивают эпиневрий и накладывают еще 1-2 шва на переднюю полуокружность нерва. 10. Между швами-держалками накладывают промежуточные эпиневральные швы, не допуская заворачивания эпиневрия внутрь 11. Сшитый нерв помещают в ложе, подготовленное в пределах неизмененных тканей Т  ехника наложения периневрального шва: ехника наложения периневрального шва: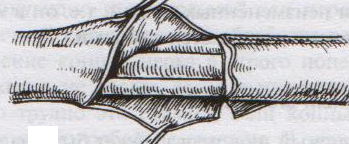   1. Нерв выделяют как при наложении эпиневрального шва. Удаляют эпиневрий на 5-8 мм с обоих концов нерва, чтобы открыть доступ к пучкам. 2. Нитью на режущей игле за периневрий отдельно прошивают каждую группу пучков (2-3 шва на каждую группу). Восстановление целостности пучков начинают с наиболее глубоко расположенных пучков. 97. Ампутация плеча. Техника ампутации плеча имеет особенности в зависимости от уровня ее выполнения: а) в нижней трети. 1. Анальгезия: как правило, общий наркоз. 2. Перед ампутацией накладывают кровоостанавливающий жгут. 3. Средним ампутационным ножом проводят круговой разрез кожи до собственной фасции 4. Спереди на сгибательной поверхности из-за большой сократимости кожи разрез делают на 2 см дистальнее, чем сзади (сократимость кожи над передне-внутренней поверхностью составляет 3 см, на задне-наружной 1 см) 5. По краю сократившейся кожи разрезают мышцы 6. Оттянув кожу и мышцы, второй раз разрезают мышцы до костей. Важно не забыть рассечь находящийся на задне-наружной поверхности лучевой нерв. 7. На 0,2 см выше предполагаемого распила рассекают надкостницу и отслаивают ее книзу. Распиливают кость. 8. Перевязывают плечевую артерию, глубокую артерию плеча, верхнюю локтевую коллатеральную артерию и высоко отсекают срединный, локтевой, лучевой, латеральный и медиальный кожные нервы предплечья. 9. Сняв жгут, накладывают лигатуру на мелкие сосуды. 1  0. Сшивают собственную фасцию и накладывают кожные швы с дренажом на 2-ое суток. 0. Сшивают собственную фасцию и накладывают кожные швы с дренажом на 2-ое суток.б) в средней трети – выполняют двухлоскутным кожно-фасциальным способом 1. Рассекают кожу и собственную фасцию в виде двух (переднего длинного и заднего короткого) лоскута. Отсепаровывают лоскуты кверху. 2. На уровне основания отсепарованных лоскутов пересекают мышцы. При этом двуглавую мышцу плеча пересекают дистальнее остальных. 3. Несколько проксимальнее места предполагаемого распила кости рассекают надкостницу и немного сдвигают ее вниз, а затем перепиливают кость. 4. В культе перевязывают плечевую артерию, глубокую артерию плеча, верхнюю локтевую коллатеральную артерию, пересекают срединный, лучевой, локтевой, кожно-мышечный и медиальный кожный нервы предплечья. 5. Края пересеченной фасции соединяют узловыми швами. Накладывают швы на кожу с дренажом. в) в верхней трети – ампутация производится с образованием культи с двух кожно-мышечных лоскутов, по возможности с сохранением дельтовидной мышцы и головки плеча (для косметических и функциональных преимуществ; обеспечивает возможность носить на плече тяжесть, улучшает условия протезирования): 1. Выкраивают первый лоскут, включающий дельтовидную мышцу с покрывающей ее кожей, сохраняя подмышечный нерв. 2. Выкраивают второй кожно-мышечный или кожно-фасциальный лоскут на медиальной поверхности плеча 3. Закрывают первым лоскутом опил плечевой кости, соединяя его швами со вторым лоскутом. 4. После операции культю плеча для предупреждения приводящей контрактуры плеча фиксируют в положении отведения на 60-70% и сгибания на 30%. |
