Ответы по оперативной хирургии
 Скачать 10.11 Mb. Скачать 10.11 Mb.
|
|
Ушивание ран кишечника. а) ушивание небольших ран: серозно-мышечный кисетный шов + поверх швы Ламбера б) ушивание значительных ран, разможение краев стенки кишки: 1) иссечение раны и перевод раны в поперечную 2) двухрядный шов: сквозной непрерывный кетгутовый вворачивающий шов Шмидена (скорняжный) + серозно-мышечные швы Ламбера 3) контроль на проходимость NB! Поперечное ушивание продольной раны обеспечивает хороший просвет кишки лишь когда продольная рана не достигает диаметра кишечной петли. 61. Резекция кишки с анастомозом "конец в конец". Ушивание раны кишечника. Начало операции – см. вопрос 60. Анастомоз «конец в конец» наиболее физиологичен. Техника формирования анастомоза «конец в конец»: 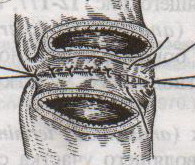 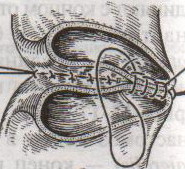 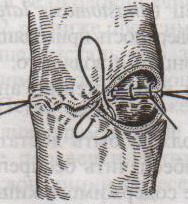 1 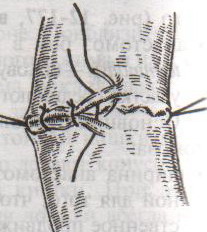 . Задние стенки отсеченной петли сближают и на необходимом уровне прошивают двумя держалками (одной сверху, другой снизу). . Задние стенки отсеченной петли сближают и на необходимом уровне прошивают двумя держалками (одной сверху, другой снизу).2. Между держалками с интервалом 0,3-0,4 см накладывают узловые серозно-мышечные швы Ламбера. 3. Мягкие зажимы снимают, заднюю губу анастомоза прошивают кетгутовым непрерывным сквозным швом с захлесткой (швом Мультановского). 4. Этой же нитью переходят на переднюю губу анастомоза и ушивают ее сквозным швов Шмидена. Нить завязывают. 5. Меняют перчатки, салфетки, обрабатывают шов и ушивают переднюю губу анастомоза узловыми серозно-мышечными швами Ламбера. Проверяют проходимость анастомоза. 62. Операция желудочного свища (Витцеля, Кадера, Топровера). Гастростомия – создание соустья между желудком и внешней средой. Показания: 1) неоперабельные опухоли глотки, пищевода, желудка 2) рубцовые стриктуры пищевода 3) кардиоспазм 4) черепно-мозговая травма с невозможностью осуществления акта глотания 5) для выключения пищевода при ожогах, ранениях, эзофагитах. Виды гастростомии: а) трубчатый свищ (Витцеля и Кадера) б) губовидный (Топровера) 1. Способ Витцеля. 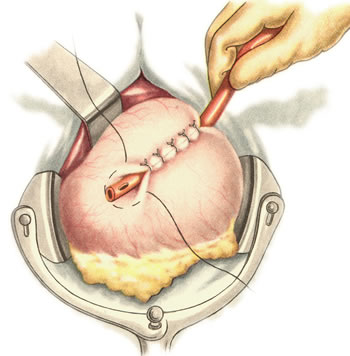 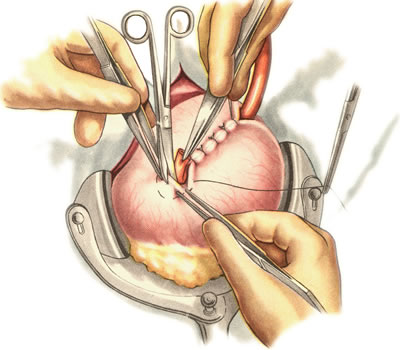 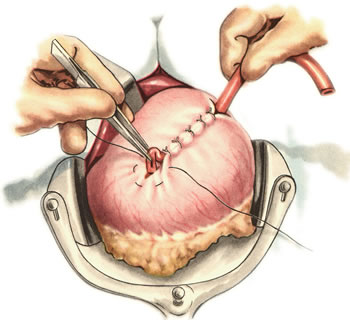 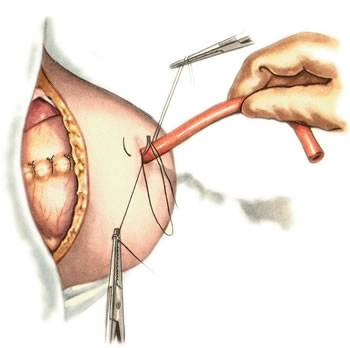 а. Доступ: трансректальная, параректальная по Ленандеру или верхняя срединная лапаротомия. б. На переднюю стенку желудка укладывают резиновую трубку в направлении к привратнику (по Витцелю) или в направлении ко дну желудка (по Гернеру – лучше, т.к. трубка обращена в газовый пузырь и пища не вытекает). в. Серозно-мышечными швами трубку инвагинируют в стенку желудка. У нижнего конца трубки накладывают кисетный шов, в центре его вскрывают желудок и погружают конец трубки в просвет желудка. Кисетный шов затягивают с образованием трубчатого свища. г. Стенку желудка вокруг трубки подшивают к брюшине для предупреждения инфицирования брюшной полости по ходу канала свища. д. На переднюю брюшную стенку трубку выводят через дополнительный разрез со швами-держалками, которыми трубку фиксируют к коже. NB! После удаления трубки свищ самостоятельно заживает. 2. способ Штамма-Сенна-Кадера: а 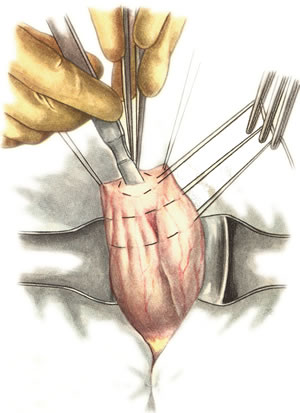 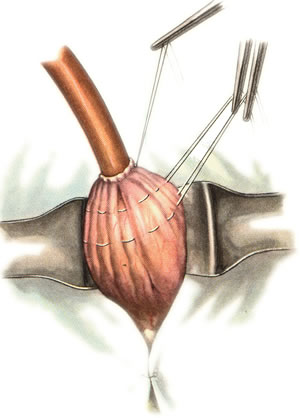 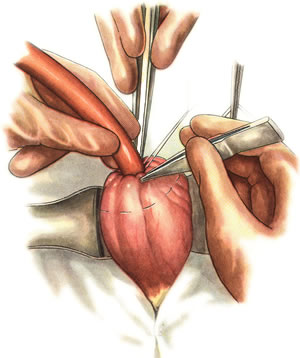 . Доступ: трансректальный разрез слева длиной 6-8 см или верхняя срединная лапаротомия. . Доступ: трансректальный разрез слева длиной 6-8 см или верхняя срединная лапаротомия.б. Переднюю стенку желудка выводят в рану в виде конуса. в. На переднюю стенку желудка накладывают три концентрических кисетных шва с интервалом 1,0-1,5 см один ниже другого. г. В центре первого кисетного шва стенку желудка вскрывают и в его просвет вводят резиновую трубку. Вокруг нее завязывают первый кисетный шов таким образом, чтобы край желудочной стенки инвагинировался в просвет желудка. Так же затягивают второй и третий кисетный шов, одновременно погружая трубку со стенкой желудка вглубь, чтобы образовался цилиндр, обращенный в просвет желудка. д. Стенку желудка вокруг трубки подшивают к брюшине для герметизации щели между трубкой и желудком. е. Рану брюшной стенки послойно ушивают до трубки. Образуется трубчатый свищ, который после удаления трубки заживает самостоятельно. 3. способ Топровера: 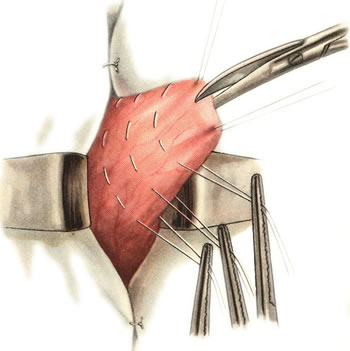 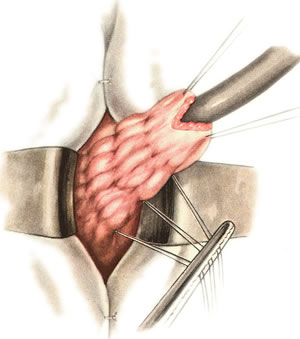 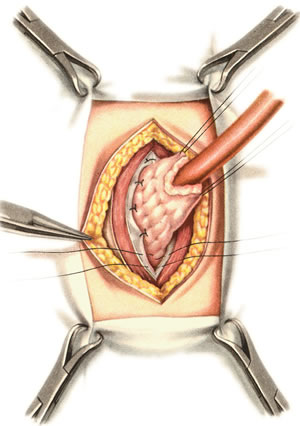 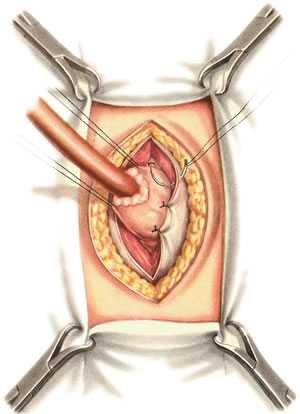 а. Доступ: трансректальный разрез слева длиной 6-8 см или верхняя срединная лапаротомия. б. В рану извлекают переднюю стенку желудка в виде конуса и поочередно, как при способе Кадера, накладывают три кисетных концентрических шва один ниже другого. в. В центре первого кисетного шва желудок вскрывают на протяжении 1 см и вводят внутрь резиновую трубку. На трубке кисетные швы завязывают. г. Образованный из желудочной стенки конус подшивают на уровне нижнего кисетного шва к париетальной брюшине. д. Рану передней брюшной стенки ушивают послойно. е. На уровне второго кисетного шва стенку желудка подшивают к прямой мышце живота, а вблизи трубки – к коже. ж. Образуется губчатый свищ на длительное время. Данный свищ может быть закрыт только оперативным путем. 63. Операция желудочно-кишечного соустья. Передний анастомоз (метод Вельфлера с энтероэнтероанастомозом Брауна). Желудочно-кишечное соустья – наложение соустья между желудком и петлей тонкой кишки (паллиативная операция). Показания: 1. неоперабельные опухоли антрального отдела желудка 2. непроходимость пилорического отдела желудка доброкачественного генеза (рубцовые сужения при язве) 3. травмы 12-перстной кишки. Противопоказания: осложненные формы язвенной болезни. Техника гастроэнтеростомии по Вельфлеру с энтероэнтероанастомозом Брауна: а 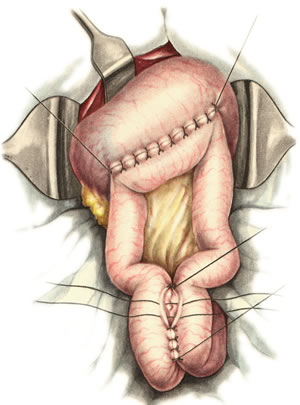 . Доступ: верхне-срединная лапаротомия. . Доступ: верхне-срединная лапаротомия.б. Находят первую петлю тонкой кишки, отступив от flexum duodenojejunalis 60-70 см, и выводят ее в рану, лигатурами обозначая приводящий и отводящий концы. в. Петлю укладывают на переднюю стенку желудка впереди ободочной кишки таким образом, чтобы приводящий конец петли был направлен ко дну желудка, а отводящий – к привратнику (или правило 2Б: большая петля – к большой кривизне и правило 2М: малая петля – к малой кривизне). г. Переднюю стенку желудка и кишки скрепляют швами-держалками на ширину будущего анастомоза и между ними накладывают чистый серозно-мышечный шов (7-9 см). д. На расстоянии 1 см от линии шва и вдоль него рассекают стенку желудка и стенку кишки на протяжении 6-8 см. На заднюю губу анастомоза накладывают сквозной непрерывный кетгутовый шов Мультановского. Этой же нитью переходят на переднюю губу анастомоза и ушивают ее вворачивающим швом Шмидена. е. После ушивания раны кишки инструменты, перчатки, салфетки меняют или обрабатывают и на переднюю губу анастомоза накладывают второй ряд узловых серозно-мышечных швов Ламбера. д 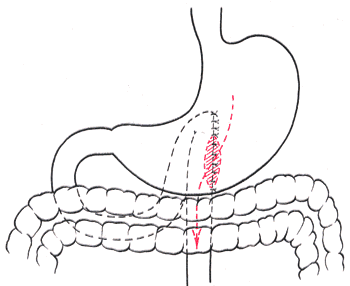 . Для предупреждения развития порочного круга дополнительно накладывают анастомоз по Брауну: между приводящей и отводящей петлей на расстоянии 15-20 см от гастроэнтероанастомоза (техника наложения по типу «бок в бок») . Для предупреждения развития порочного круга дополнительно накладывают анастомоз по Брауну: между приводящей и отводящей петлей на расстоянии 15-20 см от гастроэнтероанастомоза (техника наложения по типу «бок в бок»)Задний позадиободочный гастроэнтероанастомоз по способу Петерсона-Хаккера: рассекают брыжейку поперечно-ободочной кишки в бессосудистом участке и накладывают анастомоз между задней стенкой желудка и петлей тонкой кишки. 64. Принципы резекции желудка по типу Бильрот 1, Бильрот 2; операция Гофмейстера-Финстерера. Гастрэктомия. Резекция желудка – удаление части желудка: а) дистальная – удаляют 2/3 желудка б) проксимальная – удаляют 95% желудка Показания: 1. операбельная злокачественная опухоль пилорического отдела 2. осложненные формы язвенной болезни желудка и 12-перстной кишки (прободная, кровоточащая, малигнизированная, стенозирующая, пенетрирующая, хроническая каллезная, рефрактерная к медикаментозной терапии язвы) Противопоказания: 1. старческий возраст 2. декомпенсация сердечно-сосудистой и дыхательной систем 3. патологические изменения почек и печени Резекция желудка по Бильрот-1: 1. Доступ: верхняя срединная лапаротомия 2 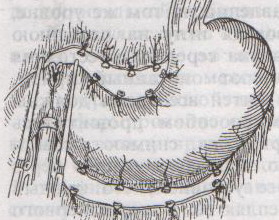 . В пределах резекции проводят мобилизацию желудка по большой и малой кривизне. . В пределах резекции проводят мобилизацию желудка по большой и малой кривизне.3. На желудок и 12-перстную кишку накладывают зажимы. Между зажимами желудок пересекают, отворачивают влево и резецируют. 4. Верхнюю часть культи желудка ушивают двухрядным швом (непрерывный сквозной кетгутовый шов + чистые серозно-мышечные швы Ламбера). У большой кривизны оставляют неушитым участок диаметром с 12-перстную кишку для формирования гастродуоденоанастомоза. 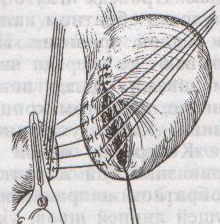 5. Неушитую часть желудка подводят к 12-перстной кишке. Сшивают серозно-мышечными швами задние стенки желудка и 12-перстной кишки. Длинной кетгутовой нитью накладывают на заднюю губу анастомоза сквозной непрерывный кетгутовый шов, начиная снизу вверх, этой же нитью переходят на переднюю губу анастомоза и накладывают вворачивающий шов Шмидена. 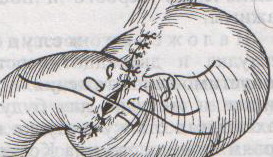 6. После смены инструментов и белья накладывается серозно-мышечный шов и заканчивается формирование анастомоза. Рану передней брюшной стенки послойно ушивают. Преимущества способа: наиболее физиологичен, пассаж пищи происходит через 12-перстную кишку, демпинг-синдром не выражен. Недостатки: трудность мобилизации 12-перстной кишки; несоответствие просветов желудка и 12-перстной кишки. 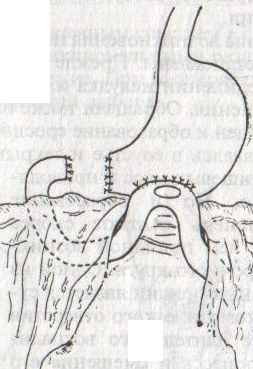 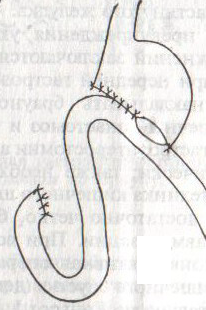 Резекция желудка по Бильрот-2. Суть: при неподвижной 12-перстной кишке ушиваем наглухо обе культи и накладываем гастроэнтероанастомоз по типу «бок в бок». В настоящее время выполняется в модификации Гофмейстера-Финстерера (анастомоз по типу «конец в бок»): 1. Доступ: верхняя срединная лапаротомия. 2. Мобилизация желудка путем освобождения удаляемой его части от связок с одновременной перевязкой сосудов. 3. Находим начальную петлю тощей кишки и проводим ее через отверстие, сделанное в безсосудистой зоне брыжейки поперечной ободочной кишки в верхний этаж, где удерживаем ее наложением на ее брыжейку эластического жома. 4. Накладываем жом Пайра на верхний отдел 12-перстной кишки, жом на желудок ниже привратника и пересекаем между жомами. 5. Закрываем культю 12-перстной кишки: 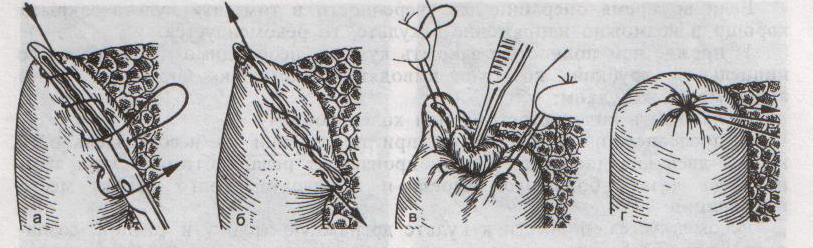 а – наложение непрерывного шва на культю вокруг зажима б – затягивание нити в – подгружение культи кишки серозно-серозным кисетным швом г – затягивание кисетного шва 6. На желудок по линии будущего пересечения слева накладывают два прямых желудочных жома: один со стороны большой кривизны, второй – со стороны малой кривизны так, чтобы они соприкасались. Рядом с ними накладывают раздавливающий жом Пайра на удаляемую часть желудка. Между двумя прямыми жомами и жомом Пайра отсекают желудок. 7. Ушивают верхнюю часть культи желудка по зажиму, наложенному со стороны малой кривизны. 8. Подготовленную петлю тощей кишки подводим к культе желудка так, чтобы приводящий конец ее соответствовал малой, а отводящий – большой кривизне желудка. Кишку фиксируют к задней стенке неушитой части культи желудка держалками так, чтобы линия будущего анастомоза пришлась на противобрыжеечный край кишки. 9. Между держалками накладывают задние серозно-мышечные швы с интервалом 0,5 см. Операционное поле обкладывают салфетками. Кишку рассекают. 10. На заднюю губу анастомоза накладывают сплошной обвивной кетгутовый шов Мультановского, этой же нитью переходят на переднюю губу анастомоза и ушивают ее сквозным непрерывным вворачивающим швом Шмидена. Поверх накладывают второй ряд серозно-мышечных швов. Контролируют проходимость анастомоза. 11. Чтобы предупредить забрасывание желудочного содержимого в приводящую петлю ее подшивают несколькими швами выше зоны анастомоза к культе желудка. Гастрэктомия – полное удаление желудка. Показания: рак кардиального отдела желудка или его верхней половины. 1. Верхнесрединная лапаротомия. 2. Мобилизируем желудок путем освобождения удаляемой его части от связок с одновременной перевязкой сосудов. 3. Начальный отдел 12-перстной кишки пересекают между зажимами, ушивают культю 12-перстной кишки. 4. Мобилизируем пищевод, отделяя пещевод от брюшины, лигируя сосуды, рассекая нервы. 5. Создаем эзофагоеюноанастомоз по типу «конец в бок» (по Гиляровичу, по Лагею) с анастомозом Брауна между приводящей и отводящей петлей кишки или по типу «конец в конец» (по Ласка-Цацаниди). Операции при прободной язве желудка. Способы хирургического лечения прободной язвы: а) ушивание перфоративного отверстия б) иссечение язвы в) иссечение язвы с ваготомией г) резекция желудка Ушивание прободной язвы. Показания: перфорация язвы у молодых пациентов, у лиц старческого возраста, у лиц с тяжелыми сочетанными заболеваниями Техника ушивания прободной язвы: 1. Верхнесрединная лапаротомия 2. Ревизия передней и задней стенки желудка и 12-перстной кишки 3. Ушивание язвы различными способами: а 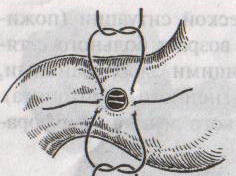 ) на края отверстия в поперечном направлении к продольной оси желудка или 12-перстной кишки накладывают два ряда серозно-мышечных швов. Ко второму ряду швов можно подвести сальник на ножке. ) на края отверстия в поперечном направлении к продольной оси желудка или 12-перстной кишки накладывают два ряда серозно-мышечных швов. Ко второму ряду швов можно подвести сальник на ножке.б) двухрядный шов: внутренний шов Матешука через все слои, наружный ряд – серозно-мышечные швы (накладываются за пределами инфильтрата) в  ) если у больного имеется опасность сужения выходной части желудка или 12-перстной кишки, рекомендуется операция Оппеля-Поликарпова: сальник на ножке вводят в перфоративное отверстие, прошив его двумя нитями; концы нитей продвигают через прободное отверстие и прошивают ими стенку желудка изнутри наружу; нити подтягивают, сальник погружают в просвет желудка и тампонируют прободного отверстие; нити завязывают, а по краям язвы сальник дополнительно прикрепляют «серозными» швами. ) если у больного имеется опасность сужения выходной части желудка или 12-перстной кишки, рекомендуется операция Оппеля-Поликарпова: сальник на ножке вводят в перфоративное отверстие, прошив его двумя нитями; концы нитей продвигают через прободное отверстие и прошивают ими стенку желудка изнутри наружу; нити подтягивают, сальник погружают в просвет желудка и тампонируют прободного отверстие; нити завязывают, а по краям язвы сальник дополнительно прикрепляют «серозными» швами.4. Тщательная ревизия брюшной полости, ее осушение, при угрозе развития перитонита – дренирование. 5. Установка назогастрального зонда, послойное зашивание раны брюшной полости. Осложнения: возможно сужение выходной части желудка; несостоятельность швов. Техника иссечения язвы: 1. Верхнесрединная лапаротомия 2. На желудок в проекции язвы накладывают две держалки. 3. Между держалками двумя полуовальными разрезами иссекают язву (целесообразнее иссекать в поперечном направлении, чтобы не допустить сужения желудка) 4. Рану желудка зашивают швами Матешука и серозно-мышечными швами в поперечном направлении. 5. Устанавливают назогастральный зонд, послойно зашивают рану брюшной полости. Осложнения: рак из зашитой язвы; стеноз выходной части желудка; повторная перфорация; рецидив язвы. Ваготомия. Дренирующие операции. Ваготомия – денервация зон желудка, секретирующих соляную кислоту, путем пересечения блуждающих нервов или их ветвей. Альтернатива резекции желудка при язвенной болезни. NB! Непременным дополнением к ваготомии является выполнение дренирующей желудок операции (гастроэнтеростомии или пилоропластики) с целью избежать возникновение гастростаза. Анатомия: правый и левый n.vagus идут в толще малого сальника под названием нерва Латерже, который заканчивается «гусиной лапкой» в области пилоруса. Нерв Латерже регулирует продукцию соляной кислоты. Показания к ваготомии: а. осложненные формы язвы 12-перстной кишки (!), но не желудка. б. рецидив ЯБ после проведенной резекции желудка в. доброкачественная опухоль, продуцирующая гастрин, который вызывает гиперпродукцию соляной кислоты (опухоль Золингера-Элисона). Виды ваготомий: 1. стволовая ваготомия – пересечение основных стволов блуждающих нервов и полная денервация желудка, а также других органов брюшной полости (печени, желчного пузыря, тонкой кишки, поджелудочной железы); в настоящее время может применяться только в экстренных условиях. Достоинство: угнетает продукцию соляной кислоты на 90%. Недостаток – нарушение иннервации всех органов ЖКТ. 2. селективная ваготомия – пересечение всей ветвей, идущих от блуждающих нервов к желудку, с сохранением печеночных и чревных ветвей + обязательные дренирующие операции Достоинство: угнетается продукция соляной кислоты, сохраняется иннервация других органов ЖКТ. Недостаток: нарушается моторная функция желудка. 3. проксимальная селективная ваготомия – пересечение ветвей от блуждающих нервов к желудку с сохранением ветвей к пилорической части и привратниковому сфинктеру (с сохранением «гусиной лапки» нерва Латерже) Достоинство: избирательно подавляется лишь продукция соляной кислоты без нарушения деятельности привратника и остальных органов ЖКТ. |
