Ответы по оперативной хирургии
 Скачать 10.11 Mb. Скачать 10.11 Mb.
|
|
Грыжи белой линии живота. Грыжевое отверстие белой линии обычно овальное или округлое, небольших размеров. Содержимым грыж чаще бывает большой сальник, реже петли тонкой кишки, поперечная ободочная кишка. Грыжевой мешок покрыт кожей, подкожной клетчаткой, поперечной фасцией, предбрюшинной клетчаткой. П 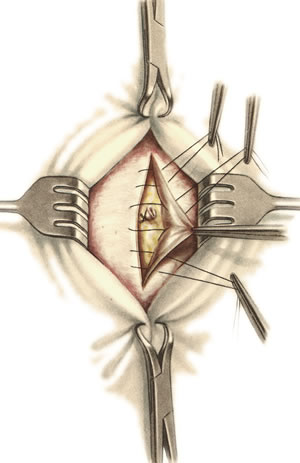 о локализации выделяют грыжи белой линии: о локализации выделяют грыжи белой линии:а) надчревные б) околопупочные в) подчревные Пластика грыж белой линии живота по Сапежко-Дьяконову: 1. Разрез кожи над грыжевым выпячиванием в продольном или поперечном направлении 2. Выделяют грыжевой мешок и обрабатывают его обычным способом 3. Вокруг грыжевых ворот на протяжении 2 см апоневроз освобождают от жировой клетчатки, после чего грыжевое кольцо рассекают по белой линии. 4. При пластике ворот создают дубликатуру из лоскутов апоневроза белой линии живота в продольном направлении путем накладывания вначале 2-4 П-образных швов, а затем нескольких узловых швов 5. Послойно ушивают рану. 56. Операции при ущемленной паховой грыже. Осложнения. Ущемленная грыжа – сдавление грыжевого содержимого в грыжевых воротах или грыжевом мешке, сопровождаемое нарушением кровоснабжения и иннервации Ущемление может быть: а) эластического б) калового в) смешанного генезов. Ущемленная паховая грыжа подлежит операции в экстренном порядке (в течение 2 часов после ущемления). Насильственное вправление ущемленной грыжи недопустимо в связи с возможностью вправления нежизнеспособных омертвевших органов. Основные этапы грыжесечения (на примере ущемленной паховой грыжи): Желательно использовать местную анестезию, т.к. общая может привести к самопроизвольному вправлению грыжи. 1. Послойное рассечение мягких тканей до апоневроза наружной косой мышцы 2. Обнажение апоневроза и наружного пахового кольца. Паховое кольцо не рассекают, чтобы не дать ускользнуть грыжевому содержимому в брюшную полость 3 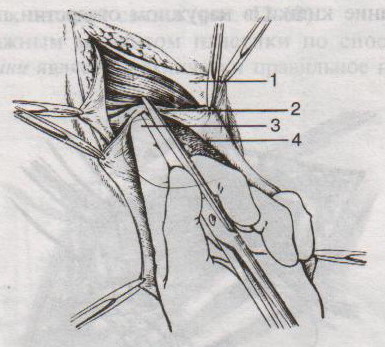 . Выступающую из канала наружную часть грыжевого мешка выделяют, обкладывают изолирующими салфетками для защиты операционной раны от изливающейся при вскрытии мешка грыжевой воды. . Выступающую из канала наружную часть грыжевого мешка выделяют, обкладывают изолирующими салфетками для защиты операционной раны от изливающейся при вскрытии мешка грыжевой воды.4. Вскрывают грыжевой мешкой и, удерживая ущемленный орган марлевой салфеткой, рассекают грыжевое кольцо и переднюю стенку пахового канала. Рассечение ущемляющего кольца: 1 – апоневроз наружной косой мышцы живота 2 – шейка мешка 3 – палец, осторожно подведенный под ущемляющее кольцо, приподнимает его, чтобы можно было подвести ножницы для рассечения 4 – ущемленная петля кишки 5. Определяют состояние кишечной петли (ущемленная петля обычно темно-багровая) а) если на стенке ущемленной петли нет некротических участков (черных, зеленоватых): кишку обкладывают марлевыми салфетками, смоченными горячим физраствором (40-43С), вводят сосудорасширяющие вещества и ожидают 15 мин, пока она не примет нормальную окраску (розоватую или красную), ее серозная оболочка не станет серозной, не восстановится хорошая перистальтика и пульсация сосудов брыжейки. Такую петлю можно погрузить в брюшную полость. б) если определяются стойкие признаки некроза или перфорация кишки: лапаротомия с выведением петли грыжевого содержимого, резекцией кишки в пределах здоровых участков (отступив в сторону приводящей части на 40 см, а в сторону отводящей на 20), восстановлением проходимости ЖКТ, ушивание брюшной полости NB! Чем длительнее ущемление, тем больше изменения со стороны ущемленных органов. 6. Остальная часть операции с пластикой грыжевых ворот производится по одному из вышеописанных способов. Осложнения ущемленной паховой грыжи: 1. абсцесс 2. перитонит 3. флегмона 4. илеус 5. свищ. 57. Операции при врожденной паховой грыже. Осложнения. Врожденные паховые грыжи всегда бывают косыми. Грыжевым мешком является сообщающийся с брюшной полостью незаросший влагалищный отрезок брюшины, на дне которого находится яичко. Цель операции не удаление грыжевого мешка, а закрытие его сообщения с брюшной полостью. Техника операции: 1. Обезболивание: местное. 2. Грыжевой мешок вскрывают, содержимое его вправляют в брюшную полость. 3. Шейку мешка прошивают кисетным швом, не захватывая ductus defferens, перевязывают на две стороны и отсекают. Оставшимися концами ниток прошивают мышцы и, подтянув под них культю мешка, завязывают узлы. 4. Дистальный конец мешка оставляют в связи с семенным канатиком, не зашивая или, чтобы избежать образования водянки яичка, ушивают по типу операции Винкельмана (см. ниже). 5. Производят пластику пахового канала (например, по Мартынову). Осложнения при врожденной паховой грыже: ущемление семенного канатика при нарушении техники операции и, как следствие, отек семенного канатика, боли по ходу его и атрофия яичка. 58. Операции при невправимой, скользящей грыже. Осложнения. Скользящая грыжа – грыжа, при формировании которой участвует стенка полого органа, внегрыжевая поверхность которого не покрыта брюшиной (слепая кишка, мочевой пузырь). Особенности операции при скользящей паховой грыже: 1. Основной целью является не отсечение грыжевого мешка, а ушивание отверстия в брюшине и возвращение на место опущенного органа. 2. Грыжевой мешок широко вскрывают в отдалении от скользящего органа, грыжевое содержимое вправляют и накладывают изнутри грыжевого мешка кисетный шов, отступя от края органа на 2-3 см. 3. Избыток грыжевого мешка дистальнее кисетного шва отсекают. 4. Затягивая кисетный шов, пальцем погружают в брюшную полость вышедший орган. После этого шов окончательно завязывают. 5. Если в ходе операции возникает необходимость ушивания мочевого пузыря, лигатуру проводят по подслизистому, а не по слизистому слою. Если поврежден кишечник, выполняют ушивание, дренирование, санирование ран. Осложнения: рассечение или иссечение стенки полого органа вместе с грыжевым мешком, что ведет к инфицированию брюшной полости и развитию перитонита. Невправимая грыжа – грыжа, в которой между грыжевым содержимым и грыжевым мешком есть сращения. После вскрытия грыжевого мешка следует рассечь спайки между грыжевым содержимым и грыжевым мешком, ушить десерозированные участки. NB! Следует проверить, не ущемлено ли содержимое невправимой грыжи. Если содержимое ущемлено – см. вопрос 56. 59. Кишечный шов (Ламбера, Альберта, Шмидена, Матешука). Кишечный шов – это способ соединения кишечной стенки. В основе кишечного шва лежит принцип футлярного строения кишечной стенки: 1-ый футляр – серозно-мышечный и 2-ой футляр – подслизисто-слизистый. При ранении в рану смещается слизисто-подслизистый слой. Классификация кишечных швов: а) по количеству рядов: 1. однорядные (Ламбера, Z-образный) 2. многорядные (тонкая кишка: однорядный – двухрядный, толстая кишка: двухрядный-трехрядный шов) б) по глубине захвата тканей: 1. грязный (инфицированный, нестерильный) – проникающий в просвет кишечника (шов Жоли, шов Матешука) 2. чистый (асептический) – нить не проходит слизистой и не инфицируется кишечным содержимым (шов Ламбера, кисетный, Z-образный) в) по методике наложения: 1. отдельные узловатые 2. непрерывные швы (простой обвивной и обвивной шов с захлестом (шов Ревердена-Мультановского) – чаще на заднюю губу анастомоза, шов Шмидена (скорняжный, вворачивающийся шов) – чаще на переднюю губу анастомоза) г) по способу наложения: 1. ручной шов 2. механический шов д) по длительности существования шовного материала: 1. нерассасывающийся шов (прорезывается в просвет кишечника): капрон, шелк и др. синтетические нити (накладываются в качестве второго или третьего ряда в качестве чистых швов). Материалы: капрон, шелк и др. синтетические материалы. 2. рассасывающиеся (резорбируются в сроки от 7 дней до 1 мес, применяются в качестве грязных швов первого ряда) Материалы: викрил (золотой стандарт рассасывающихся швов), дексон, кетгут. Шовный материал для кишечного шва: синтетический (викрил, дексон) и биологический (кетгут); монофиламентный и полифиламентный. Биологический шовный материал в отличие от синтетического обладает аллергенным действием и лучше инфицируется. Полифиламентные нити способны сорбировать и накапливать микробы. Иглы для кишечного шва: колющие, желательно атравматические (обеспечивают низкую травматичность тканей, уменьшают величину раневого канала от прохождения нити и иглы).  Шов Ламбера – узловатый серо-серозный шов однорядный. Техника: игла вкалывается на расстоянии 5-8 мм, проводится между серозной и мышечной оболочкой и выкалывается на расстоянии 1 мм на одном крае раны и вкалывается на 1 мм и выкалывается на 5-8 мм на другом крае раны. Шов завязывается, при этом края слизистой остаются в просвете кишки и хорошо прилегают друг к другу. На практике этот шов выполняется как серозно-мышечный, т.к. при прошивании одной серозной оболочки нить часто прорезывается. Ш  ов Матешука – узловатый серозно-мышечный или серозно-мышечно-подслизистый однорядный. ов Матешука – узловатый серозно-мышечный или серозно-мышечно-подслизистый однорядный.Техника: вкол иглы производится со стороны среза полого органа на границе между слизистым и подслизистым или мышечным и подслизистым слоями, выкол – со стороны серозной оболочки, на другом краю раны игла проводится в обратном направлении. Ш  ов Черни (Жоли) – узловатый серозно-мышечный однорядный. ов Черни (Жоли) – узловатый серозно-мышечный однорядный.Т  ехника: вкол производят на 0,6 см от края, а выкол на крае между подслизистым и мышечным слоями, не прокалывая слизистую; на второй стороне вкол делают на границе мышечного и подслизистого слоя, а выкол, не прокалывая слизистой, на 0,6 см от края разреза. ехника: вкол производят на 0,6 см от края, а выкол на крае между подслизистым и мышечным слоями, не прокалывая слизистую; на второй стороне вкол делают на границе мышечного и подслизистого слоя, а выкол, не прокалывая слизистой, на 0,6 см от края разреза.Ш  ов Шмидена – непрерывный однорядный сквозной вворачивающий, предупреждает выворачивание слизистой оболочки при формировании передней губы анастомоза: вкол иглы делается всегда со стороны слизистой оболочки, а выкол – со стороны серозного покрова на двух краях раны. ов Шмидена – непрерывный однорядный сквозной вворачивающий, предупреждает выворачивание слизистой оболочки при формировании передней губы анастомоза: вкол иглы делается всегда со стороны слизистой оболочки, а выкол – со стороны серозного покрова на двух краях раны. Ш  ов Альберта – двухрядный: ов Альберта – двухрядный:1) внутренний ряд - непрерывный краевой обивной шов через все слои: вкол иглы со стороны серозной поверхности, выкол – со стороны слизистой оболочки на одном краю раны, вкол сто стороны слизистой, выкол со стороны серозной оболочки на другом краю раны и т.д. 2) наружный ряд - швы Ламбера для того, чтобы погрузить (перитонизировать) внутренний ряд швов. Один из основных принципов современной хирургии ЖКТ – необходимость перитонизации линии анастомоза и укрывание грязного кишечного шва рядом чистых швов. Требования к кишечному шву: а) герметичность (механическая прочность – непроницаемость для жидкостей и газов и биологическая – непроницаемость для микрофлоры просвета кишечника) б) должен обладать гемостатическими свойствами в) не должен сужать просвет кишечника г) должен обеспечивать хорошую адаптацию одноименных слоев кишечной стенки 60. Резекция кишки с анастомозом "бок в бок". Ушивание раны кишечника. Резекция кишки – удаление отрезка кишки. Показания: а) все виды некроза (в результате ущемления внутренней/наружной грыж, тромбоза мезентериальный артерий, спаечной болезни) б) операбельные опухоли в) ранения тонкого кишечника без возможности ушивания раны Этапы операции: 1) нижнесрединная или срединно-срединная лапаротомия 2) ревизия брюшной полости 3) определение точных границ здоровых и патологически измененных тканей 4) мобилизация брыжейки тонкой кишки (по намеченной линии пересечения кишки) 5) резекция кишки 6) формирование межкишечного анастомоза. 7) ушивание окна брыжейки Техника операции: 1. Срединно-срединная лапаротомия, пупок обходим слева. 2. Ревизия брюшной полости. Выведение в операционную рану пораженной петли кишки, обкладывание ее салфетками с физраствором. 3 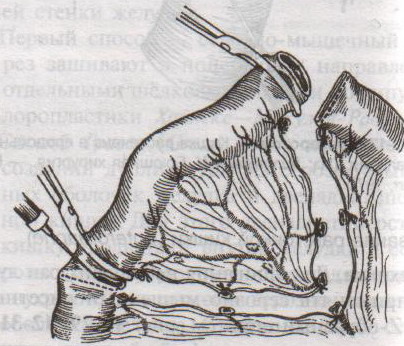 . Определение границ резецируемой части кишки в пределах здоровых тканей - проксимально на 30-40 см и дистально на 15-20 см от резецируемого участка кишки. . Определение границ резецируемой части кишки в пределах здоровых тканей - проксимально на 30-40 см и дистально на 15-20 см от резецируемого участка кишки.4. В безсосудистой зоне брыжейки тонкой кишки делают отверстие, по краям которого накладывают по одному кишечно-брыжеечно-серозному шву, прокалывая брыжейку, проходящий в ней краевой сосуд, мышечный слой кишечной стенки. Завязыванием шва сосуд фиксируется к кишечной стенке. Такие швы накладываются по линии резекции как со стороны проксимальных, так и дистальных отделов. Можно поступить по другому и выполнить клиновидное рассечение брыжейки на участке удаляемой петли, перевязывая все расположенные по линии разреза сосуды. 5. На расстоянии около 5 см от конца кишки, предназначенной для резекции, накладывают два зажима для копростаза, концы которых не должны переходить на забрыжеечные края кишки. На 2 см ниже проксимального зажима и на 2 см выше дистального зажима накладывают по одному раздавливающему зажиму. Пересекают брыжейку тонкой кишки между лигатурами. Ч 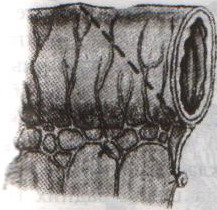 аще всего делают конусовидное пересечение тонкой кишки, наклон линии пересечения должен всегда начинаться от брыжеечного края и кончаться на противоположном крае кишки для сохранения кровоснабжения. Формируем культю кишки одним из способов: аще всего делают конусовидное пересечение тонкой кишки, наклон линии пересечения должен всегда начинаться от брыжеечного края и кончаться на противоположном крае кишки для сохранения кровоснабжения. Формируем культю кишки одним из способов:а) ушивание просвета кишки сквозным непрерывным вворачивающим швом Шмидена (скорняжный шов) + наложение швов Ламбера. б) ушивание культи обвивным непрерывным швом + наложением швов Ламбера в) перевязка кишки кетгутовой нитью + погружение кишки в кисет (проще, но культя более массивная) 6. Формируют межкишечный анастомоз «бок в бок» (накладывается при малом диаметре соединяемых участков кишки). Основные требования к наложению кишечных анастомозов: а) ширина анастомоза должна быть достаточна для того, чтобы обеспечить бесприпятственное продвижение кишечного содержимого б) по возможности анастомоз накладывается изоперистальтически (т.е. направление перистальтики в приводищем участке должно совпадать с таковым в отводящем участке). в) линия анастомоза должна быть прочной и обеспечивать физическую и биологическую герметичность Преимущества формирования анастомоза «бок в бок»: 1  . лишен критической точки зашивания брыжейки – это место сопоставления брыжеек отрезков кишечника, между которыми накладывают анастомоз . лишен критической точки зашивания брыжейки – это место сопоставления брыжеек отрезков кишечника, между которыми накладывают анастомоз2. анастомоз способствует широкому соединению сегментов кишки и обеспечивает безопасность в отношении возможного появления кишечного свища Недостаток: скопление пищи в слепых концах. Техника формирования анастомоза «бок в бок»: а. Приводящий и отводящий отделы кишки прикладывают друг к другу стенками изоперистальтически. б. Стенки кишечных петель на протяжении 6-8 см соединяют рядом узловых шелковых серозно-мышечных швов по Ламберу на расстоянии 0,5 см друг от друга, отступив кнутри от свободного края кишки. в 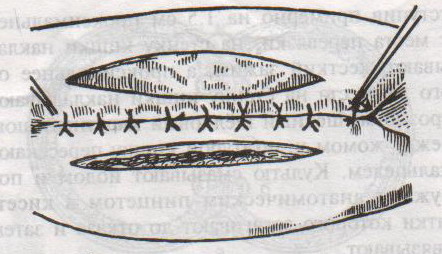 . На середине протяжения линии наложения серозно-мышечных швов вскрывают просвет кишки (не доходя 1 см до конца линии серозно-мышечного шва) одной из кишечных петель, затем точно также – второй петли. . На середине протяжения линии наложения серозно-мышечных швов вскрывают просвет кишки (не доходя 1 см до конца линии серозно-мышечного шва) одной из кишечных петель, затем точно также – второй петли. 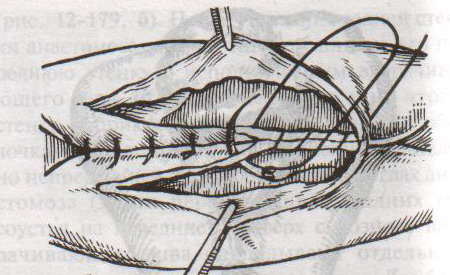 г. Сшивают внутренние края (заднюю губу анастомоза) получившихся отверстий непрерывным обивным кетгутовым швом Ревердена-Мультановского. Шов начинают соединением углов обоих отверстий, стянув углы друг с другом, завязывают узел, оставляя начало нитки не обрезанным; д 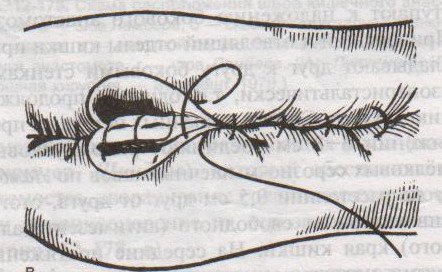 . Дойдя до противоположного конца соединяемых отверстий закрепляют шов узлом и переходят с помощью той же нитки к соединению наружных краев (передняя губа анастомоза) вворачивающимся швом Шмидена. После сшивания обеих наружных стенок, нити завязывают двойным узлом. . Дойдя до противоположного конца соединяемых отверстий закрепляют шов узлом и переходят с помощью той же нитки к соединению наружных краев (передняя губа анастомоза) вворачивающимся швом Шмидена. После сшивания обеих наружных стенок, нити завязывают двойным узлом.  е. Меняют перчатки, салфетки, обрабатывают шов и ушивают переднюю губу анастомоза узловыми серозно-мышечными швами Ламбера. Проверяют проходимость анастомоза. ж. Слепые культи во избежании инвагинации фиксируют несколькими узловыми швами к стенке кишки. Проверяем проходимость сформированного анастомоза. 7. Ушиваем окно брыжейки. |
