Пародонтологическая Азбука. Пародонтологическая Азбука
 Скачать 1.35 Mb. Скачать 1.35 Mb.
|
|
Дисбаланс половых гормонов Дисбаланс половых гормонов может влиять на состояние десен. Например, воспалительная гиперплазия десны возникает в пубертатный период, во время беременности, а также в результате применения оральных контрацептивов. Физиологические изменения, связанные с половыми гормонами, приводят к повышению проницаемости капилляров и увеличению обьема тканевой жидкости, что при наличии зубного налета приводит к возникновению гингивита, сопровождающегося отеком, кровоточивостью и гиперплазией. Подобные изменения десны обнаруживают и у мужчин, принимающих андрогены. Предрасположенность к воспалению десны во время беременности возникает на втором месяце, достигает максимума на восьмом и постепенно снижается к девятому месяцу и в послеродовом периоде. Такие изменения четко коррелируют с уровнем прогестерона в это время. Некоторые данные показывают, что увеличение уровня эстрогена и прогестерона в период беременности способствуют развитию анаэробной флоры в области бороздки. Пиогенная гранулема (опухоль беременных) - это состояние иногда развивается у беременных в качестве чрезмерной реакции тканей на местные раздражители, вьгзвэнной изменением баланса половых гормонов. Пар од онтологическое лечение в период дисбаланса половых гормонов заключается в устранение местных раздражителей и соблюдение тщательной гигиены полости рта. По возможности, необходимо избегать хирургической коррекции гиперплазии десны у беременных до прекращения грудного вскармливания. Стоматологическое лечение наиболее безопасно проводить во втором триместре беременности, но от планового лечения в этот период, по возможности, необходимо в оз д ержив ать ся. Обсуждение особенностей развития пародонтита у женщин с гормональной недостаточностью проведено выше в настоящей главе. ГЕМАТОЛОГИЧЕСКИЕ РАССТРОЙСТВА Гингивит и хронический пародонтит гистологически характеризуются инфильтрацией воспалительными клетками, полиморфноядерными лейкоцитами, лимфоцитами, макрофагами и клетками плазмы. Другие клетки крови (эритроциты, тромбоциты) непосредственно участвуют в снабжении пародонта питательными веществами, обеспечивают гемостаз и заживление ран. По этой причине системные гематологические расстройства могут оказывать значительное влияние на пародонт. Патология крови (например, пояицитемия, тромбоцитопения или дефицит факторов свертывания) может привести к возникновению длительного кровотечения после завершения пар од онтологического вмешательства. Патология эритроцитов (например, атастическая анемия или серповиднокпеточная анемия) может отрицательно повлиять результат пар од онтологического лечения и привести к развитию тяжелых осложнений в послеоперационном периоде. Мнооюественная миепома представляет собой злокачественное заболевание клеток плазмы, которое часто ассоциируется с кровоточивостью десен и разрушением альвеолярной кости. Большинство гематологических расстройств сопровождается заболеваниями пародонта, однако, гематологическая патология связана с нарушением функции и изменением количества лейкоцитов. Агрануяоцитоз характеризуется уменьшением количества гранулоцитов крови, а нейтропения означает отсутствие полиморфноядерньгх нейтрофилов в периф ерич е ской крови. Циклическая нейтропения характеризуется цикличным снижением количества нейтрофилов, обычно, каждые 3 недели. Подобные заболевания ассоциируются со значительной локализованной или генерализованной деструкцией пародонта. Лейкемия - это злокачественное заболевание, которое характеризуется пролиферацией тканей, продуцирующих лейкоциты, и увеличением количества циркулирующих патологически измененных лейкоцитов. У пациентов, страдающих лейкемией, часто обнаруживают повреждения пародонта, включая разрастание десны. Изменения в десне могут возникнуть в результате развития воспаления вследствие влияния зубного налета и инфильтрации тканей лейкоцитами. Патология пародонта может возникнуть у пациентов, которым проводят лечение лейкемии. Токсическое действие лекарственных средств может индуцировать развитие эрозии и изъязвление десны, в то время как подавление активности костного мозга тоже ведет к изъязвлению, побледнению десны, кровоточивости (в результате недостаточности тромбоцитов) и снижению сопротивляемости инфекции. Тщательная гигиена полости рта играет важную роль в профилактике осложнений со стороны пародонта, а при выполнении какого-либо пар од онтологического лечения необходимо тесное взаимодействие стоматолога и лечащего врача пациента. Функциональные нарушения лейкоцитов - особенно нейтрофилов - часто сопровождаются выраженной деструкцией пародонта. Обсуждение подобных расстройств проведено в разделе «Врожденные состояния». ПИЩЕВАЯ НЕДОСТАТОЧНОСТЬ И МЕТАБОЛИЧЕСКИЕ РАССТРОЙСТВА В течение многих лет обсуждается связь между пищевыми нарушениями и заболеваниями пародонта. Расстройства питания вызваны не только недостатком приема питательных веществ, но также нарушением их переваривания, всасывания, транспорта и утилизации. Пищевая недостаточность оказывает влияние на все ткани организма, включая пародонт. Польшей связать прогрессирование пар од онтологических заболеваний с пищевой недостаточностью носят довольно сомнительный характер. Нет никаких доказательств того, что только нормализация диеты может улучшить состояние здоровья пародонта. Дефицит витамина С тяжелой степени (цинга) может привести к значительному усугублению деструкции пародонта у человека. Первоначальные изменения проявляются в виде гингивита легкой или средней степени, за которым следует острое воспаление, отек, кровоточивость и разрастание десны. Оральная симптоматика сопровождается общими расстройствами, включающими быструю утомляемость, слабость, недомогание, ломоту в суставах, экхимоз и потерю веса. При отсутствии диагностики и лечения цинга, в конечном итоге, может быстро привести к значительной деструкции пародонта и спонтанной потере зубов. Несмотря на такие грозные проявления нет доказательств того, что только дефицит витамина С может вызвать пародонтит. Витамин D - это жирорастворимый витамин, необходимый для поддержания баланса кальция и фосфора в организме. Дефицит витамина D может привести к развитию осте опор оз а, проявляющегося у детей в виде рахита, а у взрослых остеомаляцией. Любое из этих заболеваний может сопровождаться генерализованной деструкцией пародонтальной связки и резорбцией альвеолярной кости (как описано при гипофосфатазии). Белковая недостаточность тяжелой степени (например, синдром Kwashiokor) ассоциируется с некротическими изменениями десны и других тканей полости рта, а также с увеличением воспаления десны и потерей кости, окружающей зубы. Подобный эффект может возникнуть в связи с подавлением иммунного ответа в присутствии пародонтита, вызванного налетом. Необходимо отметить, что незначительная пищевая недостаточность не приводит к возникновению воспаления и деструкции пародонта. Изменения в пародонте могут быть усилены, однако только при наличии пародонтита, вызванного налетом. Тем не менее, очевидно и то, что адекватное питание помогает улучшить результаты парод онтологического лечения. ЛЕКАРСТВЕННЫЕ СРЕДСТВА И ПАРОДОНТ Давно известна способность некоторых лекарств играть роль вторичного этиологического фактора при развитии заболеваний пародонта. Например, лекарственная ксеростомия может способствовать увеличению налета и отложению камней. Потеря буферной способности слюнных желез и снижение количества иммуноглобулинов в слюне может повлиять на резистентность организма в ответ на действие местного раздражителя. Ксеростомия является побочным эффектом по, меньшей мере, 400 препаратов, включая диуреики, психотропные средства, антигипертензивные средства и антидепрессанты В ходе проведенного недавно контролируемого исследования была доказана прямая связь между ксеростомией, возникшей при синдроме Sjogren (IHe грена) и пародонтитом. Многие медикаменты могут непосредственно влиять на ткани пародонта. Некоторые вещества способны индуцировать химические реакции в мягких тканях полости рта, включая десну. Эффект варьирует от гиперкератоза до значительных ожогов. Аспирин (в качестве местного раздражителя), феноловые компоненты, летучие масла, анестетики, фториды и вяжущие средства могут приводить к развитию подобных состояний. Важно отметить, что химические ожоги были отмечены и при применении растворов для полоскания полости рта, содержащих перекись водорода. Уже много лет известно, что курение является вторичным фактором, способным привести к развитию язвенно-некротического гингивита. Были получены доказательства того, что курение может быть этиологическим фактором при развитии пародонтита и способно ухудшить результат пар од онтологического лечения. Курение влияет на пародонт посредством вазоконстрикции кровеносных сосудов десны и повышения концентрации цитотоксинов в жидкости десневой бороздки и слюне. Кроме того, курение ассоциируется с увеличением поверхности зуба, покрытой налетом, и повышенным формированием камня. Но наибольший эффект использование табака оказывает на иммунную систему организма, особенно, на функцию лейкоцитов и макрофагов. Применение табачных продуктов ассоциировано с возникновением лейкоплакии в полости рта с эпителиальной дисплазией, озлокачествлением или без них. Использование бездымного (жевательного) табака может привести к развитию локализованного гингивита, рецессии десны и потере пародонтального прикрепления. Такие наркотические препараты как конопля (марихуана) и кокаин приводят к развитию лейкоплакии и покраснению десны. Злостное злоупотребление кокаином приводит к развитию язвенного гингивита и деструкции альвеолярной кости. Лекарственный агранулоцитоз может привести к тяжелому некрозу десны, генерализованному острому язвенно-некротическому гингивиту (ОЯНГ). К препаратам, вызывающим агранулоцитоз, относятся: фенотиазины, серные дериваты, индометацин и некоторые антибиотики. Гиперчувствительность к различным препаратам, стоматологическим материалам, отдушкам и продуктам питания могут вьгзывать контактные воспалительные повреждения десны и других тканей полости рта. Возникающие при приеме некоторых препаратов мультиформная эритема, реакции в виде лишайного поражения могут в значительной степени влиять на десну и альвеолярную слизистую. Гипертрофия десны в ответ на прием препаратов была отмечена ещев 1930-х годах. Фенитоин (дилантин) был первым препаратом, при использовании которого был обнаружен подобный эффект. Разрастание десны происходит приблизительно у 50% пациентов, принимающих фенитоин, причем чаще всего происходит разрастание десны во фронтальном отделе. Гиперплазия десны становится заметной через 3-12 месяцев после начала приема препарата, более того, между степенью разрастания десны и уровнем гигиены существует строгая корреляция. В настоящее время, чаще используются другие антиэпилептические препараты, что приводит к снижению количества пациентов с гиперплазией десны, вызванной фенитоином. Однако иногда разрастание десны встречается и при применении некоторых других антиэпилептических препаратов (другие гидантоины, барбитураты, летучие кислоты). Прием половых гормонов (например, эстрогена, прогестерона и андрогеное) иногда приводит к гиперплазии десны, а недавно было обнаружено возникновение данного состояния при использовании циклоспорина и других препаратов этой группы, а также блокаторов кальциевых каналов. Среди препаратов последней группы наиболее часто гиперплазию десны вызывает нифедипин. Изменения десны очень похожи на таковые при использовании фенитоина и возникают у 10-20%» пациентов, принимающих нифедипин. Прием других блокаторов кальциевых каналов реже приводит к разрастанию десны, причем при использовании израдипина и амлодипина этого не происходит никогда или почти никогда. Встречаются сообщения о том, что конопля (марихуана) иногда может приводить к выраженной гиперплазии десны Всего около 20 различных препаратов могут приводить к подобной реакции при наличии зубного налета. ЗАБОЛЕВАНИЯ ПАРОДОНТА, СВЯЗАННЫЕ С ВИЧ Синдром приобретенного иммунодефицита (СПИД) характеризуется выраженным поражением иммунной системы пациентов. Подробное описание данного состояния не входит в задачу настоящей работы. Однако необходимо отметить, что признаки наличия вируса иммунодефицита человека (ВИЧ) часто могут в первую очередь проявляться именно в полости рта в качестве тяжелого кандидоза, оральной волосатой лейкоплакии, саркомы Копоши (Kaposi) или в виде атипичных пар од онтологических заболеваний. Стоматолог должен знать о подобных проявлениях иммунодефицита и должен быть готов помочь пациенту устранить от оральных повреждений, ассоциированных с ВИЧ. Терминология, используемая для описания пар од онтологической патологии, связанной с ВИЧ, была пересмотрена. Получены доказательства того, что вероятность развития заболеваний пародонта значительно повышается при наличии иммунодефицита. Однако, у большинства пациентов, инфицированных ВИЧ, пародонт находится в здоровом состоянии или обнаруживают традиционные формы гингивита или пародонтита. Необычные патологические изменения пародонта довольно часто встречаются у пациентов, иммунная система которых по какой-либо причине поражена. Кроме того, все типы пар од онтоло гич е ских заболеваний, ассоциированных с инфицированием ВИЧ, встречаются и у ВИЧ-негативных пациентов. Линейная десневая эритема (ЛДЭ) - это локализованный, персистирующий, эритематозный гингивит, который может предшествовать (но не всегда) быстр опр о гр ее сирую щ ему язвенно-некротическому гингивиту (ЯНГ) или пародонтиту (ЯНП). Воспалительный процесс часто ограничивается краевой десной, но может переходить и на прикрепленную десну в виде точечной или диффузной эритемы. Линейная десневая эритема часто не поддается лечению, но в то же время проявления могут исчезать спонтанно. Терапия не отличается от рекомендованной при лечении других форм краевого гингивита. Несмотря на наличие данных о более высокой вероятности развития язвенно-некротического гингивита (ЯНГ) у ВИЧ-инфицированных пациентов, связь между этими состояниями до конца не вьиснена. При обнаружении ЯНГ у пациентов, страдающих СПИДом, лечение пар од онтологического заболевания следует проводить по методике, предложенной в настоящей книге. Язвенно-некротическая быстр опр о гр ее сирую щая форма пародонтита (ЯНП) среди ВИЧ-инфицированных встречается чаще, чем в остальной популяции. Поражения подобного рода, однако, впервые были описаны задолго до начала распространения СПИДа в 1981 году. Язв енно-некротический пар од онтит характеризуется некрозом мягких тканей и быстрой деструкции пародонта. Поражения носят локализованный характер, но могут возникать в любом участке зубного ряда. Заболевание довольно болезненно и может привести к спонтанному оголению кости. Существуют доказательства более высокой вероятности развития ЯНП у пациентов с выраженными нарушениями иммунной системы. Лечение заключается в аккуратной санации дефектов, снятии отложений и сглаживании поверхностей корней. Обязательно соблюдение тщательной гигиены полости рта, включая полоскание полости рта раствором глюконата хлоргексидина. Метронидазол является препаратом выбора при необходимости проведения системной антибиотикотерапии. Язвенно-некротический стоматит (ЯНС) представляет собой дальнейшее развитие ЯНП с вовлечением слизистой и кости. Подобное заболевание развивается у небольшого количества ВИЧ-инфицированных пациентов в виде номы или cancrum oris (рак рта), которые впервые были описаны многие годы назад. Как было указано выше у большинства пациентов, страдающих СПИДом, возникают те же заболевания пародонта, что у остальной части населения. С помощью соблюдения адекватной самостоятельной гигиены полости рта и при проведении правильного пар од онтологического лечения ВИЧ-инфицированные пациенты могут поддержать здоровое состояние пародонта в течение всей жизни. В центрах лечения СПИДа отмечают снижение количества пациентов с заболеваниями пародонта после появления новых противовирусных препаратов и применением новых комбинаций терапии. БОЛЕЗНИ ПАРОДОНТА И СИСТЕМНЫЕ ЗАБОЛЕВАНИЯ Несмотря на доказанное влияние системных заболеваний на пародонтит, вызвэнный налетом, растет и количество доказательств влияния генерализованного пародонтита тяжелой степени на развитие системных расстройств. Кроме того, пародонтит способен необратимо повлиять на ход заболеваний и осложнить их лечение. Была установлена связь между пародонтитом и преждевременными родами, а также рождением недоношенных детей. Подобная патология происходит в результате аккумуляции грам-отрицательных микроорганизмов, вызывающих пародонтит, действие которых приводит к высвобождению простогландинов и цитокинов. Простогландины и цитокины могут повлиять на отдаленные ткани, например, плаценту. Подобная связь отмечена между острыми системными заболеваниями инфекционной природы и вероятностью развития сердечно-сосудистых заболеваний, включая инфаркт миокарда и инсульт. Это может быть вызвано усугублением атеросклероза в результате аккумуляции значительного количества грам-негативных бактерий. Несмотря на то, что данные исследований на животных и клинических исследований указывают на то, что грам-негативная бактериемия может вызвать агрегацию тромооцитов, приводя к гиперкоагуляции и увеличению вязкости крови (что имеет большое значение для формирования атер о склеротической бляшки), механизм развития патологического процесса вьиснен не до конца. Пародонтит тяжелой степени ассоциирован с воспалительными заболеваниями верхних и нижних дыхательных путей, например, с госпитальной пневмонией. Как было указано выше, пародонтит может создать трудности в поддержании компенсированного состоянии при наличии сахарного диабета. Взаимосвязь между пародонтитом и системными расстройствами представляет большой интерес. Проведено несколько исследований с целью оценки подобной связи. В настоящий момент получены убедительные доказательства связи между пародонтитом и другими состояниями, что требует от стоматолога информировать своих коллег других медицинских специальностей о значении поддержания здорового состояния пародонта в качестве важного компонента лечения некоторых системных заболеваний. 4 Заболевания пародонпщ связанные с налетом: патогенез Jonathan Gray Патогенез заболевания заключается в ряде биологических и гистологических изменений, которые происходят в тканях, в процессе перехода от здорового состояния к болезни. Понимание патогенеза заболеваний пародонта позволяет клиницисту принять рациональные решения относительно выбора наиболее эффективных методов, направленных на предотвращение распространения болезни или ее лечение. ВИДЫ ЗАБОЛЕВАНИЙ ПАРОДОНТА, СВЯЗАННЫХ С НАЛЕТОМ Гингивит Гингивитом называют воспаление тканей десны. Это состояние не сопровождается потерей прикрепления. Клинические симптомы включают: покраснение десневого края, отек различной степени, кровоточивость при аккуратном зондировании карманов и изменение физиологической десневой архитектуры. Глубина карманов при зондировании может быть увеличена (псевдокарманы). Боль при гингивите возникает не часто. Возникновение большинства форм гингивита связано с наличием бактериального налета. Однако вторичные факторы могут влиять на клиническую симптоматику и приводить к формированию подклассов в классификации заболеваний пародонта, например: Острый язвенно-некротический гингивит (ОЯНГ) - см. главу 22. Гингивит, ассоциированный с системными заболеваниями - см. главу 3. Гормонально-зависимый гингивит - см. главу 3. Лекарственно-зависимый гингивит - см. главу 3. Дескваматозный гингивит - см. главу 24. Клинические и гистологические данные представлены в таблице 4-1. Пародонтит Пародонтит - это воспаление пародонта, характеризующееся апикальной миграцией прикрепленного эпителия с потерей прикрепления и гребня альвеолярной кости. Клиническая симптоматика включает, увеличение глубины карманов при зондировании, кровоточивость при аккуратном зондировании (на активной стадии заболевания) и изменение физиологичного контура. Могут присутствовать покраснение и отек десны. Болезненность встречается нечасто. Таблица 4-1. Клинические симптомы и гистологические изменения ной гингивите Клинический симптом Сопутствующие гистологические изменения Кровоточивость Изъязвление эпителия бороздки с расширением капилляров, расположенных у поверхности Покраснение Гиперемия с расширением капилляров и замедление кровотока в них Отек Инфильтрация соединительной ткани воспалительным экссудатом Потеря десневого тонуса Воспаление с деструкцией аппарата десневых волокон Потеря упругости Отек подлежащей соединительной ткани Плотная, кожистая Фиброз в результате длительного хронического воспаления консистенция Деснев ой карман Воспаление с изъязвлением эпителия бороздки и разрастание десны Формирование карманов Карманом называют десневую бороздку, глубина которой возросла в результате пар од онтологического заболевания. С одной стороны он ограничен зубом и изъязвленным эпителием, а с другой, дно кармана представлено прикрепленным эпителием. Увеличение глубины бороздки может произойти тремя путями: 1) корональное перемещение свободного десневого края (наблюдается при гингивите); 2) апикальное перемещение прикрепленного эпителия с отделением корональнои части десны от поверхности зуба; и 3) комбинация этих двух механизмов (рис. 4-1). Рисунок 4-1 ФОРМИРОВАНИЕ КАРМАНА 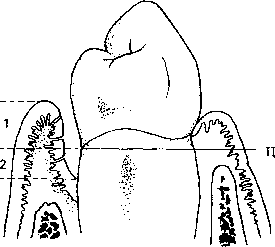 Классификация карманов Принято использовать следующую классификацию карманов (рис. 4-2): 1. Десневой карман (псевдокарман). Углубление десневой бороздки в результате увеличения размеров десны. Отсутствует апикальная миграция прикрепленного эпителия, и нет потери края альвеолярной кости (рис. 4-2а). 2. Надкостный карман. Углубление десневой бороздки в результате деструкции прилегающих десневых волокон, волокон пародонтальнои связки и альвеолярной кости с сопутствующей апикальной миграцией прикрепленного эпителия. Дно кармана и прикрепленный эпителий располагаются корональнее гребня альвеолярной кости (рис. 4-2Ь). 3. Внутрикостный карман. Увеличение глубины бороздки до уровня, когда дно кармана и прикрепленный эпителий начинают располагаться апикальнее края альвеолярной кости (рис. 4-2с). В зависимости от степени потери кости такие карманы могут иметь одну, две или три костные стенки или их комбинацию (классификация костных дефектов представлена в главе 17). |
