Пародонтологическая Азбука. Пародонтологическая Азбука
 Скачать 1.35 Mb. Скачать 1.35 Mb.
|
|
Рисунок 4-2 КЛАССИФИКАЦИЯ КАРМАНОВ    Десневой Надкостный Внутрико стный Горизонтальная и вертикальная потеря кости Горизонтальной потерей кости называют равномерное уменьшение высоты альвеолярного гребня, при которой уровень кости, обычно, находится под прямым углом к поверхности корня. Вертикальной потерей кости называют потерю кости под острым углом к поверхности корня. Другим термином, который используют по отношению вертикальной потере кости, является «угловая потеря кости». Надкостные карманы сопутствуют горизонтальной потере кости (рис. 4-2Ь); внутрикостные карманы формируются при вертикальной потере кости (рис. 4-2с). Этиология формирования внутрикостных карманов И надкостные, и внутрикостные карманы возникают в результате деятельности бактерий, находящихся в налете. Однако существует и другое мнение относительно особенностей образования внутрикостных карманов. Большинство специалистов соглашается в том, что вертикальная потеря кости с образованием внутрикостных карманов может произойти в результате непосредственного распространения воспаления в область пародонтальной связки при наличии достаточной толщины кости. Противоречия возникают при обсуждении факторов, влияющих на изменение пути распространения воспаления со стороны костного гребня в пространство пародонтальной связки. Были высказаны предположения относительно существования следующих этиологических механизмов: 1. Крупные сосуды, выходящие с одной стороны альвеолы, могут повлиять на формирование в н утр и костный карманов. 2. Вклинивание пищи в области межзубных промежутков может привести к односторонней деструкции аппарата прикрепления и апикальному смещению прикрепленного эпителия 3. Гравма пародонта может привести к повреждению корональной части пародонтальной связки (окклюзионная травма), что при наличии воспаления ведет к миграции прикрепленного эпителия в области деструкции (рис. 4-3). 4. Налет, расположенный на поверхностях соседних зубов, может распространяться в апикальном направлении с различной скоростью и приводить к более быстрой деструкции альвеолярной кости в области одного из зубов, что в свою очередь ведет к вертикальной потере кости. Рисунок 4-3 Воспаление Ц|__. М игр ация прикр егшенного  эпителия эпителия Окгапозионная травма Классификация пародонтита (табл. 4-2) А Хронический пародонтит взрослых B. Рано возникающий пародонтит (РВП) Препубертатный пародонтит Ювенильный пародонтит (пародонтоз) Быстро прогрессирующий пар од онтит a. Тип А b. Тип В C. Рефракторный пародонтит D. Язвенно-некротический гангаво-пародонтит (ЯНГ-П) E. Пародонтит, ассоциированный с системными заболеваниями Хронический пародонтит взрослых Пародонтит взрослых является, обычно, медленно развивающейся формой пародонтита и возникает после достижения 35 лет. Потеря кости происходит медленно и, в большинстве случаев, по горизонтальному типу. Этиологическим фактором заболевания являются грам-негативные бактерии. При этой форме пародонтита, обычно, не обнаруживают патологии клеток крови. Хронический пародонтит взрослых является самым распространенным пар од онтологическим заболеванием. Препубертатный пародонтит Препубертатным называют тип пародонтита, который возникает вскоре после завершения прорастания постоянных зубов. Препубертатный пародонтит бывает локализованным и генерализованным. Данная форма пародонтита не является широко р аспр о стр аненной. Ювенильный пародонтит (пародонтоз) Локализованный Ювенильный пародонтит (ЛЮП) поражает небольшое количество подростков. Начало развития заболевания происходит в пубертатный период. Классическим проявлением ЛЮП является выраженная вертикальная потеря кости в области первых моляров. В патологический процесс могут быть вовлечены резцы. При заболевании, обычно, не бывает значительного налета. Симптомов воспаления может не быть или они могут быть выражены незначительно. Женщины вЗразачаще страдают этим заболеванием. Существует семейная предрасположенность к развитию заболевания. Исследования показывают наличие функциональных дефектов нейтрофилов или моноцитов, но не обоих типов клеток одновременно. С подобным состоянием связывают действие некоторых специфических форм грам-негативных анаэробных бактерий. Один из таких микроорганизмов Actinobacillus actinomycetemcomitansштамм Y4 продуцирует вещества, которые приводят к выраженной деструкции тканей при ЛЮП. К таким веществам относятся: лейкотоксин (токсин, действующий на лейкоциты), коллагеназа, эндотоксин, фактор, подавляющий действие фибр о б ластов. Кроме того, существует форма генерализованного ювенильного пародонтита, при развитии которой в патологический процесс вовлекается весь зубной ряд. Лечение включает в первую очередь снятие отложений, тщательную детоксификацию поверхности корня и лоскутную операцию для иссечения грануляционных тканей и обеспечения доступа к поверхности корня. Более того, существует строгое доказательство того, что назначение антибактериальной терапии в режиме 1 грамм тетрациклина в день в четыре приема равными дозами в течение 10-21 дня улучшает клинический результат. Быстро прогрессирующий пародонтит Быстро прогрессирующий пародонтит развивается в возрасте между пубертатным периодом и 35 годами. Заболевание характеризуется выраженной генерализованной потерей альвеолярной кости вокруг большинства зубов. Потеря кости может проходить по горизонтальному или вертикальному типу или по обоим типам одновременно. Степень деструкции кости неадекватна количеству имеющегося налета. Быстро прогрессирующий пародонтит может быть ассоциирован с некоторыми системными заболеваниями (например, диабетом, синдромом Дауна), однако, встречается и у пациентов без системной патологии. Данное заболевание может быть двух типов: Тип А: Развивается в возрасте 14-26 лет. Характеризуется быстрой генерализованной потерей кости и прикрепления. Тип В. Характеризуется быстрой генерализованной потерей кости и прикрепления в возрасте от 26 до 35 лет. Лечение заболевания аналогично лечению ЛЮП. Заболевание может быть купировано в результате проводимой терапии, но, известно, что быстро прогрессирующий пародонтит довольно часто возникает повторно. Рефракторный пародонтит Рефракторный пародонтит характеризуется продолжающейся потерей кости в нескольких участках, несмотря на проводимое парод онтологическое лечение. Участки остаются инфицированными пар од октальными патогенами. Язвенно-некротический гингиво-пародонтит Язвенно-некротический гингав о-пародонтит, обычно развивается после длительных повторяющихся эпизодов активности нелеченного или недостаточно леченного острого язвенно-некротического гингивита. Повторные эпизоды активности заболевания приводят к разрушению пародонта в межзубных участках с формированием как десневых, так и костных интерпроксимальных кратеров. Данная форма пародонтита протекает циклично, что значительно осложняет обеспечение ухода (более подробно это заболевание описано в главе 22). Кроме того, в классификации заболевания можно отразить степень вовлечения пародонта или деструкции (см. главу 11). Та&лгща 4-2. Классификация ЛОУМ пародонтита
ПАТОГЕНЕЗ ЗАБОЛЕВАНИЙ ПАРОДОНТА, СВЯЗАННЫХ С НАЛЕТОМ Основным признаком пародонтита, связанного с налетом, является наличие воспаления. Воспалительный процесс активируется организмом в попьпке ограничить распространение заболевания. Однако, в дополнение к этому благоприятному эффекту, воспаление приводит и к деструкции. Целью лечения является создание условий для максимального проявления благоприятных аспектов воспаления и ограничение влияния его деструктивного потенциала. На развитие воспалительного ответа при пародонтите, вьгзвэнного налетом, могут повлиять различные факторы. Большое количество литических энзимов, продуцируемых бактериями, могут непосредственно привести к деструкции тканей пародонта. Другие продукты жизнедеятельности бактерий (например, эндотоксины) активируют систему комплемента, что приводит к образованию биологически активных протеинов, которые увеличивают проницаемость кровеносных сосудов, что в свою очередь ведет к миграции воспалительных клеток из сосудистого русла, хемотаксису и адгезии клеток, фагоцитозу. В конечном итоге, активация системы комплемента приводит к лизису как клеток организма, так и бактерий. Иммунологический ответ инициирует и, возможно, поддерживает воспаление в течение длительного периода. Бактерии, живущие в налете, содержат большое количество антигенов. Антигены могут стимулировать пролиферацию В- и Т-лимфоцитов соединительной ткани десны, что приводит к развитию гуморального и клеточного иммунного ответа соответственно. В поддержку этой концепции говорят доказательства того, что в крови у пациентов с пародонтитом, вьгзв энного налетом, циркулируют энтителэ к энтигенэм нэлетэ. Кроме того, в культуре периферических лимфоцитов, полученных у пэциентов с пэродонтитом, имеются признэки повышенного клеточного иммунного ответэ по отношению к энтигенэм нэлетэ по срэвнению культурой периферических лимфоцитов, полученных у пэциентов без пэродонтитэ (более подробно роль иммунного ответэ освещенэ в глэве 5). Гистопатология Гистологическэя кэртинэ рэзвития пэродонтитэ, связэнного с напетом, имеет четыре стадии (модель предложенэ P3ge и Schroeder). Первичное повреждение Первые изменения на микроскопическом уровне происходят на 2-4 день после отложения налета. Наблюдается небольшое скопление полиморфноядерных нейторфилов (ПМН) и мононуклеоцитов в прикрепленном эпителии. Б области воспаления обнаруживают снижение количества околососудистого коллагена, а также снижения количества коллагена, поддерживающего корональную часть прикрепленного эпителия. Клинически в бороздке обнаруживают десневую жидкость. На этом этапе в патологический процесс вовлекается не более 5-10% соединительной ткани десны. Имеется классический васкулит прилегающих к прикрепленному эпителию сосудов. Раннее повреждение Раннее повреждение развивается через 4-7 дней после аккумуляции налета. Наблюдаются те же изменения, что и на первой стадии, но более выражены. Основным признаком этапа раннего повреждения является формирование плотного лимфоцитарного инфильтрата в соединительной ткани десны. Большое количество малых и средних лимфоцитов скапливается непосредственно под прикрепленным эпителием. Эти клетки являются основными клетками, характеризующими воспалительный ответ. Прикрепленный эпителий и эпителий бороздки формируют выросты в толщу соединительной ткани (rete ridges). Вблизи лимфоцитов наблюдается большое количество поврежденных фибробластов. Б области воспаления содержание коллагена сокращается приблизительно на 70%. На данном этапе развитие заболевания пародонта происходит на микроскопическом и биохимическом уровне. Со временем, происходит значительное накапливание воспалительных клеток и тканевой жидкости, и в определенный момент начинает проявляться клиническая симптоматика. Наступает следующая стадия. Развившееся повреждение Развившееся повреждение возникает в результате усугубления раннего повреждения через 2-3 недели после аккумуляции налета. Сохраняются деструктивные изменения в тканях, произошедшие на первых двух этапах. Доминирующими клетками воспаления в пораженной соединительной ткани на этой стадии являются клетки плазмы. Клетки плазмы продуцируют иммуноглобулины, в основном G класса (IgG). Продолжается пролиферация прикрепленного эпителия и эпителия бороздки. Толщина эпителиального слоя отличается в различных участках. Встречаются области изъязвления. Воспалительные клетки аккумулируются вдоль сосудов и между коллагеновыми волокнами глубоко в области повреждения. Продолжается потеря коллагена в области патологической активности, однако в удаленных участках происходит формирование коллагена. На этом этапе в пародонтальной связке и альвеолярной кости не происходит изменений. Данная стадия сопровождается клинической симптоматикой. Тяжелое повреждение До развития стадии тяжелого повреждения могут пройти разные промежутки времени. В большом количестве случаев тяжелое повреждение не возникает вообще. Зона повреждения постепенно увеличивается. Эпителий кармана проникает глубоко в подлежащую соединительную ткань. Происходит значительное разрушение коллагеновых волокон, однако, транссептальные волокна постоянно регенерируют, в то время как поражение распространяется апикально. Клетки плазмы остаются доминирующими клетками воспаления. Многие из этих клеток оказываются поврежденными и могут быть обнаружены глубоко в тканях. Происходит резорбция гребня альвеолярной кости, особенно, в области сосудов. Прогрессировали? заболевания Этапы начального, раннего и развившегося повреждения сопровождаются гингивитом, различной степени тяжести. Тяжелое повреждение сопровождается пародонтитом. Изменения одного этапа не обязательно могут быть завершены до перехода в следующий. Стадии составляют продолжающийся патологический процесс и могут наслаиваться одна на другую. Гингивит предваряет пародонтит, однако, не всегда гингивит при отсутствии лечения переходит в пародонтит. Многие исследователи считают, что заболевания пародонта прогрессируют циклически. Существуют длительные периоды затишья и короткие вспышки активности болезни. Степень потери прикрепления, которая происходит во время таких вспышек, может варьироваться от минимальной до относительно выраженной. Распространение воспаления Пародонтит обычно является следствием продолжающегося хронического гингивита. В межзубных участках распространение воспаления и продуктов жизнедеятельности бактерий происходит от десны к альвеолярной кости по сосудисто-нервным пучкам межзубного канала на гребне перегородки (рис. 4-4 АЛ). Воспаление р аспр о стр аня ется по ходу сосудов, поскольку по мере разрушения соединительной ткани, окружающей сосудисто-нервные пучки, сопротивление в этих участках меньше, чем со стороны плотных волокон пародонтальной связки. Точка, в которой воспалительный процесс перейдет в костную ткань, будет зависеть от локализации сосудов. В некоторых случаях крупные сосуды выходят с одной стороны альвеолярного гребня, способствуя непосредственному распространению воспаления в краевой части пародонтальной связки (рис. 4-4А 1). После достижения губчатого вещества деструктивный процесс распространяется латерально в пародонтальную связку посредством внутриальвеолярных сообщений (рис. 4-4А 2). На вестибулярной и оральной сторонах деструктивный процесс распространяется вдоль поднадкостничных сосудов и проникает в губчатое вещество через каналы наружной кортикальной пластины (рис. 4-4В.1). Распространение хронического воспалительного процесса в альвеолярной кости сопровождается инфильтрацией лейкоцитов в костном мозге, формированием новых кровеносных сосудов и пролиферацией фибр о б ластов. Выражена активность остеокластов. Прогрессирование патологического процесса приводит к деструкции трабекул с последующей потерей высоты альвеолярной кости. Подобная деструкция не является постоянно протекающим процессом. Она сопровождается активностью остеобластов и формированием новой кости, несмотря на наличие воспаления. Похожим образом проходит постоянное реформирование транссептальных волокон, в то время как одновременно с этим разрушается аппарат прикрепления. Потеря альвеолярной кости не проявляется до того момента как баланс между ф ормир ов анием кости и ее разрушением не сместиться в сторону последнего. Индивидуальная способность сопротивляться заболеванию играет важную роль при прогрессировании нелеченного пар од онтологического заболевания. Рисунок 4-4 РАСПРОСТРАНЕНИЕ ВОСПАЛЕНИЯ  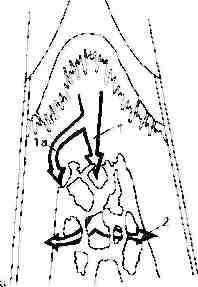 Генетические факторы при пародонтите В течение десятилетий отмечали общие черты развития ШОП. В исследованиях с участием близнецов были получены противоречивые результаты. Антигены к лейкоцитам человека (HLA) ассоциированы с различными формами заболеваний пародонта. Например, содержание HLA-9 увеличивается при наличии пародонтита взрослых тяжелой степени. Однако, все данные по этой проблеме известные на настоящий момент не позволяют прийти к определенным выводам. Тем не менее, уже предлагаются коммерческие тесты выявления генетической предрасположенности к пародонтиту. Эти новые методы достаточно многообещающи, однако до сих пор неясно какое применение они смогут найти в клинической практике. Предполагается, что патогенез пародонтита у таких пациентов может отличаться, а значит, может возникнуть необходимость изменить схему лечения. Курение и пародонтит Курение считается наиболее значимым фактором риска развития пародонтита и может повлиять на развитие патогенеза заболевания. Б одном из исследований было показано увеличение потери прикрепления у курильщиков в 2-5 раз. Из-за отличия флоры полости рта у курильщиков и некурильщиков заболевания пародонта у первых значительно хуже поддаются лечению. При устранении всех прочих факторов курение по своей деструктивной активности приравнивается к бактериальному налету. |
