Патофизиология системы дыхания.. Патофизиология системы дыхания
 Скачать 228.07 Kb. Скачать 228.07 Kb.
|
|
ПАТОФИЗИОЛОГИЯ СИСТЕМЫ ДЫХАНИЯ. 1) Патофизиология верхних дыхательных путей. Влияние длительного выключения носового дыхания и застойных процессов в сосудах полости носа на ЦНС, на нейроэндокринную систему, сердечно-сосудистую систему и другие системы организма. 2) Одышка: определение, виды, патогенез видов, патофизиологическое значение. 3) Кашель: механизмы возникновения, патофизиологическое значение. 4) Дыхание периодическое и терминальное: виды, патогенез. 5) Эмфизема лёгких: определение, причины развития, патогенез, патофизиологическое значение. 6) Пневмоторакс. Дыхание (respiratio) — это совокупность процессов, обеспечивающих аэробное окисление в организме, в результате которого освобождается энергия, необходимая для жизни. Во вдыхаемом воздухе кислорода 20–21%; азота 78,5%, углекислого газа 0,04%. Дыхательная система человека — это совокупность органов, обеспечивающих функцию дыхания человека: 1) Внешнее дыхание (лёгочное дыхание) — это комплекс, который реализуется через следующие процессы: 1. Лёгочная вентиляция — это попадание воздушной газовой смеси из внешней среды в лёгкие. 2. Лёгочная диффузия — это газообмен в альвеолах через аэрогематический барьер. 3. Лёгочная перфузия — это транспорт кровью кислорода и углекислого газа в составе гемоглобина с последующим газообменом между кровью и клетками. 2) Внутреннее дыхание (тканевое дыхание; клеточное дыхание; биологическое окисление) — это комплекс окислительно-восстановительных процессов, реализующийся в клетках и тканях организма, с участие кислорода в окислительном декарбоксилировании пирувата, далее циклом Кребса, окислительным фосфорилированием в митохондриях с производством энергии в виде макроэргов АТФ. Рефлекторная регуляция дыхания осуществляется следующими звеньями: 1) Афферентное звено — pецептоpный воспринимающий аппарат: 1. Механоpецептоpы в альвеолах лёгких. 2. Механоpецептоpы тройничного нерва. 3. Механорецепторы верхних дыхательных путей и слизистой носа. 4. Рефлектоpное изменение дыхания может быть вызвано с рефлексогенных зон сосудистого русла — аорты, каротидного синуса и особенно с glomus caroticum. 2) Центральное звено — представлено дыхательным центром. Основная часть дыхательного центра расположена в ретикулярной формации продолговатого мозга и связана с гипоталамусом, спинным мозгом и корой головного мозга. Вдох — это активный процесс, а выдох — пассивный. Выдох продолжительнее вдоха в 1,5 раза. Дыхательный центр состоит из 2 отделов: 1. Инспираторный отдел (центр регуляции вдоха). 2. Экспираторный отдел (центр регуляции выдоха). 3) Исполнительная часть: 1. Грудная клетка. 2. Межрёберные дыхательные мышцы. 3. Мышцы груди. 4. Диафрагма. 5. Мышцы брюшного пресса. Дыхательные рефлексы Геринга – Брёйера: Во время вдоха происходит растяжение лёгких, которое вызывает раздражение механорецепторов, расположенных в альвеолах, а также в межрёберных мышцах и диафрагме. От механорецепторов нервные импульсы по блуждающему нерву поступают в дыхательный центр продолговатого мозга и приводят к возбуждению нейронов, вызывающих расслабление мышц и выдох. Чем сильнее растяжение лёгких, тем быстрее наступит выдох. Дыхательные пути: Ι. Верхние дыхательные пути: 1) Полость носа. 2) Носоглотка. 3) Ротоглотка. 4) Часть ротовой полости. ΙΙ. Нижние дыхательные пути: 1) Гортань. 2) Трахея. 3) Бронхи. Виды дыхания по способу поступления воздуха: 1) Носовое дыхание. 2) Ротовое дыхание. 3) Смешанное дыхание. Типы внешнего дыхания по способу расширения грудной клетки или живота: 1) Грудной (торакальный) тип дыхания (чаще у женщин). 2) Брюшной (абдоминальный) тип дыхания (чаще у мужчин). 3) Смешанный (торакоабдоминальный) тип дыхания. Параметры дыхания: 1) Ритм (ритмичное / аритмичное). 2) Глубина (глубокое /поверхностное). 3) Частота (частое / редкое). 4) Тембр (хриплое / свистящее / шумное /). Дыхательная недостаточность — это недостаточность внешнего дыхания (вентиляции, диффузии и перфузии), характеризующееся развитием респираторной гипоксии, гипоксемии и, как правило, но не всегда развитием гиперкапнии. Дыхательная недостаточность может включать в себя также состояния, при которых газовый состав крови не выходит за рамки нормы, однако, это достигается за счёт гиперфункции аппарата внешнего дыхания: увеличением минутного объёма дыхания за счёт глубины и частоты его — то есть одышки; учащением сердечных сокращений, увеличением сердечного выброса, изменением скорости кровотока, увеличением количества эритроцитов и гемоглобина, что приводит к снижению функциональных возможностей оpганизма. Формы дыхательной недостаточности по газовому составу крови: 1) Дыхательная недостаточность Ι типа (гипоксемическая; паренхиматозная; лёгочная) — это форма дыхательной недостаточности, которая сопровождается только гипоксемией (пониженным содержанием кислорода в крови). 2) Дыхательная недостаточность ΙΙ типа (гиперкапническая; гипервентиляционная) — это форма дыхательной недостаточности, которая сопровождается гиперкапнией (пониженным содержанием углекислого газа в крови) и гипоксемией (пониженным содержанием кислорода в крови). 3) Смешанная форма дыхательной недостаточности — это форма дыхательной недостаточности, которая объединяет механизмы двух предыдущих форм. Виды дыхательной недостаточности по этиологии: 1) Центрогенная дыхательная недостаточность — вызывается нарушением функций дыхательного центра (поражение ствола головного мозга при травме или заболевании; угнетение центральной регуляции дыхания в результате отpавления наpкотиками, баpбитуpатами). 2) Нервно-мышечная дыхательная недостаточность — вследствие расстройства деятельности дыхательных мышц при повреждении спинного мозга, двигательных нервов и нервно-мышечных синапсов. 3) Торако-диафрагмальная дыхательная недостаточность — обусловлена pасстpойствами биомеханики дыхания вследствие патологических состояний грудной клетки, высокого стояния диафрагмы, наличия плевральных спаек, сдавления лёгкого кровью, воздухом и так прочее. 4) Бронхолёгочная дыхательная недостаточность — наблюдается при pазвитии патологических процессов лёгких и дыхательных путях и может быть вызвана остpой или хронической пневмонией, эмфиземой, туберкулёзом, опухолью и другой патологией. 5) Диффузная дыхательная недостаточность — наблюдается при пневмокониозе, фиброзе и «шоковом лёгком», при котором вследствие глубоких нарушений пеpифеpической микpоциpкуляции образуются агрегаты форменных элементов крови, вызывающие микpоэмболию спазмированных лёгочных капилляров. Виды дыхательной недостаточности по течению: 1) Острая дыхательная недостаточность — быстрое нарастание симптомов, раннее проявление нарушения психики, связанное с гипоксией. Кожа гипеpемиpована с цианотическим оттенком, влажная. 2) Хроническая дыхательная недостаточность — развивается в течение длительного времени за счёт компенсаторных механизмов, поддерживающих жизнедеятельность оpганизма. Она хаpактеpизуется одышкой, слабостью при нагрузках, ограничением активности и работоспособности. Патогенез дыхательной недостаточности: 1) Вентиляционная дыхательная недостаточность: 1. Рестрикция — нарушение расширения лёгких при снижении их растяжимости во время вдоха (нарушение вдоха): → Физическая нагрузка, когда повышенный уровень вентиляции лёгких приближается к резко ограниченной максимальной вентиляции. → Слабость дыхательной мускулатуры. → Деформация грудной клетки. → Пневмофиброз (пневмосклероз). → Пневмоторакс. → Гидроторакс. → Пиоторакс. → Отёк лёгких. → Пневмония. → Ателектаз. 2. Обструкция — нарушение проходимости респираторного тракта из-за уменьшения его просвета с нарушением в первую очередь выдоха. → Одышка обструктивного типа возможна и в покое из-за повышения усилий, затрачиваемых на вентиляцию, при этом, главным образом, затруднён выдох. → Нейро-регуляторные нарушения (спазм стенок мелких бронхов). → Отёк слизистой респираторного тракта. → Скопление мокроты в просвете бронхов. → Застой в малом круге кровообращения. → Обструктивная эмфизема лёгких. → Ограниченный стеноз бронха. → Бронхиальная астма. → Myasthenia gravis. → Полиомиелит. → Бронхит. 2) Диффузная дыхательная недостаточность: 1. Нарушение диффузии газов. 2. Уменьшение площади диффузии: → Эмфизема лёгких. → Резекция лёгких. → Пневмофиброз. 3) Вентиляционно-перфузионная дыхательная недостаточность: 1. Нарушение кровообращения в малом круге. 2. Неравномерная вентиляция лёгких — гипервентиляция одних отделов и гиповентиляция других отделов. Одышка (dyspnoe) — это объективное нарушение частоты, глубины и ритма дыхания, которое сопровождается субъективным тягостным, мучительным ощущением нехватки воздуха, и отражающееся повышенной работой дыхательной мускулатуры. Причины одышки: 1) Гиперкапния — это повышение содержания CO2 в артериальной крови. 2) Гипоксемия — это снижение p (O2) в артериальной крови, ведущее к возбуждению дыхательного центра — гипервентиляции и вымыванию CO2 из крови. Ι. Виды одышки по продолжительности: 1) Приступообразная одышка. 2) Постоянная одышка: 1. Одышка при обычной физической нагрузке. 2. Одышка при незначительной физической нагрузке (ходьба по ровному месту). 3. Одышка в покое. ΙΙ. Виды одышки по клиническим формам: 1) Лёгочная одышка — это истинная одышка, связанная с патологией в органах дыхания. 2) Сердечная одышка — это истинная одышка, связанная с сердечной недостаточностью. 3) Токсическая одышка — это истинная одышка, которая наблюдается главным образом при трёх состояниях: 1. Уремическая одышка. 2. Ацетонемическая одышка при диабетическом кетоацидозе или коме. 3. Аноксемическая одышка при анемии и отравлениях. 4) Нервная (психогенная; ложная) одышка — это одышка, которая отличается отсутствием каких-либо объективных изменений со стороны органов дыхания и кровообращения. Типом её является истерическая одышка с резко учащённым дыханием (полипноэ). ΙΙΙ. Виды одышки в зависимости от фаз дыхательного цикла: 1) Инспираторная одышка (затруднён вдох) — наблюдается при рестриктивных нарушениях вентиляции лёгких: 1. Диффузные грануломатозные процессы в лёгких. 2. Кардиальная (сердечная) астма — ложный (интерстициальный) отёк лёгких. 3. Истинный (альвеолярный) отёк лёгких. 4. Хронический застой в лёгких. 5. Истинный круп. 6. Пневмофиброз. 7. Дифтерия. 8. Обструкция бронха. 9. Первая фаза асфиксии. 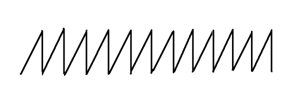 2) Экспираторная одышка (затруднён выдох) — наблюдается при обструктивных нарушениях вентиляции лёгких при поражении лёгочной ткани, особенно при потере её эластичности: 1. Хроническая обструктивная болезнь лёгких. 2. Эмфизема лёгких. 3. Бронхиальная астма. 4. Вторая фаза асфиксии. 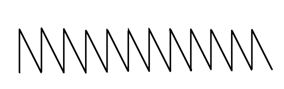 3) Смешанная одышка (затруднён вдох и выдох) — наблюдается при рестриктивно-обструктивных нарушениях вентиляции лёгких: 1. Застой в малом круге кровообращения. 2. Муковисцидоз. 3. Пневмоторакс. 4. Пневмония. 5. Бронхиолит. 6. Бронхит. 7. Плеврит. 8. Асцит. 9. Метеоризм. ΙV. Виды одышки по механизму нарушения регуляции дыхания: Человек в покое дышит без каких-либо видимых усилий, чаще всего не замечая этого процесса. Такое состояние называется дыхательным комфортом, а дыхание — эупноэ, с частотой дыхательных движений от 16 до 20 в минуту. Эупноэ (норма). 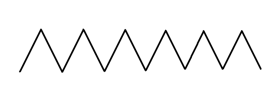 1) Брадипноэ — редкое и поверхностное дыхание, менее 16 дыхательных движений в минуту: 1. Гипокапния. 2. Подъём на большую высоту. 3. Приём наркотических препаратов. 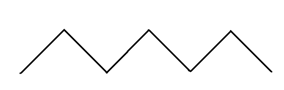 2) Стенотическое дыхание — это редкое и глубокое дыхание, являющееся разновидностью шумного дыхания с обилием хрипов при сужении (стенозировании) верхних дыхательных путей. 1. Отёк дыхательных путей. 2. Опухоль дыхательных путей. 3. Инородное тело в дыхательных путях. 3) Тахипноэ (полипноэ) — частое и поверхностное дыхание более 20 дыхательных движений в минуту дыхание. 1. Эмоциональное напряжение (невроз, истерия, психоз). 2. Боль в грудной клетке. 3. Боль в брюшной стенке. 4. Ателектаз (коллапс) лёгких. 5. Застой в лёгких. 6. Пневмония. 7. Лихорадка. 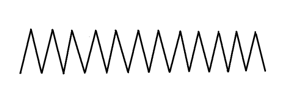 4) Гиперпноэ — частое и глубокое дыхание: 1. Эмоциональная нагрузка. 2. Физическая нагрузка. 3. Тиреотоксикоз. 4. Лихорадка.  5) Апноэ — отсутствие дыхания, но обычно подразумевается временная остановка дыхания. 6) Стридорозное дыхание — это свистящее шумное дыхание, обусловленное турбулентным воздушным потоком в дыхательных путях. 7) Саккадированное (прерывистое) дыхание — это патологическое дыхание, характеризующееся прерывистым (ступенчатым) вдохом, реже выдохом. Возникает при поражении дыхательных мышц или болях в груди, связанных с дыханием. Кашель — это произвольный (нерефлекторный) или непроизвольный (рефлекторный) взрывной выброс воздуха из глубоко расположенных дыхательных путей, который может носить защитный и/или патологический характер. Причины кашля: 1) Механические причины (посторонние частицы; поллютанты; слизь). 2) Физические причины (холодный или горячий воздух). 3) Химические причины (раздражающие газы). Рефлексогенные зоны кашлевого рефлекса: 1) Непосредственно кашлевой центр. 2) Наружный слуховой проход. 3) Глотка. 4) Гортань. 5) Трахея. 6) Бронхи. 7) Плевра. 8) Перикард. 9) Пищевод. 10) Желудок. 11) Кишечник. 12) Печень. 13) Жёлчные пути. 14) Яичники. 15) Матка. Патологическое периодическое дыхание — это нарушение ритма, частоты и глубины дыхания, при котором периоды дыхания чередуются с периодами апноэ. Виды патологического периодического дыхания: 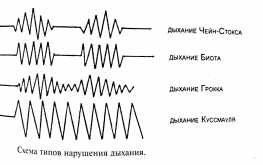 1) Дыхание Биота (менингическое дыхание) — патологическое периодическое дыхание, характеризующееся периодами апноэ по 5–30 секунд, которые чередуются с 2–5 нормальными ритмичными дыхательными движениями с постоянной амплитудой, частотой, глубиной, то есть, с эупноэ. Дыхание Биота наблюдается в следующих случаях: 1. Иногда у детей во время сна. 2. Иногда у пожилых людей во время сна. 3. Воспалительные процессы головного мозга. 4. Энцефаломиелиты стволовой локализации. 5. Туберкулёзный менингит. 6. Опухоль головного мозга. 7. Черепно-мозговая травма. 8. Инсульт. 9. Диабетическая кома. 2) Дыхание Чейн–Стокса — это патологическое дыхание, характеризующееся периодами апноэ по 5–45 секунд, которые чередуются с дыхательными движениями, сначала появляется бесшумное поверхностное дыхание, которое быстро нарастает по своей глубине (гиперпноэ), становится шумным или хриплым и достигает максимума на 5–7 вдохе, а затем в той же последовательности убывает и заканчивается следующей дыхательной паузой. Дыхание Чейн–Стокса наблюдается в следующих случаях: 1. В норме у детей младшего возраста. 2. Иногда у взрослых во время сна (синдром ночного апноэ). 3. Подъём на большую высоту. 4. Интоксикации различного генеза. 5. Опьянение. 6. Декомпенсированная сердечная недостаточность за счёт увеличения времени кровотока от лёгких к мозгу. 7. Тяжёлая лёгочная недостаточность. 8. Печёночная недостаточность. 9. Выраженный атеросклероз сосудов головного мозга. 10. Кровоизлияния в продолговатый мозг. 11. Опухоли головного мозга. 12. Черепно-мозговая травма. 3) Дыхание Грокко–Фругони — это тип патологического дыхания, при котором наблюдаются парадоксальные диссоциированные дыхательные движения диафрагмы и межрёберных мышц, асимметрия движения левой и правой половины грудной клетки с сочетанием симптома Черни — на высоте вдоха эпигастрий западает, на выдохе эпигастрий выбухает. Дыхание Грокко–Фругони наблюдается в следующих случаях: 1. Нарушение мозгового кровообращения. 2. Черепно-мозговая травма. 3. Интоксикации. 4. Ботулизм. Терминальное дыхание — это патологическое дыхание с фатальным типом нарушения до полного апноэ. 1) Дыхание Куссмауля– Киена — это патологическое предагональное судорожное, шумное, глубокое дыхание, являющееся одной из форм проявления гипервентиляции лёгких, часто ассоциируемое запахом ацетона изо рта при тяжёлой форме метаболического кетоацидоза. Дыхание Куссмауля наблюдается в следующих случаях: 1. Диабетическая кома на фоне эксикоза. 2. Эклампсическая кома. 3. Печёночная кома. 4. Уремическая кома. 5. Отравление метиловым спиртом. 6. Тяжелейший ацидоз. 7. Черепно-мозговая травма. 8. Опухоли головного мозга. 2) Апнейстическое дыхание — это дыхание, характеризующееся продолжительным вдохом с медленным расширением грудной клетки и последующей задержкой дыхания на высоте вдоха («инспираторный спазм») и изредка прерывающимся форсированным коротким выдохом. 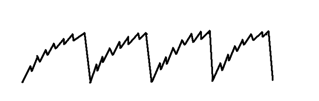 Апнейстическое дыхание наблюдается в следующих случаях: 1. Инфаркт моста головного мозга. 2. Черепно-мозговая травма. 3. Передозировка барбитуратов. 3  ) Агональное дыхание (гаспинг–дыхание) — это такой тип патологического дыхания характеризуется единичными, редкими, убывающими по силе вдохи с длительными по 10–20 секунд задержками дыхания на выдохе. Гаспинг–дыхание наблюдается в следующих случаях: 1. Недоношенные дети (гаспинг – синдром). 2. Кровоизлияния в головной мозг. 3. Тромбозы ствола головного мозга. 4. Черепно-мозговая травма. 5. Отравления. Эмфизема лёгких — это хроническое заболевание дыхательных путей, характеризующееся патологическим расширением воздушных пространств дистальных бронхиол, которое сопровождается деструктивно-морфологическими изменениями альвеолярных стенок. Это одна из частых форм хронических неспецифических заболеваний лёгких. Этиология эмфиземы лёгких: Ι. Первичная (врождённая; наследственная) эмфизема лёгких (это всегда диффузная эмфизема лёгких): 1) Врождённый дефицит альфа – 1 – антитрипсина. 2) Патологическая микроциркуляция. 3) Изменение свойств сурфактанта. 4) Поллютанты: → Табачный дым. → Пыль. ΙΙ. Вторичная эмфизема лёгких на фоне основного заболевания: 1) Альвеолит с деструкцией межальвеолярных перегородок. 2) Хронический обструктивный бронхит. Патогенез эмфиземы лёгких: 1) При выдохе мелкие бронхи, не имеющие своего хрящевого каркаса, лишённые эластической и прочности быстро сужаются, оказывая сопротивление воздуху и не давая ему выйти из альвеол. То есть, после выдоха в альвеолах остаётся остаточный воздух, что способствует перерастяжению альвеол. 2) Далее при вдохе порция инспираторного воздуха дополнительно присоединяется к уже оставшейся ранее порции воздуха, что способствует ещё большему перерастяжению альвеолярного дерева. 3) Следовательно, следующий за вдохом выдох будет продолжительнее, чтобы вывести излишки накопившегося воздуха. Выдох, который в норме пассивный, превращается в активный выдох, что и приводит экспираторной одышке. Таким образом, цикл снова повторяется, образуя порочный круг и каждый раз всё больше усугубляя данную ситуацию. Обструктивная теория патогенеза эмфиземы лёгких является на данный момент самой значимой и распространённой по сравнению с другими теориями. 1) Ведущим механизмом в сужении бронха является спазм гладкой мускулатуры (не всегда обнаруживается посмертно). 2) Описаны случаи, при которых эмфизема лёгких развивалась вследствие дряблости pars merabranacea трахеи и крупных бронхов. 3) Компрессия бронхов воспалённой тканью. 4) Компрессия бронхов рубцовой тканью. 5) Отёк слизистой. 6) Вязкая мокрота. Клиника и диагностика эмфиземы лёгких: Жалобы (опрос): 1) Снижение толерантности к физической нагрузке. 2) Экспираторная одышка. Анамнез: 1) Выявление предрасполагающих профессиональных факторов риска. 2) Выявление вредных привычек (курение). Физикальные методы обследования: Осмотр: 1) Симптом барабанных палочек — колбовидное утолщение концевых фаланг пальцев кистей и стоп при хронических болезнях сердца, лёгких, печени с характерной деформацией ногтевых пластинок в виде часовых стёкол. 2) Симптом пыхтения — прикрывание на выдохе ротовой щели с раздуванием щёк. 3) Больные эмфиземой лёгких нередко занимают вынужденное положение — ортопноэ — сидя с несколько наклоненным вперёд туловищем, опершись руками о колени или край кровати. 5) Уменьшение экскурсии грудной клетки при дыхании. 6) Эмфизематозная (бочкообразная) грудная клетка. 7) Расширение и выбухание межрёберных промежутков. 8) Расширение и выбухание надключичных областей. 9) Цианоз: у языка появляется голубой оттенок; губы и ногти становятся синеватыми, особенно после физической нагрузки. Перкуссия: 1) Уменьшение области относительной тупости сердца. 2) Уменьшение подвижности диафрагмы. 3) Коробочный перкуторный звук. Аускультация: Ослабление везикулярного дыхания в лёгких. Сонография: Уменьшение подвижности диафрагмы. Обзорная рентгенография органов грудной клетки: 1) Эмфизематозная (бочкообразная) грудная клетка. 2) Расширение межрёберных промежутков. 3) Низкое стояние диафрагмы. 4) Сглаженность (уплощение) куполов диафрагмы. 5) Повышение прозрачности лёгочных полей. 6) Снижение структурности корней лёгких. 7) Деформация лёгочного рисунка. 8) Капельное сердце. Осложнения эмфиземы лёгких: 1) Метаплазия лёгочной ткани с малигнизацией. 2) Присоединение бактериальной инфекции. 3) Вторичный спонтанный пневмоторакс. 4) Дыхательная недостаточность. 5) Сердечная недостаточность. Лечение эмфиземы лёгких: Лечение первичной эмфиземы лёгких: 1) Исключение курения и других вредных воздействий. 2) Ограничение физической нагрузки. 3) Дыхательная гимнастика. 4) Курсы оксигенотерапии. 5) Разрабатывается терапия ингибиторами альфа – 1 – антитрипсина. 6) Антибиотикотерапия при бронхолёгочной инфекции. Лечение вторичной эмфиземы лёгких: 1) Профилактика вторичной эмфиземы сводится к профилактике хронического обструктивного бронхита. 2) Лечение основного заболевания. 3) Терапия, направленная на купирование дыхательной недостаточности. 4) Терапия, направленная на купирование сердечной недостаточности. 5) Резекция поражённых участков лёгкого. Пневмоторакс (pneumothorax) — это скопление воздуха или газа в плевральной полости. Клиническая классификация пневмоторакса: Ι. По происхождению: 1) Травматический пневмоторакс — связан с нарушением целостности грудной стенки и плевры, ранением лёгкого при закрытых или открытых повреждениях. 1.Ятрогенный пневмоторакс. 2.Собственно травматический пневмоторакс. 2) Искусственный пневмоторакс 1. Лечебный пневмоторакс — этот вид пневмоторакса ранее применялся в качестве коллапсотерапии при лечении туберкулёзных очагов в лёгких. 2. Хирургический пневмоторакс — возникает во время торакоскопии или торакотомии. 3) Спонтанный пневмоторакс — возникает внезапно и подразделяется на: 1. Первичный (идиопатический) спонтанный пневмоторакс — может развиваться у практически здорового человека при физическом напряжении или в покое. Причины этого вида пневмоторакса не всегда ясны. Первичный пневмоторакс развивается, как правило, в результате буллёзной болезни лёгких. 2. Вторичный (симптоматический) спонтанный пневмоторакс — это пневмоторакс, который развивается на фоне заболеваний лёгких: → Кистозная гипоплазия лёгких. → Пневмония (крайне редко). → Туберкулёз лёгких. → Саркоидоз лёгких. → Эмфизема лёгких. → Гангрена лёгкого. → Инфаркт лёгкого. → Абсцесс лёгкого. → Рак лёгких. → Силикоз. 3. Рецидивирующий спонтанный пневмоторакс — повторно развивающийся первичный или вторичный пневмоторакс. ΙΙ. По распространению: 1) Двусторонний пневмоторакс. 2) Односторонний пневмоторакс: 1. Левосторонний пневмоторакс. 2. Правосторонний пневмоторакс. ΙΙΙ. По сообщению плевральной полости с внешней средой: 1) Наружный пневмоторакс — это пневмоторакс, при котором плевральная полость сообщается с атмосферой через дефекты в грудной стенке. 2) Внутренний пневмоторакс — это пневмоторакс, при котором плевральная полость сообщается с атмосферой через дефекты в лёгочной ткани, трахеи, бронхов, то есть через повреждённую висцеральную плевру. ΙV. По объёму содержащегося в плевральной полости воздуха и степени спадения (коллабирования) лёгкого (коллапса лёгкого): Коллапс лёгкого (компрессионный ателектаз лёгкого) — это пассивное спадение лёгкого, причины которого находятся снаружи лёгкого, то есть извне. Ателектаз лёгкого — это активное спадение лёгкого, причины которого находятся внутри лёгкого. 1) Парциальный (частичный; ограниченный) пневмоторакс — коллапс лёгкого не более 30%. 2) Субтотальный пневмоторакс — коллапс лёгкого 30–50%. 3) Тотальный (полный) пневмоторакс — коллапс лёгкого более 50%. Тотальный двусторонний пневмоторакс не совместим с жизнью. V. По способности воздуха проникать в плевральную полость из внешней среды: 1) Закрытый пневмоторакс — после попадания воздуха в плевральную полость отверстие сразу же закрывается и сообщение с атмосферным воздухом прекращается. При этом давление в плевральной полости меньше атмосферного давления. 2) Открытый пневмоторакс — воздух свободно входит и выходит при каждом вдохе и выдохе, а лёгкое поджимается к корню и выключается из дыхания. При этом давление в плевральной полости равно атмосферному давлению. 3) Клапанный (вентильный) пневмоторакс — воздух при вдохе попадает в плевральную полость, а во время выдоха патологическое отверстие закрывается. VΙ. По способности пневмоторакса сдавливать органы средостенья: 1) Ненапряжённый пневмоторакс — органы средостенья не сдавливаются. 2) Напряжённый пневмоторакс — это пневмоторакс, приводящий к смещению и сдавлению органов средостения: коронары, верхняя и нижняя полые вены. VΙΙ. По наличию осложнений: 1) Неосложнённый пневмоторакс — только один пневмоторакс. 2) Осложнённый пневмоторакс: 1. Пневмофиброз. 2. Кровотечение (гемопневмоторакс). 3. Нагноение (пиопневмоторакс). 4. Плевропульмональный шок. 5. Медиастинальная эмфизема. 6. Подкожная эмфизема. 7. Фибринозный плеврит. 8. Серозный плеврит. |
