Патология системы крови-1. Патология системы крови
 Скачать 0.79 Mb. Скачать 0.79 Mb.
|
|
Типы кровоточивости Различают следующие типы кровоточивости. • Капиллярный, или микроциркуляторный (петехиально-синячковый) тип кровоточивости. Характеризуется петехиальными высыпаниями, синяками и экхимозами на кожных покровах и слизистых оболочках. Часто сочетается с повышенной кровоточивостью слизистых оболочек (носовые кровотечения, меноррагии). Возможно развитие тяжёлых кровоизлияний в головной мозг. Этот тип кровоточивости характерен для тромбоцитопений и тромбоцитопатий, болезни фонВиллебранда, недостаточности факторов протромбинового комплекса (VII, X, V и II), некоторых вариантов гипо- и дисфибриногенемий, умеренной передозировке антикоагулянтов. • Гематомный тип кровоточивости. Характеризуется болезненными, напряжёнными кровоизлияниями в подкожную клетчатку, мышцы, крупные суставы, в брюшину и забрюшинное пространство. Гематомы могут привести к сдавлению нервов, разрушению хрящей и костной ткани, нарушению функций опорно-двигательного аппарата. Иногда развиваются почечные и желудочно-кишечные кровотечения. Характерны длительные кровотечения при порезах, ранениях, после удаления зубов и хирургических вмешательств, часто приводящие к развитию анемии. Этот тип кровоточивости наблюдают при некоторых наследственных нарушениях свёртываемости крови (гемофилии А и В, выраженная недостаточность фактора VII), приобретённых коагулопатиях, сопровождающихся появлением в крови ингибиторов факторов VIII, IX, VIII+V, и при передозировке антикоагулянтов, а также при наследственной тромбоцитопатии с отсутствием пластиночного фактора 3. • Смешанный капиллярно-гематомный тип кровоточивости. Характеризуется петехиально-синячковыми высыпаниями, сочетающимися с обширными плотными кровоизлияниями и гематомами. Наблюдают при наследственных (выраженная недостаточность факторов VII и XIII, тяжёлая форма болезни фонВиллебранда) и приобретённых (острые синдромы ДВС, значительная передозировка прямых и непрямых антикоагулянтов) нарушениях. • Васкулитно-пурпурный тип кровоточивости. Проявляется геморрагическими или эритематозными (на воспалительной основе) высыпаниями, возможно развитие нефрита и кишечных кровотечений; наблюдают при инфекционных и иммунных васкулитах. • Ангиоматозный тип кровоточивости. Характеризуется повторными строго локализованными и привязанными к локальной сосудистой патологии кровотечениями. Наблюдают при телеангиэктазах, ангиомах, артериовенозных шунтах. Основные причины кровоточивости Основные причины гипокоагуляции и кровоточивости представлены на рис. 21–27. 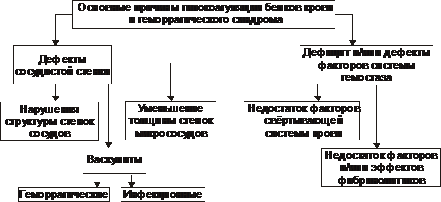 Рис. 21–27. Основные причины гипокоагуляции белков крови и геморрагического синдрома. Механизмы Гипокоагуляции Механизмы гипокоагуляции и кровоточивости представлены на рис. 21–28.  Рис. 21–28. Основные механизмы гипокоагуляции крови и геморрагического синдрома. Геморрагические заболевания и синдромы могут быть вызваны патологией сосудов (вазопатиями), тромбоцитов (тромбоцитопатиями), системы гемостаза (коагулопатиями). Геморрагические заболевания, обусловленные патологией сосудов Типичные заболевания этой группы — болезнь Рандю–Ослера, пурпура Шёнляйна–Геноха, первичные геморрагические васкулиты. Болезнь Рандю–Ослера Рандю–Ослера–Уэбера болезнь (телеангиэктазия наследственная геморрагическая, ангиома наследственная геморрагическая, болезнь Ослера–Уэбера, болезнь Ослера) — наследственная ( Лечение и профилактика Для остановки кровотечений используют средства местной и общей гемостатической терапии (орошения раствором тромбина и 5% раствором аминокапроновой кислоты, тампонада носа масляными тампонами, отслойка слизистой оболочки в области кровотечения, прижигание). Более эффективна криотерапия. Иногда приходится прибегать к хирургическому лечению (иссечение ангиом, пластика перегородки носа, перевязка и эмболизация артерий). Также используют баротерапию, прижигания с помощью лазера. При сопутствующем дефиците фактора фонВиллебранда проводят трансфузии свежезамороженной плазмы, введение криопреципитата. При развитии анемии проводят гемотрансфузии, назначают препараты железа. Больным следует избегать травматизации слизистых оболочек в местах расположения ангиом. Слизистую оболочку носа смазывают ланолином (с тромбином) или нейтральными маслами. При вступлении в брак необходимо медико-генетическое консультирование. Геморрагический васкулит Геморрагический васкулит (анафилактоидная пурпура, иммунокомплексный васкулит, болезнь Шёнляйна–Геноха) — кровоточивость, обусловленная поражением сосудов малого калибра иммунными комплексами и компонентами системы комплемента (см. статью «Пурпура» в приложении «Справочник терминов» на компакт диске). Геморрагические_синдромы_,_обусловленные_патологией_тромбоцитов'>Геморрагические синдромы, обусловленные патологией тромбоцитов К геморрагическим синдромам, обусловленным патологией тромбоцитов (тромбоцитопении и тромбоцитопатии) относятся идиопатическая тромбоцитопеническая пурпура, тромбастения Глянцманна, синдром Бернара–Сулье (см. раздел «Патофизиология тромбоцитов» главы 21 и соответствующие статьи в приложении «Справочник терминов» на компакт диске). Геморрагические заболевания, обусловленные нарушениями свёртывающей системы крови Этапы гемокоагуляционного каскада представлены на рис. 21 25. Виды коагулопатий Наследственные коагулопатии. • Дефицит компонентов фактора VIII (гемофилия А, болезнь фонВиллебранда) и фактора IX (гемофилия В); это наиболее распространённые наследственные коагулопатии (более 95% случаев). См. статью «Гемофилия» в приложении «Справочник терминов» на компакт диске. • Дефицит факторов VII, X, V и XI (по 0,3–1,5% случаев). • Дефицит других факторов: XII (дефект Хагемана), II (гипопротромбинемия), I (гиподисфибриногенемия), XIII (дефицит фибринстабилизирующего фактора) встречают крайне редко (единичные наблюдения). Приобретённые коагулопатии. • Синдром ДВС. • Дефицит или угнетение активности факторов протромбинового комплекса (II, VII, X, V) при заболеваниях печени, обтурационной желтухе, дисбактериозах кишечника, передозировке антагонистов витамина К (кумарины, фенилин), геморрагическая болезнь новорожденных. • Коагулопатии, связанные с появлением в крови иммунных ингибиторов факторов свёртывания (чаще всего АТ к фактору VIII). • Кровоточивость, обусловленная гепаринизацией, введением препаратов фибринолитического [(стрептокиназа, урокиназа, алтеплаза (актилизе)] и дефибринирующего действия. Диссеминированное внутрисосудистое свёртывание Тромбогеморрагические состояния характеризуются мозаичной (во времени и по месту преимущественной локализации в организме) сменой фазы гиперкоагуляции и тромбоза фазой гипокоагуляции, фибринолиза и геморрагического синдрома. Клинически наиболее значимым проявлением тромбогеморрагических состояний является диссеминированное внутрисосудистое свёртывание (ДВС) крови. ДВС — патогенетически сложное состояние, возникающее при различных заболеваниях и при терминальных состояниях. ДВС характеризуется рассеянным внутрисосудистым свёртыванием белков крови, агрегацией её форменных элементов, активацией и истощением компонентов свёртывающей и фибринолитической систем, блокадой сосудов микроциркуляции в органах с последующим микротромбообразованием. В конечной фазе ДВС развиваются два, казалось бы противоположных, явления — повышенное тромбообразование и тяжёлый геморрагический синдром (нужно помнить, что они наблюдаются в разных регионах сосудов и в разное время, сменяя друг друга). ДВС синдром — частая приобретённая форма патологии системы гемостаза— чреват смертью пациента (летальность колеблется в диапазоне 30–60%) и требует проведения неотложных специализированных врачебных мероприятий. Причины Наиболее частые и значимые группы причин развития ДВС синдрома перечислены на рис. 21–29. 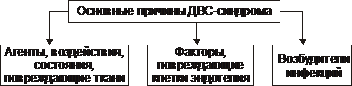 Рис. 21–29. Основные причины ДВС синдрома. • Повреждение тканей и высвобождение ими факторов, стимулирующих гемостаз (активируют внешний механизм свёртывания, см. рис. 21–25). † Акушерские синдромы: преждевременная отслойка, предлежание и разрывы плаценты, эмболия околоплодными водами, атонические маточные кровотечения, антенатальная гибель плода, плодоразрушающие операции, кесарево сечение, пузырный занос, аборт во II триместре беременности. † Усиленный гемолиз (в том числе и внутрисосудистый): трансфузии компонентов крови, кризы гемолитических анемий, отравление гемолитическими ядами, гемолитико-уремический синдром. † Онкологические заболевания: солидные опухоли и гемобластозы. † Массивные повреждения тканей: ожоги, отморожения, электротравмы, синдром длительного сдавливания, огнестрельные ранения, переломы трубчатых костей, особенно осложнённые жировой эмболией, оперативные вмешательства. † Острые и подострые воспалительно-деструктивные процессы: панкреонекроз, перитониты, деструктивные пневмонии. • Повреждение эндотелия сосудов (запускает внутренний механизм свёртывания) — расслаивающая аневризма аорты, прогрессирующий атеросклероз сосудов, системные заболевания (СКВ, ревматоидный артрит), гемолитико-уремический синдром, острый гломерулонефрит, различные лихорадки и аллергические реакции. • Инфекции. Бактериальные токсины повреждают эндотелий. Продукты жизнедеятельности микроорганизмов, а также воспалительные изменения органов, выброс медиаторов воспаления активируют тканевые факторы. Сепсис сам по себе представляет сочетание генерализованного инфекционного заболевания и синдрома ДВС. Патогенез Массивное поступление в кровь тканевого тромбопластина активирует свёртывание белков крови и тромбоцитарный гемостаз, что приводит к множественному тромбообразованию (гиперкоагуляционная стадия синдрома ДВС), а затем — к истощению факторов свёртывания (гипокоагуляционная стадия синдрома ДВС). Внутрисосудистое свёртывание крови сменяется гипокоагуляцией и тяжёлым геморрагическим синдромом. Пусковой механизм синдрома ДВС — активация коагуляционного гемостаза (рис. 21 30). 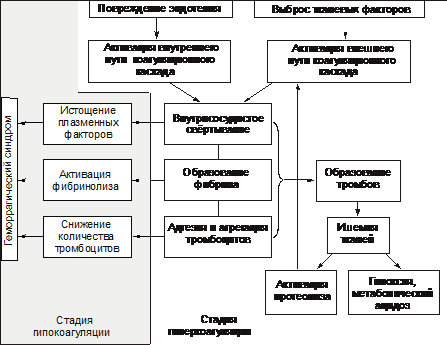 Рис. 21-30. Общая схема патогенеза синдрома ДВС. ДВС синдром характеризуется, как правило, «взрывным» началом и прогрессирующим течением. В ходе его развития выделяют три фазы (стадии): гиперкоагуляции, коагулопатии потребления, гипокоагуляции. Стадия_гиперкоагуляции'>Стадия гиперкоагуляции Стадия гиперкоагуляции и тромбообразования (гиперкоагуляционно тромботическая стадия) кратковременна. На этой стадии активируются оба пути свёртывания крови — внутренний, активируемый повреждением эндотелия, и внешний, запускаемый тканевыми факторами (например, тромбопластиноподобными веществами, продуктами протеолиза и др.). Внутрисосудистое свёртывание белков крови (включая фибринообразование), а также адгезия и агрегация тромбоцитов приводят к возникновению микротромбов. Тромбообразование обусловливает нарушение микроциркуляции в тканях, что сопровождается развитием гипоксии и нарушением их трофики. Основные звенья патогенеза и проявления стадии гиперкоагуляции представлены на рис. 21–31. 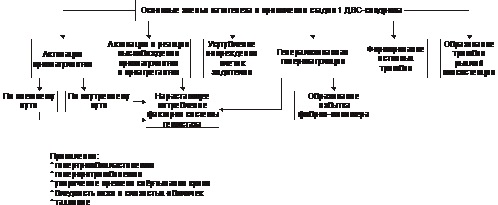 Рис. 21–31. Основные звенья патогенеза и проявления стадии 1 ДВС синдрома (стадии гиперкоагуляции и тромбообразования). Для стадии гиперкоагуляции и тромбообразования характерны активация свёртывающей системы крови, высвобождение прокоагулянтов и проагрегантов, повреждение клеток эндотелия, генерализованная повышенная коагуляция, образование тромбов рыхлой консистенции, формирование тромбов, фиксированных на стенках сосудов, нарастающее потребление факторов свёртывающей, противосвёртывающей и фибринолитической системы, а также тромбоцитов. Стадия коагулопатии потребления Стадия коагулопатии потребления характеризуется повышенным потреблением и истощением факторов свёртываемости и тромбоцитов, развитием гипофибриногенемии и недостаточностью антикоагулянтов. Основные звенья патогенеза и проявления стадии коагулопатии потребления представлены на рис. 21–32. 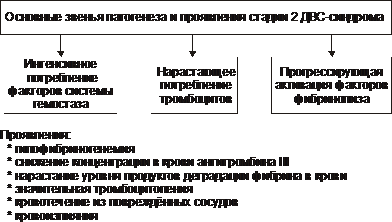 Рис. 21–32. Основные звенья патогенеза и проявления стадии 2 ДВС синдрома (стадии коагулопатии потребления). Стадия гипокоагуляции Стадия гипокоагуляции (гипокоагуляционно-геморрагическая фаза) проявляется геморрагическим синдромом. В её основе лежат три основных процесса. † Быстрое истощение компонентов свёртывающей системы крови (протромбина и фибриногена), физиологических антикоагулянтов (антитромбина III, протеинов C, S). † Снижение содержания тромбоцитов вследствие их потребления тромбами. † Усиленный фибринолиз (в ответ на повышенное образование фибрина). При благоприятном течении ДВС-синдрома, своевременных и адекватных лечебных мероприятиях возможно блокирование механизма синдрома и его «обратное» развитие. Происходят восстановление кровообращения в поражённых зонах, снижение продукции тромбина, повышение концентрации гемостатических факторов, нормализация содержания тромбоцитов. Основные звенья патогенеза и проявления стадии гипокоагуляции приведены на рис. 21–33. 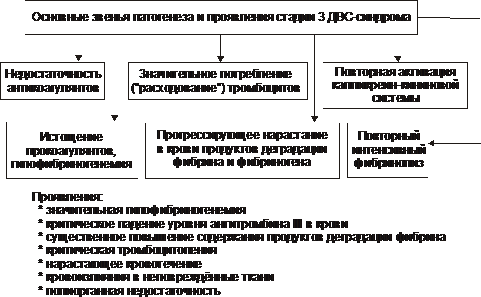 Рис. 21–33. Основные звенья патогенеза и проявления стадии 3 ДВС синдрома (стадии гипокоагуляции). Проявления Проявления ДВС-синдрома складываются из симптомов как основной патологии, так и самого синдрома. При остром течении первая (гиперкоагуляционная) стадия протекает быстро и может в считанные минуты смениться гипокоагуляцией. • О первой стадии синдрома говорят тогда, когда на фоне основного заболевания (патологических процессов, перечисленных выше) появляются признаки полиорганной недостаточности вследствие тромбозов, не характерных для фоновой патологии (например, цианоз, одышка, кашель, застойные хрипы; олигурия, анурия; желтуха, спутанность сознания). • На гипокоагуляционной стадии ДВС выявляются петехии и экхимозы (в местах инъекций, наложения манжетки тонометра, трения одеждой), кровотечения из операционных ран, метроррагии, носовые и желудочно-кишечные кровотечения, кровоизлияния в кожу, слизистые оболочки, паренхиматозные органы. В результате кровоизлияния в надпочечники может развиться острая надпочечниковая недостаточность (синдром Уотерхауса-Фридерихсен). • При выраженной кровопотере часто наблюдается гиповолемический шок, усугубляющий тканевую гипоксию и ацидоз. Проявления: нарушение сознания; бледные, холодные кожные покровы, их мраморность; приглушённость сердечных тонов, брадикардия. При нарастании расстройств может развиться кома. • Основной диагностический тест (в том числе до появления клинических проявлений) — изменения коагуляционного гемостаза. † Фаза гиперкоагуляции: увеличена концентрация тромбопластина, протромбина; время свёртывания менее 4 мин; паракоагуляционные тесты не изменены; повышенная спонтанная агрегация тромбоцитов. † Стадия коагулопатии потребления: концентрация фибриногена менее 2 г/л; паракоагуляционные тесты положительные; увеличена концентрация продуктов деградации фибрина; тромбиновое время более 30–35 с, протромбиновое время более 20 сек; концентрация антитромбина III менее 75%. † Фаза гипокоагуляции: увеличено время кровотечения; концентрация фибриногена менее 1,5 г/л; паракоагуляционные тесты часто отрицательны; концентрация продуктов деградации фибрина более 2 Принципы терапии Успех лечения во многом зависит от ранней диагностики. Больного переводят в реанимационное отделение, при необходимости проводят ИВЛ. Этиотропная терапия Учитывая, что ДВС-синдром — «вторая болезнь», лечение направлено на устранение или снижение патогенного действия причинного фактора — «первой болезни» (например, антибактериальная терапия при сепсисе, устранение акушерской патологии, ликвидация последствий гемолиза эритроцитов и т.п.). Патогенетическое лечение • Коррекция гемостаза † В фазу гиперкоагуляции при отсутствии активного кровотечения применяют антикоагулянты (обычно — гепарин внутривенно, свежезамороженную плазму крови. † При геморрагическом синдроме, сочетающемся с тромбоцитопенией, вводят тромбоцитарную массу. • Восстановление объёма крови (физиологическим раствором, компонентами крови. При этом следует избегать перегрузки сердца объёмом и развития отёка лёгкого). • Коррекция газового состава крови и КЩР (ингаляция кислорода, введение растворов натрия гидрокарбоната). • Нормализация почечного кровотока (при артериальной гипотензии применяют симпатомиметики. При развитии острой почечной недостаточности проводят гемодиализ. • Снижение концентрации в крови иммунных комплексов, продуктов фибринолиза и бактериальных токсинов (с помощью плазмафереза). |
