2 тема. Переломы костей. Лечение переломов костей
 Скачать 0.74 Mb. Скачать 0.74 Mb.
|
|
IV фаза – ремоделирование и минерализации костной мозоли (2-4 месяц). В первичной костной мозоли во внеклеточном пространстве идет реакция образования комплекса коллагенпирофосфата кальция-хондроитинсульфат. Эти комплексы связываются с фосфолипидами, образуется кристаллический гидроксиапатит. Первичные кристаллы оседают, ориентируясь вокруг коллагеновых волокон так, что их оси образуют угол 41° с осями коллагеновых волокон. Образуются ядра кристаллизации, которые способны извлекать из тканевой жидкости неорганические ионы и, таким образом, увеличиваются в размерах. Происходит первичная минерализация кости. Затем идет образование межкристаллических связей - вторичная минерализация кости. 15. Причины замедленного сращения переломов костей и образование ложных суставов. Лечение больных в таких случаях. Ложный сустав (псевдоартроз) – вид несросшегося перелома, при котором роль «суставных поверхностей» выполняют свободные концы фрагментов поврежденной кости, а суставной капсулы – образовавшаяся соединительно - тканная муфта, нередко содержащая синовиальную жидкость. Состояние, когда имеются признаки несращения перелома после двойного среднего срока консолидации. При этом имеют значение значительное смещение отломков после их репозиции, частая смена гипсовых повязок, преждевременное прекращение иммобилизации, нагноение в зоне перелома. Реже Л.с. образуются после ортопедических операций на костях, например, остеотомии, и при патологических переломах. Частота несращений – от 0,5 до 27%, в среднем 5% Общие причины (3,4%) - заболевания, при которых нарушается обмен веществ и репаративная регенерация костной ткани: множественные и сочетанные травмы эндокринопатии интоксикация рахит опухолевая кахексия беременность Местные причины (96,6%) Дефекты оперативного вмешательства (42,1%) Непрочная фиксация Резекция отломков при хирургической обработке Ошибки послеоперационного лечения (3,3%) Краткосрочная иммобилизация после остеосинтеза Раннее снятие аппарата чрескостной фиксации Ранняя нагрузка конечности Ошибки консервативного лечения (32,6%) Неполноценная гипсовая иммобилизация Частая смена гипсовой повязки Смещение отломков под повязкой Перерастяжение отломков на скелетном вытяжении Нагноение (18,6%) Классификация По происхождению: Врожденный ложный сустав. Причиной его образования является врожденный дефект развития костной ткани, обычно в области голени. Такие заболевания выявляются при первых шагах ребенка. Травматические ложные суставы. Образующиеся после переломов костей, чаще открытых или при сочетанной травме. Патологические ложные суставы. Образующиеся на фоне патологического перелома. Типичным примером такого ложного сустава, является ложный сустав, образующийся при переломе шейки бедра у стариков. по типу образовавшегося сустава Формирующийся ложный сустав (замедленная консолидация). Возникает по прошествии среднего срока необходимого для сращения перелома. Характерны боли в месте перелома, усиливающиеся при его ощупывании или при движениях в конечности. На рентгенограмме прослеживается четкая линия перелома, на фоне слабо выраженной костной мозоли. Тугой ложный сустав (синонимы - щелевидный, фиброзный). Образуется в сроки, вдвое превышающие средние сроки сращения той или иной кости. Характеризуется образованием между отломками грубой рубцовой ткани, с наличием узкой щели между ними и выраженной костной мозолью. Патологическая подвижность не выражена. Боль чаще умеренная, нередко не постоянная. Нарушение функции чаще умеренное. Некротический ложный сустав - Возникает при огнестрельных переломах, когда нарушается кровоснабжение кости и при переломах предрасположенных к образованию некроза костей (головка бедренной кости после перелома шейки бедра, тело таранной кости после поперечного перелома шейки таранной кости, медиальная часть ладьевидной кости запястья после поперечного перелома) с асептическим некрозом концов отломков некроз отломков и наличие между ними свободно лежащий или связанного с отломками некрост (костный секвестр) Ложный сустав костного регенерата (разрушение костной мозоли). Образуется при чрезмерном «растяжении» сегмента кости, аппаратом внешней фиксации или грузами (скелетное вытяжение). В зависимости от конкретной ситуации может проявляться признаками тугого или некротического ложного сустава. Истинный ложный сустав (неоартроз;фиброзно-синовиальный ложный сустав) Образуется чаще в области плечевой или бедренной кости. Характеризуется более или менее выраженной деформацией, патологической подвижностью. Отломки кости покрываются рубцовой тканью с участками хрящевой, между ними образуется полость, заполненная жидкостью. Формируется капсула сустава. При наличии большого дефекта костной ткани образуется так называемый «болтающийся ложный сустав». Для которого характерна, полная утрата способности фиксации костных фрагментов. Они начинают двигаться абсолютно независимо друг от друга, болтаться, ось конечности полностью утрачена. В зависимости от количества костного вещества, степени кровоснабжения в зоне перелома выделяют следующие типы ложного сустава 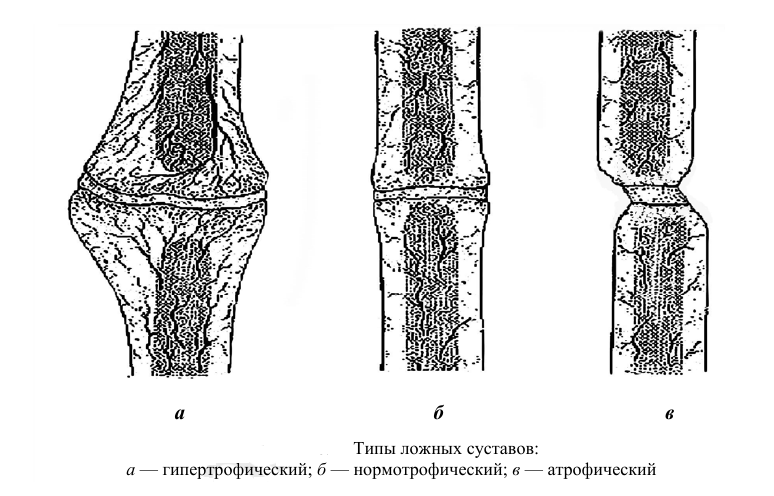 гипертрофический (гиперваскулярный), при котором концы костных фрагментов склерозированы, утолщены из-за гипертрофии костной ткани преимущественно за счет периостальной мозоли (обычно характерны для тугих ложных суставов); гипертрофический (гиперваскулярный), при котором концы костных фрагментов склерозированы, утолщены из-за гипертрофии костной ткани преимущественно за счет периостальной мозоли (обычно характерны для тугих ложных суставов);атрофический(гиповаскулярный), при котором наблюдается слабое образование костной ткани, остеопороз концов отломков и их атрофия; нормотрофический, при котором концы отломков склерозированы, костномозговой канал закрыт, гипертрофии костной ткани не отмечается. по отношению к инфекции Не осложненные. Без явных местных и общих признаков воспаления. Чаще формирующиеся и тугие ложные суставы. Инфицированные. Выраженные местные признаки воспаления: покраснение, повышение местной температуры, наличие уплотнения мягких тканей. Умеренно выраженными общими признаками воспаления: субфебрильной лихорадкой, потливостью, недомоганием, выражен болевой синдром и нарушение функции. Но гнойный очаг не обнаруживается. Осложненный гнойной инфекцией. Характеризуется наличием свищей с гнойным отделяемым. Наличием секвестров, очагов костного воспаления, инородных тел. Как правило, хронический, рецидивирующий процесс. Клиническая картина ложного сустава. Основные симптомы. Боль в области перелома Деформация конечности Нарушение опороспособности в нижних конечностях Снижение мышечной силы Атрофия мышц Ограничение движения в суставах Патологическая подвижность Нарушение кровообращения конечности Физикальное обследование Ортопедический осмотр включает: Осмотр пораженного сегмента – при осмотре возможно выявить гиперемию, отёк, мышечную атрофию, наличие ран, свищей, трофических язв, деформацию, укорочение сегмента. Пальпация сегмента - при пальпации можно выявить очаги флюктуации, размягчения и уплотнения мягких тканей, их болезненность, патологическую подвижность. Измерение сегмента – выявляются отёк, мышечная атрофия, укорочение или удлинение сегмент. Измерение объема движений в смежных суставах – выявляется наличие патологии суставов. Визуальный осмотр позволяет предварительно определить вид повреждения кости и прилежащих мягких тканей, локализацию гнойных затеков, наличие трофических язв, степень их распространения. А так же определить наличие сосудистой патологии, укорочения, деформации, контрактуры, псевдоартроза. После сбора анамнеза и визуального осмотра составляется план детального обследования больного Консервативное лечение Консервативное лечение может заключаться в продлении сроков иммобилизации с использованием: гипсовых повязок (Ортезов) физиотерапии назначение препаратов кальция и анаболических гормонов обеспечение полноценного сбалансированного питания Оперативное лечение Цель лечения: Удаление рубцовой ткани между отломками, разрушение склерозированной кости в области замыкательных пластинок и соприкасающихся частей отломков, т.е. превращение псевдоартроза в обычный перелом. Возникшие в результате вмешательства дефекты кости восполняют методами пластики Метод эластической аутомиокомпрессии (метод В.М. Аршина) для ликвидации ложных суставов длинных трубчатых костей. Проводят дистракцию отломков на штифте. Рядом с местом перелома берут аутотрансплантат, распиливают его на две равные части и внедряют их между костными фрагментами, устраняют дистракцию. Вследствие эластичности тканей аутотрансплантаты ущемляются отломками. После вмешательства конечность фиксируют гипсовой повязкой. Компрессионно-дистракционный метод лечения. Аппарат Илизарова накладывают, как и при переломе кости. Затем производят компрессию, в результате которой от чрезмерного сжатия происходят разрушение и резорбция костной и рубцовой тканей. После исчезновения склерозированных участков и замыкательных пластинок начинают дистракцию фрагментов, добиваясь консолидации и выравнивания длины повреждённого сегмента соответственно таковому здоровой конечности. При болтающихся ложных суставах с дефектом кости применяют билокальный компрессионно-дистракционный остеосинтез по Г.А. Илизарову. Монтируют аппарат внешней фиксации из 4 колец, по 2 кольца выше и ниже дефекта кости. Выполняют остеотомию между кольцами и постепенную дистракцию фрагментов. Таким образом в местах остеотомии выращивают регенерат, восстанавливая первоначальную длину кости, а скомпрессированные концы отломков срастаются . Исключение составляют ложные суставы шейки бедренной кости. Современное лечение - эндопротезирование тазобедренного сустава. Небольшие костные дефекты можно устранить с помощью костной пластики с использованием аутокости, деминерализованного остеоматрикса, гомокости. Восстановительное лечение Основными принципами восстановительного лечения являются преемственность и комплексность. В этом комплексе важную роль играет санаторно-курортное лечение. Санаторное лечение заключается в том, что дети вначале получают по 6-7 водных ванн по 10-15 минут, затем грязевые аппликации с температурой до 38-40 °С. в течение 10-15 мин. Грязелечение в сочетании с лечебной физкультурой особенно эффективны при таких последствиях остеомиелита, как контрактура суставов и мышц. Эти процедуры усиливают регенеративные процессы в костной и параоссальных тканях, предупреждают мышечную атрофию и способствуют восстановлению функции пораженного органа. Для больных, перенесших стационарное лечение, особое значение приобретают методы физической, психологической и социальной реабилитации, имеющих своей целью возвращение больного к привычному образу жизни и профессиональной деятельности. 16. Гипс, его свойства, хранение, проверка и контроль качества Химический состав гипса — сульфат кальция (CaS04). Гипс получается в результате обжига. После обжигания гипс теряет 3/4 кристаллической воды, далее его размалывают в тонкий порошок. После смачивания он вступает с водой в химическое соединение и в течение нескольких минут превращается в твердую массу. В настоящее время к гипсовому порошку добавляется целлюлоза и другие химические соединения. Этим составом в горячем виде пропитывается перевязочный материал, подсушивается, образуя гипсовые бинты Используя различные добавки можно ускорить или, наоборот, замедлить процесс твердения гипса. Если гипс плохо застывает, его нужно замачивать в теплой воде (35–40 °C). В воду можно добавить алюминиевых квасцов из расчета 5–10 г на 1 л или поваренную соль (1 столовая ложка на 1л). А 3 % раствор крахмала, глицерин задерживают схватывание гипса. Особенности хранения гипса Среди лекарственных средств этой группы особого внимания требует организация хранения таких препаратов, как гипс жженый, который при поглощении влаги превращаются из мелкого аморфного порошка в мелкие зерна - теряет свои качества и становятся непригодными для применения в медицинских целях. Во избежание порчи: - гипс жженый следует хранить в хорошо закрытой таре (например, в плотно сбитых деревянных ящиках или бочонках, желательно выложенных изнутри полиэтиленовой пленкой); Проба гипса При получении гипса или перед наложением гипсовой повязки необходимо проверить качество гипса, используя следующие приемы: Приготовляют двух- или трехслойную лонгету и накладывают ее на предплечье или кисть. Если гипс доброкачественный, то он затвердевает через 5—7 мин, снятая лонгета сохраняет приданную ей форму и не крошится. Приготовляют гипсовую кашицу (консистенция жидкой сметаны) и размазывают тонким слоем по блюдцу или лотку. Хороший гипс затвердевает через 5—6 мин. Если надавить на затвердевшую массу пальцем, то она не раздавливается и на ее поверхности не выступает влага. Кусочек такого гипса будет не разминаться, а ломаться. Плохой гипс разминается. Берут порошок гипса в кулак и крепко сжимают его. Сухой гипс после разжатия кулака рассыпается, а влажный будет лежать на ладони в виде комка с отпечатками пальцев. Гипс смешивают с водой в соотношении 1:1 и изготавливают шарик; через 7-10 мин он должен затвердеть и не разбиться при падении с высоты 1 м. Гипс, смешанный с водой, не должен давать запаха тухлых яиц. Как улучшить качество гипса. Иногда приходится использовать не совсем доброкачественный гипс. В таких случаях можно попытаться улучшить его качество. Если гипс отсырел и содержит излишнее количество влаги, то его можно просушить. Для этого гипс не очень толстым слоем высыпают на железный лист, который ставят на несколько минут в протопленную печь, духовку или просто на плиту. Нужно следить за тем, чтобы высушивание проводилось при температуре не выше 120°С. После просушки теплый гипс не должен выделять влагу. Это проверяют следующим образом. Над гипсом в течение нескольких минут держат зеркало. Если зеркало запотеет, то значит влага выделяется и гипс еще влажный. Недостаточно хорошо промолотый гипс, в котором имеются комочки, следует просеять через мелкое сито. 17. Гипсовые повязки, их применение и виды Гипсовая повязка, изготовленная из полос ткани (марли), пропитанной гипсовой кашицей впервые была применена голландскими врачами Матисеном и Ван де Лоо. Гипсовые бинты изготовляют из обычных марлевых. Для этого бинт постепенно разматывают и наносят на него тонкий слой порошка гипса, после чего бинт снова рыхло скатывают в рулон. Для медицинских целей используют как готовые неосыпающиеся гипсовые бинты в пластиковой герметичной упаковке, так и гипс в порошке. Виды гипсовых повязок Лонгетная Циркулярная Окончатая Мостовидная Этапная. Шарнирно-гипсовая Корсет. Боковые или задние гипсовые лонгеты Для наложения (снятия) гипсовых повязок необходимы следующие предметы и инструменты: Ортопедический стол, или упрощенный ортопедический стол. Герметически закрывающиеся ящики (5—6 штук) для хранения готовых гипсовых бинтов, лонгет и прокаленного гипса. Таз и ведро для воды. Сито для просеивания гипса. Противень для прокаливания гипса. Стол с пластмассовым покрытием или доска для разглаживания лонгет. Ножницы для рассечения повязки (специальная электрическая пила). Щипцы для отгибания краев повязки. Пила для распиливания высохшей повязки. Нож для разрезания влажной повязки. Правила наложения повязок Гипсовые бинты опускают в холодную или слегка подогретую воду, при этом хорошо видны пузырьки воздуха, выделяющиеся при намокании бинтов. В этот момент не следует надавливать на бинты, так как часть бинта может не пропитаться водой. Через 2–3 мин бинты готовы к применению. Их вынимают, слегка отжимают и раскатывают на гипсовальном столе или непосредственно бинтуют поврежденную часть тела больного. Чтобы повязка была достаточно прочной, нужно не менее 5 слоев бинта. При наложении больших гипсовых повязок не следует замачивать сразу все бинты, иначе сестра не успеет использовать часть бинтов в течение 10 мин, они затвердеют и будут непригодны для дальнейшего применения. Перед раскатыванием гипса измеряют длину накладываемой повязки по здоровой конечности; В большинстве случаев повязку накладывают в положении больного лежа. Часть тела, на которую накладывают повязку, приподнимают над уровнем стола при помощи различных приспособлений; Гипсовые бинты должны ложиться равномерно, без складок и перегибов. Не владеющий приемами десмургии не должен накладывать гипсовые повязки; Места, подверженные наибольшей нагрузке, дополнительно укрепляют (область суставов, подошва стопы и пр.); Периферический отдел конечности (пальцы стопы, кисти) оставляют открытым и доступным для наблюдения с тем, чтобы вовремя заметить симптомы сдавливания конечности и рассечь повязку; До застывания гипса повязка должна быть хорошо отмоделирована. Поглаживанием повязке придают форму части тела. Повязка должна быть точным слепком этой части тела со всеми ее выступами и впадинами; Все выступающие под кожу кости с целью профилактики некроза кожи необходимо прикрыть ватно-марлевыми шариками. Способы наложения гипсовых повязок 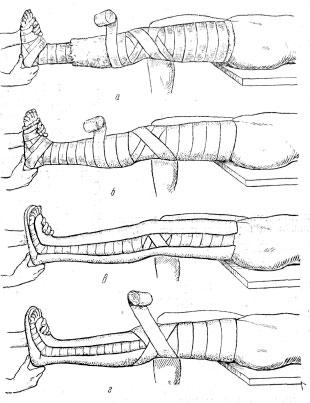 По способу наложения гипсовые повязки делят на: По способу наложения гипсовые повязки делят на: |
