2 тема. Переломы костей. Лечение переломов костей
 Скачать 0.74 Mb. Скачать 0.74 Mb.
|
|
Переломы кисти ПЕРЕЛОМЫ II—V ПЯСТНЫХ КОСТЕЙ Возникают преимущественно в результате прямого механизма травмы, но могут происходить и при опосредованном приложении силы (нагрузка по оси, сгибание, скручивание). Часто как спорт-травма у боксеров. Тяга сухожилий и мышц кисти определяют смещение отломков. Перелом первой пястной кости Перелом Беннета Возникает в результате удара, направленного по оси I пальца. При этом происходит вывих в запястнопястном сочленении с одновременным переломом основания I пястной кости, которая, смещаясь кверху, отламывает треугольный фрагмент ульнарного края собственного основания. Таким образом, перелом Беннета правильнее называть переломовывихом I пястной кости. Перелом Роландо - это, как и перелом Беннета, повреждение основания первой пястной кости. Внешне проявления тоже похожи на симптомы перелома Беннета: припухлость, резкая боль, ограниченное отведение большого пальца. Отличается от перелома Беннета тем, что является многооскольчатым переломом, а сама линия разлома имеет форму перевёрнутой буквы У. 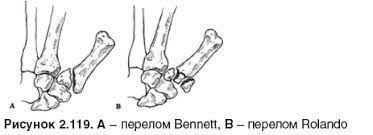 Симптомы перелома костей кисти Всем известен перелом, происходящий в драке – это перелом головок пястных костей кисти. При переломе головки пястной кости отмечается боль и припухлость в месте перелома, также характерна деформация в области косточек на тыльной стороне кисти. Особое внимание заслуживает перелом ладьевидной кости кисти. Перелом происходит при падении с упором на ладонь. Боль, при данном переломе локализуется со стороны большого пальца, у основания кисти. Боль носит постоянный ноющий характер, но не интенсивная, что приводит к позднему обращению пациентов (спустя несколько дней, недель или месяцев), припухлость незначительная, деформации не наблюдается. Остальные кости кисти повреждаются редко и проявляются общими для перелома симптомами: боль, припухлость, деформация, иногда хруст отломков. Дифференцировать переломы кисти нужно с ушибами, при которых боль и отек также значительны. Переломы стопы Перелом таранной кости, пяточной кости. Симптомы Боль. Локализуется в области голеностопного сустава. В зависимости от того, какой именно отдел кости поврежден, болезненность может быть сзади (по ходу ахиллова сухожилия) или спереди (тыл стопы). Характерно усиление боли при движении большого пальца. Отек мягких тканей. В основном локализуется на тыльной поверхности стопы. Может достигать значительной выраженности и приводить к резкому увеличению стопы в объеме. Нарушение функции. При попытке опереться на конечность или произвести движение в голеностопном суставе возникает резкая боль. Деформация. Происходит за счет отека или при переломе таранной кости со смещением. Переломы костей предплюсны. Больные могут ходить, наступая только на пятку. В области тыла стопы имеется припухлость. Максимальная болезненность—над сломанной костью. Движения стопы, особенно ротационные и боковые, тоже болезненны. Нагрузка по оси плюсневых костей соответственно проекции сломанной кости вызывает усиление болей. Переломы костей плюсны и фаланг пальцев. Механизм травмы, локальная боль и болезненность, усиливающаяся при осевой нагрузке или потягивании за соответствующий палец, иногда ненормальная подвижность и костная крепитация позволяют заподозрить перелом. Для переломов плюсневых костей характерен симптом Якобсона — усиление болей в месте перелома при надавливании на головку плюсневой кости. Переломы позвоночника Переломы шейного отдела позвоночника Переломы первого шейного позвонка Больной с переломом I шейного позвонка предъявляет жалобы на боль в затылке, теменной области и верхней части шеи. В каждом втором случае перелом I шейного позвонка сопровождается повреждением спинного, реже – продолговатого мозга или переломом других позвонков. О повреждении спинного мозга свидетельствует нарушение чувствительности и двигательной функции верхних и нижних конечностей (тетраплегия или тетрапарез). Повреждение продолговатого мозга чревато нарушением важнейших жизненных функций (дыхания, сердцебиения). Переломы второго шейного позвонка Состояние пациента зависит от степени смещения костного фрагмента зуба. При переломе второго шейного позвонка I степени смещение на рентгенограммах не выявляется. Больной предъявляет жалобы на нерезкие боли при поворотах головы. При переломах второго шейного позвонка II степени отломок зуба смещается кпереди или кзади. Смещение фрагмента кпереди может вызывать неврологические нарушения разной степени выраженности: от локальных нарушений чувствительности до парезов и параличей. При смещении зуба кзади неврологические нарушения, как правило, менее выражены. Переломы второго шейного позвонка III степени вызывают тяжелые повреждения спинного мозга и, как правило, несовместимы с жизнью. Переломы III-VII шейных позвонков Как правило, такие переломы позвоночника являются результатом резкого сгибания шеи. Чаще всего возникают компрессионные переломы шейных позвонков, реже – оскольчатые. При неосложненных переломах пациент предъявляет жалобы на боль и ограничение движений в шее. Если перелом позвонка сопровождается разрывом связок, возникает угроза повреждения спинного мозга. Переломы грудных и поясничных позвонков Компрессионные переломы позвоночника Самая распространенная разновидность переломов позвоночника. Возникает в результате сдавления позвонка (при прыжке с высоты, падении на ягодицы). Характеризуется уменьшением высоты позвонка. Чаще всего наблюдаются компрессионные переломы XI, XII грудных и I поясничного позвонка. Риск возникновения компрессионного перелома позвоночника увеличивается при остеопорозе, метастазировании Оскольчатые переломы позвоночника Наблюдаются реже. Самый тяжелый вид оскольчатого перелома позвоночника – взрывной перелом, при котором происходит раскалывание тела позвонка на несколько фрагментов. Как правило, такие переломы являются следствием падения со значительной высоты, производственной или автодорожной травмы При неосложненном переломе -на боль в спине, усиливающуюся при движениях корпуса. Визуально иногда наблюдается сглаживание контуров спинной борозды, незначительный отек или некоторая выпуклость в области повреждения. Боли могут усиливаться при глубоком дыхании или кашле. Изредка при переломах позвоночника наблюдается иррадиация болей в живот, симулирующая картину «острого живота». Пальпация остистых отростков болезненна, иногда определяется расширение или сужение промежутка между ними. Характерный симптом перелома позвоночника – боль в месте перелома при осторожном надавливании на голову больного. Самостоятельно этот признак проверять не следует, поскольку излишнее давление при нестабильном переломе позвонков может стать причиной смещения отломков. Нарушения движений, чувствительности или функции тазовых органов свидетельствуют о повреждении спинного мозга. Причиной такого нарушения обычно становятся оскольчатые переломы позвонков и достаточно редко – тяжелые компрессионные переломы позвоночника, сопровождающиеся значительным снижением высоты позвонка. Общие признаки: резкие боли иррадиирующие в ноги, выраженная деформация позвоночника, симптомы поражения спинного мозга 6. Первая помощь при закрытых переломах крупных костей. Первая врачебная помощь может быть оказана как на месте, так и в травмпункте или стационаре. В этот момент важно оценить тяжесть состояния пострадавшего, предотвратить или облегчить осложнениями травмы, определить объём дальнейшего лечения. Тактика врача Если врач подозревает перелом у пострадавшего, он проводит следующие мероприятия: Оценивает тяжесть состояния пострадавшего. В случае возникновения осложнений в первую очередь начинает бороться с наиболее опасными для жизни. Наиболее частые осложнения — шок и кровопотеря. Проводит дифференциальный диагноз, убеждается, что имеющаяся травма является именно переломом, а не вывихом, растяжением или ушибом. При клиническом подтверждении диагноза, проводит максимально эффективную в существующих условиях иммобилизацию повреждённого участка. После осуществления адекватной иммобилизации принимает решение о необходимости госпитализации пострадавшего в стационар или о проведении амбулаторного лечения. 7. Особенности оказания первой помощи при открытых переломах костей. Первая или догоспитальная помощь является важным звеном, предваряющим специализированное лечение открытых переломов. Основную роль при этом играет ранняя иммобилизация перелома, имеющая важное значение для предупреждения шока, инфекции и для предохранения от возобновления самостоятельно остановившегося кровотечения т.е. предупреждает повреждение кровеносного сосуда осколками или отломками кости. В зависимости от времени и механизма возникновения раны следует различать: Первично открытые переломы, когда повреждение тканей и перелом возникают одномоментно под действием одной и той же внешней силы. Вторично открытые переломы, возникающие вследствие прокола мягких тканей и кожи концом отломка в зоне первоначально закрытого перелома. По отношению к суставам: Внесуставные Внутрисуставные переломы. Иммобилизация, проводимая во время эвакуации пострадавшего до момента госпитализации, называется транспортной. Использование транспортной иммобилизации снижает частоту развития шока в 2 раза. 1.Шина должна захватывать два сустава. 2.При иммобилизации необходимо придать конечности такое положение, при котором конечность меньше всего травмируется. 3.Вправление отломков не производится, конечность фиксируется в том положении, в котором она находится. 4.Шины, как правило, накладываются поверх одежды и обуви, снимать одежду с пострадавших не нужно. 5.Если конечность обнажена, то нельзя накладывать шину прямо на тело; необходимо подложить мягкую подстилку (вата, полотенце, сено). 6.Во время перекладывания больного с носилок поврежденную конечность должен держать помощник. Пострадавшим необходимо наложить на рану асептическую повязку. Следует предостеречь от «заливания» раны раствором йода, что может вызвать ожог и дополнительную травму мягких тканей. Растворами антисептиков должны обрабатываться кожные покровы вокруг раны. При наличии кровотечения из раны необходимо наложить жгут. Частой ошибкой при этом является необоснованно наложение жгута, когда при незначительном кровотечении накладывается жгут и зачастую венозный. При этом кровотечение усиливается, на фоне серьезной травмы тканей при переломе создается искусственная ишемия конечности. Пострадавших необходимо укрыть от прямых солнечных лучей, в холодную погоду поместить в теплое помещение. При отсутствии сопутствующего повреждения органов брюшной полости необходимо обеспечить достаточным количеством питьевой воды, ввести анальгетики. Больных надо в кратчайшие сроки доставить в стационар. 8. Особенности оказания первой помощи и лечения при переломах пластинчатых и мелких костей таза (кисти, стопы, таза, ребер, позвоночника). Перелом позвоночника Правила транспортировки и первой помощи Обеспечить неподвижность шейного отдела – шею обкладывают валиками из одежды, имеющихся тряпок Перекладывают на носилки или доски только совместными усилиями трех-четырех человек одновременно по счету. При этом каждый фиксирует одну определенную часть тела Пострадавшего обездвиживают – при возможности пристегивают или привязывают к доске, щиту или жестким носилкам При первой же возможности провести обезболивание – это уменьшит шок Лечение перелома позвоночника Проводится консервативно или хирургически. Выбор метода зависит от типа травмы, наличия или отсутствия повреждения спинного мозга или окружающих тканей, нарастания симптомов со временем. Принципы консервативного лечения Так можно вести пациентов со стабильными ограниченными переломами без повреждения спинного мозга и окружающих тканей. Для восстановления нормального расположения позвонков проводят вытяжение позвоночника с фиксацией правильного состояния Первое время (несколько месяцев) больной должен находиться в кровати. Длительность постельного режима зависит от вида и причины перелома, выраженности остеопороза, скорости сращения После того, как врачи разрешат вставать, больной носит жесткий или полужесткий корсет Назначают препараты, ускоряющие и улучшающие заживление, стимулирующие кровообращение и метаболические процессы Пациент получает препараты кальция в виде лекарств и с пищей Для полного восстановления проводят физиотерапевтическое лечение, постепенно и осторожно разрабатывают пострадавшие мышцы. ЛФК при переломе позвоночника проводят только под наблюдением и контролем врача Оперативное лечение переломов позвоночника Проводится экстренно и планово. Экстренные показания – угроза для жизни пациента, признаки сдавления и повреждения спинного мозга. В зависимости от состояния больного и вида травмы вид операции меняется: Декомпрессия – удаляются костные обломки, уменьшается давление на спинной мозг Стабилизация поврежденного сегмента позвоночника. Используются металлические (титановые), синтетические искусственные конструкции и кусочки собственной кости пациента (аутотрансплантант) Эти типы вмешательства дополняют друг друга, делаются одновременно или в разный период. После проведенной операции больного ведут так же, как при полностью консервативном лечении. Лечение переломов костей таза Обезболивание – показано применение внутритазовой новокаиновой блокады по Школьникову-Селиванову. Анестетики можно вводить и непосредственно в место перелома. При выраженной кровопотере и развитии травматического шока – проводится переливание кровезаменителей, препаратов крови и плазмы, физиологического раствора, раствора глюкозы, противошоковая терапия. Если перелом произошел без смещения отломков – пациент укладывается на жесткую кровать в положение «лягушки» (ноги полусогнуты в коленном и тазобедренном суставах, отведены в стороны). Такое положение наиболее благоприятно для консолидации переломов тазовых костей. В зависимости от характера перелома в таком состоянии пациент находится 3-4 месяца. Хирургическое лечение – при неэффективности консервативного лечения проводится хирургическое вмешательство, в ходе которого с помощью металлических пластин, стержней, спиц, винтов отломки кости скрепляются в наиболее выгодном положении. Устраняются повреждения внутренних органов при их наличии. Методом лечения нестабильных переломов является скелетное вытяжение за мыщелки бедра на подушке по оси конечности. Через 1 нед делают контрольный рентгеновский снимок, чтобы убедиться в устранении вертикального смещения. Срок скелетного вытяжения 8 нед, груз должен быть большой (до 15 кг) и зависит от массы тела больного Переломы костей кисти и стопы В первую очередь поврежденный палец обрабатывается йодной настойкой, а затем проводится местное обезболивание – непосредственно в область поврежденного пальца, а также дистальной фаланги, будет вводиться 10 миллилитров 1% раствора новокаина. В случае наличия трудновправимых вывихов и переломов, есть необходимость в проведение специальной тонкой спицы непосредственно через дистальную фалангу. После этого будет проводиться тяга по длине непосредственно за поврежденный палец. Параллельно с этим помощник должен осуществлять противотягу за сам голеностопный сустав. Дальше, при этом совершенно не ослабляя тяги по длине, одной рукой, а также большим пальцем второй руки будет проводиться непосредственно вправление самого вывиха/ перелома – на основание самой смещенной фаланги в сторону, которая должна быть полностью противоположной произошедшему смещению фаланги, будет осуществляться давление. Дальше на вправленный палец должна накладываться специальная лейкопластырная повязка и в конце проводится контрольная рентгенография. Переломы ребер Лечение: Консервативное и Оперативное Лечение изолированных переломов ребер Амбулаторное Анальгетики Новокаиновые, спирт-новокаиновые блокады Щадящий режим. Дыхательная гимнастика Наблюдение специалиста. Стационарное (при выраженном болевом синдроме) Анальгетики Новокаиновые, спирт-новокаиновые блокады (2-3 р/д) Щадящий режим. Дыхательная гимнастика Наблюдение специалиста. Сложный комплекс проводимых одновременно различных мероприятий, направленных: Устранение боли: анальгетики, наркотики. Устранение внутригрудных повреждений. Ограниченно - новокаиновые, спирт-новокаиновые блокады (неоднократно до 3 раз в день). Фиксацию отломков ребер. Устранение парадоксальных смещений грудной стенки при «реберных панелях», при нарушении каркасности грудной клетки. Фиксация ребер осуществляется несколькими путями: а - вытяжение за мягкие ткани над местом перелома ребер, б - вытяжение за ребра с помощью лигатур, в - вытяжение за ребра с помощью крючков, пулевых щипцов, г - вытяжение за грудину пулевыми щипцами, д - ИВЛ с введением кислородной смеси в режиме ПДКВ, ж - различными конструкциями, з – спицами. 9. Общие принципы лечения закрытых и открытых переломов крупных трубчатых костей. Если врач подозревает перелом у пострадавшего, он проводит следующие мероприятия: Оценивает тяжесть состояния пострадавшего. В случае возникновения осложнений в первую очередь начинает бороться с наиболее опасными для жизни. Наиболее частые осложнения — шок и кровопотеря. Проводит дифференциальный диагноз, убеждается, что имеющаяся травма является именно переломом, а не вывихом, растяжением или ушибом. При клиническом подтверждении диагноза и купировании состояний, угрожающих жизни, проводит максимально эффективную в существующих условиях иммобилизацию повреждённого участка. После осуществления адекватной иммобилизации принимает решение о необходимости госпитализации пострадавшего в стационар или о проведении амбулаторного лечения. 10. Травматическая ампутация костей и мягких тканей, методы сохранения ампутированных сегментов для реплантации. Методы микрохирургии при реплантации. |
