Аритмии сердца. Кушаковский М.С.. Руководство для врачей СанктПетербург гиппократ 1992 Глава 1 система образования и проведения импульса в сердце (проводящая система сердца)
 Скачать 7.14 Mb. Скачать 7.14 Mb.
|
|
ЖТ, ЧУВСТВИТЕЛЬНАЯ К ВЕРАПАМИЛУ. ИДИОПАТИЧЕСКИЕ ПАРОКСИЗМАЛЬНЫЕ И ХРОНИЧЕСКИЕ ЖТ В 80-х годах стали появляться сообщения об особой разновидности ЖТ, устраняемой внутривенным введением верапамила [Lin F. et al., 1983]. В. Belhassen и соавт. (1984) регистрировали такую рецидивировавшую ПТ у 3 молодых мужчин без каких-либо признаков заболевания сердца. Комплексы QRS имели форму блокады правой ножки с отклонением электрической оси QRS влево. Частота ритма составила у одного больного 130 в 1 мин, у двух других — 165 в 1 мин. Отмечалась неполная АВ диссоциация с «захватами», что подтверждало желудочковый источник ПТ. Введение лидокаина, массаж синокаротидной области не оказали влияния на тахикардию. Новокаина-мид и аймалин (внутривенно) только замедляли частоту ее ритма. Между тем верапамил в дозе 5—10 мг внутривенно во всех случаях прерывал приступы. Посттахикардические изменения зубцов Т в нижнебоковых отведениях ЭКГ исчезали через несколько дней. В. Strasberg и соавт. (1986) наблюдали приступ ЖТ у 37-летнего мужчины. Тахикардические комплексы QRS имели такой же вид, как и в предыдущих случаях, но привлекала внимание нерегулярность интервалов R—R, напоминавшая блокаду выхода венкебахова типа. Верапамил (6 мг медленно внутривен- но) устранил приступ в течение 4 мин. По данным L. German и соавт. (1983), ЖТ этого типа имеют источник вблизи верхушки левого желудочка или в середине межжелудочковой перегородки. По их мнению, наиболее вероятный механизм этой формы ЖТ, чувствительной к вера-памилу, — триггерная активность, связанная с задержанными постдеполяризациями. Недавно Т. Ohe и соавт. (1988) сообщили уже о значительном числе случаев такой рецидивировавшей устойчивой ЖТ у 16 больных (средний возраст — 31,3 года), у которых не было органических заболеваний сердца. Основные особенности этой ЖТ: 1) комплексы QRS в основном имеют форму блокады правой ножки с отклонением электрической оси влево (тахикардия исходит из сети Пуркинье в области задненижнего разветвления левой ножки); 2) верапамил, введенный внутривенно в дозе 10 мг за 5 мин, прерывает более чем 90% приступов; прием верапамила внутрь в дозе 240 мг в день предотвращает рецидивы ЖТ в течение нескольких лет. Как видно, в литературе растет число публикаций о пароксизмаль-ных ЖТ у лиц, не имеющих органических (структурных) изменений в сердце. Хотя авторы не всегда сопоставляют результаты своих исследований, можно на основании анализа фактических данных прийти к такому предварительному заключению. Эти ЖТ исходят: 1) из выходного тракта правого желудочка, они кате-холаминозависимые, чувствительные к аденозину, р-адреноблокаторам, иногда к верапамилу и к вагусным приемам; 2) из левого желудочка — чувствительные к верапамилу. Здесь уместно рассмотреть вопросы терминологии. Т. Ohe и соавт. (1988) относят давно существующий термин «идиопатическая» ЖТ только к описанному выше варианту левожелу-дочковой тахикардии, чувствительной к верапамилу. Другие клиницисты понимают этот термин более расширительно. В литературе можно встретить альтернативные обозначения: «первичная», «функциональная» ЖТ, «ЖТ первичной электрической болезни сердца». Допускается также, что идиопатическая ЖТ может принимать хроническое течение. Например, D. Ward и соавт. (1980) сообщили о молодом человеке, у которого постоянно-возвратная ЖТ сохранялась с 16 до 25 лет. Все попытки обнаружить у него какие-либо изменения в сердце не увенчались успехом. Тахикардию удалось устранить амиодароном. D. Fulton и соавт. (1985) наблюдали 26 детей, начиная с возраста от 1 дня до 15 лет (средний возраст — 4 года и 11 мес); у них приступы ЖТ возникали в покое либо в период нагрузки. Тахи-кардические комплексы QRS у 15 больных имели форму блокады левой ножки, у 10 больных — правой ножки (в 1 случае форма QRS была нечеткой); частота ритма колебалась от 120 до 130 в 1 мин (в среднем — 150 в 1 мин). Ни у одного из этих больных не удалось выявить какие-либо признаки органического заболевания сердца или врожденные аномалии. Не были зарегистрированы случаи смерти в течение периода от 1 мес до 34 лет (в среднем — 59 мес). Не оспаривая реальности функциональных ЖТ с доброкачественным течением и хорошим прогнозом, мы считаем необходимым высказать сомнение по поводу того, что во всех подобных случаях были исчерпаны возможности глубокого клинико-инструментального исследования сердца. В этом нас убеждают результаты эндокардиальной биопсии миокарда у некоторых больных с идиопатическими ЖТ. J. Strain и соавт. (1983) исследовали биоптаты миокарда, полученные в области верхушки правого желудочка у межжелудочковой перегородки. Средний возраст 18 больных (11 мужчин и 7 женщин) равнялся 40 годам (от 9 до 6^ лет). Ни один из них не страдал ИБС, не имел пороков клапанов и проявлений недостаточности кровообращения. Интервал Q—Т во вре- мя синусового ритма оставался у них нормальным. Давность аритмического периода была разной — от полугода до 10 лет (в среднем — 2,9 года). В 6 случаях тахикардия исходила из правого желудочка, в 3 — из левого, у 9 больных форма комплексов QRS не отличалась постоянством. Приступы часто протекали со снижением АД и осложнялись обмороками. К удивлению исследователей, биопсия мышцы правого желудочка оказалась ненормальной у 16 из 18 больных (89%). Миокардит был обнаружен у 3 больных (17%): воспалительные клеточные инфильтраты состояли преимущественно из круглых клеток (лимфоцитов, гистиоци-тов, эозинофилов); наряду с этим имелись участки миоцеллюлярного повреждения, некроза, интерстици-ального фиброза. У 9 больных (50%) выявились гистологические признаки кардиомиопатии, такие же, какие наблюдаются у больных с идиопати-ческой дилатационной кардиомиопа-тией. Правда, у обследованных больных размеры сердца, его сократительная функция в покое и во время нагрузки еще оставались нормальными. У 2 больных (11,1%) имелись изменения мелких мышечных коронарных артерий, хотя крупные коронарные артерии были интактными (коронарография). Морфологическая картина аритмогенной правоже-лудочковой дисплазии (жировая инфильтрация мышцы правого желудочка с разделением кардиомиоци-тов) определялась еще у 2 больных (11,1%). У последних 2 больных материалы биопсии оказались нормальными, хотя нельзя было исключить, что изменения миокарда находились вне зоны биопсии. У одного из этих больных на ЭКГ регистрировались признаки преходящего синдрома WPW, у другого был найден ПМК средней тяжести. В. Deal и соавт. (1986) сообщили о 24 юных больных (15 мужчин и 9 женщин в возрасте 17,8±3,8 лет), переносивших рецидивы ЖТ: в 18 случаях — устойчивой, в 2 — неус- тойчивой; еще у 4 больных ЖТ была хронической. Частота ритма лежала в пределах от 130 до 300 в 1 мин (в среднем — 200 в 1 мин). 8 боль-пых не ощущали аритмий, у остальных возникали обмороки, предобмо-рочные состояния, боли в груди. Внешних проявлений заболевания сердца, помимо самой ЖТ, не было, однако при катетеризации полостей сердца были обнаружены различные изменения: повышение КДД в правом или левом желудочке, местные дискинезии. Источником ЖТ в 14 случаях был правый желудочек (из 17 больных, у которых проводилось эндокардиальное картографирование) . За 7,5 лет наблюдения 3 больных внезапно погибли. Авторы работы пришли к выводу, что обследованные ими дети и юноши страдали правожелудочковой кардиомиопати-ей. Аналогичные данные приводят Н. Nagao и соавт. (1986). Высказывается предположение, что в основе некоторых форм идиопатической ЖТ лежат врожденные ненормальности проводящей системы желудочков, псевдохорды в левом желудочке. Весьма показательны и материалы Н. Kulbertus (1983). Подчеркивая, что ЖТ могут возникать у лиц со здоровым сердцем, чаще у юношей и детей, автор предлагает разделить эти случаи на 4 типа: — тип I — «желудочковый Бюве-ре» (термин принят Лионской кардиологической школой — R. Fromenl, 1932), т. е. пароксизмальная ЖТ, сходная с приступами наджелудоч-ковой (АВ реципрокной) ПТ. Хотя такая ЖТ протекает в основном благоприятно, у части больных находят признаки право- или левожелудочко-вой дисплазии — органического заболевания сердца (!); — тип II — приступы ЖТ более часто возникают у молодых женщин, постоянно имеющих ЖЭ. Физическая нагрузка, эмоциональное возбуждение, беременность, алкоголь, табак усиливают проявления аритмии. Расстройства желудочкового ритма ис- чезают спустя несколько лет, однако ряд больных погибает от ЖТ; — тип III — между приступами ЖТ регистрируются ЖЭ с различными интервалами сцепления; частота ритма — от 80 до 150 в 1 мин; скорее это парасистолические ускоренные ритмы или парасистолическая ЖТ; — тип IV — наряду с полиморфными ЖЭ с неустойчивыми интервалами сцепления, включая "R на Т", возникают приступы ЖТ, которые устраняются изопротеренолом, ho не |3-адреноблокаторами. Недавно D. Mehta и соавт. (1989), основываясь на результатах эндо-миокардиальной биопсии, предложили новый критерий для распознавания идиопатической правожелудочковой тахикардии. Если электрическая ось тахикардических комплексов QRS (блокада левой ножки) отклоняется книзу, то это скорее указывает на отсутствие морфологических и гистологических изменений в правом желудочке у лиц без видимых изменений сердца (помимо ЖТ). Отклонение электрической оси тахикардических комплексов QRS (блокада левой ножки) кверху часто отражает развитие интерстициального фиброза в правом желудочке (пра-вожелудочковая кардиомиопатия — В. Магоп, 1988). Итак, ЖТ может быть первым и достаточно долго единственным проявлением различных тяжелых органических заболеваний сердца. Врач обязан настойчиво и последовательно искать причину приступов ЖТ, возникающих у «здоровых» людей, в том числе и у детей. Это, однако, не перечеркивает возможности развития доброкачественной, идиопатической ЖТ у молодых людей, действительно не имеющих структурных изменений в сердце. Мы полагаем, что в неопределившихся случаях следует пользоваться термином «ЖТ неясной этиологии» (очаги правожелудочковой ПТ из пути оттока устраняют кате-терттоп злектропеструкцией). ПОЛИМОРФНЫЕ ЖТ. ДВУНАПРАВЛЕННАЯ ВЕРЕТЕНООБРАЗНАЯ ЖТ. СИНДРОМЫ ДЛИННОГО (УДЛИНЕННОГО) ИНТЕРВАЛА О—Т. Полиморфными называют ЖТ с нестабильной, непрерывно меняющейся формой комплексов QRS. С нашей точки зрения, в группу полиморфных ЖТ следует включать: 1) двунаправленную веретенообразную ЖТ при синдроме длинного интервала Q—Т; 2) такую же ЖТ при нормальном интервале Q—Т; 3) «хаотическую» ЖТ («желудочковая анархия»). При диагностике двунаправленной веретенообразной ЖТ (ДВЖТ, ати-пичная ЖТ, «пируэт», «сердечный балет», "torsade de pointes" и т. д.) [Dessertenne F., 1966] учитывают следующие ее особенности: 1) до начала приступа у больных отмечается отчетливое удлинение интервала Q—Т, иногда вместе с увеличением зубца U; 2) приступы индуцируются ЖЭ с различными интервалами сцепления (от "R на Т", что бывает чаще, до длинных интервалов: 0,44— 0,72 с); 3) частота желудочкового ритма — 150—250 в 1 мин (>200до 250 в 1 мин, хотя бы в 10 комплексах) ; ритм нерегулярен с колебаниями интервалов R—R на 0,20—0,30 (0,40) с; 4) комплексы QRS большой амплитуды, уширены (5==0,12 с); за короткий период их высота и полярность прогрессирующе изменяются, так что в течение 3—5—20 ударов они направляются вверх, а затем вниз, создавая в некоторых отведениях картину синусоидального вращения вокруг воображаемой изо-электрической линии; во время перехода положительных QRS в отрицательные регистрируются отдельные нормальные или близкие к нормальным комплексы QRS; 5) тахикардия неустойчивая: общее количество комплексов QRS при каждом приступе колеблется от 6 до 25—100 [в наблюдениях L. Horowitz и соавт. (1981) среднее число желудочковых комплексов равнялось 17]; 6) если видны зубцы Р, то можно распознать АВ диссоциацию; 7) приступ ЖТ обычно прекращается самопроизвольно, иногда с постепенным удлинением интервалов R—R, однако имеется выраженная склонность к рецидивам: уже через несколько секунд или минут приступ может повториться [в наблюдениях S. Scla-rovsky и соавт. (1979) число рецидивов колебалось у разных больных от 4 до 90, так что тахикардический статус затягивался на несколько часов]; 8) возникают переходы неустойчивой полиморфной ЖТ в устойчивую мономорфную ЖТ либо в ФЖ, последнее случается чаще (рис. 126). Удлинение интервала Q—Т, ведущее к приступам полиморфной ЖТ, бывает наследственным (идиопати-ческим) и приобретенным. Передающийся по аутосомно-рецессивному типу наследования синдром длинного интервала Q—Т, сочетающийся с глухотой, был впервые выявлен у 4 однокровных младенцев, страдавших припадками слабости; 3 из них внезапно погибли в возрасте 4, 5 и 9 лет [Jervell A., Lange-Nielsen F., 1957]. Аутосомно-доминантный тип наследования свойствен синдрому длинного интервала Q—Т без сопутствующего нарушения слуха, обнаруженному у членов двух семейств С. Ro-mano и соавт. (1963) и О. Ward (1964). П. Л. Гладышев и соавт. (1979, 1984) описали этот синдром в трех поколениях большой семьи. По сообщению P. Schwartz (1985), в мире к 1985 г. были известны более 700 случаев этих редких генетических заболеваний. Их проспек-тивное изучение показывает, что 64% больных — женщины; средний возраст обследованных — 24 года; за 1 год внезапно погибает от желудочковых тахиаритмий 1,3% больных; обмороки, вызываемые этими тахи-аритмиями, возникают у 8,6% больных в год. Более чем у половины больных обмороки связаны с эмоциональным напряжением (чувство страха и др.), у 45% больных — с 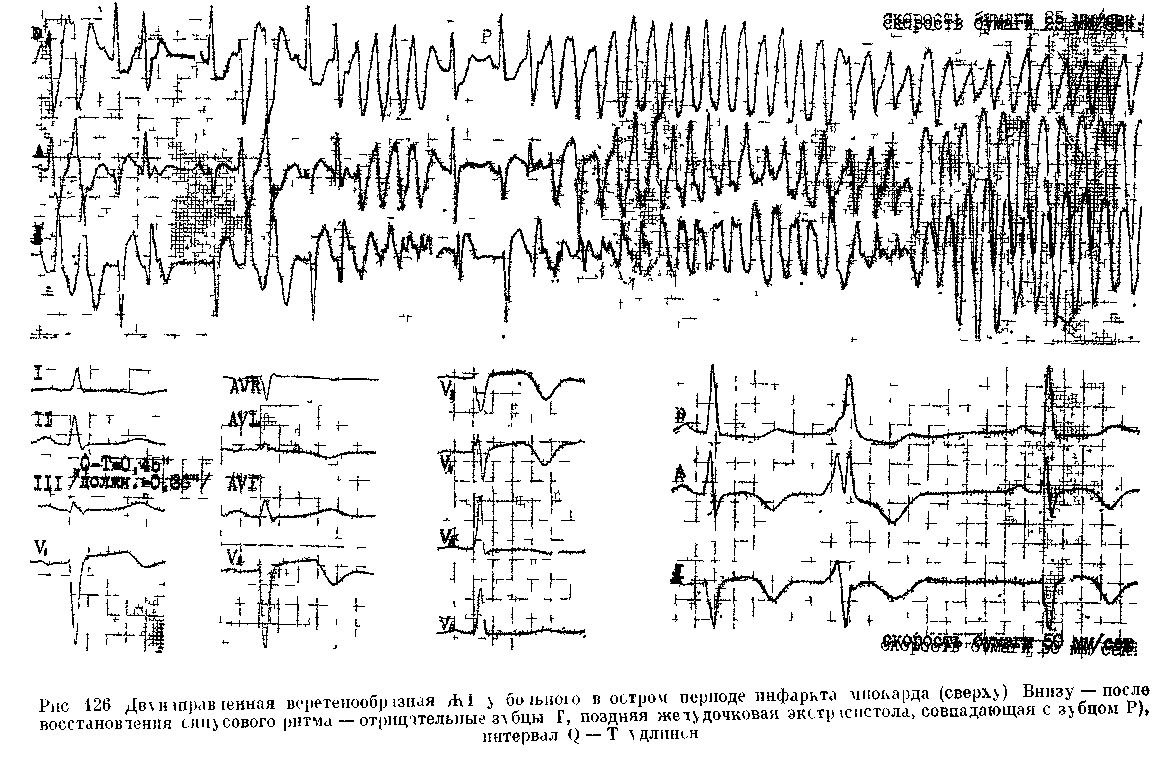 физическими усилиями, у 9% больных они появляются в период менструаций. Для понимания патогенетических механизмов этого синдрома важно учитывать 2 обстоятельства: первое из них — уже упоминавшаяся связь обморочных состояний с эмоциональным и физическим стрессом, что подчеркивает роль симпатической нервной системы в генезе злокачественных желудочковых тахиаритмий; второе обстоятельство — результаты, получаемые при удалении левого звездчатого ганглия, демонстрируют, что больные с наследственным синдромом длинного интервала Q—Т имеют врожденный дисбаланс между правосторонней и левосторонней симпатической иннервацией сердца с явным преобладанием левосторонней иннервации, возможно, и за счет ослабления правосторонней [Vincent G., 1986]. Это приводит к удлинению интервала Q—Т (>0,44 с), к альтернации высоты зубцов Т или U во время повышения активности симпатической нервной системы, иногда к изменению формы зубцов Т (двух-фазность, инверсия в грудных отведениях) [Benhorin J. et al., 1990], наконец, к замедлению синусового ритма; последнее отмечается у новорожденных и младенцев до 3 лет с синдромом Романо — Уорда [Vincent G., 1986]. В основе деформаций конечной части желудочкового комплекса лежат, как полагают большинство исследователей, замедление и асинхронизм процесса реполяриза-ции в миокарде желудочков. Значительно чаще, чем наследственный или идиопатический синдром, встречается приобретенный синдром длинного интервала Q—Т, клиническое значение которого поэтому намного выше. К числу причин, вызывающих это состояние, относятся тяжелые электролитные нарушения (гипокалиемия, гипомаг-незиемия, гипокальциемия), воздействие па сердце фенотиазинов, литпя. трициклических антиденрессантов, фосфорорганических соединений (рис. 127), противоаритмических препаратов (хинидина, новокаинамида, ди-зопирамида, кордарона, соталола, N-ацетилновокаинамида и др.), а также брадикардия, ПМК, ишемия миокарда (рис.128 а, б), субарахнои-дальпые кровотечения, опухоли мозга, гипотиреоз, голодание, гипотермия и др. [Савицкий Н. Н., Блинова Т. А., 1970; Кушаковский М. С., Журавлева Н. Б., 1979, 1981, 1983; Дошицын В. Л. и др., 1981; Scla-rovsky S. et al., 1979, 1983; Ramec ,T. et al., 1985; Nguyen P. et al., 1986; Stratmann H., Kennedy H., 1987]. Надо учитывать, что иногда удлинение интервала Q—Т имеет латентный характер и выявляется лишь при физической нагрузке или психоэмоциональном напряжении [Абдулла-ев Р. Ф. и др., 1990; Никитин Ю. П. и др.. 1990]. Особого внимания заслуживают случаи удлинения интервала Q—Т и полиморфной ЖТ, связанные с применением противоаритмических средств. Как правило, началу ДВЖТ, вызванной лекарственными веществами, предшествует пауза (замедление) в сердечном цикле, что является весьма важным признаком. В наблюдениях P. Nguyen и соавт. (1986) было установлено, что у половины больных (12 из 24), у которых ДВЖТ была индуцирована противоаритми-ческими препаратами I класса, приступы возникали рано — в течение первых 4 дней лечения. У 8 больных такая форма ЖТ регистрировалась через недели — годы от начала лечения. В это время у части из них были гипокалиемия, брадикардия, т. е. факторы, дополнительно способствовавшие удлинению интервала Q—Т. У 15 из 17 больных в аритмическом периоде концентрация препаратов в плазме была на терапевтическом или субтерапевтическом уровне; таким образом, ЖТ не была следствием лекарственной интоксикации. Наиболее часто описывалась связь приступов ДВЖТ с лечением хиниди-ном: «хинидиновые обмороки» (рис. 129) наблюдались в 5—10% случа- 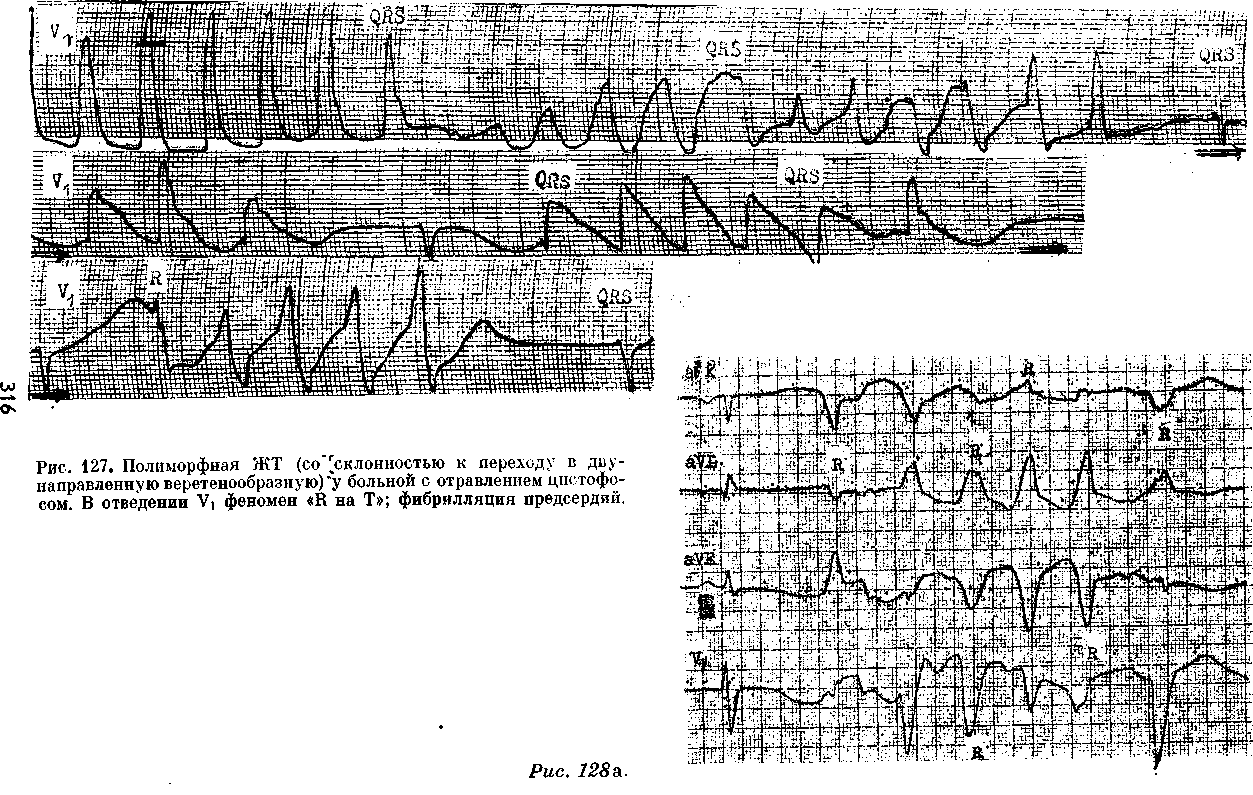 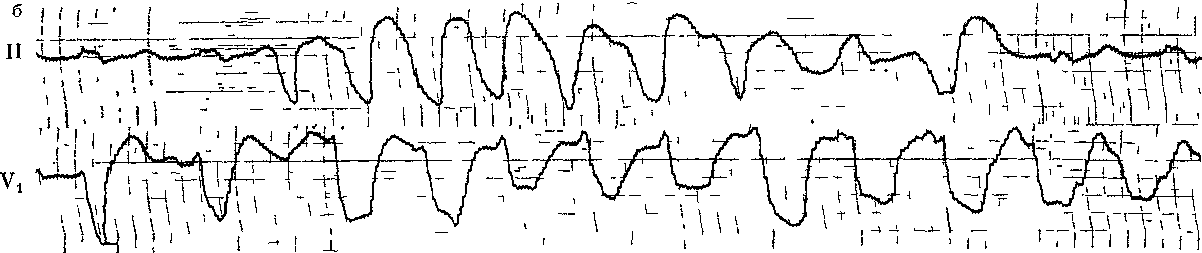 Рис 128 Полиморфная неустойчивая ЖТ. а —у больного в остром периоде инфаркта миокарда лд-шнение интервала Q — Т до 0,55 с, фенол[ен постинфарктнои аневризмой левого жел\дочка 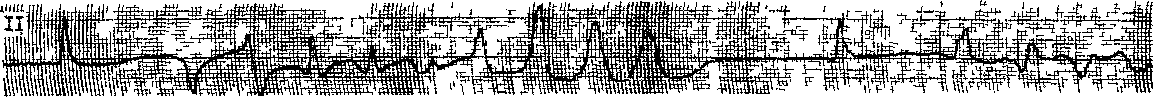 Рис 120 Двл направленная веретенообразная Ж1. Б лъная ^0 лет после приема в течение 2 — inen20 г хишпина по гшвод\ хронической ФП Интервач Q — T(U) = 0,80 с. ев [Roden D. et al., 1986]. Новокаина-мид значительно реже вызывает приступы ДВЖТ — преимущественно при внутривенном введении. Помимо прямого эффекта этого препарата, проявляется влияние его метаболита — NAP А, удлиняющего электрическую систолу. Дизопирамид действует подобно хинидииу и новокаи-намиду, удлиняя интервал Q—Т, однако случаи ДВЖТ, он, по-видимому, вызывает редко. Мы приходим к такому заключению, основываясь на обширных и длительных наблюдениях нашего сотрудника А. В. Павлова (1988). Что касается амиода-рона, то недавние наблюдения за 460 больными, принимавшими препарат, показали, что ДВЖТ возникла только у 3 из них (0,7%) [Nguy-en P. et al., 1986]. Наш совместный с Р. А. Узилевской (1985) оныт длительного применения кордарона вместе с ритмиленом свидетельствует, что при тщательно отработанной схеме лечения (паузы и т. д.) можно избежать значительного увеличения интервала Q—Т и приступов ДВЖТ. К такому же выводу пришел А. В. Павлов (1988). Надо учитывать способность фенотиазинов (хлорпромазин и др.) увеличивать продолжительность электрической систолы и провоцировать ДВЖТ [Кау G. et al., 1983]. Амитрипти-лин — трициклический анти депрессант — тоже, по-видимому, способен вызывать ДВЖТ, хотя здесь связь не столь очевидна. Попадание в организм человека фосфорорганичес-ких инсектицидов сопровождается различными аритмиями — от экстра-систолии до ДВЖТ. В серии из 15 наблюдений, о которых сообщили A. Ludomirsky и соавт. (1982), у 14 больных интервал Q—Т удлинился до 0,58—0,71 с, у 6 больных возникла ДВЖТ. Значительно раньше такой же эффект в эксперименте отметили Н. Н. Савицкий и Т. А. Блинова (1970). Необходимо в заключение упомянуть об опасности применения низкокалорийных жидких белковых диет (300 ккал/день), к кото- рым прибегают для быстрого снижения массы тела. В литературе имеется уже немало описаний случаев внезапной смерти молодых женщин, воспользовавшихся таким способом. Причиной гибели этих лиц в большинстве случаев были удлинение интервала Q—Т и ДВЖТ [Strat-mann Н. и Kennedy П., 1987]. Естественно, возникают вопросы об электрофизиологических механизмах ДВЖТ и о факторах, способствующих ее возникновению только у отдельных больных. Впервые описавший эту форму ЖТ у больного с полной АВ блокадой F. Dessertenne (1966) полагал, что фазовые колебания амплитуды комплексов QRS вызываются двумя конкурирующими эктопическими очагами в желудочках, которым свойственна различная частота импульсаций. Эту гипотезу как будто подтвердили на экспериментальной модели [D'Alnon-court N. et al., 1982]. Однако в других клинических и экспериментальных наблюдениях были получены данные в пользу механизма re-entry (одновременное существование нескольких петель re-entry либо одной петли с изменяющимся местом выхода импульса). ДВЖТ удавалось вызывать программированной электрической стимуляцией желудочков, и ей обычно предшествовала замедленная полиморфная желудочковая ре-поляризация. Оба этих признака характерны для re-entry [Fontaine G. et al., 1982; Bardy G. et al., 1983]. Наконец, существует точка зрения о том, что механизмом ДВЖТ является триггерная активность: ранние постдеполяризации [Brachman J. et al., 1983] или задержанные постдо-поляризации [Schecter E. et al., 1984]. Возможно, что механизмы этой ЖТ зависят от особенностей заболевания (повреждения) сердца у конкретного больного. Не нашел окончательного решения и вопрос о факторах, предрасполагающих к избирательному появлению ДВЖТ. Среди них называют брадикардию, ЖЭ, попадающие на определенную фазу сердечного цикла, изменения формы зубца Т, наличие зубцов U, удлинение интервала Q—ткорр.. Последнему признаку, при всех оговорках, все еще придается, как уже подчеркивалось, решающее значение. Однако остается неясным, почему у одних больных с удлинением интервала Q—Т тахикардия возникает, а у других это не происходит. По-видимому, оказывают влияние исходное удлинение интервала Q—Т (до введения лекарства), степень и быстрота прироста (>25%) этого интервала под воздействием препаратов или токсинов, абсолютная продолжительность Q—ТКОрр. -{^0,56 с), сопутствующая гипока-лиемия и т. д. Назначая больному упомянутые выше противоаритмГй-ческие средства или их сочетания, врач обязан систематически контролировать изменения электрической систолы. Двунаправленная веретенообразная ЖТ у больных с нормальным интервалом Q—Т. Ее описание поставило под вопрос роль удлиненного интервала Q—Т в возникновении этой тахикардической формы. L. Horowitz и соавт. (1981) обследовали 21 больного со спонтанными или индуцированными приступами ДВЖТ, только у 7 из них было удлинение Q—ткорр-Острое введение хинидина или но-вокаинамида предотвращало воспроизведение такой ЖТ. Аналогичный эффект давало более длительное лечение этими препаратами. Т. Bashour и соавт. (1985) наблюдали 2 больных с ишемией миокарда (при сохранении нормальной электрической систолы), у которых ДВЖТ возникала под воздействием ранних ЖЭ "R на Т". Синусовый ритм был восстановлен электрической кардиоверси-ей. J. Griffin, A. Most (1984) описали ДВЖТ у больного с острым инфарктом миокарда и нормальным интервалом Q—Т, вызванную ЖЭ типа "НнаТ". В. StrasbergncoaBT. (1983) сообщили о молодой женщине и ее матери, у которых на фоне нормального интервала Q—Т возникали при- ступы ДВЖТ. Они подавлялись про-пранололом, а рецидивы тахикардии предотвращались хроническим приемом пропранолола внутрь. P. Nguyen и соавт. (1986) подчеркивают, что большинство случаев ДВЖТ у больных с нормальными интервалами Q—Т вызывается воздействием лекарств. Эти исследователи не видят больших различий между ДВЖТ в группах больных с удлинением Q—Т и без такого удлинения (имеются в виду только лекарственные и токсические формы). Полностью согласиться с такой точкой зрения нельзя по следующим соображениям: 1) ДВЖТ у лиц с нормальным интервалом Q—Т заметно чувствительнее к противоарит-мическим препаратам I класса, в частности к лидокаину, который не столь эффективен либо вообще неэффективен при ДВЖТ, связанной с удлинением интервала Q—Т; 2) ряд больных с индуцированной ДВЖТ противоаритмическими препаратами I класса (при нормальном Q—Т) можно с успехом лечить другими препаратами I класса, что представляется опасным у больных с удлиненным интервалом Q—Т; 3) профилактическое назначение кордарона на длительный срок позволяет предотвратить рецидивы ДВЖТ, вызываемые противоаритмическими препаратами I класса; очевидно, что такое лечение больше показано больным с нормальным интервалом Q— Т, поскольку сам кордарон удлиняет электрическую систолу; 4) в литературе имеются указания о более доброкачественном течении ДВЖТ у некоторых больных с нормальной продолжительностью интервала Q— Т, например при ПМК, а также изредка у спортсменов [Мыслиц-кая Г. В., Трешкур Т. В., 1986; Сои-mel Ph. et al., 1984; Palatini P. et al., 1985]. В заключение укажем, что третья разновидность полиморф ной ЖТ — «хаотическая» Ж Т — протекает без ундулирова- ния, т. е. вращения вокруг изоэлект- рической линии. Комплексы QRS имеют различную форму и ширину, но они направлены в одну сторону. Желудочковый ритм может быть регулярным и нерегулярным, в последнем случае имеется сходство с электрокардиографической картиной при ФП у больного с синдромом WPW. Неустойчивая полиморфная ЖТ не без основания считается префибрил-ляторной тахиаритмией. Между тем, как неоднократно упоминалось, она может быть и яеспецифической («неклинической») формой ЖТ при программированной электрической стимуляции желудочков, проводимой с «агрессивным» протоколом (3—4 преждевременных экстрастимула). Дублированные тахикардии (бита-хикардии). Это сочетанные ПТ, берущие начало в двух отделах сердца. Сосуществование независимых тахикардических ритмов обеспечивается разными обстоятельствами: равными или близкими по частоте ритмами, АВ блокадами, препятствующими одной тахикардии «взять верх» над другой. Мы выделяем несколько вариантов дублированных тахикардии: 1) предсердие-желудочковый (встречается более часто); 2) пред-сердно - атриовентрикулярный; 3) предсердно-предсердный; 4) атриовентрикулярный - атриовентрикулярный — оба источника тахикардии в АВ соединении; 5) комбинация ТП и тахикардии из АВ соединения; 6) комбинация ФП и тахикардии из АВ соединения; 7) комбинация ФП (ТП) и ЖТ; 8) простая синусовая тахикардия в сочетании с ПТ из АВ соединения. Распознавание дублированных ПТ не всегда возможно по ЭКГ, оно облегчается при записи внутрипредсердных ЭГ или ЧПЭКГ. Важно найти признаки двух независимых частых ритмов. Среди причин битахикардий следует назвать ишемию миокарда и особенно дигиталис-ную интоксикацию. Посттахикардический синдром. > ряда больных по окончании ПТ в синусовых комплексах появляются уплощение или инверсия зубцов Т и смещение книзу сегментов ST. Это явление было названо посттахикар-дическим синдромом, чаще встречающимся при наджелудочковых ПТ [Ohnishi К. et al., 1988]. Нарушения реполяризации обычно исчезают через несколько дней без каких-либо осложнений. Хотя механизмы пост-тахикардического синдрома мало изучены, известно, что он в основном носит доброкачественный характер и, по-видимому, связан с преходящими изменениями проницаемости мембраны миокардиальных клеток, влияющими на ход реполяризации в фазах 2 и 3 ПД («память» миокарда об изменениях реполяризации, возникших в период ПТ) [Rosenbaum M. et al., 1982; Costard-Jackle A. et al., 1989]. Это не исключает возможности у ряда больных углубления коронарной недостаточности и повреждения миокарда под воздействием тахикардии, что находит отражение на ЭКГ в нарастании ишемических признаков и в соответствующей клинической симптоматике. ФИБРИЛЛЯЦИЯ И ТРЕПЕТАНИЕ ЖЕЛУДОЧКОВ Фибрилляция желудочков — vao тическое асинхронное возбуждение отдельных мышечных волокон или небольших групп волокон с остановкой сердца и прекращением кровообращения. Ее первое описание было дано J. Erichsen в 1842 г. Через 8 лет M. Hoffa и С. Ludwig (1850) вызвали ФЖ воздействием на сердце животного фарадическим током. В 1887 г. J. McWilliam показал, что ФЖ сопровождается потерей сердечной мышцы способности к сокращениям. В 1912 г. A. Hoffman зарегистрировал ЭКГ у больного в момент перехода ЖТ в ФЖ. На ЭКГ желудочковую фибрилля-цию распознают по непрерывным волнам различной формы и амплитуды с частотой от 400 до 600 в 1 мин (мелковолновая ФЖ); в некоторых  *''Г''МС- 130, Фибрйлляция желудочков (сверху). Трепетание желудочков (винчу) — больные в остром периоде инфаркта миокарда. случаях регистрируется меньшее число столь же беспорядочных волн (150—300 в 1 мин), но большей амплитуды (крупноволновая ФЖ) (рис. 130). Со времен J. De Вег (1923), Т. Lewis (1925), С. Wiggers и R. Wegria (1940) известно, что в основе ФЖ лежит циркуляция возбуждения в множественных, десинхронизированных петлях microre-entry, образование которых связано с неравномерностью и неполнотой реполяризации в различных участках миокарда, дис- 21 Зак. Т4246 Персией рефрактерности и замедлением проводимости [Мое G. et al., 1941; Josephson M., 1979; Moore E., Spar J., 1985]. В электропатологическом смысле миокард желудочков оказывается фрагментированным на многие зоны, островки ткани, находящиеся в разных фазах возбуждения и восстановления. Даже при подготовленности миокарда желудочков к фибрилляции для ее начала требуются соответствующие стимулы. Выше мы уже неоднократно обращались к этой про- блеме, подчеркнув, в частности, значение таких факторов, как психологический стресс и связанный с ним вегетативный дисбаланс. Что же касается непосредственных причин ФЖ, то их можно разделить на аритмические и внеаритмические. К разряду профибрилляторных аритмических механизмов относят: а) рецидивирующие приступы устойчивой ЖТ, дегенерирующей в ФЖ; б) рецидивирующие приступы неустойчивой ЖТ, тоже перерождающейся в ФЖ; в) «злокачественные» ЖЭ (частые и сложные). М. Josephson и соавт. (1979) подчеркивают значение парных ЖЭ с нарастающей преждевременностью: если первая ЖЭ укорачивает рефрактерность и усиливает неоднородность процессов восстановления возбудимости в миокарде, то вторая ЖЭ приводит к фрагментиро-ванию электрической активности и в конечном счете к ФЖ; г) двунаправленная веретенообразная ЖТ у больных с синдромом длинного интервала Q—Т, часто переходящая в ФЖ; д) пароксизмы ФП (ТП) у больных с синдромом WPW, провоцирующие ФЖ; е) двунаправленная ЖТ, вызванная дигиталисной интоксикацией; ж) ЖТ с очень широкими комплексами QRS г («синусоидальная»), иногда вызываемая препаратами подкласса 1C и др. Среди факторов, способных вызвать ФЖ без предшествующей та-хиаритмии ('/4 всех случаев), следует назвать: а) глубокую ишемию миокарда (острую коронарную недостаточность или реперфузию после ишемического периода); б) острый инфаркт миокарда; в) значительную гипертрофию левого желудочка и вообще кардиомегалию; г) внутрижелудочковые блокады с большим расширением комплексов QRS; д) полные АВ блокады, особенно дистальные; е) выраженные нарушения процесса реполяризации желудочков (изменения конечной части желудочкового комплекса) при далеко зашедшей гипокалиемии, дигита-лизации, массивном воздействии на сердце катехоламинов и т. д.; ж) закрытые травмы сердца; з) воздействие на организм человека электрического тока высокого напряжения; и) передозировку анестетиков в период наркоза; к) гипотермию при проведении хирургических операций на сердце; л) неосторожные манипуляции при катетеризации полостей сердца и др. Отсутствие провоцирующих тахиаритмий (ЖЭ, ЖТ) в пре-фибрилляторном периоде у части больных этих групп, включая ИБС, неоднократно демонстрировалось при длительной мониторной регистрации ЭКГ [Kreger В. et al., 1987]. Разумеется, упомянутые факторы могут комбинироваться. Например, J. Nord-rehaug, G. von der Gippe (1983) регистрировали ФЖ при остром инфаркте миокарда у 17,2% больных с гипокалиемией и только у 7,4% больных, имевших нормальную концентрацию ионов К+ в плазме. S. Hohnlo-ser и соавт. (1986) показали в эксперименте, что у собак с острой коронарной окклюзией уменьшение плазменной концентрации ионов К+ сопровождается понижением порога ФЖ на 25%. Гипокалиемия увеличивает различия в продолжительности ПД волокон Пуркинье и сократи-тельаых желудочковых волокон, удлиняя ЭРП в волокнах Пуркинье и одновременно укорачивая его в сократительных волокнах; неоднородность электрических характеристик в расположенных рядом структурах миокарда облегчает возникновение re-entry и соответственно ФЖ. ФЖ служит механизмом смерти большинства сердечных больных. В одних случаях это как бы первичная ФЖ, — следствие острой электрической нестабильности миокарда, — возникающая у больных, не имеющих выраженных нарушений кровообращения: сердечной недостаточности, артериальной гипо-тензии, шока. По статистикам инфарктных отделений, в 80-х годах первичная ФЖ возникала менее чем у 2% больных в первые часы острого инфаркта миокарда. Она составля- ла 22% от всех его осложнений; частота смерти от первичной ФЖ в этих отделениях снизилась в 10 раз, по сравнению с 60-ми годами, и равнялась 0,5% [Ганелина И. Е. и др., 1985, 1988]. Ранняя, а также более поздняя (>48 ч) первичная ФЖ мало сказывается на длительном, отдаленном прогнозе больных, перенесших острый инфаркт миокарда [Ганелина И. Е. и др., 1985; Lo Y. и Nguyen К., 1987]. Между тем на долю первичной ФЖ, связанной с острой коронарной недостаточностью, вызывающей внезапную гибель больных, приходится более 40—50% всех смертей от ИБО — основной причиной гибели людей в экономически развитых странах в последней четверти XX в. Например, в США из 700 тыс. смертельных исходов в год от ИБС 300— 500 тыс. бывают внезапными [Abdal-la I. et al., 1987]. Каждую минуту 1 американец погибает внезапно вследствие злокачественной желудочковой аритмии, связанной с ИБС [Bigger J., 1987]. У большинства этих больных ФЖ возникает без свежего инфаркта миокарда. Очевидно, что внезапная сердечная смерть является наиболее драматическим проявлением ИБС [Чазов Е. И., 1972, 1984; Ганелина И. Е. и др., 1977; Вихерт А. М. и др., 1982, 1984; Янушкевичус 3. И. и др., 1984; Мазур Н. А., 1985; Лисицын Ю. П., 1987; Lown В., 1979,1984; Keefe D. et al., 1987; Kannel W. et al., 1987; Bayes de Luna et al., 1989]. Среди лиц, выздоровевших после инфаркта миокарда, в течение первого года внезапно погибают от 3 до 8%, в последующем частота внезапной смерти составляет 2—4% в год [Jose-phson M., 1986]. Внезапная смерть (ФЖ) от ИБС значительно чаще случается вне больничных учреждений, преимущественно у мужчин старших возрастных групп. Каждый 4-й такой больной погибает без свидетелей. У 15—30% больных внезапной смерти предшествует прием алкоголя. Как показала С. К. Чурина (1984), у женщин, страдающих ИБС, наступлению внезапной смерти в 59% случаев тоже способствует и непосредственно предшествует употребление алкоголя. J. Muller и соавт. (1987) обратили внимание на циркадные колебания частоты внезапной сердечной смерти: самые низкие показатели выявились ночью, самые высокие — от 7 до 11 ч утра, т. е. тогда, когда повышается активность симпатической нервной системы, соответственно возрастают АД и тонус коронарных артерий, а также усиливается агрегация тромбоцитов [Tofler G. et al., 1986]. Первичной по своей сути является ФЖ, развивающаяся у 0,7% больных, подвергающихся коронарной ангиографии. Согласно данным D. Mur-dock и соавт. (1985), контрастное вещество может временно усиливать дисперсию реполяризации и стимулировать образование множественных петель re-entry. К такому же типу относится изредка возникающая идиопатическая ФЖ у лиц без явных признаков органического заболевания сердца [Dock W., 1929; Belhas-sen В. et al., 1987]; ее истинные причины пока остаются неизвестными. Хотя первичная ФЖ является фатальным ритмом, в мире имеется немало больных, успешно выведенных из этого состояния с помощью вовремя проведенной электрической де-фибрилляции. Эти больные ИБС (без свежего инфаркта миокарда) сохраняют высокий риск рецидива ФЖ: за первый и второй год в 30 % и 45 % случаев соответственно. Если же они активно лечатся противоаритмичес-кими препаратами или (и) подвергаются эффективным хирургическим операциям, которые препятствуют при ЭФИ воспроизведению злокачественных желудочковых аритмий, то риск внезапной смерти у них понижается до 6% за первый год и 15% за третий год [Wilber D. et al., 1988; Fisch Ch. et al., 1989]. Известны и редкие случаи самопроизвольного исчезновения ФЖ. Обычно это весьма кратковременные пароксизмы, однако недавно М. Ring и S. Huang (1987) сообщили о своем наблюдении за больным 75 лет, у которого через 2 нед после инфаркта миокарда приступ ЖТ перешел в ФЖ, длившуюся 4 мин и прервавшуюся спонтанно (мо-ниторирование ЭКГ по Холтеру). Вторичная ФЖ — механизм смерти больных, имеющих выраженные проявления сердечной недостаточности, кардиогенный шок или другие тяжелые нарушения (при инфаркте миокарда, хронической ИБС, дилата-ционной кардиомиопатии, пороках сердца, миокардитах и т. д.). Этот терминальный ритм трудно прервать электрическим разрядом, тогда как первичная ФЖ сравнительно легко устраняется с помощью единичного электрического импульса постоянного тока. По данным J. Bigger (1987), за год погибает около 40% больных с далеко зашедшей сердечной недостаточностью, и у половины из них смерть наступает внезапно вследствие нарушений сердечного ритма (неустойчивые ЖТ, ФЖ). |
