Аритмии сердца. Кушаковский М.С.. Руководство для врачей СанктПетербург гиппократ 1992 Глава 1 система образования и проведения импульса в сердце (проводящая система сердца)
 Скачать 7.14 Mb. Скачать 7.14 Mb.
|
|
АВ блокада II степени типа II («блокада Мобитца», «тип II Мобит-ца»). Принципиальное отличие типа II от типа I состоит в отсутствии прогрессирующего удлинения интервалов Р—R перед блокированием зубца Р. Одиночные желудочковые комплексы выпадают неожиданно, «без предупреждения». Длинные паузы равны удвоенному интервалу Р—Р. Следовательно, главная особенность блокады типа II в стабильности интервала Р—R, который не укорачивается и в первом после длинной паузы комплексе (!). Если же происходит уменьшение этого интервала, то АВ блокаду следует относить к типу I. Абсолютные величины интервалов Р—R чаще бывают при типе II АВ блокады нормальными, реже — удлиненными. Иногда блокирование повторяется через определенное число проведенных комплексов, например через 2 и 3 (3 : 2 и 4: 3, как указывал W. Mobitz, 1924), через 5 (6:5 —Katz L., Pick A., 1956), через 4 и 6 (5:4 и 7:6 — Donozo Z. et al., 1964). Только в 7з случаев этой блокады комплексы QRS остаются узкими, в остальных они расширены и часто имеют вид блокады правой ножки с выраженным отклонением электрической оси влево. Электрокардиографическая картина иногда осложняется синусовой аритмией, эк-страсистолией, выскальзывающими комплексами. В тех случаях, когда интервал Р—R оказывается короче 0,10 с, зубец Р не должен рассматриваться как проведенный к желудочкам: он «встречается» с выскальзывающим комплексом из АВ соединения. АВ узловая блокада типа II в клинической практике не встречает с я. Это — дисталъные блокады, локализующиеся у 35 % больных в стволе пучка Гиса и у 65 % больных в обеих ножках пучка Гиса. При стволовой блокаде типа II на ЭПГ имеется постоянное расщепление потенциала Н на две осцилляции Hi и Н2, отделенные друг от друга постоянным интервалом Hi—Bk; внезапно проведение импульса прерывается и сохраняется лишь осцилляция hi (без На и V) (рис. 159). При двусторонней блокаде ножек регистрируются устойчивые интервалы Н—V с внезапным выпадением волны V в одном из комплек- 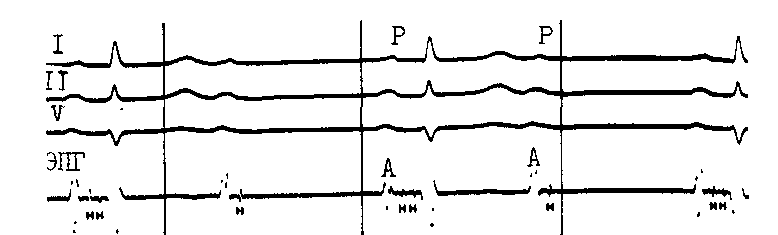 Рис. 159. AB блокада II ст. типа II (стволовая блокада 2 :1). 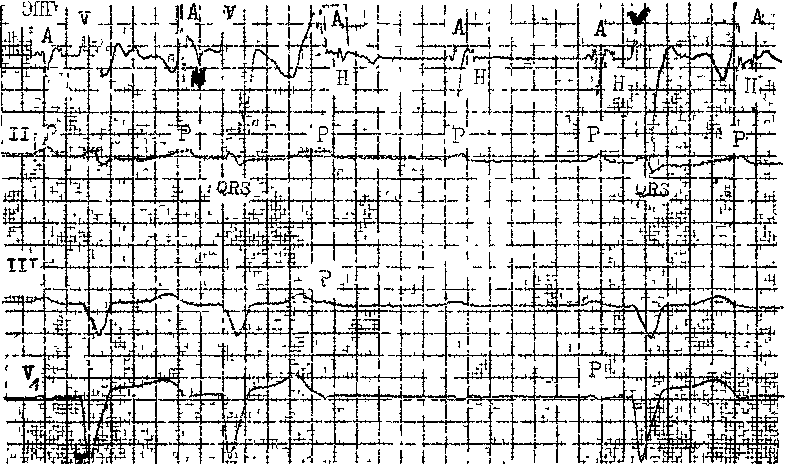 Рис. 160. AB блокада II ст. типа II (H—V) 4:2 и 2:1. На фоне блокады левой ножки после двух проведенных комплексов с интервалами Н — V = 80 мс дважды прерывается проводимость после потенциала Н; затем блокада 2:1. сов; в проведенных комплексах может быть расщепление потенциала Н, т. е. дополнительно Н блокада I степени (рис. 160). АВ блокада II степени типа II в прогностическом отношении весьма неблагоприятна, и это делает необходимым ее правильное распознавание. Между тем имеется немало причин, которые способствуют гипердиагностике АВ блокады типа II. Ниже приводятся несколько вариантов блокады псевдо-Мобитца II. Острое, преходящее усиление то- нуса блуждающего нерва может внезапно прервать проведение к желудочкам одного или нескольких подряд зубцов Р без изменения интервалов Р—R до и после такого эпизода. АВ блокада возникает в АВ узле (тип I), хотя внешне она походит на тип П. Аналогичным образом одновременно происходит удлинение интервала Р—Р. Иногда основанием для ошибочного заключения о блокаде типа II служат колебания частоты синусового ритма. Если, например, наиболее ко- роткий синусовый цикл, еще обеспечивающий АВ проведение 1:1 с постоянным интервалом Р—R, укорачивается всего на 10—20 мс, то синусовый импульс (зубец Р) блокируется в АВ узле. Создается иллюзия АВ блокады типа П. При длинных АВ узловых перио-диках Самойлова — Венкебаха прирост интервалов Р—R бывает настолько мал, что можно не уловить различий в нескольких последних перед паузой интервалах Р—R и тем самым диагностировать блокаду типа II. Чтобы избежать погрешности, следует сравнивать интервалы Р—R в первом после паузы и в последнем перед паузой комплексах. У некоторых больных постепенное удлинение интервала Н—V компенсируется укорочением интервала А— Н с сохранением постоянного интервала Р—R. В этих условиях выпадение в периодике одного желудочкового комплекса будет восприниматься как проявление блокады типа II, хотя в действительности имеется периодика Венкебаха в системе Гиса — Пуркинье [Zipes D., 1984]. Не случайно для уточнения диагноза АВ блокады II степени типа II часто прибегают к регистрации ЭПГ, особенно если комплексы QRS остаются узкими (даже при отсутствии клинической симптоматики). Внут-рисердечное ЭФИ помогает также выделить больных, у которых стволовые экстрасистолы имитируют блокаду типа II; такое исследование проводят и во всех других неясных случаях. Для этой же цели используют введение атропина сульфата, массаж синокаротидной области, электрическую стимуляцию предсердий. Этиология, клиническое значение АВ блокады II степени типа II, ее лечение. В свое время W. Mobitz (1924) назвал этот тип АВ блокады «первым шагом к припадку Адамса — Стокса». Действительно, «блокада Мобитца» отличается неустойчивостью и склонностью к переходу в полную АВ блокаду. Возможно, преходящим характером блокады следует объяснить ее относительную редкость. Подавляющее большинство случаев АВ блокады типа II — результат хронических склеродегенеративных (не-ишемических) заболеваний системы Гиса — Пуркинье, которые мы подробнее рассматриваем ниже [Leneg-re J., 1964, 1966; Lev M., 1964]. Нередко больные с этой блокадой страдают гипертонической болезнью или пороками клапанов. Такой блокаде часто предшествует полная блокада правой ножки либо ее сочетание с блокадой передневерхнего разветвления левой ножки при еще сохранном АВ проведении 1:1. Еще одна причина развития блокады типа II — острое ишемическое повреждение системы Гиса — Пуркинье при переднеперегородочных инфарктах миокарда (примерно в 3% случаев, по данным Д. Рейнгардене, 1975). При хронической ИБС она встречается сравнительно редко. Блокада быстро превращается в ди-стальную АВ блокаду III степени. Интенсивное лечение большими дозами хинидина, аймалином и другими препаратами подкласса IA больных, имеющих нарушения внутриже-лудочковой проводимости, тоже может способствовать возникновению преходящей блокады типа П. Подобное осложнение иногда вызывает и гиперкалиемия. АВ блокаду II степени, напоминающую тип II, иногда регистрируют у высокотренированных спортсменов, например у марафонцев. M. Viitasalo и соавт. (1982) наблюдали ее у 3 из 35 спортсменов (8,6%), К. Fenici и соавт. (1980)—в 0,14% на 12000 ЭКГ спортсменов, вырабатывавших качество выносливости. Недавно аналогичное наблюдение описали D. Di-Nardo-Ekery, Z. Abedin (1987). Тщательный анализ всех этих случаев показал, что они были связаны с ва-готонией и только имитировали АВ блокаду типа П. Угроза возникновения приступов MAC заставляет врача: а) вести тщательное наблюдение за больным, если у него хотя бы однократно прои- зошло истинное блокирование по типу II; б) избегать назначения больному препаратов, ухудшающих проводимость в системе Гиса — Пур-кинье; в) направить больного в кар-диохирургическое отделение для вживления водителя ритма, работающего «по потребности». Показания к ЭКС становятся абсолютными при появлении единичного, даже стертого, приступа MAC. После вживления кардиостимулятора пожилые больные живут, по меньшей мере, 3— 5 лет. У больных с блокадой псевдо-Мо-битц II в 56% случаев выявляется хроническая ИБС, у 44% развивается застойная недостаточность кровообращения; обмороки возникают у каждого 3-го больного, за 4 года наблюдения погибают свыше 35% больных [Lange H. et al., 1988]. АВ блокада II степени типа 2:1, 3:1. Трактовка этих блокад, которых W. Mobitz безоговорочно относил к типу II, изменилась в наше время. В случае ТП или предсердной тахикардии АВ блокады 2:1, 3:1 обычно отражают остановку импульса в АВ узле и, скорее, носят физиологический (функциональный), чем патологический характер. На фоне нормального или урежен-ного синусового (предсердного) ритма АВ блокады 2:1 (3:1) могут локализоваться у больных на 3 уровнях: в АВ узле (27—33% всех случаев), в общем стволе (в 22—17%) и в области ножек (51—50% от всех случаев) [Puech P. et al., 1976; Na-rula 0., 1979]. При распознавании этих вариантов блокад учитывают ряд признаков. Уширение комплексов QRS (^0,12 с) служит надежным (хотя и не абсолютным) указанием на то, что место блокирования находится в ножках пучка Гиса. Соответственно на ЭПГ, регистрация которой при этих блокадах целесообразна, отмечается выпадение волны V. Такую АВ блокаду 2:1 (3:1) относят к типу П. При узких комплексах QRS сочетание на одной ЭКГ блокады 2:1 (3:1) и периодики Самойлова — Вен-кебаха характерно для нарушения проводимости в АВ узле. Переходы АВ блокады от 3: 2 к 2 :1 или наоборот зависят от колебаний частоты синусового ритма и тонуса блуждающего нерва. Эти изменения АВ блокады не указывают ухудшение проводимости. В момент АВ узлового блокирования на ЭПГ отсутствуют волны Н и V (рис. 161). Интервалы Р—R проведенных импульсов при АВ узловой блокаде 2:1 (3:1) могут быть нормальными, удлиненными либо варьировать за счет скрытого проведения в АВ узел блокированного зубца Р. Влиянием скрытого проведения объясняют и особый вариант АВ узловой блокады 2:1, при котором происходит чередование (альтернирование) от комплекса к комплексу длинного и короткого интервалов Р—R. Замечено также, что у одного и того же больного переход АВ узловой блокады I степени (1:1) в АВ узловую блокаду II степени типа 2:1 сопровождается укорочением интервалов Р—R в проведенных комплексах. Итак, АВ узловые блокады 2:1 и 3:1 относят к типу I с благоприятным прогнозом. Стволовая АВ блокада 2:1 (3:1) с узкими комплексами QRS напоминает такую же АВ узловую блокаду и распознается в основном по ЭПГ. В проведенных комплексах имеется расщепление потенциала Н на 2 осцилляции — hi и Н2 с устойчивым интервалом, в блокированных комплексах сохраняются только осцилляции hi (отсутствуют Н2 и V). Для дифференциации узловых и стволовых АВ блокад 2:1 (3:1) с узкими комплексами QRS используют и ряд проб. В ответ на физическую нагрузку, введение атропина сульфата или изопропилнорадреналина узловые АВ блокады 2:1 (3:1) ослабевают: можно наблюдать переход блокады 3:1 в 2:1 или восстановление АВ проводимости (1:1). Стволовые АВ блокады 2:1 (3:1) нечувствительны к атропину, а учащение синусового ритма (нагрузка, изадрин) только  •mtaitrpsfffrff#№Щ -й{т 1Ш1ёШН1§1ш Рис. 161. АВ узловая (А—Н) блокада 2:1. Интервалы А — Н = 220 мс, Н — V = 45 мс, Р — R = 0,30 с. углубляет блокирование в этой зоне. Массаж синокаротидной области будет усиливать АВ узловую блокаду (вагусное торможение), но за счет урежения синусового ритма может несколько улучшать проведение в стволе. Очевидно, что стволовые блокады 2:1 (3:1) правильнее рассматривать как блокады типа II, независимо от того, какую форму имеют комплексы QRS. Продолжая анализ АВ блокад 2:1, мы считаем нужным упомянуть, что они могут быть причиной возникновения АВ диссоциации. Это случается при некотором замедлении синусового ритма. Следует иметь в виду, что число актуальных предсердных и желудочковых комплексов при данном виде блокады совпадает. Например, из 80 синусовых импульсов в 1 мин реальное значение имеют 40 импульсов, вызывающих столько же желудочковых сокращений. Остальные 40 синусовых импульсов к желудочкам не попадают, возбуждая предсердия. Если синусовый ритм замедляется в такой мере, что может проявиться ав- томатическая активность центра АВ соединения, то возникают условия для полной АВ диссоциации, имитирующей полную АВ блокаду. При этом первый синусовый импульс не достигнет желудочков, так как он будет совпадать по времени со спонтанным независимым АВ импульсом. Проникновению к желудочкам второго синусового импульса препятствует АВ блокада 2:1. Ускорение синусового ритма (физическая нагрузка, стимуляция предсердий) вновь выявляет АВ блокаду 2:1. В других случаях более частый ритм АВ соединения в сочетании с ретроградной ВА блокадой приводит к неполной АВ диссоциации с захватом желудочков. Различия между типами I и II АВ блокады 2:1 здесь проявляются в соотношении интервалов R—Р и Р—В/ «захватов». При типе I между этими интервалами имеется обратная зависимость: чем длиннее R—Р, тем короче Р—R'. При типе II интервалы Р—R' устойчивы, несмотря на значительные колебания интервалов R—Р. Кроме того, для типа I характерны ранние «захваты» с длинными интервалами Р—ГГ, для типа II — поздние «захваты» с постоянными интервалами Р—В7. При дифференциации АВ блокады 2:1 от бигеминии с блокированными (непроведенными) предсерд-пыми экстрасистолами учитывают, что при блокаде 2:1 интервалы Р—Р остаются постоянными, тогда как после экстрасистол они удлиняются (некомпенсаторная пауза). Этот признак, правда, не всегда может быть использован, поскольку при блокаде 2:1 иногда возникает вентри-кулофазная синусовая аритмия с более короткими интервалами Р—Р, заключающими желудочковый комплекс, по сравнению со свободными интервалами Р—Р; последние начинают походить на постэкстрасистоли-ческую паузу (предсердия я псевдо-бигеминия). Далеко зашедшие АВ блокады II степени (многоразовые, субтотальные АВ блокады). Для этих форм нарушенной проводимости характерно блокирование подряд нескольких наджелудочковых импульсов. К желудочкам проникают сравнительно редкие, иногда единичные, синусовые разряды. Соотношение между зубцами Р и комплексами QRS составляет 4:1, 5:1, 6:1, 7:1 и т д Чаще встречаются формы 4:1 и 6:1. Блокирование может происходить как на проксимальном (АВ узел). так и на дистальном уровне (система Гиса — Пуркинье). В первом случае комплексы QRS проведенных импульсов узкие, во втором случае они расширены. АВ блокада возникает на фоне нормального синусового рит ма, при паджелудочковой тахикардии или ТП. Спорадическое проведение изолированных синусовых импульсов создает картину далеко зашедшей, субтотальной или почти полной АВ блокады. Мы выделяем несколько ее подвидов: 1. На ЭКГ выявляется определенная цикличность. За первым проведенным синусовым импульсом с по- стоянным и нередко нормальным интервалом Р—R следуют на равном расстоянии несколько зубцов Р (3—5 или больше) без комплексов QRS; далее цикл возобновляется, т. е. вновь регистрируются проведенный синусовый импульс с тем же интервалом Р—R и последующая группа блокированных зубцов Р. Во время длинных пауз (выпадений желудочковых комплексов) могут возникать приступы MAC. 2. К описанной выше картине добавляются одиночные выскальзывающие комплексы из АВ соединения (ниже места блокады) или из идио-вентрикулярных центров. 3. Появляются более частые, но не всегда регулярные выскальзывающие комплексы, замещающие в известной степени блокированные импульсы. Включение нескольких выскальзывающих комплексов затрудняет распознавание истинного характера аритмии. 4. Формируется регулярный выскальзывающий, замещающий ритм из центра АВ соединения либо из идиовентрикулярной области. Число ритмически приходящих зубцов Р заметно превышает число независимых желудочковых комплексов. Зубцы Р могут совпадать с комплексами QRS, приближаться к ним и удаляться. Все это напоминает полную АВ блокаду, но при более тщательном рассмотрении выявляется, что изредка (либо с какой-то периодичностью) зубцы Р проводятся к желудочкам. Такие «захваченные» желудочковые комплексы возникают преждевременно по отношению к регулярному замещающему ритму, напоминая ЖЭ. При разграничении желудочковых «захватов» на фоне субтотальной АВ блокады и ЖЭ принимают во внимание, что: а) «захваченные» желудочковые комплексы всегда следуют за зубцами Р и связаны с ними соответствующими интервалами Р—R; б) ЖЭ (из одного места) обычно имеют постоянный интервал сцепления, тогда как в «захваченных» желудоч- новых комплексах расстояние от предшествующего выскальзывающего комплекса может варьировать; в) длительность паузы после «захваченного» комплекса равна циклу замещающего (идиовентрикулярного) водителя ритма или короче его; паузы после ЖЭ длиннее цикла замещающего водителя ритма. Однако встречаются и исключения из этого правила. Проведенные к желудочкам импульсы могут вызывать временное торможение активности идиовентрикулярного водителя ритма, что вызывает некоторое запаздывание выхода очередного идиовентрикулярного импульса и тем самым удлинение паузы после «захвата». С другой стороны, ЖЭ в ряде случаев не проникают в идиовентрикулярный центр и оказываются интерполированными между двумя идиовентрикулярными сокращениями. Пауза после такой экстрасистолы будет короче ожидаемой. Диагностические трудности возрастают при «сосуществовании» захватов желудочков и ЖЭ. Еще больше усложняется диагностика, когда субтотальная АВ блокада комбинируется с ФП (ТП). У ряда больных с субтотальной АВ блокадой происходит внезапное, «парадоксальное» удлинение цикла замещающего ритма. Можно себе представить, что это связано с механизмом скрытого АВ проведения. Наджелудочковый импульс, проникающий достаточно глубоко в разветвления проводящей системы, хотя и не вызывает возбуждения желудочков, но оказывает влияние на время формирования очередного идиовентрикулярного импульса. Фактически имеет место невидимый захват желудочков. При субтотальной АВ блокаде в части случаев сохраняется ретроградное проведение импульсов от желудочков к предсердиям. Зубцы Р' располагаются вскоре после комплексов QRS, они отрицательные и заостренные в отведениях II, III, aVF, положительные — в отведении aVR. Можно указать и другие признаки, об- щие для этих ретроградных зубцов Р': они следуют только за выскальзывающими идиовентрикулярными комплексами, но не за проведенными сокращениями (захватами желудочков); зубцы Р' появляются поздно в синусовом цикле Р—Р, т. е. находятся на коротком расстоянии до следующего синусового зубца Р. Если ретроградный зубец Р' не успевает разрядить СА узел, то очередной синусовый зубец Р приходит в свое время. Расстояние между двумя синусовыми зубцами Р, заключающими инвертированный зубец Р', будет равно двум обычным интервалам Р— Р. Если же ретроградная волна вызывает преждевременную разрядку СА узла, то расстояние Р'—Р будет примерно соответствовать длине нормального синусового цикла, а интервал Р—Р, заключающий Р', будет короче двух обычных интервалов Р—Р. Иногда формируются сливные зубцы Р, отражающие частичную активацию предсердий синусовым импульсом и частично их ретроградную активацию желудочковым импульсом, преодолевшим ВА соединение. Общую картину можно охарактеризовать как обратную АВ диссоциацию, когда на фоне более частого синусового ритма и антероградной АВ блокады желудочки периодически осуществляют захват предсердий (инвертированные зубцы Р'). Наблюдаются редкие случаи, когда ретроградное (ВА) проведение способствует временному улучшению АВ проведения. На ЭКГ видны спорадические ранние захваты желудочков синусовыми импульсами (Р— QRS) после ретроградного зубца Р' (QRS—Р'). Такое же преходящее улучшение АВ проводимости может наступить вслед за желудочковой или АВ экстрасистолой. ЭФИ проводят у больных, у которых далеко зашедшая АВ блокада сочетается с широкими комплексами QRS. При узких QRS появляется потребность в ЭФИ, если частота желудочкового ритма ^40 в 1 мин и он не учащается под воздействием физи- 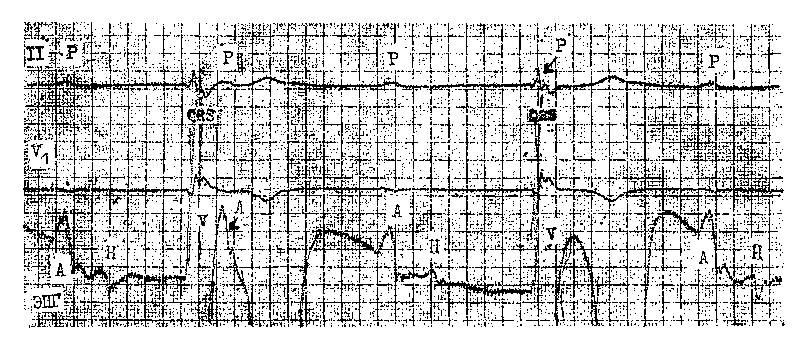 Рис. 162. Полная АВ (Н—V) блокада в сочетании с А—Н блокадой I ст. Интервалы А—Н=120 мс; Р—Р = 900 мс (66 в 1 мин), R—R (V—V) = 1940 мс (« 30 в 1 мин.). ческой нагрузки или атропина сульфата. Вживление кардиостимулятора показано больным, ощущающим головокружение, слабость,— симптомы, непосредственно связанные с бради-кардией, вызванной дистальными АВ блокадами 2:1, 3:1 или более тяжелыми АВ блокадами II степени типа II (рис. 162). Абсолютные показания к постоянной ЭКС: обмороки, застойная недостаточность кровообращения, тоже зависящие от АВ блокады и брадикардии. АНТЕРОГРАДНАЯ АВ БЛОКАДА III СТЕПЕНИ, ИЛИ ПОЛНАЯ АВ БЛОКАДА Потеря связи между возбуждением предсердий и желудочков — важнейшая особенность поперечной блокады сердца. Предсердный ритм (зубцы Р) оказывается чаще желудочкового (комплексы QRS), в отличие от АВ диссоциации, при которой независимый ритм желудочков превышает предсердный ритм или равен ему. Электрокардиографические и клинические признаки полной АВ блокады во многом зависят от уровня блокирования: в АВ узле, общем стволе или в обеих ножках пучка Тиса. Различия имеют отношение к форме комплексов QRS, частоте замещающего ритма и его устойчивости. Распределение между узловыми, стволовыми и трехпучковыми полными АВ блокадами меняется в зависимости от того, острый или хронический характер носят эти блокады. Острые, преходящие АВ блокады III степени (ЭКГ, этиология, формы). Они встречаются у 2,5—8% больных инфарктом миокарда, причем более 60% случаев этих блокад приходятся на первые 24 ч заболевания. Их длительность колеблется от секунд до нескольких дней, составляя чаще 1,5—2,5 дня, иногда затягиваясь до 14—16 дней. Только у небольшого числа больных полная АВ блокада становится постоянной [Чазов Е. И., Боголюбов В. М., 1972; Руда М. Я., Зыско А. П., 1977; Чернов А. 3., Кечкер М. И., 1979; Малая Л. Т. и др., 1981; Кушаков-ский М. С., 1986; Новиков В. И., 1986]. Хотя число поступающих в клинику больных с переднеперегородочны-ми и нижнезадними инфарктами миокарда примерно одинаково, полные АВ блокады в 2—4 раза чаще осложняют течение нижнезадних инфарктов. Новые исследования показали, что ранние АВ блокады (в течение первых суток заболевания) оказыва- ются чувствительными к атропину, что подчеркивает роль ваготонии в угнетении АВ узловой проводимости. Более поздние АВ узловые блокады III степени (на 2—3-й сутки) при нижних инфарктах миокарда устойчивы к атропину. Полагают, что их возникновение связано с ишемией зоны N АВ узла, поскольку у большинства людей он снабжается кровью из ветви правой венечной артерии, обеспечивающей поступление крови к нижнезадней стенке левого желудочка. Непосредственный эффект ишемии усиливается выделяющимся под ее воздействием из миокарда аденозином. Последнему противодействует не атропин, а метил-ксантин, например диафиллин (5 мг/ кг массы тела больного внутривенно за 15 мин), улучшающий АВ узловую проводимость [Shah К. et al., 1987]. F. Bilbao и соавт. (1987) провели гистологическое исследование проводящей системы в сердцах 44 больных, погибших от острого задненижнего инфаркта миокарда. У 97% из них, имевших АВ блокаду II и III степени, были обнаружены признаки некроза предсердно-перегородочных волокон, прилегающих к АВ узлу. По мнению авторов, пренодальный пред-сердный некроз составляет анатомическую основу АВ блокад у больных с нижнезадним инфарктом миокарда. Возможно, что это больше относится к затяжным или постоянным прокси-мальным инфарктным АВ блокадам. Развитие полной узловой (прокси-мальной) АВ блокады при нижнезадних инфарктах миокарда обычно происходит постепенно: ей предшествует АВ блокада I степени или II степени типа I. При перерыве проведения в АВ узле начинает функционировать замещающий водитель ритма из АВ соединения. Из 193 случаев нижнезаднего инфаркта миокарда, осложнившегося полной АВ блокадой, в 148 (77%) комплексы QRS имели продолжительность менее 0,12 с [Bigger J., 1977]. Число замещающих АВ импульсов колеблется у разных больных от 40 до 55 в 1 мин, ритм бывает достаточно устойчивым. На ЭПГ регистрируются волны А и независимые комплексы Н—V (<55 мс), т. е. подтверждается, что место блокады — АВ узел, а импульсы генерируются дистальнее в АВ соединении. Не столь уж редко при нижних инфарктах миокарда наряду с нарушением проводимости в АВ узле урежается и синусовый ритм (рефлекторный или ишемический механизм) . Если на фоне синусовой бра-дикардии появляется ускоренный ритм АВ соединения до 60—70 в 1 мин (за счет ишемии и отека этой области), то может возникнуть АВ диссоциация, имитирующая полную АВ блокаду. Это осложнение преходящее (1—3 дня) исчезает после введения атропина или изопротеренола. При переднеперегородочных инфарктах миокарда острая полная АВ блокада формируется ниже общего ствола, она захватывает обе ножки пучка Гиса. Это следствие тяжелых повреждений межжелудочковой перегородки, которая снабжается кровью из передней нисходящей ветви левой венечной артерии. Такие инфарктные АВ блокады возникают внезапно на фоне синусового ритма с нормальными интервалами Р—R. Иногда в короткой промежуточной фазе можно зарегистрировать появление полной блокады правой ножки и (или) АВ блокады II степени типа II. Замещающий желудочковый ритм в период полной дистальной АВ блокады медленный С ^35 в 1 мин) и неустойчивый. У 90 % больных комплексы QRS широкие ([3=0,12 с) и деформированные. На ЭПГ желудочковые комплексы представлены волнами V без предшествующей осцилляции Н; синусовые импульсы проводятся через АВ узел с образованием связанных комплексов А—Н. Ди-стальные полные АВ блокады дают высокую внутрибольничную летальность— порядка 65% против 34% при проксимальных (узловых) полных АВ блокадах, осложняющих нижнезадние инфаркты миокарда. Помимо инфаркта миокарда, некоторые другие заболевания или воздействия могут быть причиной преходящей АВ блокады III степени. Возрастает частота различных по этиологии миокардитов (дифтерия, вирус Коксаки и другие вирусы, а также лептоспироз, кандидоз, токсо-плазмоз, болезнь Чагаса), единственным проявлением которых бывает поперечная блокада, исчезающая при раннем и активном лечении. За последние годы мы наблюдали 4 больных с внезапно возникшей, обратимой АВ узловой блокадой III степени, вызванной отравлением алкоголем и выраженными электролитными расстройствами. В клинической практике не столь уж редко регистрируют полные АВ узловые блокады, возникающие в результате неконтролируемой, избыточной дигитализации больных с ФП. Иногда преходящая АВ блокада III степени бывает следствием чрезмерной чувствительности холиноре-цепторов АВ узла к ваготоническим рефлексам. У ряда больных с ИБС такая блокада возникала в момент питья холодной жидкости. Атропин предотвращал эту реакцию, тогда как нитроглицерин ей не препятствовал [Gelman J., Papine С., 1984]. Неоднократно описывали обмороки у больных при глотании пищи. S. Nakaga-wa и соавт. (1987) показали, что у одного из таких больных ваготониче-ский рефлекс (к АВ узлу) имел источник в области тензорецепторов в нижней части пищевода. После внутривенного введения атропина АВ блокада не возникала. Аналогичный механизм лежит в основе острой АВ узловой блокады, развивающейся у отдельных больных при интубации трахеи [Pastore J. et al., 1978]. Во многих из этих наблюдений полная АВ блокада локализовалась в АВ узле. Склонность к острым, парок-сизмальным поперечным блокадам свойственна и стволу пучка Гиса, который в этом смысле называют «критической зоной». Непосредственно способствует переходу стволовой АВ блокады 2:1 или блокады типа II в полную стволовую блокаду учащение на дже луд очков ого ритма (парок-сизмальная тахизависимая АВ стволовая блокада III степени) либо повторяющееся скрытое проведение над-желудочковых импульсов в область ствола [Chokshi S. et al., 1990]. Реже встречается пароксизмальная бради-зависимая АВ стволовая блокада III степени. Для ее возникновения имеют значение: а) ускорение диас-толической деполяризации вместе с гипополяризацией клеток ствола; б) гипополяризация этих клеток вместе со смещением их порогового потенциала по направлению к нулю. Известны также пароксизмальные полные стволовые блокады без фиксированной зависимости от частоты наджелу-дочкового ритма. Заслуживают упоминания стволовые блокады, связанные с внутривенным введением 50 мг аймалина за 2—3 мин (повторная запись ЭПГ через 5 мин после окончания инъекции). Такая лекарственная полная АВ блокада развивается у больных, уже имеющих повреждения в области ствола пучка Гиса [Sua-rez L. et al., 1984; Talwar K. et al., 1987]. При физической нагрузке возможно возникновение острых дис-тальных АВ блокад и ниже общего ствола пучка Гиса — у больных со скрытыми нарушениями внутриже-лудочковой проводимости [Chokshi S. et al., 1990]. |
