Аритмии сердца. Кушаковский М.С.. Руководство для врачей СанктПетербург гиппократ 1992 Глава 1 система образования и проведения импульса в сердце (проводящая система сердца)
 Скачать 7.14 Mb. Скачать 7.14 Mb.
|
|
Хронические АВ блокады III степени (ЭКГ, этиология, формы). Они бывают врожденными и приобретенными. Врожденные полные АВ блокады регистрируются, по-видимому, с частотой 1 на 20 000 родов. В 3/4 случаев такие блокады являются изолированной аномалией, в остальных они сочетаются с другими врожденными дефектами сердца, например с транспозицией крупных артерий сердца, выраженным дефектом межжелудочковой перегородки и др. Комбинация прогрессирующей наружной офтальмоплегии, пигментной дегенерации сетчатки и полной АВ блокады полу- чила название синдрома Кирнса — Сейра [Kearns Т., Sayre G., 1958]. В зависимости от уровня блокирования различают 3 типа врожденной блокады III степени. Чаще встречается тип блокады, при котором отсутствует соединение мышцы предсердия с более дистальной частью АВ проводящей оси (atrionodal discontinuity, по М. Lev и соавт., 1971). При другом типе блокады нет связи между АВ узлом и миокардом желудочков (nodoventricular discontinuity). Наконец, III тип блокады, встречающийся весьма редко, вызывается врожденным перерывом проводимости по обеим ножкам пучка Гиса [Pin-sky W. et al., 1982]. В последнее время развитие врожденных поперечных блокад сердца стали связывать с нахождением в сыворотке новорожденных (до 6 мес) антител к растворимым тканевым ри-бонуклеопротеинам (анти-Ro антитела) . Предполагают, что эти антитела, обнаруживаемые у 80% матерей детей с врожденной блокадой, переходят к плоду через плаценту и вызывают прямое повреждение сердца, в частности воспаление и полное замещение некоторых участков проводящей системы фиброзной тканью [Scott J. et al., 1983; Yen S. et al., 1986]. H а Э К Г при проксимальных врожденных АВ блокадах III степени комплексы QRS могут иметь признаки гипертрофии левого желудочка, зубцы Т отрицательные в средних грудных отведениях, положительные заостренные — в боковых грудных отведениях. При дистальных врожденных АВ блокадах комплексы QRS замещающего ритма имеют вид блокады ножки пучка Гиса. Если возникают сомнения относительно места АВ блокирования и активности замещающего водителя ритма, проводят ЭФИ. Записывают ЭПГ и проводят сверхчастую стимуляцию желудочков с разной частотой (70—150 в 1 мин). Измеряют время восстановления автоматизма АВ водителя ритма по величине интервала между последним стимулируемым комплексом QRS и первым спонтанным выскальзывающим комплексом QRS. Корригированное время восстановления автоматизма АВ водителя ритма вычисляют путем вычитания из времени восстановления АВ автоматизма длины цикла основного замещающего АВ ритма. У больных с АВ водителем ритма, испытывающих головокружение, слабость этого водителя ритма подтверждается, если корригированное время восстановления АВ автоматизма превышает 200 мс [Narula О., Narula J., 1978]. Приобретенные в течение жизни человека хронические АВ блокады III степени («200 на 1 млн человек) распределяются так: в 16—25% случаев они локализуются в АВ узле, в 14—20%— в стволе и в 56—68% -в обеих ножках пучка Гиса [Narula 0. et al., 1971; Puech P. et al., 1976]. Электрокардиографические признаки полной АВ узловой блокады были описаны выше. Можно добавить, что более чем у 20% больных с хронической полной АВ узловой блокадой комплексы QRS выскальзывающего ритма из проксимальной части АВ соединения (нижний отдел АВ узла) оказываются расширенными за счет сопутствующей блокады ножки (рис. 163). Частота сердечных сокращений у разных больных — от 35 до 55 в 1 мин, она может возрастать в ответ на Физическую нагрузку или введение атропина [Narula О., Shan-tha N., 1980]. Причины хронической полной АВ узловой блокады: миокардиты, «кол-лагеновые болезни» с фиброзным перерождением специализированных клеток АВ узла, инфаркт миокарда с необратимыми изменениями ткани узла, хирургические операции на сердце с повреждением узла, идио-патический кальциноз правого фиброзного треугольника (АВ узла), саркоидоз, сифилитическая гумма, прорастание соединительной ткани в область АВ узла после лучевой терапии (лимфогранулематоз и др.). Устойчивые АВ блокады III (II) сте- 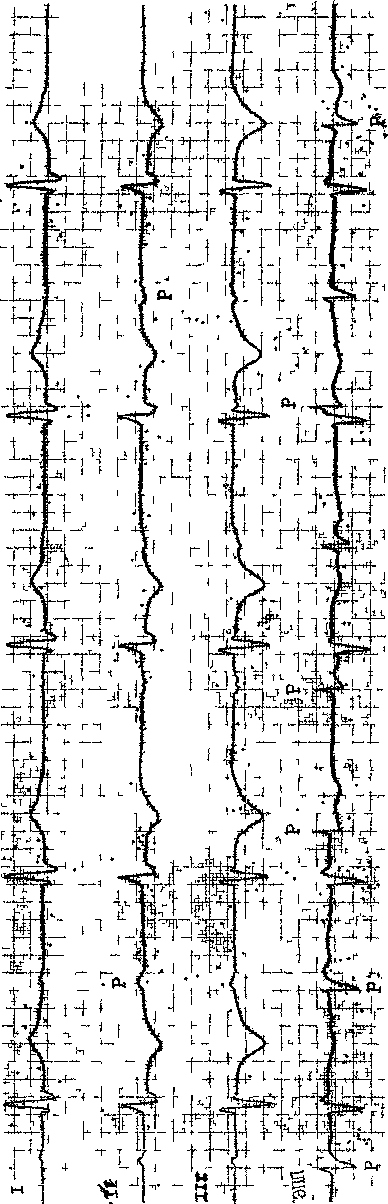 Рис. 163. Полная АВ узловая блокада. Частота желудочкового ритма около 46 в 1 мин. Миграция предсердного водителя ритма (от синусовых Р до нижнепредсердных и сливных). пени с узкими комплексами QRS возникают у больных с протезированным митральным клапаном при развитии инфекционного эндокардита (распространение инфекции от кольца митрального клапана). Полные АВ стволовые блокады — следствие перерыва проводимости в одной из 3-х зон общего ствола: про-ксимальной, средней, дистальной. В случае проксимальной полной стволовой блокады ЭПГ бывает такой же, как и при полной АВ узловой блокаде. При средней и дистальной стволовых блокадах на ЭПГ виден двойной Н потенциал. Первая осцилляция hi отражает возбуждение ствола импульсом, пришедшим сверху; она регулярно следует за предсерднои волной А и связана с ней интервалом А—hi. Вторая, более поздняя, осцилляция Н2 появляется независимо и более редко; она предшествует желудочковой волне V, с которой связана интервалом Н2—V. Э К Г у больных с хроническими стволовыми блокадами III степени характеризуется редким регулярным ритмом (от 30 до 45—50 в 1 мин), иногда он ускоряется до ^70 в 1 мин, например во время хирургических операций на сердце. Комплексы QRS у отдельных больных сохраняют наджелудочковый вид, обычно же они деформированы и расширены из-за сопутствующих нарушений внутрижелудочковой проводимости В ответ на физическую нагрузку на иболее проксимальные водители рит ма могут повышать частоту ритма вдвое [Trohman R. et al., 1987]; ди-стальные центры автоматизма весьма I слабо «реагируют» на нагрузку или введение атропина сульфата. Верхний предел их импульсаций — около 56 в 1 мин. Массаж синокаротидной области и блокирование Б-адренерги-ческих рецепторов вызывают уреже-ние замещающего ритма всего на 1—2 комплекса в 1 мин. Правда, спонтанные колебания частоты этого ритма возможны как в течение суток, так и ото дня ко дню. Полная АВ блокада за счет двусторонней блокады ножек более чем в половине случаев (54%) бывает связана с процессами склеро-дегенеративного характе-р а. Один из этих процессов — б о-лезньЛенегра [Lenegre J., 1964, 1966] — первичное склеродегенера-тивное заболевание в пределах проводящей системы без вовлечения миокарда или фиброзного скелета. Оно проявляется в основном полной блокадой правой ножки в сочетании с блокадой передневерхнего разветвления левой ножки. Чаще поражает мужчин среднего возраста; в литературе есть единичные описания болезни Ленегра у мужчин 19—21 года [Dhingra R. et al., 1974; Dianzum-ba S. et al., 1977]. Иногда болезнь Ленегра называют идиопатическим двусторонним фиброзом ножек. Другой процесс, встречающийся у пожилых людей и стариков (чаще у женщин),— прогрессирующий склероз и кальцинирование (обызвествление) левой стороны сердечного скелета, захватывающие кольцо митрального клапана (annulus mitralis) и основание его створок, центральное фиброзное тело, мембранозную часть межжелудочковой перегородки, аортальное кольцо и основание полу-луний аорты (болезнь Л е в' а) [Lev M., 1964]. Исследования нашего сотрудника А. А. Балябина (1987, 1989) подтверждают связь нарушений АВ и внутрижелудочковой проводимости с идиопатическим каль-цинозом внутрисердечных структур («кальцифицирующая болезнь миокарда») [Кушаков-ский М. С. и др., 1985]. АВ блокады, в основе которых лежат болезни Ленегра и Лев'а, называют также первичными идиопа-тическими полными АВ блокадами. R. Dhingra и соавт. (1974) указали три критерия, позволяющие при жизни больного диагностировать эти формы нарушения проводимости: возникновение прогрессирующей внутрижелудочковой блокады, более или менее быстро заканчивающейся формированием полной АВ блокады; локализация полной АВ блокады ниже общего ствола пучка Гиса; отсутствие каких-либо других органических заболеваний сердца. В наше время следует добавить четвертый признак: эхокар-диографические указания на дегенеративное обызвествление (фиброз) в области межжелудочковой перегородки [Кушаковский М. С. и др., 1990]. К числу заболеваний, тоже осложняющихся хроническими дистальны-ми АВ блокадами III степени, относятся: ИБС (15%), застойная кардио-миопатии (13%) миокардиты (4%, в это число входят миокардиты у детей, вызываемые инфекционным мо-нонуклеозом, вирусом ветряной оспы — Ettedgui J. et al., 1987), конст-риктивный перикардит, коллагено-вые болезни (3%, в частности дер-матомиозит), амилоидоз сердца (3%), сифилитические гуммы в межжелудочковой перегородке (3%), саркоидоз, опухоли сердца (мезоте-лиомы и др.), спирохетоз (лаймская болезнь), трихиноз, токсоплазмоз, абсцессы, микседема [Davies M. et al., 1983; Evans D., Stovin P., 1986; Ba-jaj A. et al., 1988]. Следует упомянуть о новых данных относительно патогенеза полной АВ блокады у больных с «коллагеновыми болезнями»: решающее значение придается появлению в крови анти-Ro антител в высокой концентрации. Эти антитела (на фоне изменений в миокарде — воспаление, фиброз) находили у имевших полную АВ блокаду больных, погибших от дерматомиозита [BehanW. et al., 1986]. Желудочковая ЭКГ при хронической трехпучковой АВ блокаде III степени имеет некоторые особенности. Для нее типичен медленный (^35 в 1 мин) идиовентрикулярный ритм. Как уже упоминалось, при полной АВ узловой блокаде замещающий ритм тоже в части случаев имеет уширенные комплексы QRS. Проводя дифференциальную диагностику (если не регистрируют ЭПГ),учитывают, что: а) дистальной АВ блокаде III степени часто предшествует чередование блокады правой и левой ножки; б) такое же чередование различных комплексов QRS иногда происходит при уже сложившейся полной АВ блокаде; в) в стандартных (усиленных) отведениях от конечностей комплексы QRS могут иметь вид блокады левой ножки или блокады одного из ее разветвлений, а в грудных отведениях — блокады правой ножки; г) одновременно увеличиваются Id в Vi и vs-g (Id — intri-sicoid deflection). Фаза реполяриза-ции желудочков, независимо от уровня полной АВ блокады, удлиняется; иногда это бывает следствием слияния зубцов Т и U. Увеличение зубца U объясняют повышением конечного диастолического давления в желудочках, связанного с брадикардией. Одновременно возрастает амплитуда зубца Т; отношение T/U остается нормальным. Основное правило, согласно которому желудочковый ритм при полной АВ блокаде регулярен, имеет ряд исключений. По данным Н. А. Андреева, К. К. Пичкур (1985), не вполне ритмичные возбуждения идио-вентрикулярных центров можно видеть в 25% случаев полной АВ блокады. Легкие колебания частоты ритма (разница между интервалами R—R до 0,18 с) имеются у некоторых больных при сочетании полной АВ узловой блокады с ФП (ТП). При тщательном анализе, здесь скорее выявляется не тотальная, а субтотальная АВ блокада. Возможно, что желудочковая аритмия — следствие скрытого проведения наджелудочко- вых импульсов в центр АВ соединения. Существенные колебания частоты желудочковых сокращений начинаются при возникновении у больных приступов MAC. По-видимому, желудочковые центры после их остановки или преходящей ФЖ медленно и неравномерно восстанавливают исходную частоту импульсаций (в течение нескольких минут). Нарушают регулярность замещающего ритма ЖЭ и нередко возникающие приступы неустойчивой ЖТ (своеобразный синдром бради-тахикардии) [Zoll P., Linenthal A., 1963]. Пауза после ЖЭ длиннее обычного идио-вентрикулярного интервала, если экстрасистола не оказывается интерполированной. Правильность замещающего ритма нарушается и в тот момент, когда идиовентрикулярный центр «уступает» свою роль другому (или другим) идиовентрикулярыым центрам. При таком смещении водителя ритма изменяется и форма комплексов QRS. Большое значение в возникновении желудочковых аритмий имеют внезапные выпадения желудочковых комплексов, иногда обозначаемые как «блок в блоке» [Volhard F., 1909], или блокада выхода. Под блокадой выхода из идиовентрикулярного центра (exit block) понимают неспособность импульса распространяться от центра к окружающему миокарду. Происходят, например, спорадические либо регулярные выпадения каждого второго идиовентрикулярного комплекса. В последнем случае ритм урежается в 2 раза, а интервалы R—R становятся весьма продолжительными, что вызывает припадки MAC. Частота желудочковых сокращений может быть меньше 15 в 1 мин. Бывают и более сложные проявления блокады выхода из идиовентрикулярного центра: 3:2, 5:4 и т. д. Описаны Люциана — Венкеба-ха периодики блокады выхода на фоне полной дисталыюй АВ блокады. Структура этих периодик зависит от изменений «инкремента», т. е. прироста времени выхода импульса от комплекса к комплексу QRS; в конце концов происходит выпадение одного желудочкового комплекса и затем возобновление периодики. Предсердная ЭКГ при полной АВ блокаде. Активность СА узла сохраняется у большинства больных. Синусовые зубцы Р обычно широкие, высокоамплитудные, иногда они сливаются с комплексами QRST, деформируя их. Интервалы Р—Р могут колебаться из-за синусовой или пред-сердной аритмии. Возникают и более выраженные нарушения предсерд-ного ритма, среди которых ведущее значение имеет ФП: синдром Фриде-рика отмечается в 10—27% случаев полной АВ блокады [Лепорский Н. И., 1916; Puech P. el al., 1976]. В большинстве случаев синдрома Фридери-ка АВ блокада локализуется в АВ узле. Реже, чем ФП, встречается предсердная пароксизмальная тахикардия и особенно редко — ТП. Имеются описания предсердной диссоциации и парасистолии на фоне полной АВ блокады. Следует подчеркнуть, что многие предсердные ритмы в период АВ блокады ччутко «реагируют» на физическую нагрузку (учащением) , а также на различные фармакологические воздействия. Вызывает интерес вопрос о влияниях желудочкового замещающего ритма на синусовый (предсердный) ритм. Здесь имеются две возможности. Наличие полной антероградной АВ блокады не исключает ретроградного В А проведения (рис. 164). По данным P. Puech (1975), это наблюдается у 5% больных с узловой (А— Н), у 11% больных со стволовой (Н) и у 23% больных с трехпучковой (Н—V) АВ блокадой III степени. Ретроградные зубцы Р', инвертированные в отведениях II, III, aVF, располагаются позади замещающих комплексов QRS. У части больных выявляется только скрытое ретроградное В А проведение. Другая форма воздействия желудочков на синусовый ритм представлена вентрикулофазной синусовой аритмией (ventriculophasic sinus ar- rhythmia). Она проявляется в ускорении выработки синусовых импульсов при случайном вклинивании желудочковых сокращений. В результате интервалы Р—Р, между которыми находится комплекс QRS, оказываются короче (на 0,02 с или больше) интервалов Р—Р, не содержащих комплекса QRS. Этот феномен наблюдается в 30—40% случаев полной АВ блокады, особенно при редком желудочковом ритме [Зеленин В. Ф., Фогельсон Л. И., 1926; Erlanger J., Blackmail J., 1902]. Имеется указание, что вентрикулофазный эффект отсутствует при полной АВ блокаде, вызванной острым инфарктом миокарда [Андреев Н. А., Пич-кур К. К., 1985]. Вентрикулофазную аритмию объясняют механическими и гемодина-мическими факторами. М. Rosenbaum и Е. Lepeschkin (1955) установили, что усиление синусовой активности, которое они назвали положительным хронотропным эффектом, происходит через 0,3—0,4 с после начала QRS, т. е. довольно поздно. Это может служить доводом в пользу решающей роли механических воздействий, т. е. толчка желудочков, для ускорения выработки синусового импульса. Было также показано, что во второй половине желудочкового цикла, через 0,5—1,5 с после начала QRS, наступает торможение синусовой активности, обозначенное как отрицательный хронотропный эффект. Предполагают, что он — следствие вагусногс рефлекса, возникающего при стимуляции аортальных барорецепторов в момент систолы желудочков. Именно в этом более позднем периоде желудочкового цикла регистрируются так называемые вентрикулофазные предсердные экстрасистолы. Они имеют форму инвертированных, хорошо очерченных зубцов Р', появляющихся в последней четверти интервала R—R, заключающего такие экстрасистолы. Интервал сцепления между последним синусовым зубцом Р и инвертированным экстрасистолическим зубцом Р' колеблется в пределах 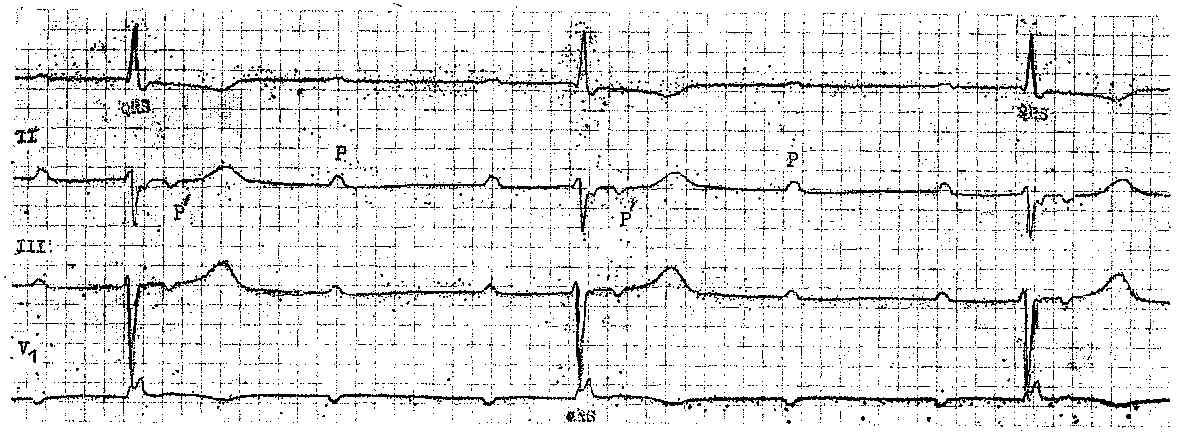 Рис. 164. Полная АВ узловая блокада. Частота пдповентрикулярного ритма около 25 в 1 мин. Ретроградное ВА прс 0,38—0,52 с. Вентрикулофазную синусовую аритмию можно наблюдать и у больных с искусственным желудочковым водителем ритма. Показания к ЭФИ при приобретенных полных АВ блокадах. Больные с бессимптомной полной АВ блокадой и узкими комплексами QRS являются кандидатами для ЭФИ, если у них желудочковый ритм имеет низкую частоту, не возрастающую во время физической нагрузки или после введения атропина сульфата. АВ блокада у таких больных может локализоваться в АВ узле или в стволе пучка Гиса, что предопределяет различный прогноз. Как уже упоминалось, при приобретенных полных АВ блокадах с широкими комплексами QRS место блокирования в основном находится в стволе или дистальнее ствола. Однако в части случаев АВ блокада бывает узловой, и она сочетается с блокадой ножки пучка Гиса. Регистрация ЭПГ позволяет разграничить этих два внешне сходных состояния, отличающихся прогнозом и показаниями к постоянной кардио-стимуляции, о чем речь пойдет ниже. Особенности гемодинамики, клинические проявления и течение хронической полной АВ блокады. Распознавание полной АВ блокады по ЭКГ несложно. Диагноз может быть поставлен и при выслушивании сердца. На фоне регулярных и редких сокращений сердца изменяется громкость I тона: от ослабленного до «пушечного» тона Стражеско (приближение IV тона к I тону), иногда в течение длинной желудочковой диастолы слышны глухие «изолированные» IV тоны. Кроме того, можно уловить раздвоение II тона, усиливающееся на вдохе, если идиовентри-кулярный импульс исходит из левого желудочка, и парадоксальное раздвоение II тона, если импульс вырабатывается в правом желудочке (блокада левой ножки). Параллельно колебаниям громкости I тона изменяется яремный венный пульс: от отрицательного до «пушечного», когда совпадает систола предсердий и же- лудочков. Кроме того, бросается в глаза расхождение между редким, правильным пульсом на лучевой артерии и более частым, тоже правильным яремным венным пульсом. Известно, что здоровое сердце еще способно обеспечить постоянство МО при снижении частоты его сокращений до 40 в 1 мин. Благодаря удлинению диастолы, увеличению конечного диастолического объема желудочков и «соблюдению» закона Франка — Старлинга происходит максимально возможное повышение УО, что и компенсирует брадикардию. При дальнейшем урежении сердечных сокращений возрастание УО уже не происходит и МО понижается. Наш сотрудник В. И. Новиков (1986) рассчитал, что в этих условиях величины должного максимального ударного индекса для мужчин равны 72,3— 98,3 мл/м2, для женщин — 67,0— 95,5 мл/м2. У больных с приобретенной в течение жизни полной АВ блокадой весьма часто имеется повреждение миокарда левого желудочка. Поэтому урежение сокращений сердца не может быть компенсировано нужным приростом УО. У таких больных расширяется сердце, а кривые Франка— Старлинга смещаются вправо и вниз, отражая снижение сократительной функции левого желудочка [Куша-ковский М. С., Новиков В. И., 1986]. Клинические признаки недостаточности кровообращения выявляются более чем у 90% больных с полной АВ блокадой. В 75% случаев недостаточность кровообращения соответствует II—III стадии по классификации Стражеско — Василенко. Остальные больные испытывают одышку при физических усилиях. Разумеется, когда оценивают состояние гемодинамики при полной АВ блокаде, принимают во тшимание не только развитие застойной недостаточности кровообращения, но и такие часто встречающиеся ее проявления, как усиление стенокардии, сниженное кровоснабжение конечностей («перемежающаяся хромота») и, конечно, ишемия мозга. Острая ишемия мозга и ее клинический эквивалент — синдром MAC — наиболее яркое и грозное осложнение бра-дикардии, связанной с полной АВ блокадой. Тяжесть синдрома MAC определяется в основном 3 факторами: а) длительностью асистолической паузы; б) активностью замещающих автоматических центров; в) состоянием мозгового кровообращения больного. Соответственно, каждый больной имеет свой индивидуальный порог начала приступа, но и этот порог изменчив. Приступ MACначинается, как правило, внезапно. При асистолии длительностью 4—4,5 с может еще не быть четкой симптоматики. Удлинение паузы до 5—9 с вызывает у больного головокружение, потемнение в глазах, оцепенелость. На 10—15-й секунде асистолии больной теряет сознание, вскоре возникают тонические и клонические мышечные судороги, напоминающие эпилептические; нарушается дыхание, расслабляются сфинктеры (непроизвольные мочеиспускание и дефекация). Поскольку деятельность сердца приостанавливается, его тоны не выслушиваются (либо они очень редки и нерегулярны) , АД не определяется. Приступ длится недолго: от 10—20 с до 1 мин. Возобновление сокращений сердца происходит спонтанно; к больному сразу же, без продромов, возвращается сознание, хотя могут быть ретроградная амнезия, оглушенность; возрастает АД и розовеют кожные покровы. В отличие от эпилепсии, при приступах MAC отсутствует аура, не происходит прикус языка с отделением окрашенной кровью пены или слюны. Надо также учитывать, что при эпилептическом припадке лицо больного становится циа-нотичным с самого начала, бледность появляется после окончания припадка. В первые секунды приступа MAC лицо бледнеет, и только в момент возникновения судорог оно становится синюшным, а при возобновлении сердечной деятельности краснеет. У больных с выраженным атеросклерозом мозговых сосудов длительные периоды асистолии могут приводить к развитию глубокой коматозной формы синдрома MAC. Напротив, при его абортивных вариантах внезапно наступающий обморок с побледнени-ем лица не сопровождается судорогами. Число приступов MAC колеблется от одного до нескольких десятков подряд, разделенных короткими светлыми промежутками. Многократно повторяющиеся и затяжные приступы ведут к ослаблению интеллекта и памяти, что особенно заметно у более молодых людей [Чазов Е. П., Боголюбов В. М., 1972; Новиков В. И., 1986; Кушаковский М. С., Денисова Т. С., 1986, 1989; Томов Л., Томов Ил., 1976, 1979; Magner J., 1986]. Лишь 15—18% больных с приобретенной полной АВ блокадой не страдают от обмороков. Жизненный прогноз больного резко ухудшается после первого, даже стертого приступа MAC. Средняя продолжительность жизни этих больных, если они не получают соответствующего лечения, около 2,5 лет. Дис-тальные АВ блокады опаснее про-ксимальных: развернутые приступы MAC развиваются более чем у 70% больных с дистальной поперечной блокадой и только у 25% больных с проксимальной полной АВ блокадой. При оценке тяжести полной АВ блокады принимают во внимание и характер патологического процесса в сердце, вызвавшего поперечную блокаду (ЖТ и ФЖ заметно чаще возникают у больных ИБС). Не всегда одинаково течение врожденных полных АВ блокад. АВ узловые блокады с устойчивым замещающим ритмом могут не причинять больному неприятностей. Известны случаи, когда люди с таким типом блокирования нормально росли и развивались, выполняли физическую работу; женщины благополучно переносили беременность и роды. Тяжелее протекают врожденные стволовые АВ блокады III степени либо врож- денные полные блокады, сочетающиеся с другими врожденными дефектами сердца. Смертность от этих блокад особенно велика в неонаталь-ном периоде (10%), она заметно понижается в школьном возрасте и в юности, а затем начинает медленно возрастать. Следовательно, приступы MAC возможны и у лиц с врожденными АВ блокадами III степени [Esscher 1981; Yeen S. et al., 1986]. ЛЕЧЕНИЕ АВ БЛОКАДЫ III СТЕПЕНИ И ЕЕ ОСЛОЖНЕНИЙ Острые полные АВ блокады. Обязательным представляется выяснение причины, вызвавшей нарушение проводимости. Этиологическая или этиопатогенетическая терапия заболевания сердца, например миокардита, может оказаться решающей для устранения поперечной блокады сердца. Лекарственное лечение самой АВ блокады, хотя и не имеет определяющего значения, но и им не следует пренебрегать. Перерыв проводимости в АВ узле вагусного происхождения иногда удается устранить внутривенным введением 1 мл 0,1% раствора атропина сульфата. В этих же случаях, а также при блокадах, вызванных пропранололом или верапами-лом, могут быть использованы: а) изо-пропилнорадреналин: 5 мг изадрина под язык с повторением через 2—4 ч либо внутривенное капельное вливание новодрина; для этого 2 ампулы но 1 мл 0,05% раствора, т. е. 1 мг новодрина, разводят в 250 мл 5% раствора глюкозы; начальная скорость вливания — от 15 до 30 капель в 1 мин, ее повышают каждые 5— 10 мин, пока частота желудочковых сокращений не достигнет 45—50 в 1 мин; б) алупент вводят медленно внутривенно: 0,5—1 мл 0,05% раствора в 10 мл изотонического раствора натрия хлорида. Изадрин и алупент не показаны при полной АВ блокаде, вызванной дигиталисной интоксикацией. Если острая полная АВ узловая блокада затягивается, несмотря на введение атропина сульфата или других препаратов, и ухудшается кровообращение, немедленно переходят к временной чрезвенозной эндокар-диальной электрической стимуляции сердца (электрод-катетер в полости правого желудочка). Такая ситуация возникает, в частности, у некоторых больных в остром периоде нижнезаднего инфаркта миокарда. ЭКС с индивидуально подобранной частотой желудочкового ритма (60—80 в I мин) способствует более быстрому восстановлению проводимости в АВ узле и тем самым — уменьшению числа смертельных исходов. Надо только иметь в виду, что ишемичес-кие (инфарктные) АВ узловые блокады I степени и II степени типа I могут временно замещаться ускоренным ритмом АВ соединения, тоже ишемической природы. Возникающая при этом АВ диссоциация не должна восприниматься как переход к полной АВ блокаде, и здесь не требуется ЭКС. АВ блокада III степени, развивающаяся при переднеперегородочных инфарктах миокарда, как правило, служит показанием к ЭКС. К профилактической ЭКС прибегают, если в остром периоде инфаркта миокарда внезапно возникают: АВ блокада II степени типа II; двух-трехпучко-вые блокады, в частности: чередование блокады правой и левой ножки; блокада правой ножки с отклонением электрической оси QRS влево; блокада левой ножки с удлинением интервала Р—R. Как уже упоминалось, такие нарушения внутрижелу-дочковой проводимости создают повышенный риск появления дисталь-ной АВ блокады III степени. Например, при остро возникших (вследствие инфаркта миокарда) полной блокаде правой ножке и блокаде перед-неверхнего разветвления левой ножки переход к полной поперечной блокаде отмечается почти у 50% больных. Хотя смертность в этой группе больных зависит от тяжести инфарк- та миокарда и недостаточности кровообращения, сама по себе полная АВ блокада резко ухудшает исход заболевания; временная ЭКС в какой-то степени этому противодействует. Если же у больного блокада ножки или двухпучковая блокада регистрировалась до инфаркта миокарда, то профилактическая ЭКС не проводится до тех пор, пока отсутствуют признаки нарастания АВ блокады. Аналогичным образом поступают и при проведении хирургических операций у больных, имевших в доопе-рационном периоде нарушения внут-рижелудочковой проводимости. Хронические полные АВ блокады. Больные с этими блокадами (независимо от уровня нарушения проводимости) составляют значительную часть людей, нуждающихся в постоянной ЭКС. Это можно иллюстрировать данными Ленинградского про-тивоаритмического центра. С января 1980 г. по январь 1988 г. здесь были госпитализированы 2136 больных с АВ блокадами III степени и далеко зашедшими АВ блокадами II степени (у 750 из них произошла поломка вживленного кардиостимулятора). Средний возраст больных, среди которых больше 60% были женщины, составил 70 лет. Временная эндокар-диальная электрическая стимуляция в течение 3—7 дней потребовалась почти 70% больным. Она способствовала улучшению гемодинамики и общего состояния больных [Новиков В. И., 1985; Кушаковский М. С., Новиков В. И., 1986; Узилевская Р. А. и др., 1987]. Постоянные водители ритма (вместе с заменой старых) были установлены 1984 больным (92,8%); операции производили кар-диохирург Д. Ф. Егоров с сотрудниками. Из 17 больных с врожденными АВ блокадами III степени (10 женщин и 7 мужчин) вживление кардиостимулятора понадобилось только 5 («29%). Существует точка зрения, что показания к вживлению кардиостимулятора больным с полной АВ блокадой могут быть: «жесткими» (синд- ром MAC, обмороки) и «мягкими» (сердечная недостаточность). По данным Британской группы по кардио-стимуляции (1986), только у 5,7% больных из общего числа стимулированных поводом для ЭКС послужила декомпенсация сердца. Это явно недостаточно. Наблюдения нашей клиники показывают, что искусственная электрическая стимуляция сердца не только избавляет больных от приступов MAC, но и в 90% случаев повышает переносимость ими физических нагрузок, устраняет или в значительной степени ослабляет проявления недостаточности кровообращения, способствует понижению чрезмерно повышенного систолического АД, облегчает течение стенокардии. Увеличивается продолжительность жизни больных, несмотря на то, что многие из них пожилые и старые люди. Ряд больных получают возможность вернуться к сложной умственной работе и к общественной деятельности (по материалам S. Janosek, P. Kamaryt (1986), продолжают работать примерно !/4 больных трудового возраста). Правда, при уже развившейся деменции трудно ожидать заметного улучшения. Согласно данным В. И. Новикова (1986), можно выделить несколько типов реакции сердца в ответ на ЭКС (кривые ЧСС—МО сердца). У одной группы больных МО постепенно возрастает по мере увеличения частоты стимуляции до 70—75 в 1 мин. Дальнейшее ускорение сокращений сердца не сказывается на МО. У другой группы больных не происходит заметных изменений гемодинамики, пока не достигается оптимальная («критическая») частота ритма. Выявляется также небольшая группа больных (меньше 9%), у которых реакция на ЭКС бывает неблагоприятной: это лица с крайней степенью миоген-ной дилатации сердца. При неполном восстановлении кровообращения дополнительный эффект дает назначение больным сердечных гликозидов, а также периферического вазодилататора коринфара (нифедипипа) в дозе 10—20 мг 2— 3 раза в день и (или) препарата с положительным инотропным действием — миофедрина по 1 таблетке 3—4 раза в день. Уже накоплен большой опыт диспансеризации больных с вживленными кардиостимуляторами [Камшило-ва Е. А., 1988; Стирбис П. П. и др., 1988; Попов С. Б. и др., 1989]. Про- изводят не только оценку гемодина-мики и общего состояния больных, но и с помощью специальных приборов осуществляют периодический контроль за функционированием системы ритмовождения сердца, источников питания, электродов; изменяют программу работы стимулятора, определяют сроки и типы повторных хирургических операций. |
