Топическая диагностика. Топическая диагностика заболеваний нервной системы (Триумфов. Руководство издание четвертое, дополненное и переработанное государственное издательство медицинской литературы
 Скачать 5.36 Mb. Скачать 5.36 Mb.
|
ПЕРИФЕРИЧЕСКИЙ (ВЯЛЫЙ, АТРОФИЧЕСКИЙ) ПАРАЛИЧПериферический паралич является, как только что было сказано, результатом поражения периферических двигательных нейронов, т. е. клеток передних рогов спинного мозга (или двигательных ядер черепных нервов), передних. корешков и двигательных волокон спинномозговых и черепных периферических нервов. Этот тип параличей характеризуется утратой рефлексов, гипотонией и дегенеративной атрофией мышц, сопровождающейся так называемой реакцией перерождения. Утрата рефлексов (или ослабление их при неполном поражении) становится понятной, если мы вспомним, что периферический двигательный нейрон является в то же время и центробежной, эфферентной частью рефлекторной дуги. При перерыве любого отдела последней рефлекторный акт невозможен или (при неполном перерыве) ослаблен. Атония или гипотония мышц объясняется также перерывом рефлекторной дуги, в результате чего мышца утрачивает свойственный ей постоянный, так называемый контрактильный тонус, поддерживаемый в норме той же рефлекторной дугой. Кроме того, атония может быть усилена возникающей атрофией мышечной массы. Атонические мышцы на ощупь дряблы, вялы, пассивные движения избыточны, суставы «разболтаны». Такое состояние мускулатуры дает основание называть периферический паралич также вялым, или атоническим. Атрофия мышц возникает в результате разобщения с клеткой переднего рога, откуда по двигательному нервному волокну к мышце притекают нервно-трофические импульсы, стимулирующие нормальный обмен мышечной ткани. Наличие мышечных атрофий обусловливает еще одно определение периферического паралича — как атрофического. Атрофия мышц наступает вслед за перерождением и гибелью нервных двигательных волокон, происходит «денервация» мышцы. В итоге в нервах исчезают книзу от места перерыва двигательные волокна; в мышце развивается дегенеративный процесс, характеризующийся изменениями мышечных волокон, гибелью их, развитием жировой и соединительной ткани. Возникают характерные, типичные для периферического паралича изменения электрических реакций пораженных нервов и мышц, называемые реакцией перерождения или дегенерации (РД). В норме при раздражении нерва гальваническим (при замыкании и размыкании) и фарадическим токами происходит сокращение иннервируемых им мышц; при раздражении теми же токами непосредственно самой мышцы также происходит ее сокращение, причем на гальванический ток оно возникает чрезвычайно быстро («молниеносно») и отличается тем, что катодозамыкательное сокращение больше, чем анодозамыкательное (КЗС > АЗС)4. При реакции перерождения (дегенерации) нерв не проводит тока к мышце, ибо двигательные центробежные волокна его перерождены и погибли; сама мышца денервирована и утрачивает способность сокращения на раздражение фарадическим током, сохраняя возбудимость только на гальванический. Но и это сокращение становится медленным («червеобразным»), причем большим становится уже анодозамыкательное сокращение (АЗС > КЗС). Такое состояние называется полной реакцией перерождения и наступает на 12 — 15-й день после перерыва нерва или гибели клетки переднего рога. При неполном поражении периферического двигательного нейрона может наступать частичная реакция перерождения, когда возбудимость нерва на оба тока не утрачена, а лишь ослаблена, равно как и фарадическая возбудимость мышцы; сокращение же мышцы при раздражении гальваническим током также возникает медленно, с преобладанием анодозамыкательного эффекта над катодозамыкательным (АЗС > КЗС). Полная реакция перерождения еще не является плохим прогностическим признаком: при условии восстановления (регенерации) нервного волокна она может через фазу частичной реакции замениться нормальной электровозбудимостью. Но если мышца при периферическом параличе остается полностью денервированной свыше 12 — 14 месяцев (иногда и дольше), то в результате прогрессирующей дегенерации мышечных волокон они погибают полностью, заменяются жировой и соединительной тканью, и наступает цирроз мышцы с утратой уже и реакции ее на гальванический ток, т. е. развивается полная утрата электровозбудимости. Последняя указывает на необратимость происшедших в мышце изменений. Изменения электровозбудимости при периферическом параличе представлены в табл. 3 (по М.И. Аствацатурову). Реакция перерождения наблюдается при атрофиях, которые развиваются в результате поражения периферического двигательного нейрона. Другие атрофические процессы в мышцах (артрогенные, от бездеятельности, при заболеваниях самого мышечного аппарата) реакцией дегенерации не сопровождаются. Исследование реакции дегенерации имеет в клинике определенное значение и позволяет проводить дифференциальную диагностику мышечных атрофий различной природы. Кроме того, исследование электровозбудимости дает возможность рано установить диагноз нарушений проводимости нерва, сократительной способности мышц и позволяет судить о динамике процесса, устанавливая, например, переход от полной реакции перерождения к частичной в процессе восстановления периферического паралича. Таблица 3
Для того чтобы судить о нормальной электровозбудимости нервов и мышц или установить те или иные отклонения от нормы, необходимо знать средние величины электровозбудимости, полученные в результате исследования большого количества здоровых лиц. Приводится табл. 4, в которой для некоторых нервов и мышц указаны минимальные и максимальные в норме величины гальванической возбудимости; порог раздражения определен в миллиамперах. В процессе изучения электровозбудимости было установлено, что сокращение легче всего получается с определенных участков нервов и мышц, с так называемых двигательных точек, или точек раздражения. Существуют особые схемы с указанием их (рис. 10 — 14). Реакция перерождения, характерная для периферических параличей, относится к категории качественных изменений электровозбудимости. К этой же категории относятся миотоническая и миастеническая реакции. При миотонии возбудимость нерва остается нормальной, мышца же после полученного сокращения расслабляется крайне медленно. Для миастении характерна крайняя утомляемость мышцы, сказывающаяся в быстром истощении сократительной способности ее при повторных раздражениях током. Таблица 4
К количественным изменениям электровозбудимости нервов и мышц относятся: 1) повышение ее, когда для получения сокращения требуются токи меньшей, чем. в норме, силы, или 2) понижение электровозбудимости, когда для получения эффекта необходимо применение токов большей силы, чем у здоровых людей. 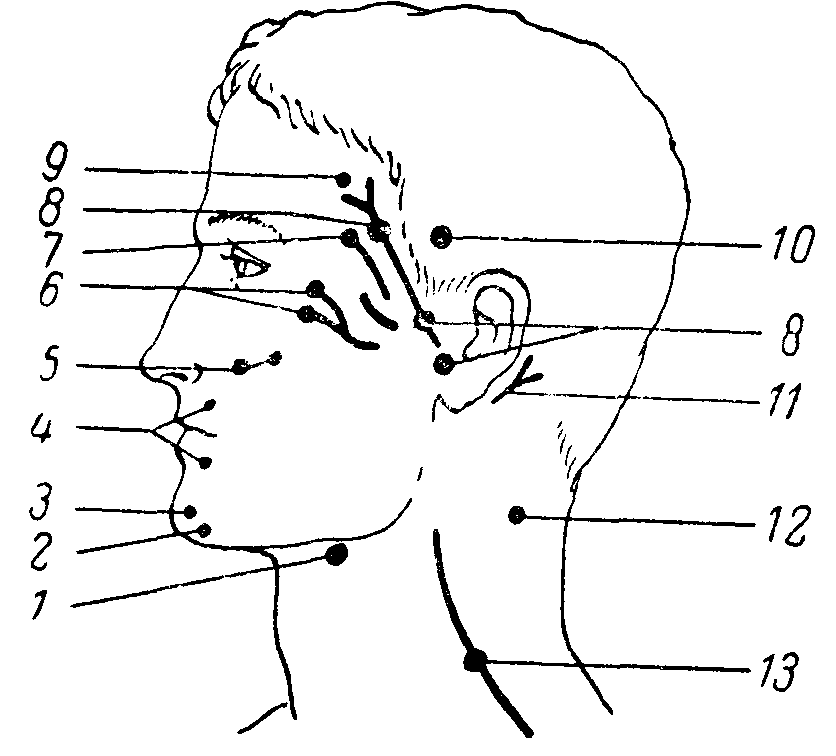 Рис. 10. Расположение моторных точек на лице. 1 — n. hypoglossus; 2 — quadratus menti; 3 — levator menti: 4 — orbicularis oris; 5 — zygomaticus; 6 — orbicularis palpebra-rum; 7 — corrugatar superficialis; 8 — п. facialis; 9 — frontalis; 10 — temporalis; 11 — auricularis posterior; 12 — SJleiiius; 13 — n. accessorius. Более новым и значительно более чувствительным методом исследования электровозбудимости нервов и мышц является хронаксиметрия. Было установлено, что действие тока определяется не только интенсивностью его, но и длительностью действия на нерв или мышцу. Сначала определяется реобаза, т. е. та минимальная интенсивность постоянного тока, которая необходима, чтобы вызвать эффект — сокращение. Затем применяется ток в два раза большей интенсивности (двойная реобаза) и определяется в тысячных долях секунды (сигмах) специальным аппаратом (хронаксиметром) минимальное время, достаточное для сокращения (хронаксия). Хронакоиметрия позволила установить ряд новых и интересных фактов и закономерностей в физиологии и патологии нервной системы. Учение о хронаксии тесно смыкается с понятием о лабильности (Н.Е. Введенский, А.А. Ухтомский). Так, оказалось, что проксимально расположенные мышцы имеют более короткую хронаксию, чем дистальные; мышца и иннервирующий ее нерв имеют почти одинаковую хронаксию; мышцы-синергисты имеют одинаковую хронаксию, тогда как мышцы-антагонисты — иную; сгибатели верхних конечностей имеют хронаксию примерно в 2 раза меньшую, чем разгибатели (на нижних конечностях существует обратное соотношение). 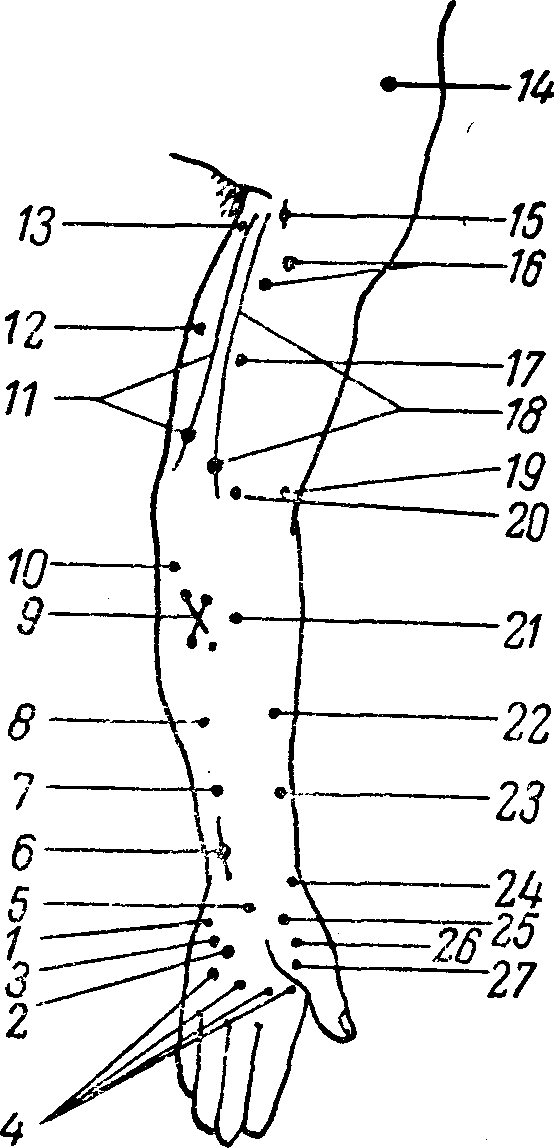 Рис. 11. Расположение моторных точек на передней поверхности верхней конечности. 1 — abductor digiti minimi; 2 — opponens digiti minimi; 3 — flexor digiti minimi; 4 — lumbricales; 5 — palmaris brevis; 6 — n. ulnaris; 7 — flexor digitorum sublimis (IV. V); 8 — flexor digitorum sublimis (II, III);.9 — flexor digitorum communis profundus; 10 — flexor carpi ulnaris; 11 — n. ulnaris; 12 — triceps (caput internum); 13 — triceps (caput longum); 14 — deltoideus; 15 — n. musculo-cutaneus; 16 — biceps brachii; 17 — brachialis internus; 18 — n. medianus; 19 — supinator longus; 20 — pronator teres; 21 — flexor carpi radialis; 22 — flexor digitorum sublimis; 23 — flexor pollicis longus; 24 — abductor pollicis brevis; 25 — opponens pollicis; 26 — flexor pollicis brevis; 27 — adductor pollicis. 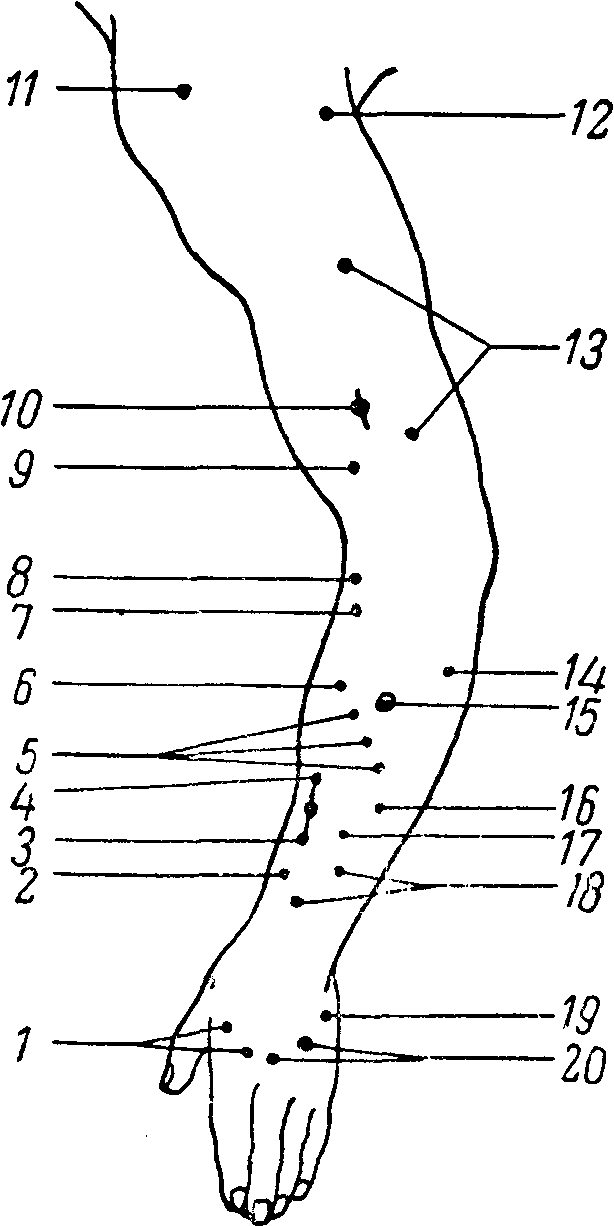 Рис. 12. Расположение моторных точек на задней поверхности верхней конечности. 1 — interossei dorsales (I, II); 2 — extensor pollicis brevis; 3 — abductor pollicis longus; 4- — extensor indicis proprius; 5 — extensor digitorum communis; 6 — extensor carpi radialis brevis; 7 — extensor carpi radialis longus; 8 — supinator longus; 9 — brachialis internus; 10 — n. radialis; 11 — deltoideus; 12 и 13 — triceps; 14 — extensor carpi ulnaris; 15 — supinator brevis; 16 — extensor digiti minimi; 17 — supinator indicis; 18 — extensor pollicis longus; 19 — abductor digiti minimi; 20 — interossei dorsales (III, IV). В норме хронаксия различных мышц составляет от 0,0001 до 0,001 секунды, при периферических параличах она удлиняется до 0,05 — 0,006 секунды. При центральных параличах (при пирамидном поражении) еще более усиливается расхождение в цифрах хронаксии сгибателей и разгибателей на руках и, наоборот, уменьшается разница цифр на ногах. При экстрапирамидных поражениях эта разница хронаксии уменьшается. Хронаксиметрия является весьма тонким методом исследования, особенно при поражениях периферической нервной системы; изменения ее обычно предшествуют клиническим проявлениям и держатся дольше последних при их выравнивании. В клинике, кроме электрической возбудимости, исследуется еще и механическая возбудимость нервов и мышц, которая может оказаться при некоторых заболеваниях повышенной или пониженной. Сокращение мышцы вызывается ударом по ней молоточком. Механическая же возбудимость нервов исследуется или также ударом молоточка или «перекатыванием» под пальцем нервного ствола в том участке, где он легко прощупывается и может быть прижат к кости (например, локтевой нерв в sulcus ulnaris, малоберцовый — за capitulum fibulae). О степени механической возбудимости нервов судят по сокращению иннервируемых мышц. Так, удар по стволу лицевого нерва ниже скуловой дуги может вызвать сокращение мимических мышц (феномен Хвостека); участие различных мышц и интенсивность их сокращения укажут на уровень механической возбудимости лицевого нерва. 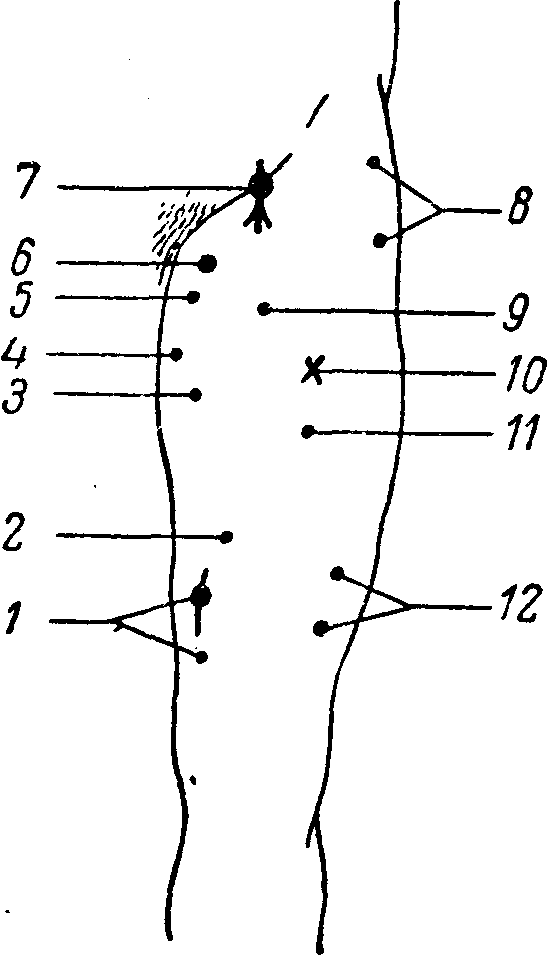 Рис. 13. Расположение моторных точек на передней поверхности нижней конечности. 1 — vastus internus; 2 — cruralis; 3 — adductor longus; 4 — adductor magnus; 5 — pectineus; 6 — obturatorius; 7 — n. femoralis; о — tensor fasciae latae; 9 — sartorius; 10 — quadriceps femoris; 11 — rectus femoris; 12 — vastus externus. 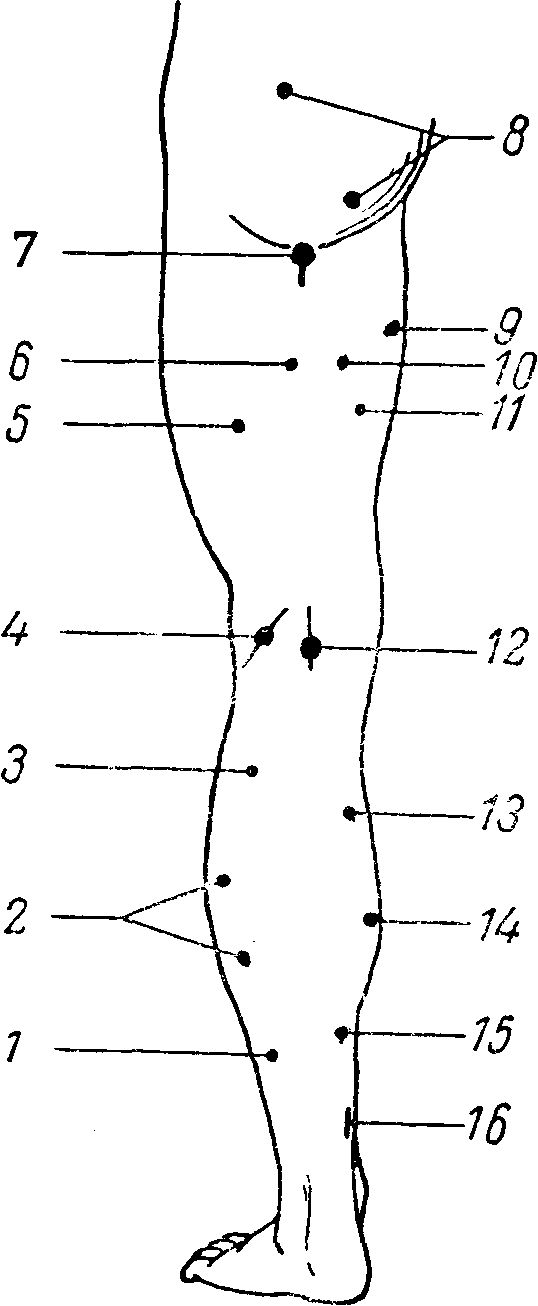 Рис. 14. Расположение моторных точек на задней поверхности нижней конечности. 1 — flexor hallucis longus; 2 — soleus; 3 — gastrocnemius (caput externum); 4 — n. peroneus; 5 — biceps femoris (caput brevis); б — biceps femoris (caput longum); 7 — n. ischiadicus: 8 — gluteus maximus; 9 — adductor magnus; 70 — semitendinosus; 11 — semimembranosus; 12 — n. tibialis; 13 — gastrocnemius (caput internum); 14 — soleus; 15 — flexor digitorum communis longus; 16 — n. tibialis. Таблица 5
При периферических параличах механическая возбудимость мышц нередко оказывается повышенной. При периферических параличах в атрофических мышцах могут еще иногда наблюдаться фибриллярные подергивания — быстрые сокращения отдельных мышечных волокон или их пучков (фасцикулярные подергивания). Этот симптом сопровождает обычно те атрофические парезы и параличи, которые являются результатом хронического прогрессирующего процесса в клетках периферических двигательных нейронов (в передних рогах спинного мозга или двигательных ядрах черепномозговых нервов). Приводится табл. 5 исследования движений с обозначением осуществляющих их мышц, а также нервов и сегментарных центров, при поражении которых возникает выпадение указанных движений (периферический паралич). Периферические параличи являются, как было указано выше, результатом поражения или передних рогов спинного мозга, или его передних корешков, или стволов сплетений, или, наконец, самих периферических нервов5. Для решения вопроса о локализации и распространении процесса, вызвавшего периферический паралич, необходимо знать схему иннервации движений и мышц сегментами спинного мозга и отдельными нервами, которая в сокращенном виде здесь и приведена. ЦЕНТРАЛЬНЫЙ (СПАСТИЧЕСКИЙ) ПАРАЛИЧЦентральный паралич возникает в результате поражения центрального двигательного нейрона в любом его отделе. Так как расположение клеток и волокон пирамидных пучков довольно тесное, то центральные параличи обычно диффузны, распространяются на целую конечность или половину тела. Периферические же параличи могут ограничиваться поражением некоторых мышечных групп или даже отдельных мышц. Из этого правила, правда, могут быть и исключения. Так, небольшой очажок в коре головного мозга может обусловить возникновение изолированного центрального паралича стопы, лица и т.д.; и наоборот, множественное диффузное поражение нервов или передних рогов спинного мозга вызывает иногда распространенные параличи периферического типа. Как было указано выше, симптоматология центрального паралича резко отличается от таковой при периферическом: здесь не характерны выраженные атрофии мышц и отсутствует реакция перерождения, не наблюдается ни атонии мышц, ни утраты рефлексов. Незначительная диффузная атрофия мышц может иногда наблюдаться и при центральном параличе, но она никогда не достигает столь значительной степени, как при периферическом параличе, и не сопровождается типичной для последнего реакцией перерождения. Эта атрофия может быть результатом отсутствия деятельности мышц, но иногда она развивается рано, вслед за поражением; в таком случае она может быть объяснена как трофическое расстройство, возникающее в результате поражения коры (по некоторым данным — чаще теменной доли). В случаях остро возникающих центральных параличей (травма, кровоизлияние) возможна вначале гипотония мышц и утрата рефлексов. У И.П. Павлова находим указание, что при тромбозах и кровоизлияниях в больших полушариях, сопровождающихся параличом, а не «каталепсией» (т. е. не гипертонией. — Авт.), наблюдается даже отсутствие спинномозговых рефлексов. «Ясно, что задерживающее (тормозное) действие происшедшего разрушения спустилось даже на спинной мозг…» Эта фаза обычно кратковременна и в большинстве случаев вскоре сменяется типичной картиной центрального паралича (с гипертонией мышц и повышением рефлексов). Отсутствие расстройств, характерных для вялого паралича, понятно, так как периферический двигательный нейрон (и сегментарная рефлекторная дуга) при центральном параличе остается неповрежденным; следовательно, отсутствуют и симптомы, зависящие от его поражения. Остающийся неповрежденным сегментарный аппарат спинного мозга не только сохраняет свою рефлекторную деятельность, но и повышает ее, освобожденный при центральном параличе (повреждении пирамидной системы) от тормозящих (субординирующих) влияний коры головного мозга. Основными чертами центрального паралича являются гипертония мышц, повышение сухожильных рефлексов, так называемые сопутствующие движения, или синкинезии, и патологические рефлексы. Гипертония, или спастичность мускулатуры, определяет другое наименование центрального паралича — спастический. Мышцы напряжены, плотны на ощупь; при пассивных движениях ощущается ясное сопротивление, которое с трудом удается иногда преодолеть. Эта спастичность является результатом повышения рефлекторного тонуса и распределяется обычно неравномерно, что приводит к типичным контрактурам. При центральных параличах верхняя конечность обычно приведена к туловищу и согнута в локтевом суставе: кисть и пальцы также находятся в положении сгибания. Нижняя конечность разогнута в тазобедренном и коленном суставах, стопа согнута и повернута подошвой внутрь (нога распрямлена и «удлинена»). Такое положение конечностей при центральной гемиплегии создает своеобразную позу Вернике—Манна, истолкование закономерностей возникновения которой с точки зрения истории развития нервной системы дано М.И. Аствацатуровым. Походка в этих случаях носит «циркумдуцирующий» характер: из-за «удлинения» ноги больному приходится (чтобы не задевать носком пола) «обводить» пораженной ногой. Повышение сухожильных рефлексов (гиперрефлексия) является также проявлением усиленной, расторможенной, автоматической деятельности спинного мозга. Рефлексы с сухожилий и надкостницы крайне интенсивны и вызываются легко в результате даже незначительных раздражении: рефлексогенная зона значительно расширяется, т. е. рефлекс может быть вызван не только с оптимального участка, но и с соседних областей. Крайняя степень повышения рефлексов ведет к появлению клонусов (см. выше). В противоположность сухожильным, кожные рефлексы (брюшные, подошвенные, кремастерные) при центральном параличе не повышаются, а исчезают или понижаются. Сопутствующие движения, или синкинезии, наблюдаемые при центральном параличе, могут возникать в пораженных конечностях рефлекторно, в частности при напряжении здоровой мускулатуры. В основе возникновения их лежит наклонность к иррадиации возбуждения в спинном мозге на ряд соседних сегментов своей и противоположной сторон, в норме умеряемая и ограничиваемая корковыми влияниями. При расторможении сегментарного аппарата эта наклонность к распространению возбуждения выявляется с особенной силой и обусловливает появление «добавочных», рефлекторных сокращений в парализованных мышцах. Существует целый ряд синкинезии, характерных для центрального паралича. Приведем здесь некоторые из них: 1) если больной по заданию оказывает здоровой рукой сопротивление разгибанию в локтевом суставе, производимому исследующим, или сильно пожимает ему здоровой кистью руку, то в парализованной руке происходит сопутствующее рефлекторное сгибание; 2) то же сгибание пораженной руки происходит при кашле, чихании, зевоте; 3) при упомянутых условиях в парализованной ноге (если больной сидит со свисающими за край кушетки или стола голенями) наблюдается непроизвольное разгибание; 4) лежащему на спине с вытянутыми ногами больному предлагают приводить и отводить здоровую ногу, в чем ему оказывают сопротивление. В парализованной ноге наблюдается при этом непроизвольное соответствующее приведение или отведение; 5) наиболее постоянным из сопутствующих движений при центральном параличе является симптом сочетанного сгибания бедра и туловища. При попытке больного перейти из горизонтального положения в сидячее (больной лежит на спине со скрещенными на груди руками и разведенными выпрямленными ногами), парализованная или паретическая нога приподнимается (иногда и приводится). Патологические рефлексы являются группой весьма важных и постоянных симптомов центрального паралича. Особенное значение имеют патологические рефлексы на стопе, наблюдающиеся, понятно, в тех случаях, когда пораженной оказывается нижняя конечность. Наиболее чувствительными являются симптомы Бабинского (извращенный подошвенный рефлекс), Россолимо и Бехтерева. Остальные патологические рефлексы на стопе (см. выше) менее постоянны. Патологические рефлексы на руках выражены обычно слабо и большого значения в практике клинического исследования не приобрели. Патологические рефлексы на лице (главным образом группа «оральных» рефлексов) характерны для центрального паралича или пареза мускулатуры, иннервируемой черепными нервами, и указывают на двухстороннее надъядерное поражение tractus cortico-bulbaris в корковом, подкорковом или стволовом отделах. Такие симптомы, как повышение сухожильных рефлексов конечностей, ослабление брюшных рефлексов и симптом Бабинского, являются весьма тонкими и ранними признаками нарушения целости пирамидной системы и могут наблюдаться тогда, когда поражение еще недостаточно для возникновения самого паралича или даже пареза. Поэтому диагностическое значение их весьма велико. Е.Л. Вендерович описал симптом «ульнарного двигательного дефекта», указывающий на очень легкую степень пирамидного поражения: на пораженной стороне слабее сопротивление больного насильственному отведению в сторону максимально приведенного к IV пальцу мизинца. Приводится табл. 6 (по М.И. Аствацатурову) симптомов периферического и центрального параличей. Методика исследования движений складывается из 1) изучения общего вида, мимики, речи, позы и походки больного, 2) определения объема и силы активных движений, 3) исследования пассивных движений и тонуса мускулатуры, 4) исследования координации движений и 5) проверки электровозбудимости нервов и мышц. Уже один наружный осмотр больного может дать много существенного и направить внимание исследующего на тот или иной дефект в состоянии мускулатуры и двигательной функции. Таблица 6
Так, сразу же могут быть установлены атрофии мышц, контрактуры конечностей. Иногда обращает на себя внимание поза больного, малая или, наоборот, избыточная подвижность его. В беседе с больным может быть подмечен парез мимической мускулатуры, расстройства речи, нарушения фонации. Заметны дрожание, судорожные подергивания и т.д. Обязательно исследуется походка больного, которая может оказаться расстроенной. В частности, при гемипарезе центрального типа отмечается «гемиплегическая, циркумдуцирующая» походка, поза Вернике—Манна, о чем было сказано выше. При спастическом нижнем парапарезе наблюдается «спастическая» или «спастически-паретическая» походка, когда больной ходит с распрямленными ногами, не отрывая подошвы от пола; при движениях ног заметна существующая в них напряженность. При вялом парапарезе обычно свисают стопы, и больной, чтобы не задевать носком пола, принужден высоко поднимать ногу (так называемая «петушиная», или перонеальная походка). Активные движения исследуются в порядке сверху вниз; обычно определяется объем только некоторых основных движений. На лице исследуется наморщивание лба кверху, смыкание век, движения глазных яблок, открывание рта и оттягивание углов рта кнаружи, высовывание языка. Определяется объем поворота головы в стороны. Предлагается исследуемому произвести движение поднятия плеч («пожимание» плечами). Производится поднимание рук до горизонтали и выше; сгибание и разгибание в локтевом, лучезапястном и пальцевых суставах; пронация и супинация кистей; сведение и разведение пальцев; для определения легкой степени пареза и расстройства тонких движений целесообразно предложить исследуемому делать быстрые сгибательные и разгибательные движения пальцами, перебирая ими в воздухе при вытянутых вперед руках. Далее следует сгибание и разгибание туловища, наклон направо и налево. Производится сгибание и разгибание в суставах тазобедренных, коленных, голеностопных, пальцевых, ходьба на пятках и на носках. В необходимых случаях приходится по ходу исследования проверять более тонкие и изолированные движения, касающиеся отдельных мышц. Не всегда наличие полного объема активных движений исключает возможность существования легкого пареза, который может в таких случаях ограничиваться ослаблением мышечной силы. Поэтому исследование объема активных движений конечностей обычно сопровождается одновременным исследованием и мышечной силы, для чего исследуемый оказывает производимому движению известное противодействие. Определяется сила сжатия кисти, которая может быть измерена динамометром. Пассивные движения, понятно, не будут ограничены в случае наличия полного объема активных движений. Их исследование необходимо при установлении отсутствия или ограничения активных движений в той или иной мышечной группе. Может оказаться, что движения ограничены не из-за пареза, а из-за поражения суставов, вследствие болей и т.д. Исследование пассивных движений производится также с целью определения мышечного тонуса. Тонус определяется прежде всего ощупыванием находящейся в покое мышцы. При атонии или гипотонии мышцы на ощупь дряблы, вялы; при гипертонии — плотны, напряжены. При пассивных движениях в случае атонии экскурсии в суставах совершенно свободны, даже избыточны; суставы «разболтаны». При повышении тонуса пассивные движения встречают значительное сопротивление, для преодоления которого необходимо известное напряжение. При спастичности мускулатуры, сопровождающей центральный паралич, наблюдается явление, которое называется «симптомом складного ножа»: если мы производим быстрое пассивное движение, то сопротивление, оказываемое ригидной мускулатурой, не на всем протяжении движения одинаково; оно особенно ощущается вначале и уменьшается в дальнейшем. Координация движений нарушается в результате поражения мозжечковой системы и при утрате «чувства положения и движения» (суставно-мышечного чувства). Возникающие при этом атактические расстройства будут рассмотрены в дальнейшем. СИМПТОМОКОМПЛЕКСЫ ДВИГАТЕЛЬНЫХ РАССТРОЙСТВ, ВОЗНИКАЮЩИХ ПРИ ПОРАЖЕНИИ РАЗЛИЧНЫХ ОТДЕЛОВ ДВИГАТЕЛЬНЫХ ПУТЕЙI. Поражение периферического нерва вызывает периферический паралич в области мышц, иннервируемых данным нервом (см. табл. 5). Так как подавляющее большинство нервов является смешанным, т. е. имеет не только двигательные, но и чувствительные волокна, то в данном случае, кроме паралича, наблюдаются также боли и расстройства чувствительности. II. Поражение шейного, плечевого, поясничного и крестцового сплетений дает также сочетание периферических параличей, болей и расстройств чувствительности. Симптомы поражения отдельных стволов сплетений соответствуют картине поражения исходящих из них периферических нервов (в определенной комбинации). III. Поражение передних рогов и передних корешков спинного мозга (в равной мере двигательных ядер черепных нервов) вызывает только периферические параличи без болей и без расстройств чувствительности. Распространение двигательных расстройств соответствует пораженным сегментам (см. табл. 5). При хронических прогрессирующих процессах обычно наблюдаются фибриллярные или фасцикулярные подергивания в атрофирующихся мышцах. При поражении других отделов двигательных путей, состоящих из центральных двигательных нейронов, наблюдаются центральные параличи. IV. Поражение бокового столба спинного мозга с проходящим в нем пирамидным пучком (tractus cortico-spinalis lateralis) вызывает диффузный (книзу от уровня поражения) центральный паралич мускулатуры на стороне очага. Если процесс локализуется в грудном отделе, то наблюдается паралич ноги; при поражении пирамидного пучка выше шейного утолщения — центральный паралич руки и ноги. Одновременно с названными двигательными расстройствами при поражении бокового столба возникает, утрата болевой и температурной чувствительности на противоположной стороне тела. V. Поперечное поражение спинного мозга дает центральную параплегию нижних конечностей (двухстороннее поражение пирамидных пучков) — при локализации в грудном отделе, или тетраплегию, т. е. поражение всех четырех конечностей, — при более высоких (верхнешейных) локализациях. VI. Поражение пирамидного пучка в мозговом стволе (продолговатый мозг, варолиев мост, ножки мозга) дает центральную гемиплегию уже на противоположной стороне, так как пирамидные пути ниже, на границе со спинным мозгом, перекрещиваются. Обычно при этом вовлекаются в процесс ядра черепномозговых нервов, здесь расположенные. Это создает картину так называемого альтернирующего (перекрестного) паралича: на стороне очага — поражение тех или иных черепных нервов, на противоположной — центральная гемиплегия. VII. Поражение пирамидных волокон во внутренней капсуле вызывает центральную гемиплегию на противоположной стороне тела, там же центральный парез нижнего отдела лицевой мускулатуры и языка, так как обычно поражается одновременно и tractus cortico-bulbaris. При очагах во внутренней капсуле особенно часто наблюдается поза Вернике — Манна. VIII. Поражение двигательной проекционной области в передней центральной извилине коры головного мозга вызывает также центральные параличи на противоположной стороне тела. В отличие от капсулярных поражений, здесь чаще наблюдается не гемиплегический, а моноплегический тип, т. е. преимущественное выпадение функции руки или ноги (monoplegia brachialis, cruralis). При локализации в левом полушарии (у правшей) к параличу присоединяется часто моторная афазия (см. далее). Раздражение двигательной проекционной области коры вызывает эпилептические судорожные припадки; судороги бывают местными (приступы джексоновской эпилепсии) или генерализованными. В данной главе из всех двигательных расстройств разобраны только периферические и центральные параличи. Другие виды нарушений моторной функции (акинезы, гиперкинезы, атаксии и др.), а также изменения, возникающие при поражениях коркового отдела двигательного анализатора (апраксии), будут рассмотрены далее. |
